Абсолютные противопоказания к гемотрансфузии
На фоне успехов в клинической медицине внедрено множество методик эффективного лечения различных человеческих патологий. На сегодняшний день достигнуты отличные результаты в трансфузиологии, то есть процессе переливания и смешивания крови, ее компонентов и заменителей. Данный раздел медицинской науки также изучает миелотрансплантацию, то есть терапию гемобластозов и коррекцию кровотечений.
Переливание и смешивание крови – достаточно серьезная и сложная процедура. Не так давно к данной методике прибегали лишь в крайних случаях, так как, несмотря на огромное количество показаний, противопоказаний к переливанию крови не меньше, если даже не больше. На сегодняшний день эта процедура и ее особенности достаточно изучены, чтобы говорить о том, что при ее проведении практически все риски жизни и здоровья человека равняются нулю.
Основные правила проведения процедуры
Несмотря на большое количество показаний и противопоказаний к переливанию крови, эту процедуру проводили еще медики с древних времен, хотя зачастую неудачно. Но эти опыты позволяли выяснить, что кровь каждого человека имеет резус-фактор.
В дальнейшем ученые научились консервировать компоненты крови, изобрели заменители. Также разработан ряд правил, которые позволяют свести риски к минимуму, в частности:
- гемотрансфузия обязательно проводится в стерильных условиях;
- независимо от того, применялась ранее подобная методика, определен ли резус-фактор и прочие показатели, лечащий врач обязан самостоятельно провести исследования, как пациента, так и донора на совместимость и заболевания;
- недопустимо использование любых материалов, которые не проверены на предмет наличия вирусов опасных заболеваний: СПИДа, сывороточного гепатита и сифилиса;
- принимаемый материал от донора не может храниться более 21 дня и то, при условии соблюдения температурного режима;
- одноразовая доза крови, принимаемая от донора, не может превышать 500 миллилитров.
Вопрос переливания крови в перинатальном периоде всегда решается индивидуально.
В каких случаях показана процедура
Выделяют два типа случаев, когда необходима процедура гемотрансфузии: абсолютные и относительные показания. Как понятно из названия, абсолютные показания – это когда другого способа лечение не предусмотрено. Относительные показания – случаи, когда можно обойтись другими методиками лечения заболевания.
Абсолютные показания
Процедура гемотрансфузии показана при наличии острой формы анемии, так как наличие такой патологии не редко приводит к летальному исходу. Анемия может привести к утрате крови до 30%, в данном случае значительно снижается уровень гемоглобина и кровяного давления. Объем переливания крови при низком гемоглобине варьируется от 300 миллилитров до 3-х литров. В ряде случаев переливают даже больше высшего разрешенного уровня. Однако, в данном случае, эффекта от гемотрансфузии можно достичь только при условии того, что будет полностью устранена причина кровотечения.
При операционном или травматическом шоке данная процедура не просто показана, а обязательна. В данном случае, может использоваться даже плазма. В зависимости от того, сколько утрачено крови, объем переливания может достигать 1 литра. Наряду с кровью или/и плазмой в организм пациента вводятся специальные лекарственные средства, стимулирующие преодоление тяжелого состояния.
Сильное кровотечение (более 15%) также дает повод для проведения процедуры незамедлительно. Появление такого состояния возможно даже при тяжелейшем хирургическом вмешательстве.

Относительные показания
В качестве вспомогательной методики лечения, процедура гемотрансфузии проводится при сильном воспалительном процессе или наличии гнойных образований. Переливание крови позволяет стабилизировать состояние человека и нормализовать работу иммунной системы. Но, при данных обстоятельствах процедура должна проводиться на протяжении нескольких дней, а количество вводимой крови не превышает 100 миллилитров.
Переливание крови при низком гемоглобине и анемии может проводиться не в острой форме, а, как вспомогательная методика лечения.
При наличии ожоговой болезни, когда пациент находится в состоянии шока, ему может быть показана данная процедура. Объемы в этом случае достаточно большие, от 1 до 2 литров. Повышенная доза назначается при интоксикации организма. Вместо крови может использоваться свежезамороженная плазма. На септической стадии, количество переливаемой крови снижается, до 100-250 миллилитров.
В случае, если результаты обследований дают возможность предположить острую кровопотерю в момент проведения операции, то в предоперационный период может проводиться процедура гемотрансфузии.
ДВС-синдром также является относительным показателем для использования процедуры переливания крови.
Помимо этого, кровь и плазма может вводиться для улучшения состояния при наличии некоторых патологий:
- гепатиты различных форм и типов;
- цирроз печени.
Противопоказания
Наряду с показаниями, и противопоказания к переливанию крови разделяются на абсолютные и относительные. При любых обстоятельствах, обострение ряда заболеваний является противопоказанием к проведению процедуры. В данном случае запрет связан с тем, что гемотрансфузия вызовет только обострение существующей патологии, которая и так находится в острой форме.
Абсолютные противопоказания к переливанию крови:
- инфаркт миокарда;
- острая форма сердечно-легочной недостаточности, в частности, если в наличии отек легких.
Ни при каких обстоятельствах нельзя проводить переливания если несовместимы показатели АВ0 и Rh. Наличие иммунных заболеваний у донора либо хрупкие вены – является полным противопоказанием. Невозможен забор компонентов от человека, у которого гипертония находится на 3 стадии или в анамнезе имеются нарушения кровообращения в мозгу, бронхиальная астма или эндокардит.
Относительные противопоказания к переливанию крови:
- ряд сердечных заболеваний;
- ревматизм;
- проблемы с кровообращением в мозгу, тем более, если патология находится на стадии обострения;
- туберкулез;
- тромбозы и эмболии;
- проблемы с почками и печению;
- септический эндокардит.

Дополнительные критерии оценки необходимости проведения процедуры
Особое значение для определения необходимости проведения процедуры трансфузии имеет аллергический анамнез, который врач должен оценить перед процедурой.
Особого оценивания требует ситуация:
- если переливание крови проводилось недавно, не позднее 3 недель;
- если у женщины были проблемы с вынашиванием плода или был выкидыш;
- нагноительные процессы, которые долгое время не проходят;
- распадающиеся злокачественные новообразования;
- аутоиммунные заболевания;
- разнообразные формы заболевания крови.
При наличии хотя бы одного из этих показателей пациента относят в группу риска и чаще всего проводят процедуру с использованием заменителей.
Совместимость
Очень часто встает вопрос: “Какую группу крови можно переливать всем?”. На сегодняшний день существуют специальные таблицы совмещения, согласно которым:
- человеку с IV группой крови можно вливать любую другую, то есть он является универсальным реципиентом;
- при наличии III группы реципиенту можно вливать I и III группы;
- если у пациента II группа крови, то ему подойдет донорский материал I и II группы.
Так какую группу крови можно переливать всем? Первую, которая считается универсальной.
Немаловажное значение имеет резус-фактор. Самое главное, что если он Rh+, то есть положительный, то для переливания подойдет группа с отрицательным резус-фактором (Rh-). Проводить процедуру в обратном порядке нельзя, в противном случае произойдет склеивание эритроцитов.

Виды переливания
На сегодняшний день выделяют ряд разновидностей проведения трансфузии:
- внутриартериальное введение, то есть через крупную артерию;
- внутривенное, введение в венозный синус или вену;
- внутрикостное, то есть в губчатое вещество;
- внутриматочное, показано при острой кровопотери и наличии гемолитической болезни плода;
- внутрисердечное.
По скорости введения существует струйная и капельная методика. Обратная методика проводится в период проведения операции, то есть пациенту переливается его же кровь. Обменная методика предполагает переливание, замещающее частично собственную кровь, кровью донора. Термин массивная гемотрансфузия предполагает введение крови в объеме от 30% и более.
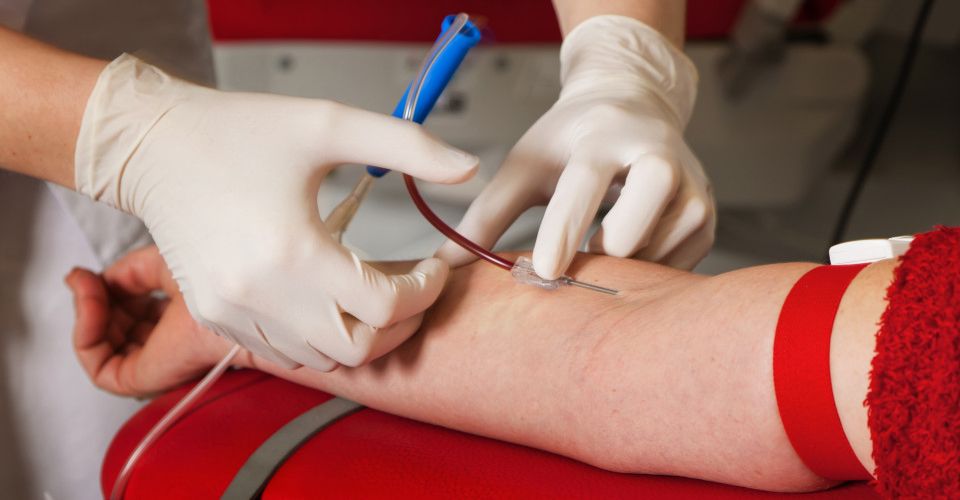
Последствия процедуры
Наряду с показаниями и противопоказаниями к переливанию крови следует выделить положительный и отрицательный эффект от процедуры. В частности, если все прошло хорошо, то у пациента наблюдается быстрое восстановление организма, в особенности, если речь идет о сниженном гемоглобине, интоксикациях, отравлениях и анемии.
К негативным последствиям следует отнести эмболический шок, который может произойти вследствие нарушения методики проведения процедуры. Если неправильно подобран донор, либо у него перед переливанием не выявили конкретное заболевание, то у реципиента могут наблюдаться симптомы патологии, которую имел донор.
Источник
Современная трансфузионная терапия, согласно определению выдающегося советского трансфузиолога и хирурга А. Н. Филатова (1973), есть раздельное или сочетанное применение крови, ее компонентов и препаратов, а также кровезамещающих растворов.
Прежде чем приступить к переливанию крови и ее компонентов, каждый врач должен помнить, что гемотрансфузия не является безразличным вмешательством и иногда представляет серьезную опасность для состояния здоровья и даже жизни больного. Кровь — одна из тканей организма, поэтому переливание крови от одного индивидуума другому может рассматриваться как операция по трансплантации ткани.
- ПОКАЗАНИЯ К ГЕМОТРАНСФУЗИИ
Для определения показаний к гемотрансфузии необходимо знать механизм влияния на организм пациента перелитой крови.
- МЕХАНИЗМ ДЕЙСТВИЯ ПЕРЕЛИТОЙ КРОВИ
Биологические эффекты гемотрансфузии обусловлены сложнейшими регуляторными механизмами. Перелитая кровь действует на элементы нервной рецепции, а также ферментные и гормональные системы тканевого обмена, изменяя его на всех уровнях: от органотканевого до молекулярного.
В первой фазе (угнетения) возникает кратковременный конфликт в результате неизбежного нарушения гомеостаза. Эта фаза непродолжительна, ее симптомы могут быть выражены в различной степени н не всегда выявляются лабораторно-клиническими методами исследования .
Вторая фаза (стимуляции) более продолжительна. При этом наблюдается усиление физиологических процессов, имеющих защитно-приспо- собительное значение.
Перелитая кровь оказывает на организм реципиента следующие эффекты:
- заместительный,
- гемодинамический,
- иммунологический,
- гемостатический,
- стимулирующий.
а) Заместительный эффект
Заместительное действие заключается в возмещении утраченной организмом части крови. Введенные в организм эритроциты восстанавливают объем крови и ее газотранспортную функцию. Лейкоциты повышают иммунные способности организма. Тромбоциты корригируют систему свертывания крови. Плазма и альбумин обладают гемодинами- ческим действием. Иммуноглобулины плазмы создают пассивный иммунитет. Факторы свертывания крови и фибринолиза регулируют агрегатное состояние крови. Вводимые вместе с кровью питательные вещества (жиры, белки и углеводы) включаются в цепь биохимических реакций.
Эритроциты перелитой крови функционируют в сосудистом русле реципиента до 30 и более суток. Клетки белой крови покидают сосудистое русло вскоре после переливания, белки плазмы донорской крови циркулируют в сосудистом русле реципиента 18-36 дней.
б) Гемодинамический эффект
Переливание крови оказывает всестороннее воздействие на сердечно-сосудистую систему. У больных с острой кровопотерей и травматическим шоком оно приводит к стойкому увеличению ОЦК, увеличению венозного притока к правым отделам сердца, усилению работы сердца и повышению минутного объема крови.
Оживляется микроциркуляция: расширяются артериолы и венулы, раскрывается сеть капилляров, и в них ускоряется движение крови, сокращаются артериовенозные шунты, в результате чего редуцируется утечка крови из артериальной системы в венозную. Через 24-48 часов после переливания крови у реципиента начинается усиленный приток тканевой лимфы в кровеносное русло, в результате чего еще более увеличивается ОЦК. Поэтому иногда после трансфузии прирост ОЦК превосходит объем перелитой крови.
в) Иммунологический эффект
Гемотрансфузия усиливает иммунологические свойства организма реципиента. Вводятся гранулоциты, макрофагальные клетки, лимфоциты, комплемент, иммуноглобулины, цитокины, различные антибактериальные и антитоксичные антитела и пр., возрастает фагоцитарная активность лейкоцитов, активируется образование антител.
Особенно высоким иммунобиологическим -действием обладают ги- периммун ные препараты плазмы, полученные от иммунизированных доноров, — антистафилококковая, антисинегнойная, противоожоговая плазма, иммуноглобулины направленного действия (антистафилокок- ковый, противококлюшный, противостолбнячный иммуноглобулин
и др.)-
г) Гемостатический эффект
Переливание крови оказывает стимулирующее действие на систему гемостаза реципиента, вызывая умеренную гиперкоагуляцию, обусловленную увеличением тромбопластической и снижением антикоагулянтной активности крови. Переливание небольших доз (обычно 250 мл) теплой крови или крови с малым сроком хранения (до 3 суток), оказывает существенное гемостатическое действие благодаря активности вводимых с ней тромбоцитов и прокоагулянтов — факторов свертывающей системы.
Особым гемостатическим действием обладают специальные виды плазмы (антигемофильная, викасольная) и гемостатические препараты (фибриноген, криопреципитат, протромбиновый комплекс, тромбоцит- ная масса и плазма, обогащенная тромбоцитами).
В то же время переливание массивных доз донорской крови в отдельных случаях может нарушить гемостатический баланс вплоть до развития диссеминированного внутрисосудистого свертывания крови (ДВС- синдром).
д) Стимулирующий эффект
После переливания крови в организме развиваются изменения, аналогичные стрессу. Происходит стимуляция гипоталамо-гипофизарно-ад- реналовой системы, что подтверждается увеличением содержания кортикостероидов в крови и моче реципиентов в посттрансфузионном периоде. У реципиентов повышается основной обмен, увеличивается дыхательный коэффициент, повышается газообмен. Переливание крови оказывает стимулирующее действие на факторы естественного иммунитета: повышается фагоцитарная активность гранулоцитов, выработка антител в ответ на действие тех или иных антигенов.
- АБСОЛЮТНЫЕ И ОТНОСИТЕЛЬНЫЕ ПОКАЗАНИЯ К ГЕМОТРАНСФУЗИИ
Все показания к переливанию крови и ее компонентов можно разделить на абсолютные и относительные.
а) Абсолютные показания
К абсолютным показаниям относятся случаи, когда выполнение гемотрансфузии обязательно, а отказ от нее может привести к резкому ухудшению состояния больного или даже смерти.
К абсолютным показаниям относятся:
- острая кровопотеря (более 15% ОЦК),
- травматический шок,
- тяжелые операции, сопровождающиеся обширными повреждениями тканей и кровотечением.
б) Относительные показания
Все остальные показания к трансфузии, когда переливание крови играет лишь вспомогательную роль среди других лечебных мероприятий, являются относительными.
Основные относительные показания к гемотрансфузии:
- анемия,
- заболевания воспалительного характера с тяжелой интоксикацией,
- продолжающееся кровотечение, нарушения свертывающей системы,
- снижение иммунного статуса организма,
- длительные хронические воспалительные процессы со снижением регенерации и реактивности,
- некоторые отравления.
Учитывая распространенность кровезамещающих препаратов, выполняющих большую часть функций крови, в настоящее время основным относительным показанием к гемотрансфузии является анемия. Ориентировочным уровнем анемии, при котором переливание крови становится методом выбора, считают снижение гемоглобина ниже 80 г/л.
- ПРОТИВОПОКАЗАНИЯ К ГЕМОТРАНСФУЗИИ
Гемотрансфузия связана с введением в организм значительного количества продуктов распада белков, что приводит к увеличению функциональной нагрузки на органы дезинтоксикации и выделения. Введение дополнительного объема жидкости в сосудистое русло существенно увеличивает нагрузку и на сердечно-сосудистую систему. Гемотрансфузия приводит к активизации всех видов обмена в организме, что делает возможным обострение и стимуляцию патологических процессов (хронические воспалительные заболевания, опухоли и пр.).
Выделяют абсолютные и относительные противопоказания к переливанию крови.
Абсолютным противопоказанием к гемотрансфузии является острая сердечно- легочная недостаточность, сопровождающаяся отеком легких, инфаркт миокарда.
Однако при наличии массивной кровопотери и травматического шока абсолютных противопоказаний для переливания нет и кровь следует переливать.
Относительными противопоказаниями являются: свежие тромбозы и эмболии, тяжелые расстройства мозгового кровообращения, септический эндокардит, пороки сердца, миокардиты и миокардиосклерозы с недостаточностью кровообращения Иб-Ш степени, гипертоническая болезнь III стадии, тяжелые функциональные нарушения печени и почек, заболевания, связанные с аллергизацией организма (бронхиальная астма, поливалентная аллергия), остротекущий и диссеминированный туберкулез, ревматизм, особенно с ревматической пурпурой. При наличии указанных заболеваний прибегать к гемотрансфузии следует с особой осторожностью.
Источник
острая
кровопотеря (более 15% ОЦК);
2.травматический
шок;
тяжелые
операции, сопровождающиеся обширными
повреждениями тканей и кровотечением.
Относительные показания:
Все
остальные показания к трансфузии, когда
переливание крови играет лишь
вспомогательную роль среди других
лечебных мероприятий, являются
относительными.
Таковыми
являются:
анемия;
заболевания
воспалительного характера с тяжелой
интоксикацией, продолжающееся
кровотечение, нарушения свертывающей
системы;
снижение иммунного
статуса организма;
длительные
хронические воспалительные процессы
со снижением регенерации и реактивности;
отравления
некоторыми ядами.
Ориентировочным
уровнем анемии, при котором переливание
крови становится методом выбора, считают
снижение гемоглобина ниже 80 г/л.
Противопоказания к переливанию крови
Гемотрансфузия
связана с введением в организм
значительного количества продуктов
распада белков, что приводит к увеличению
функциональной нагрузки на органы
дезинтоксикации и выделения. Введение
дополнительного объема жидкости в
сосудистое русло существенно увеличивает
нагрузку и на сердечно-сосудистую
систему. Гемотрансфузия приводит и
активизации всех видов обмена в организме,
что делает возможным обострение и
стимуляцию патологических процессов
(хронические воспалительные заболевания,
опухоли и пр.).
Абсолютным
противопоказанием
к гемотрансфузии является острая
сердечно-сосудистая и сердечно-легочная
недостаточность, сопровождающаяся
отеком легких, инфаркт миокарда.
Однако
при наличии массивной кровопотери и
травматического шока абсолютных
противопоказаний для переливания нет,
и кровь следует переливать.
Относительными
противопоказаниями являются:
свежие тромбозы
и эмболии,
тяжелые расстройства
мозгового кровообращения,
септический
эндокардит,
пороки сердца,
миокардиты и
миокардиосклерозы с недостаточностью
кровообращения -IIб-III
степени,
гипертоническая
болезнь III
стадии,
тяжелые функциональные
нарушения печени и почек,
заболевания,
связанные с аллергизацией организма
(бронхиальная астма, поливалентная
аллергия),
остротекущий и
диссеминированный туберкулез,
ревматизм, особенно
с ревматической пурпурой.
Пря наличии
указанных заболеваний прибегать к
гемотрансфузии следует с особой
осторожностью.
Рожистое
воспаление. Этиология, патогенез,
клиника, лечение.
Рожистое
воспаление (рожа) –
erysipelas
– (от польск. roza, букв. – роза) – острое
инфекционное
заболевание,
характеризующееся серозным или
серозно-геморрагическим воспалением
кожи или слизистых оболочек, лихорадкой
и интоксикацией.
Этиология и патогенез
Возбудителем
рожистого воспаления является
β-гемолитический стрептококк группы
А. В последнее время появились также
сообщения о возможности развития
заболевания под воздействием других
микроорганизмов.
Вместе с тем
низкая высеваемость этих микробов из
патологического очага вносит определенные
сомнения по поводу их этиологического
значения. Однако высокая лечебная
эффективность пенициллинов и некоторых
других антибиотиков при роже, а также
другие обстоятельства свидетельствуют
о причастности стрептококков к этиологии
заболевания.
Как
правило, инфицированию стрептококками
подвергается поврежденная кожа. В
отдельных случаях заболевание возникает
и без нарушения целостности покровов.
Во всех случаях обязательным условием
для возникновения заболевания является
наличие к нему предрасположенности.
Предполагается, что в ее основе лежитсенсибилизация
определенных участков кожи к антигенам
стрептококка. Патогенное действие
стрептококков при роже проявляется
местными и общими изменениями в организме.
Местный процесс характеризуется серозным
или серозно-геморрагическим воспалением,
сопровождающимся гиперемией, отеком и
инфильтрацией пораженных участков кожи
и подкожной клетчатки. При тяжелом
течении заболевания патологический
процесс может осложняться гнойной
инфильтрацией соединительной ткани,
вплоть до образования абсцессов
(флегмонозная форма), а также некрозом
участков ткани (гангренозная форма). В
патологический процесс также вовлекаются
лимфатические (лимфангиит), артериальные
(артериит) и венозные (флебит) сосуды.
Пораженные лимфатические сосуды выглядят
отечными, расширенными за счет накопления
в них серозного или геморрагического
экссудата. По ходу лимфангиита отмечается
отек подкожной клетчатки. Общее действие
стрептококковой инфекции при роже
проявляется лихорадкой, интоксикацией,
токсическим поражением внутренних
органов. Распространяющиеся по
лимфатическим и кровеносным сосудам
стрептококки при определенных условиях
могут вызывать вторичные гнойные
осложнения.
Рожа
малоконтагиозна и не регистрируется
санитарно-эпидемиологической службой
как инфекционное заболевание.
Определенное
значение в этиопатогенезе имеют нарушения
лимфатического и венозного оттока,
трофические нарушения. В связи с этим
наиболее часто рожистое воспаление
возникает на нижних конечностях (на
голенях). Имеются данные об индивидуальной
генетически детерминированной
предрасположенности к заболеванию.
Воспалительные
изменения собственно кожи обусловливают
яркую гиперемию, что нашло отражение и
в самом названии заболевания (rose
– розовый,
ярко-красный).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
09.11.201938.32 Кб0щитовидка.docx
- #
- #
- #
Источник
