Аритмогенная дисплазия правого желудочка противопоказания
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 10 июня 2013; проверки требуют 17 правок.
Аритмоге́нная кардиомиопати́я (дисплази́я) пра́вого желу́дочка (лат. Arrhythmogenic right ventricular dysplasia) — генетически обусловленная первичная кардиомиопатия с преимущественным поражением правого желудочка.[2]
Этиология[править | править код]
Развитие данной патологии связано с генетическим дефектом части сердечной мускулатуры, известной как десмосомы — это часть клеток миокарда, которая соединяет клетки между собой. Десмосомы состоят из нескольких видов протеинов и многие из этих протеинов могут иметь злокачественные мутации.
Патогенез[править | править код]
Аритмогенная дисплазия правого желудочка — кардиомиопатия, затрагивающая преимущественно правый желудочек. В правом желудочке возникают зоны гипокинезии, с заменой мышечной ткани на фиброзно-жировую, с ассоциированными аритмиями.
Возникновение АПЖК связывают с мутациями в следующих генах:
- в генах 14 хромосомы- q23, q24
- в генах, которые отвечают за RyR2
- в генах 17 хромосомы, ответственных за синтез белков, участвующих в формировании цитоскелета
- в генах, контролирующих функцию трансформирующего фактора β.[2]
Клиническая картина[править | править код]
Первыми клиническими проявлениями АПЖК служат желудочковые аритмии, возникающие чаще всего при физических нагрузках и выявляемые в основном у подростков или молодых людей, реже в детском возрасте. У 29% больных АПЖК они проявляются синкопальными состояниями (обмороками), а у 7-23% больных – остановкой кровообращения.
При невысокой ЧСС больные могут ощущать лишь чувство сердцебиения. При частоте желудочковой тахикардии свыше 150-160 в минуту, помимо ощущения сердцебиения, нередко возникают головокружения, обмороки, падение АД (аритмогенный коллапс). Приступ желудочковой тахикардии с очень высокой частотой (200 в минуту и более) может трансформироваться в фибрилляцию желудочков и закончиться внезапной сердечной (аритмической) смертью.
Мономорфная желудочкова тахикардия с Экг-картиной блокады левой ножки пучка Гиса является наиболее частой желудочковой аритмией. Однако могут наблюдаться и другие желудочковые аритмии, начиная от бессимптомной желудочковой экстрасистолии до полиморфной желудочковой тахикардии с тяжелыми гемодинамическими расстройствами
Диагностика[править | править код]
- Анализ анамнеза заболевания и жалоб (когда (как давно) появилось ощущение перебоев в работе сердца, беспокоят ли головокружения, повышенная утомляемость, были ли потери сознания, с чем пациент связывает возникновение этих симптомов).
- Анализ анамнеза жизни (перенесенные заболевания, операции, хронические заболевания, наличие вредных привычек).
- Анализ семейного анамнеза (есть ли у родственников пациента аритмогенная дисплазия правого желудочка, были ли в семье случаи внезапной сердечной смерти).
- Физикальный осмотр. Определяется цвет кожных покровов, внешний вид кожи, измерение массы тела. Анализируется частота дыхательных движений, измеряется артериальное давление, выслушиваются тоны сердца.
- Общий анализ крови и мочи. Проводится для выявления сопутствующих заболеваний.
- Биохимический анализ крови – определяют уровень общего холестерина (жироподобное вещество, строительный элемент клеток), « плохого» (приводит к образованию холестериновых бляшек в сосудах) и « хорошего» (предотвращает образование бляшек) холестерина, уровень сахара в крови, калия (элемент, необходимый для деятельности клеток). Проводится для выявления причины заболевания.
- ЭКГ (электрокардиография) – определяют признаки аритмогенной дисплазии правого желудочка, желудочковые аритмии (нарушение нормального ритма сердца), желудочковые тахикардии (увеличение числа сердечных сокращений)
- ЭхоКГ (эхокардиография) – определяется дилатация (расширение) правого желудочка, сокращения которого в типичных случаях носят асинергичный характер (нарушение способности производить нормальные движения).
- Радионуклидная вентрикулография и сцинтиграфия миокарда – определяется сегментарность (частичность) поражения правого желудочка. У небольшой части больных, однако, наблюдается диффузная (распространенная) гипо кинезия (снижение силы сокращений) правого желудочка. Левые отделы сердца чаще не измене ны.
- Магнитно-резонансная томография (МРТ) – визуализация жировой ткани в свободной стенке правого желудочка.
- Рентгеноконтрастная вентрикулография – определяется характерная дилатация (расширение) правого желудочка в сочетании с сегмен тарными нарушениями его сокращения, выпячиваниями контура в областях дисплазии (неправильное развитие тканей)
- Холтеровское мониторирование – исследование, помогающее в диагностике эпизодов желудочковой тахиаритмии (нарушение сердечного ритма, характеризующиеся повышением количества сердечных сокращений в минуту).
Дифференциальная диагностика[править | править код]
Проводится с другими видами сердечной аритмии.
Наиболее часто возникают трудности в дифференцировке АПЖК с аномалией Уля.
При аномалии Уля практически полностью отсутствует миокард правого желудочка и эпикард непосредственно прилежит к эндокарду без жировой прослойки, в отличие от АПЖК, где присутствует слой, представленный адипоцитами или соединительнотканными волокнами. Кроме того, при аномалии Уля отсутствует семейный анамнез, относительно редко наблюдается развитие аритмий и дебют заболевания наблюдается раньше. Существенную помощь в дифференциальной диагностике АПЖК и аномалии Уля оказывает МРТ, которая позволяет визуализировать жировую инфильтрацию правого желудочка, но наличие только жировой инфильтрации не является маркером АПЖК, помимо нее необходимо наличие соединительнотканного замещения и дегенеративных изменений кардиомиоцитов, в связи с этим рекомендуется проведение МРТ с контрастированием гадолинием. В то же время, в случае варианта АПЖК, связанного с дефектами генов, регулирующих рианодиновые рецепторы 2, наблюдается перегрузка ионами кальция и развитие стресс- индуцируемой желудочковой тахикардии, при этом имеются очень сдержанные изменения миокарда желудочков, а иногда и полное их отсутствие. В этом случае важную роль играет генетическое картирования.[3]
Прогноз[править | править код]
Необходимо не принимать участие в спортивных соревнованиях, не совершать тяжелые физические нагрузки. Также необходимо исключить наличие АПЖК у ближайших родственников.
Лечение[править | править код]
Основной задачей в лечении АПЖК- профилактика внезапной смерти. В результате различных исследований и накопленного опыта, наиболее высокая эффективность среди лекарственных препаратов была замечена у антиаритмиков III класса- соталола, в связи с этим он рассматривается как препарат первого выбора для профилактики рецидивов желудочковой тахикардии.
Однако наиболее надежно профилактика внезапной сердечной смерти у больных АПЖК высокого риска может осуществляться с помощью имплантации кардиовертеров-дефибрилляторов. Продолжительность жизни больных с ИКД близка к обычной.
А
Примечания[править | править код]
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ 1 2 Маколкин, Овчаренко. Внутренние болезни. — 6. — 2017.
- ↑ М.В. Мензоров, Е.В. Ефремова, А.М.Шутов. АРИТМОГЕННАЯ ДИСПЛАЗИЯ ПРАВОГО ЖЕЛУДОЧКА
Учебно-методическое пособие
для врачей и студентов медицинского факультета / к.м.н. Мовчан Е.В.. — 2015. — С. 23-24. — 34 с.
Источник

Аритмогенная правожелудочковая дисплазия – это кардиомиопатия, которая носит врожденный характер, сопровождается нарушением строения и работы правого желудочка сердца, что предрасполагает к появлению опасных желудочковых аритмий. Патология служит важной причиной внезапной сердечной смерти у молодых людей (11% всех случаев) и особенно у спортсменов (22% всех случаев). Заболевание встречается с частотой 1 случай на 1 — 5 тысяч человек.
Причины развития аритмогенной дисплазии правого желудочка
Заболевание было впервые описано в 1977 году, и с этого времени были получены важные сведения о его развитии, диагностике и возможностях лечения. В 1996 году ВОЗ включила эту болезнь в группу кардиомиопатий. Случаи патологии зарегистрированы в возрасте от 4 до 64 лет, но средний возраст ее выявления составляет 31 год.
Аритмогенная дисплазия ПЖ – врожденная патология, признаки которой обнаруживаются уже при изучении эмбриона. Семейные случаи, передающиеся по наследству, отмечаются у 30 — 90% больных. В остальных случаях заболевание вызвано вирусной инфекцией, или его причина остается неизвестной.
Болезнь чаще проявляется у физически активных людей. Постоянное напряжение сердечной мышцы приводит у них к повреждениям клеточных мембран, воспалению и фиброзу, но при условии генетической предрасположенности.
Обычно путь передачи патологии – аутосомно-доминантный с неполной пенетрантностью, причем заболевает около трети членов семьи. В некоторых регионах, например, в Венеции, распространенность этого заболевания значительно выше.
Рекомендуем прочитать о пороке Фалло. Вы узнаете о причинах развития данного порока сердца и механизме нарушения гемодинамики, признаках и симптомах, диагностике и вариантах лечения.
А здесь подробнее о показаниях к проведению допплеровской эхокардиографии.
Что происходит в органе при болезни Фонтана
Структурные нарушения при этом заболевании происходят в результате липидного пропитывания и разрастания соединительной ткани в мышце правого желудочка. Это ведет к его прогрессирующему расширению и снижению сократимости. Левый желудочек поражается значительно реже, межжелудочковая перегородка практически не вовлекается. Вовлечение в процесс и левого желудочка ассоциировано с плохим прогнозом заболевания.
Механизмы разрушения клеток миокарда:
- апоптоз (запрограммированная смерть клетки);
- воспаление, усиливающийся фиброз и потеря способности к сокращению;
- жировое замещение клеток сердца.
Аритмогенная дисплазия правого желудочка, аутопсия сердца молодого человека, который внезапно умер во время игры в баскетбол.
В результате нарушается электрическая стабильность миокарда, в нем появляются очаги патологического возбуждения. Они становятся источником желудочковых аритмий.
Желудочковая тахикардия, возникшая внезапно, может стать причиной сердечной смерти у молодого и внешне здорового человека.
При дальнейшем замещении миокарда жировой и соединительной тканью страдает функция правого желудочка, развивается его недостаточность. На конечных стадиях болезни имеется уже недостаточность обоих желудочков, и заболевание приобретает черты другой кардиомиопатии — дилатационной.
Симптомы появления аритмогенной дисплазии правого желудочка
Иногда болезнь долго протекает бессимптомно, и первым ее проявлением может стать внезапная смерть.
В других случаях пациента беспокоят эпизоды учащенного сердцебиения и обморочные состояния, вызванные пароксизмальной желудочковой тахикардией. При менее опасной желудочковой экстрасистолии иногда возникает ощущение перебоев в сердце.
Дети и подростки могут жаловаться на головокружения, неожиданные приступы сердцебиения или резкой слабости, быструю утомляемость.
При прогрессировании правожелудочковой недостаточности появляются отеки на ногах, тяжесть в правом подреберье, увеличение живота, слабость. При нарушении функции левого желудочка присоединяется одышка при физической нагрузке, приступы удушья в положении лежа, кашель.
Диагностика аритмогенной дисплазии правого желудочка
Диагноз ставится при наличии определенных критериев. Для их обнаружения необходимы такие исследования:
- ЭхоКГ;
- МРТ сердца;
- биопсия эндокарда и миокарда;
- радиоизотопная ангиография;
- ЭКГ;
На ЭКГ больного АДПЖ: отрицательные зубцы Т в отведениях V1–V5, стрелками указаны эпсилон-волны.
- суточное мониторирование ЭКГ;
- электрофизиологическое исследование сердца;
- трехмерное ЭКГ-картирование;
- молекулярно-генетическое тестирование.
ЭхоКГ при аритмогенной дисплазии правого желудочка смотрите в этом видео:
«Золотой стандарт» диагностики – рентгенконтрастная вентрикулография. Во время этого исследования в полости сердца через вену вводится вещество, непроницаемое для рентгеновских лучей. Характерными признаками заболевания являются:
- расширение (дилатация) правого желудочка;
- нарушение сократимости отдельных участков миокарда;
- выпячивание в зоне пораженных кардиомиоцитов;
- усиление трабекулярности – увеличение числа мышечных волокон в полости возле стенок желудочка.
Многие из этих методов исследования проводятся лишь в специализированных кардиологических центрах. Поэтому важно вовремя заподозрить болезнь по клиническим данным, и при появлении необъяснимых головокружений, обмороков, приступов сердцебиения обратиться к врачу.
КРИТЕРИИ ДИАГНОСТИКИ АДПЖ
Лечение болезни Фонтана
Учитывая две главные опасности патологии – аритмию и сердечную недостаточность, врачи применяют 2 направления терапии:
- назначаются антиаритмические препараты для предотвращения желудочковой тахикардии: соталол, амиодарон или флекаинид;
- при сердечной недостаточности применяются карведилол, ингибиторы АПФ, при отеках – диуретики, антагонисты альдостерона.
При выраженном замедлении пульса, в том числе вызванном приемом антиаритмических препаратов, возможна установка кардиостимулятора. Это устройство поддерживает сокращения сердца при замедлении пульса.
При неэффективности медикаментозной терапии может быть установлен кардиовертер-дефибриллятор или выполнена радиочастотная абляция источника желудочковой тахикардии. Последний вариант используется достаточно редко, так как его эффективность именно при этом заболевании невысока.
Кардиовертер-дефибриллятор устанавливают пациентам с расширением и снижением сократимости правого желудочка, вовлечением левого желудочка, наличием желудочковых тахикардий (по данным ЭФИ или ХМ ЭКГ). Это устройство обычно имплантируют молодым людям, и оно практически в 100% случаев помогает предотвратить у них внезапную смерть, вызванную приступом аритмии.
У больных, имеющих тяжелые нарушения ритма в сочетании с выраженной сердечной недостаточностью, проводится операция вентрикулотомия. Во время вмешательства происходит анатомическое прерывание путей, по которым идет аномальное возбуждение сердца при аритмии.
Наиболее эффективна трансплантация сердца, но эта операция выполняется редко.
Рекомендую прочитать об открытом артериальном протоке. Вы узнаете об этиологии и нарушении гемодинамики при ОАП, симптомах заболевания, диагностических мероприятиях и лечении.
А здесь подробнее о синдроме Вольфа-Паркинсона-Уайта.
Прогноз для пациента с аритмогенной дисплазией правого желудочка
Патология может привести к внезапной сердечной смерти. Прогноз ухудшается при вовлечении мышцы левого желудочка.
Аритмогенная дисплазия ПЖ имеет прогрессирующее течение. Однако при правильном и своевременном лечении пациенты ведут обычную жизнь, долгосрочный прогноз при этом благоприятный.
Для предотвращения отрицательных последствий патологии пациенту с таким заболеванием необходимо регулярное наблюдение у кардиолога.
Аритмогенная дисплазия ПЖ – в основном врожденная кардиомиопатия, сопровождающаяся тяжелыми желудочковыми аритмиями, сердечной недостаточностью и вызывающая часть случаев внезапной смерти. Главные симптомы – приступы головокружения, сердцебиения, обмороки. Лечение включает прием медикаментов, а при необходимости – установку кардиостимулятора, кардиовертера-дефибриллятора или другие хирургические вмешательства.
Источник
Аритмогенная правожелудочковая кардиомиопатия – заболевание предположительно генетической природы, характеризующееся структурными изменениями правого желудочка и развитием аритмии. Варианты течения варьируются от бессимптомных форм до форм с выраженной тахиаритмией, экстрасистолией, кардиалгией и сердечной недостаточностью. Диагностика осуществляется при помощи эхокардиографических, электрокардиографических, магнитно-резонансных исследований, а также биопсии миокарда. Специфическое лечение отсутствует, терапия сводится к устранению аритмии и застойной сердечной недостаточности. При отсутствии эффекта медикаментозной терапии применяют имплантацию кардиовертер-дефибриллятора.
Общие сведения
Аритмогенная правожелудочковая кардиомиопатия (аритмогенная дисплазия правого желудочка, аритмогенная болезнь правого желудочка, АП КМП) – заболевание, поражающее стенку правого желудочка, при котором в толще миокарда формируются патологические очаги жировой и фибринозной инфильтрации, иногда с присоединением воспаления (миокардит). Патология была описана под названием «аритмогенная дисплазия правого желудочка» в 1977 году G. Fontaine, после этого исследования продолжил F. I. Marcus, который в 1982 году дал заболеванию современное название.
Встречаемость в различных регионах колеблется в пределах 1-6:10000 жителей; среди обнаруженных больных подавляющее большинство составляют мужчины младше 40 лет, половое распределение – 4:1. Имеет тенденцию к наследственной передаче, поэтому в настоящее время большинство форм АП КМП определяют как аутосомно-доминантное заболевание с неполной пенетрантностью. Интерес к заболеванию резко возрос в связи с выявлением его роли в развитии внезапной сердечной смерти. Так, гистологические исследования миокарда у детей и подростков до 20 лет, причиной смерти которых явилась сердечно-сосудистая патология, показали, что изменения, ассоциированные с АП КМП, были обнаружены в 26% случаев.
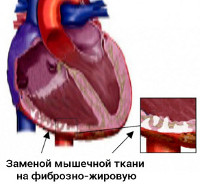
Аритмогенная правожелудочковая кардиомиопатия
Причины
В настоящий момент общепризнанной точки зрения на причины развития АП КМП нет ввиду гетерогенности проявлений заболевания. Возможно, АП КМП объединяет в себе несколько схожих по проявлениям патологий с различной этиологией. Но единственной документально подтвержденной теорией на сегодняшний день является наследственная, объясняющая возникновение аритмогенной правожелудочковой кардиомиопатии генетической мутацией.
При изучении генома больных АП КМП были выявлены аномалии генов в 12-й, 14-й, 17-й и 18-й хромосомах – указанные гены кодируют такие белки миокарда как альфа-актин, десмоплакин, плакоглобин, плакофиллин и другие. Нарушения структуры этих белков ведут к понижению устойчивости кардиомиоцитов к повреждающим факторам, что и приводит со временем к жировой инфильтрации. Однако главную роль в развитии аритмии при АП КМП играет нарушение функций белка десмосом, в результате чего распространение возбуждения по миокарду изменяется.
В некоторых случаях вместо очаговой жировой инфильтрации стенок правого желудочка наблюдается фибринозная, имеющая воспалительный характер и в целом напоминающая картину при вирусном миокардите, вызванном вирусом Коксаки и др. Такая форма имеет тенденцию к распространению на левый желудочек и характеризуется тяжелым течением, часто приводящим к смерти больного. С точки зрения наследственной теории развития АП КМП, считается, что мутации генов повышают предрасположенность миокарда к поражению вирусами.
Большинство мутаций наследуются по аутосомно-доминантному типу с пенетрантностью 30-50%. Одна крайне редкая форма аритмогенной правожелудочковой кардиомиопатии (болезнь Наксоса – описано всего 25 случаев) имеет аутосомно-рецессивный характер и высокую пенетрантность – более 90%. Гомозиготы по мутантному гену страдают от злокачественной желудочковой аритмии и часто умирают в детстве или подростковом возрасте.
Классификация
Ввиду выраженной гетерогенности клинических форм АП КМП неоднократно принимались попытки систематизировать и классифицировать виды этого заболевания. В настоящее время выделяют следующие типы аритмогенной правожелудочковой кардиомиопатии:
- Чистая, или эталонная, форма.
- Болезнь Наксоса, характеризующая аутосомно-рецессивным наследованием и злокачественными желудочковыми аритмиями.
- Венецианская кардиомиопатия – нередко распространяется на стенку левого желудочка, имеет выраженный наследственный характер (пенетрантность около 50%), больные могут умереть в детском возрасте.
- Болезнь Покури – форма АП КМП, выявленная в Японии, служит причиной внезапной сердечной смерти подростков.
- Тахикардия, вызванная очагом возбуждения в правом желудочке без экстрасистол или проявлений сердечной недостаточности.
- Редкие желудочковые экстрасистолы, источник которых – очаг возбуждения в стенке правого желудочка, ассоциируемый с участком воспаления. Такая форма АП КМП может осложняться миокардитом с летальным исходом.
- Аномалия Уля – редкая форма АП КМП, характеризующая нарастанием сердечной недостаточности и смертью. При гистологическом исследовании сердца обнаруживается полное замещение кардиомиоцитов жировой и фибринозной тканью.
- Неаритмогенная форма – в большинстве случаев ничем себя не проявляет, именно с ней ассоциируют бессимптомные случаи внезапной сердечной смерти.
Симптомы аритмогенной кардиомиопатии
Клинические формы АП КМП разделяются на четыре основные группы. При бессимптомной форме патология никак не проявляет себя при жизни больного, в том числе и при электрокардиографических исследованиях. Аритмическая форма характеризуется развитием тахиаритмии, желудочковой экстрасистолии и появлением других электрокардиографических признаков. Субъективные симптомы, как правило, отсутствуют. При развитии выраженной клинической формы на фоне тахиаритмий возникают кардиалгии, приступы сердцебиения, головокружения. Наиболее тяжелым типом клинических проявлений АП КМП является развитие сердечной недостаточности по правожелудочковому типу с характерным симптомокомплексом – венозным застоем, отеками, асцитом. При этом сердечная недостаточность может протекать как на фоне нарушения ритма сердца, так и без него.
В некоторых случаях эти группы отражают стадийность развития нарушений, обусловленных аритмогенной правожелудочковой кардиомиопатией. Однако у одних больных развитие патологии может длиться годами, тогда как у других от бессимптомной формы до сердечной недостаточности может пройти менее месяца. Кроме того, при любой из форм или любом этапе АП КМП возможен летальный исход из-за фибрилляции желудочков, аномалии Уля или молниеносного вирусного миокардита.
Диагностика
Для диагностики АП КМП в кардиологии используется весь спектр современных методик исследования функции сердца. На ЭхоКГ определяется конечный диастолический размер (КДР) и конечный систолический размер (КСР) желудочков, после чего эти данные сравниваются между собой. Если отношение КДР правого желудочка к КДР левого составляет 0,5 и более, это свидетельствует в пользу наличия АП КМП. К ЭКГ-признакам аритмогенной правожелудочковой кардиомиопатии относятся удлинение желудочкового комплекса свыше 110 мс на отведении V1, эпсилон-волна на сегменте ST в отведениях V1-V3, инверсия зубца Т в грудных отведениях из-за замедления деполяризации правого желудочка, а также наличие тахиаритмии и желудочковых экстрасистол.
На рентгеноконтрастной вентрикулографии можно определить дилятацию правого желудочка, причем в ряде случаев прямо визуализируется выпячивание (аневризма) в области очага фибролипозной дисплазии миокарда. В последние годы для специфической диагностики АП КМП применяется магнитно-резонансная томография с гадолиниевым контрастированием, позволяющая не только получить трехмерное изображение сердца, но и дифференцировать жировые и фибринозные очаги от неизмененного миокарда. Для уточнения диагноза практикуют биопсию миокарда с последующим гистологическим изучением тканей – при АП КМП будет наблюдаться жировая инфильтрация, изменение цвета и формы десмосом, а также уменьшение их количества.
Важным признаком является семейный характер симптомов или наличие у больного родственников, скончавшихся от внезапной сердечной смерти или фибрилляции желудочков. Дифференциальную диагностику производят с идиопатическими формами желудочковых тахиаритмий.
Лечение аритмогенной правожелудочковой кардиомиопатии
Медикаментозное лечение АП КМП включает в себя антиаритмические препараты (амиодарон, соталол). Снижение выраженности тахиаритмий играет важную роль в сохранении жизни пациента, контроль эффективности препаратов кардиолог производит при помощи холтеровского мониторинга. В тех случаях, когда медикаментозная терапия малоэффективна, прибегают к имплантации кардиовертер-дефибриллятора или кардиостимулятора. При развитии сердечной недостаточности используют ингибиторы АПФ, карведилол.
Разрабатываются техники хирургического лечения аритмогенной правожелудочковой кардиомиопатии (вентрикулотомия), которые сводятся к удалению патологических очагов с ушиванием миокарда. Первые результаты таких операций оптимистичны, однако рецидивы возникают в 30-40% случаев. При выраженной сердечной недостаточности эффективным методом лечения будет трансплантация сердца.
Прогноз и профилактика
Прогноз неопределенный по причине высокой вариабельности проявлений АП КМП. Фибрилляция желудочков с летальным исходом может развиться в любой момент, особенно при отсутствии лечения. При регулярной антиаритмической терапии риск летального исхода снижается примерно на треть. Наилучшие результаты показывает сочетание кардиостимуляторов и медикаментозной терапии, которое снижает риск возникновения летальной фибрилляции практически до нуля. При развитии сердечной недостаточности прогноз, как правило, неблагоприятный.
Источник
