Блокада сердца 1 степени противопоказания
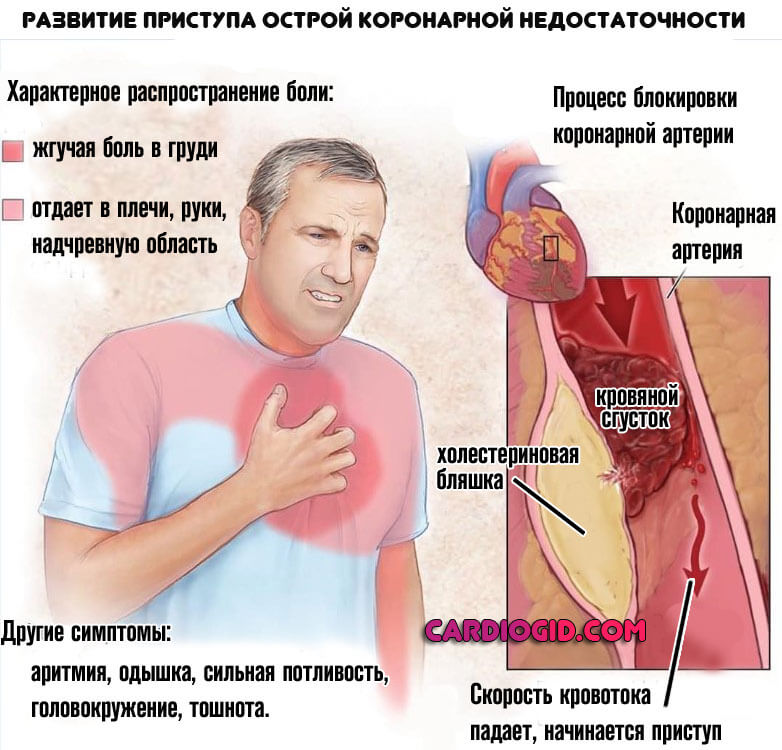
 Процесс нарушения проводимости, при котором происходит полное или частичное прекращение передачи нервного импульса известно как блокада сердца.
Процесс нарушения проводимости, при котором происходит полное или частичное прекращение передачи нервного импульса известно как блокада сердца.
Она имеет способность образовываться в разных отделах сердца.
От ее локализации и степени выраженности зависит и выбор лечебной терапии.
Суть заболевания
Сердечная мышца имеет на своей поверхности узлы, представленные в виде скоплений нервных клеток. Именно в этих узлах образуются нервные импульсы, которые по нервным волокнам передаются по миокарду сердечным предсердиям и желудочкам, вызывая их сокращение.
В предсердии находится один из видов узлов – синусово-предсердный, где возникает электроимпульс, поступающий в узел предсердно-желудочковый. В результате этого сердце имеет возможность сокращаться.
Нарушение процесса проводимости и является блокадой сердца. Если импульсы не передаются частично, можно говорить о частичной блокаде, а при полной остановке передачи речь идет о полной блокаде сердца. Но независимо от вида патологии, у больного нарушается процесс сокращения сердца.
 При замедлении прохождения нервного импульса, у больного удлиняется пауза, которая возникает между сокращением желудочков и предсердий. При полной остановке передачи импульса, соответственно, и сокращений желудочков и предсердия не происходит. В этом случае у пациента развивается желудочковая или предсердная асистолия.
При замедлении прохождения нервного импульса, у больного удлиняется пауза, которая возникает между сокращением желудочков и предсердий. При полной остановке передачи импульса, соответственно, и сокращений желудочков и предсердия не происходит. В этом случае у пациента развивается желудочковая или предсердная асистолия.
Нарушение передачи электроимпульса может быть разных стадий, что приводит к формированию блокад разных форм. В случае же полного прекращения передачи НИ кровь не проходит через кровеносные сосуды, что приводит к понижению давления и недостаточному снабжению внутренних органов человеческого организма кислородом.
Классификация
Как уже было сказано ранее, блокада имеет свойство образовываться на разных уровнях. Базируясь на месте ее локализации, используется такая классификация:
- Проксимальная. Нарушение проводимости нервного импульса происходит на уровне предсердий, атриовентрикулярного пучка Гиса или его ствола.
- Дистальная. Блокада образуется в районе расположения ветвей пучка Гиса.
- Комбинированная. В этом случае нарушение может иметь разнообразную локализацию.
При классификации блокад специалисты также ориентируются на ее электрокардиографические показатели:
- блокада 1 степени – ее можно определить во время проведения обследования пациента. Если блокада первой степени развивается у молодых людей или профессиональных спортсменов, она выступает в виде физиологического состояния. В том случаи, когда нарушения проводимости наблюдаются у пациентов стершего возраста, можно говорить о блокаде как о патологии. Зачастую патология сопровождается другими заболеваниями сердечно-сосудистой системы;
- блокада 2 степени – ее можно условно подразделить на два подвида: Мобитц 1 и Мобитц 2. В первом случае пациенты жалуются на быструю утомляемость, слабость и сонливость. Во втором же случае у них могут проявляться сильные боли в области сердца, одышка, потеря сознания. Нередко блокада второй степени сопровождается частыми обмороками пациентов;
-
 блокада 3 степени – это самый сложный вид блокады, при котором нервные импульсы совсем не передаются. Частота пульса уменьшается до 40–45 ударов за минуту, больные жалуются на одышку, слабость и головокружение. В этом случае происходит нарушение кровоснабжения ГМ. Нередки случаи, когда блокада третьей степени приводит к полной остановке сердца.
блокада 3 степени – это самый сложный вид блокады, при котором нервные импульсы совсем не передаются. Частота пульса уменьшается до 40–45 ударов за минуту, больные жалуются на одышку, слабость и головокружение. В этом случае происходит нарушение кровоснабжения ГМ. Нередки случаи, когда блокада третьей степени приводит к полной остановке сердца.
Максимально точное определение степени развития заболевания поможет определиться с курсом лечебной терапии.
Причины и симптомы
Существует немало факторов, которые могут спровоцировать нарушение процесса передачи нервных импульсов. Степень заболевания имеет непосредственную взаимосвязь с причиной, которая ее спровоцировала.
Например, блокада сердца 1 степени, которая считается неполной блокадой, зачастую не имеет никаких симптоматических проявлений и может считаться нормой. Как правило, она проявляется в период сна или полного покоя, а при увеличении физической нагрузки проходит.
 Нередко причиной блокады 1 степени является наличие у пациента вегетососудистой дистонии. У детей или молодых людей заболевание может быть спровоцировано наличием пролапса митрального клапана или ОО окном. Развитие небольших аномалий функционирования либо развития сердца также могут привести к формированию патологии.
Нередко причиной блокады 1 степени является наличие у пациента вегетососудистой дистонии. У детей или молодых людей заболевание может быть спровоцировано наличием пролапса митрального клапана или ОО окном. Развитие небольших аномалий функционирования либо развития сердца также могут привести к формированию патологии.
Если говорить о блокадах 2 или 3 степеней, то они формируются при наличии какого-либо нарушения строения или функционирования тканей сердца, которые приводят к образованию рубцов, а также воспалительных процессов миокарда. К ним можно отнести такие заболевания:
- миокардит;
- кардиомиопатия;
- кардиосклероз;
- инфаркт миокарда;
- порок сердца (врожденный или приобретенный);
- гипертония и пр.
 Неполная блокада первой степени, как правило, протекает без проявления видимых симптомов. Определить ее наличие можно по результатам электрокардиограммы во время планового осмотра пациента.
Неполная блокада первой степени, как правило, протекает без проявления видимых симптомов. Определить ее наличие можно по результатам электрокардиограммы во время планового осмотра пациента.
Блокады полные (2 и 3 степени) проявляются в виде симптомов аритмии или сопутствующего заболевания. Признаки могут возникать мгновенно, а могут проявляться на протяжении длительного периода времени.
Среди наиболее распространенных симптомов можно назвать такие:
- быстрая утомляемость и потеря трудоспособности;
- перебои ритма работы сердца. У больного возникает ощущение кратковременной остановки сердца;
- боли в области грудины;
- головокружение, обморочные состояния;
- тошнота или звон в ушах;
- тело человека может резко покрываться холодным потом, при этом пульс становиться нитевидным и редким;
- судороги.
Если говорить о признаках сопутствующих заболеваний сердечно-сосудистой системы, можно выделить такие, как цианоз покровов кожи, боли за грудиной, отек верхних или нижних конечностей, тошнота или рвота, повышение температуры тела до 37, 5 градусов и пр.
При обнаружении одного или нескольких из вышеперечисленных признаков заболевания следует незамедлительно обратиться к специалисту для прохождения комплексного обследования.
Диагностика
При первом обследовании пациента специалисты в первую очередь должны определить перенесенные им ранее заболевания сердечно-сосудистой системы (инфаркта миокарда, кардиопатий, аритмий и пр.).
 Во время аускультации у больного прослушивается нормальный ритм сердца, который время от времени прерывается длительными перебоями, что связано с выпадением сокращений желудочков сердца, брадикардией или развитием пушечного 1 тона Стражеско.
Во время аускультации у больного прослушивается нормальный ритм сердца, который время от времени прерывается длительными перебоями, что связано с выпадением сокращений желудочков сердца, брадикардией или развитием пушечного 1 тона Стражеско.
Признаки блокады хорошо заметны при проведении мониторирования по Холтеру на протяжении суток.
Для получения дополнительной информации о наличии параллельных болезней проводят лабораторные обследования крови и мочи пациента. По их результатам можно определить уровень в крови электролитов, аритмиков, калия и магния.
Только после комплексного обследования можно не только поставить точный диагноз, но и определиться с выбором эффективной лечебной терапии.
Лечение
При диагностировании блокады первой степени пациент не нуждается в медикаментозном лечении. Достаточно 2–3 раза в год проходить медицинское обследование, а также находиться под наблюдением у специалистов.
 В том случае, если заболевание было спровоцировано приемом лекарственных препаратов (гликозиды, антиаритмические средства, бета-блокаторы), специалисты должны провести корректировку дозы и график их приема. Не исключено, что возникнет необходимость полного отказа от их приема.
В том случае, если заболевание было спровоцировано приемом лекарственных препаратов (гликозиды, антиаритмические средства, бета-блокаторы), специалисты должны провести корректировку дозы и график их приема. Не исключено, что возникнет необходимость полного отказа от их приема.
При лечении блокад 2 и 3 степеней назначаются бетаадреностимуляторы. При более сложном течении заболевания может быть рекомендовано вживление кардиостимулятора.
Для того чтобы быстро купировать первые приступы блокады, рекомендуется использовать такие препараты, как изадрин или атропин.
Одним из радикальных методов лечения блокады 3 степени является имплантация электрокардиостимулятора, который поможет восстановить сердечный ритм.
 При терапии блокады никак не обойтись без корректировки образа жизни пациента, в том числе и рациона его питания. Рекомендуется ввести в рацион пищу, богатую растительными белками и ограничить продукты, обогащенные животными белками и простыми углеводами.
При терапии блокады никак не обойтись без корректировки образа жизни пациента, в том числе и рациона его питания. Рекомендуется ввести в рацион пищу, богатую растительными белками и ограничить продукты, обогащенные животными белками и простыми углеводами.
Желательно отрегулировать интенсивность физических нагрузок и продолжительность периода отдыха.
При неполной блокаде специалисты дают довольно положительный прогноз.
Что же касается патологий 2 и 3 степеней, успешность их лечения в полной мере зависит от таких факторов, как возраст пациента, его общее состояние, а также наличие сопутствующих болезней сердечно-сосудистой системы.
Не следует также забывать о положительном влиянии на успешность лечения своевременного обращения к специалистам.
![]()
Источник
AB блокада сердца представляет собой частный вариант нарушения сократимости сердечной мышцы. По своей сути это ослабление, либо полное прекращение проводимости электрического импульса по атриовентрикулярному узлу.
Лечение требуется далеко не всегда. На ранних стадиях восстановление не проводится вовсе, показано динамическое наблюдение.
По мере прогрессирования назначается медикаментозная терапия. Длительность полного цикла развития отклонения составляет, примерно, 3-10 лет.
Симптомы возникают намного раньше, чем наступает терминальная фаза. Они достаточно выражены. Потому есть время на диагностику и лечение.
Все мероприятия проводятся под контролем кардиолога и по мере необходимости смежных профильных специалистов.
Классификация АВ-блокад
Подразделение проводится по трем основаниям.
В зависимости от характера течения:
- Острая. Встречается относительно редко, возникает как итог тяжелых внешних факторов. Травмы, рвота, резкая перемена положения тела, течение соматических патологий, все это моменты развития процесса. Риски остановки сердца максимальны. Коррекция состояния и стабилизация пациентов проводится в стационарных условиях, под контролем группы врачей.
- Хроническая форма. Диагностируется в каждом втором случае от общей массы АВ-блокад. Представляет собой облегченный вариант. Проявления минимальны, вероятность смертельного исхода также не высока. Восстановление проводится в плановом порядке. Лечение медикаментозное или хирургическое, в зависимости от стадии.
По степени нарушения функциональной активности волокон:
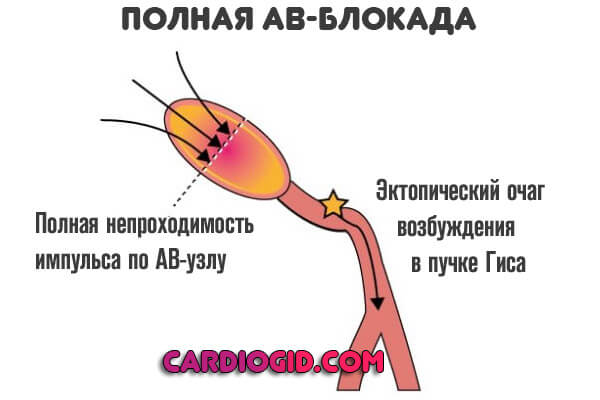
- Полная АВ блокада. Проводимость электрического импульса от синусового узла к атриовентрикулярному отсутствует вообще. Итог — остановка сердца и летальный исход. Это неотложное состояние, устраняется в реанимационных условиях.
- Частичная блокада антриовентрикулярного узла. Протекает легче, составляет большинство клинических случаев. Но нужно помнить, что прогрессирование может оказаться скачкообразным, однако подобное встречается сравнительно редко.
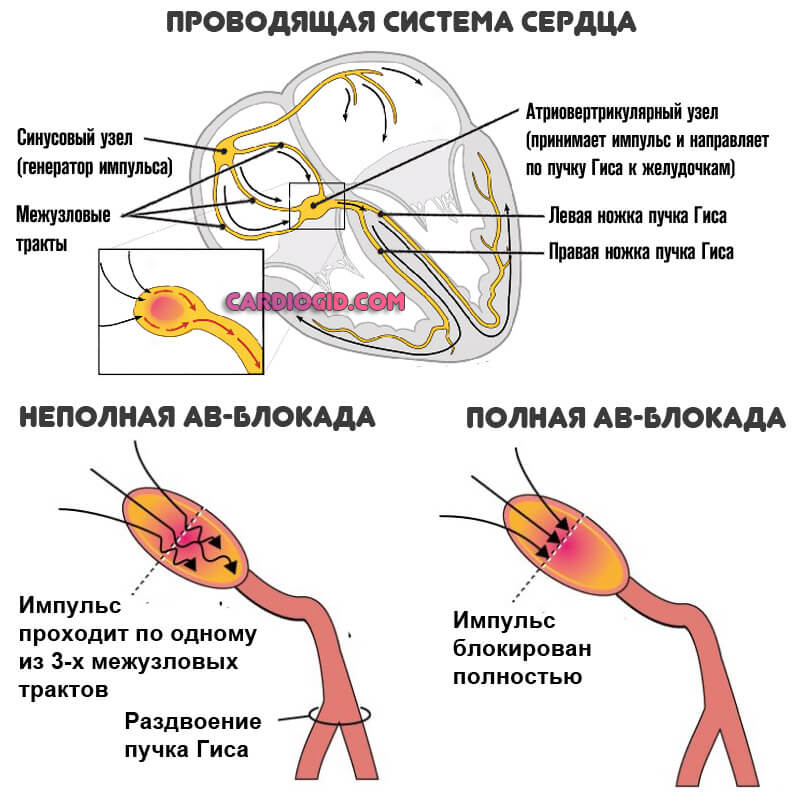
Возможно подразделение процесса по длительности течения:
- Постоянная блокада. Как и следует из названия, сама собой не устраняется.
- Преходящая (транзиторная). Длительность эпизода от пары часов до нескольких недель и даже месяцев.
- Приступообразная или пароксизмальная. Продолжительность около 2-3 часов.
Четыре степени тяжести
Общепринятая клиническая классификация проводится по тяжести течения. Соответственно называют 4 этапа в развитии процесса.
1 степень (легкая)
Возникает на фоне прочих кардиальных и внесердечных патологий. Проявления субъективного плана минимальны или полностью отсутствуют. На уровне диагностических методик есть незначительные отклонения в картине ЭКГ.
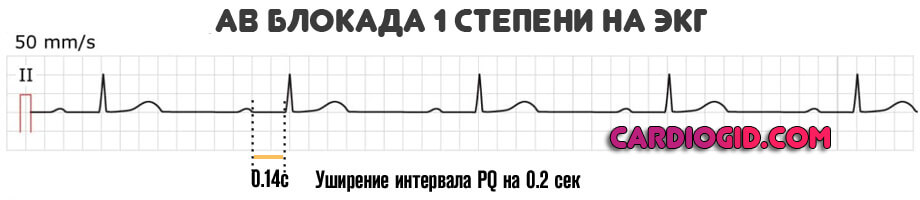
Восстановление возможно в течение 6-12 месяцев, но требуется не всегда. Показано динамическое наблюдение, по мере надобности — применение медикаментов.
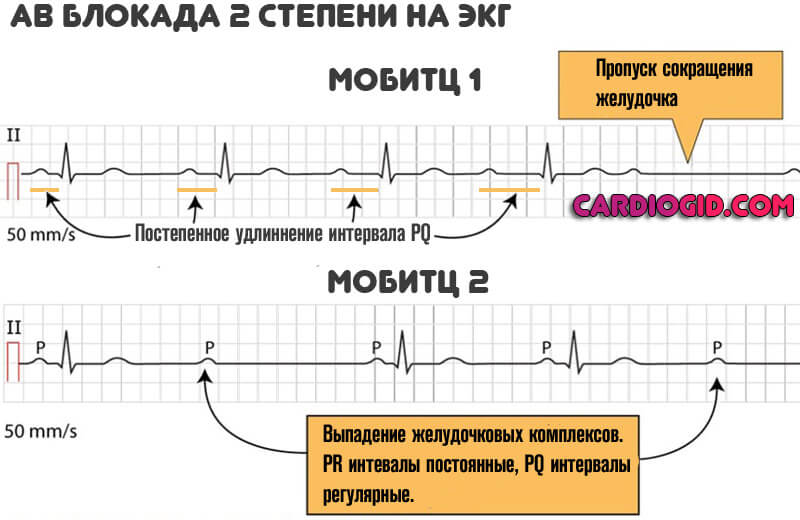
2 степень (средняя)
Подразделяется еще на 2 типа, в зависимости от электрокардиографических данных.
- АВ блокада 2 степени мобитц 1 характеризуется постепенным удлинением интервала PQ. Симптоматика также малохарактерна. Возникают минимальные проявления, которые практически не заметны, если не нагружать организм. Провокационные тесты достаточно информативны, но могут нести опасность для здоровья и даже жизни. Лечение идентичное, с большим упором на прием медикаментов.
- АВ блокада 2 степени мобитц 2 определяется выпадением желудочковых комплексов, что указывает на неполное сокращение кардиальных структур. Потому симптоматика куда ярче, не заметить ее уже трудно.
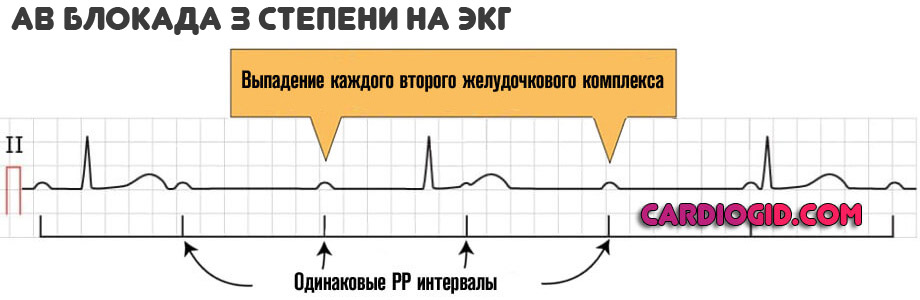
3 степень (выраженная)
Определяется выраженными отклонениями в работе мышечного органа. Изменения на ЭКГ выявить просто, проявлений интенсивны — возникает аритмия по типу замедления сокращений.
Подобные признаки не сулят ничего хорошего. На фоне комплексных органических дефектов возникает ослабление гемодинамики, ишемия тканей, возможна полиорганная недостаточность в начальной фазе.
4 степень (терминальная)
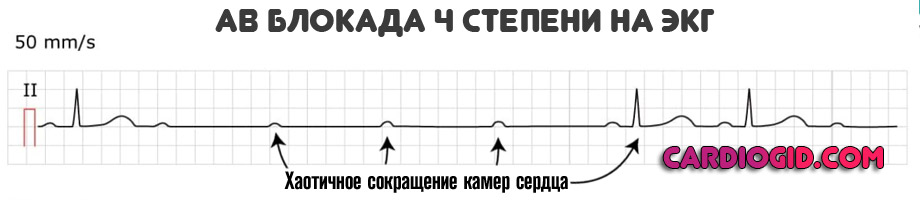
Определяется полной блокадой, частота сердечного пульса 30-50. В качестве компенсаторного механизма желудочки начинают сокращаться в собственном ритме, возникают отдельные участки возбуждения.
Все камеры работают на свой манер, что приводит к фибрилляции и желудочковой экстрасистолии. Смерть пациента — наиболее вероятный сценарий.
Клинические классификации используются для выявления конкретного вида заболевания, стадии, определения тактики терапии и диагностики.
Причины АВ блокады 1 степени
В основном это внешние факторы. Они могут быть устранены самим пациентом за редкими исключениями.
- Интенсивные физические нагрузки, чрезмерная активность. Возникает такое явление, как спортивное сердца. Нарушение проводимости — итог развитости кардиальных структур. На долю подобных причин приходится до 10% всех клинических ситуаций. Но поставить такой диагноз можно после длительного наблюдения и исключения органических патологий.
- Избыток лекарственных средств. Сердечных гликозидов, психотропных препаратов, блокаторов кальциевых каналов, спазмолитиков, миорелаксантов, наркотических анальгетиков, кортикостероидов.
- Нарушение процессов торможения нервной системы. Относительно безобидный фактор. Обычно является частью симптомокомплекса какого-либо заболевания.
Причины блокады 2-3 степеней
Намного серьезнее. Среди возможных факторов:
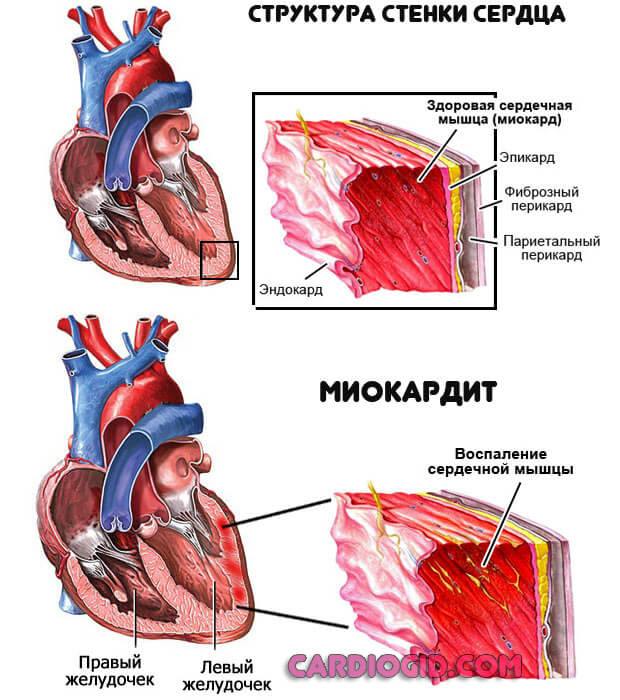
- Миокардит. Воспалительная патология мышечных слоев органа инфекционного или аутоиммунного (реже) генеза. Возникает как последствие в большинстве случаев.
Лечение в стационаре, клиническая картина яркая. Грозное осложнение — деструкция желудочков определяется в каждом десятом случае.
Особенно без специального антибактериального и поддерживающего воздействия.
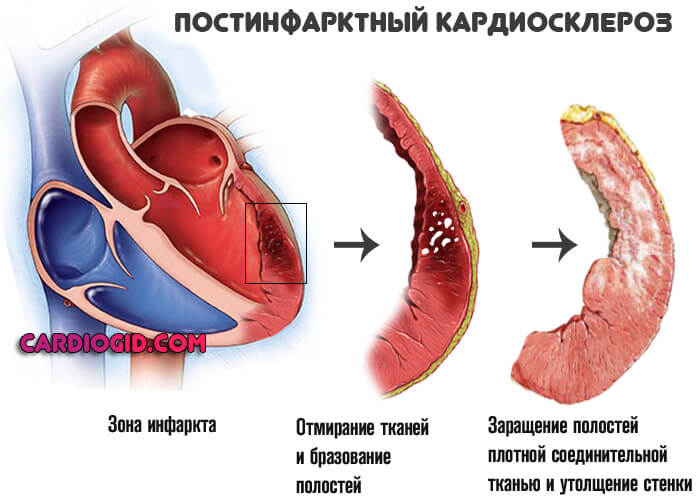
- Инфаркт. Острое нарушение трофики сердечных структур. Возникает в любом возрасте, преимущественно у пожилых пациентов. Также на фоне текущей ИБС, как осложнение.
Заканчивается некрозом кардиомиоцитов (клеток сердца), замещением активной ткани на рубцовую. Она не способна сокращаться и проводить сигнал. Отсюда АВ-блокада.
В зависимости от обширности можно говорить о степени тяжести. Чем больше структур пострадало, тем опаснее последствия.
Осложнения обширного инфаркта описаны в этой статье, симптомы предынфарктного состояния тут, причины и факторы риска здесь.
- Ревматизм. Аутоиммунный процесс, затрагивающий миокард. Лечение длительное, пожизненная поддерживающая терапия как результат.
Возможно замедлить деструкцию, предотвратить рецидивы, но полное избавление маловероятно.
Запущенное явление заканчивается повреждением пучков Гиса и нарушением проводимости.
- Ишемическая болезнь. По своему характеру похожа на инфаркт, но определенной критической массы процесс не достигает, поскольку кровоснабжение еще остается на приемлемом уровне. Однако некроз мышечного слоя не заставит себя долго ждать без лечения. Это логическое завершение ИБС.
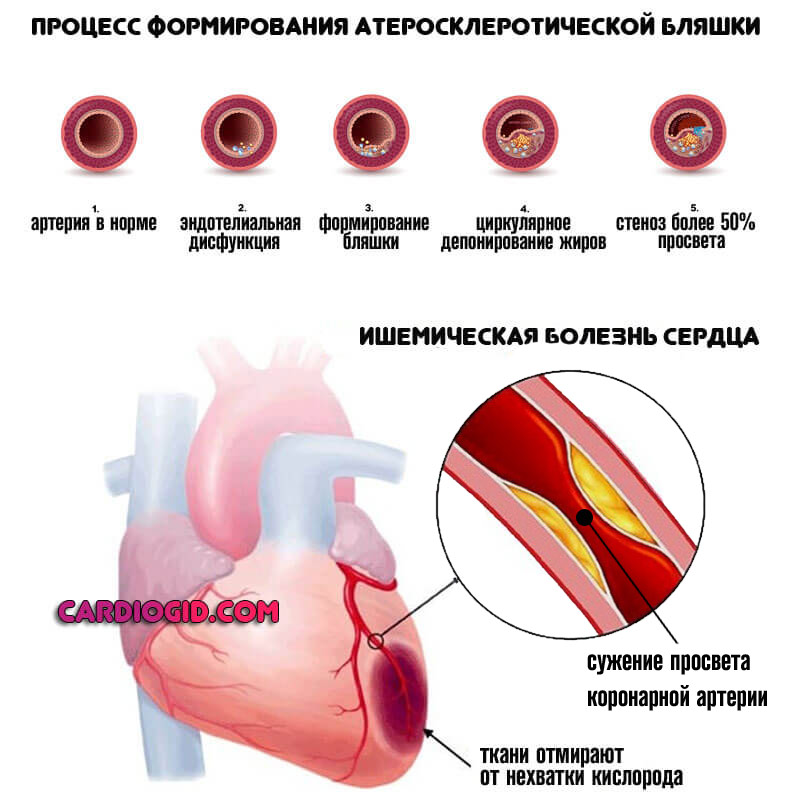
- Коронарная недостаточность. В результате атеросклероза с сужением или окклюзией соответствующих артерий, питающих кардиальные структуры. Проявления возникают на поздних стадиях. Блокада — одно из органических нарушений. Подробнее о коронарной недостаточности читайте здесь.

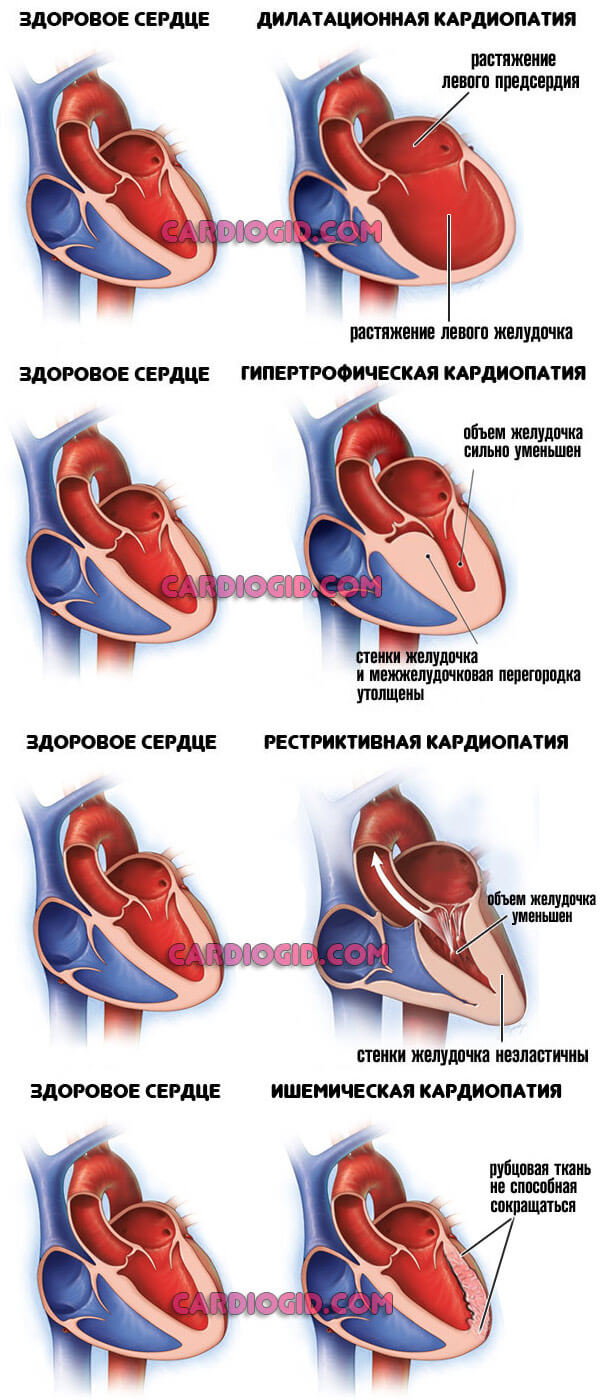
- Кардиомиопатия. Обобщенное наименование группы процессов. Возникает как следствие тяжелых соматических патологий.
Суть кроется в дистрофии мышечного слоя сердца. Сократимость падает, сигнал по поврежденным тканям проводится хуже, чем в нормальном положении.
Ослабление гемодинамики, ишемия, полиорганная недостаточность как следствия. Виды кардиомиопатии, причины и методы лечения описаны в этой статье.
Также сказывается наличие патологий надпочечников дефицитарного типа, щитовидной железы, сосудов, в том числе аорты.
Список можно продолжать дальше. Есть мнение об участии в процессе наследственного фактора. Так это или нет — понятно не до конца. В последние годы активно ведется изучение роли генетического компонента.
Симптомы в зависимости от степени
Клиническая картина зависит от этапа патологического процесса.
1 стадия:
Проявления полностью или преимущественно отсутствуют. Пациент чувствует себя нормально, отклонений в жизнедеятельности нет.
Обнаружить дефекты функционального плана можно только по результатам электрокардиографии. Часто это случайная находка, обнаруживается по мере профилактического обследования человека.
Возможна легкая одышка при интенсивной физической нагрузке (работа, бег, спортивные мероприятия изнуряющего плана).
Внимание:
Атриовентрикулярная блокада 1 степени благоприятна в клиническом отношении. При раннем обнаружении есть шансы на полное излечение без последствий.
2 стадия:
- Боли в груди неясного происхождения. Возникают в большинстве случаев. Это неспецифический признак. Длительность эпизода не свыше нескольких минут.
- Одышка на фоне интенсивных физических нагрузок. В спокойном состоянии ее нет.
- Слабость, сонливость, отсутствие работоспособности. Возможна апатичность, нежелание что-либо делать.
- Брадикардия. Изменение частоты сердечных сокращений в меньшую сторону. Угрожающего характера еще не имеет.
3 стадия:
- Одышка при незначительной физической активности. Даже при простой ходьбе.
- Головная боль. Определяется ишемическими нарушениями в церебральных структурах. Длительность варьируется от нескольких минут до часов и даже дней. Необходимо отграничение от мигрени.
- Вертиго. Вплоть до раскоординации движений, невозможности ориентироваться в пространстве.
- Аритмия по нескольким типам сразу. Замедление кардиальной деятельности соседствует с изменением временных интервалов между сокращениями.
- Обмороки.
- Понижение артериального давления до критических отметок.
- Резкое падение ЧСС.
Все три представленных выше симптома входят в структуру так называемого синдрома Морганьи-Адамса-Стокса. Это неотложное состояние. Длится оно несколько минут, но несет колоссальную опасность для жизни.
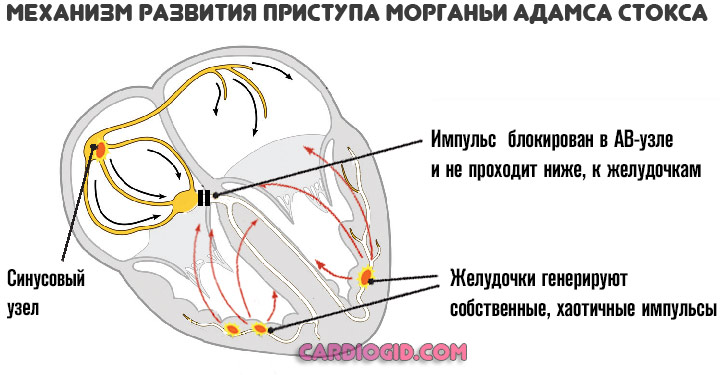
Возможны травмы, инсульт, инфаркт или остановка сердца. Если такого рода проявление имеет место — необходимо хирургическое лечение суть которого в имплантации кардиостимулятора.
4 стадия:
Ее называют не всегда. Она является разновидностью предыдущей, но определяется еще более тяжелыми симптомами. Отмечают массивные органические нарушения во всех системах.
Смерть при av блокаде 4 степени становится неминуемой, это вопрос времени. Однако чтобы так запустить патологию нужно постараться и сознательно игнорировать все сигналы собственного тела.
Методы диагностики
Ведение лиц с отклонениями в проводимости кардиальных структур — под контролем кардиолога. Если процесс осложнен и имеет опасный характер — профильного хирурга.
Примерная схема обследования включает в себя такие элементы:
- Опрос пациента на предмет жалоб, их давности и длительности. Объективизация симптомов и фиксация.
- Сбор анамнеза. В том числе семейной истории, определение образа жизни, наличия вредных привычек и прочих. Направлен на раннее выявление источника проблемы.
- Измерение артериального давления. На фоне запущенного процесса, ко второй стадии или тем более третьей, вероятны скачки АД. С помощью рутинной методики дать поймать такое состояния трудно.
- Суточное мониторирование по холтеру. Более информативный способ. АД и ЧСС оцениваются каждые полчаса или чаще, в зависимости от программы. Может проводиться неоднократно для повышения точности.
- Электрокардиография. Позволяет выявить функциональные нарушения со стороны сердца. Играет одну из ключевых ролей в деле ранней диагностики.
- ЭФИ. Модифицированный вариант предыдущего обследования. Однако имеет инвазивный характер. Через бедренную артерию вводится специальный щуп. Оценивается активности отдельных участков кардиальных структур. Довольно тяжелое исследование, но альтернатив иногда ему нет.
- Эхокардиография. С целью выявления органических нарушений. Классический вариант в итоге длительного течения блокады — кардиомиопатия разной степени тяжести.
- Анализ крови. На гормоны, общий и биохимический. Для комплексной оценки состояния организма, в частности эндокринной системы и метаболизма вообще.
По мере необходимости, если предыдущие методы не дают ответов на вопросы, применяются КТ, МРТ, коронография, радиоизотопное исследование. Решение принимает группа ведущих специалистов.
Варианты отклонений на ЭКГ
Среди характерных черт:
- Расширение интервала QT более чем на 0.2 с. На первой стадии это типичная находка.
- Удлинение PQ. Изменение частоты появления желудочковых комплексов. Так называемый мобитц 1.
- Полное выпадение сокращений нижних камер сердца. Или же попеременное, в симметричном порядке.
- Ослабление ЧСС (брадикардия) разной выраженности. Зависит от этапа патологического процесса.
АВ-блокада на ЭКГ отмечается специфично, и чем тяжелее фаза, тем проще диагностировать проблему.
Лечение в зависимости от степени
Терапия комплексная.
1 степень.
Показано длительное динамическое наблюдение. Подобная тактика может повторяться не один год. Если прогрессирования нет, постепенно частота консультаций кардиолога становится реже.
На фоне усугубления назначают медикаменты нескольких фармацевтических групп:
- Противогипертонические препараты. Разных видов.
- Антиаритмические.
Если имеет место воспалительная инфекционная патология используются антибиотики, НПВП и кортикостероиды. Лечение строго в стационаре.
Транзиторная АВ-блокада 1 степени (переходящая) — это единственный опасный случай, требующий терапии, при условии вирусного или бактериального генеза.
2 степень
Применяются препараты того же типа. В случае быстрого усугубления состояния смысла выжидать нет. Показана установка кардиостимулятора.
Независимо от возраста. Единственное исключение — пациенты старшей группы, которые могут не выдержать операции. Вопрос решается индивидуально.
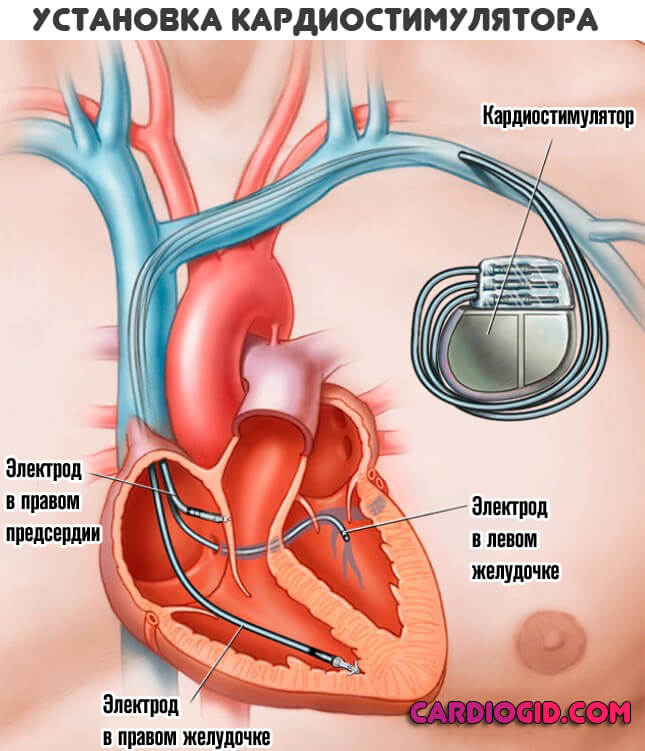
3-4 степени
Имплантация искусственного водителя ритма обязательна. Как только наступает терминальная фаза, шансы на излечение минимальны.
На протяжении всего периода терапии показано изменение образа жизни:
- Отказ от пагубных привычек.
- Диета (лечебный стол №3 и №10).
- Полноценный сон (8 часов).
- Прогулки, ЛФК. Главное не перетруждаться. Длительность произвольная.
- Избегание стрессов.
Народные рецепты могут быть опасны, поэтому не используются.
Прогноз и возможные осложнения
Типичные последствия:
- Остановка сердца. Реанимация в такой ситуации эффективна в минимальной степени, едва восстановившись, ритм снова изменится. Вероятен рецидив в перспективе нескольких дней.
- Кардиогенный шок. Потенциально летальное последствие. Причем смерть наступает почти в 100% случаев.
- Обморок и, как итог, травмы, может быть несовместимой с жизнью.
- Инфаркт или инсульт. Острое нарушение питания кардиальных структур и головного мозга соответственно.
- Сосудистая деменция.
Прогнозы зависят от этапа патологического процесса:
| 1 стадия. | Выживаемость близится к 100%. Риски есть только при наличии инфекционных поражений. |
| 2 этап. | Вероятность смерти около 20-30% без терапии. При полноценном лечении в 2-4 раза ниже. |
| 3 степень. | Летальность 40-60%. |
В терминальной фазе смерть неминуема. Терапия неэффективна.
Радикальное хирургическое воздействие с установкой кардиостимулятора существенно улучшает прогноз.
В заключение
Атриовентрикулярная блокада — это нарушение проводимости от синусового узла к предсердиям и желудочкам. Результат — тотальная дисфункция мышечного органа. Летальность высокая, но времени на лечение и диагностику достаточно. Это внушает оптимизм.
Источник
