Бронхоспазм это побочное действие

Бронхоспазм – это патологическое состояние, возникающее в результате сужения просвета бронхов среднего и малого калибра, обусловленного спазмом гладкомышечных волокон, отёком слизистой оболочки и нарушением дренажной функции дыхательных путей. Проявляется чувством нехватки воздуха, экспираторной одышкой, непродуктивным или малопродуктивным приступообразным кашлем. Диагностика синдрома основывается на клинических данных, физикальных и функциональных исследованиях. Осуществляется патогенетическая консервативная терапия бронхолитиками, антигистаминными препаратами и кортикостероидами.
Общие сведения
Бронхоспазм (бронхоспастический синдром, бронхиолоспазм) является симптомокомплексом, характеризующим течение ряда заболеваний респираторного тракта, возникающим при аллергических реакциях, некоторых интоксикациях и иных состояниях. Медицинские работники чаще всего сталкиваются с этим синдромом у больных бронхиальной астмой, составляющих 5-10% населения. Аллергический бронхоспазм встречается в 2% случаев всех форм лекарственной непереносимости. Обструкция дыхательных путей возникает у 5% людей при значительных физических нагрузках, среди спортсменов этот показатель достигает 25%. Большую опасность для жизни пациента представляет тотальное сужение просвета бронхов во время наркоза.
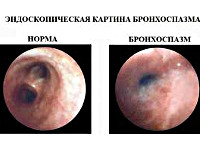
Бронхоспазм
Причины бронхоспазма
Бронхоспастический синдром является полиэтиологической патологией. Первичный бронхоспазм как основное проявление бронхиальной астмы формируется на фоне гиперреактивности бронхов, появляющейся при наличии генетической предрасположенности (или без таковой) под влиянием пыльцевых, пылевых, эпидермальных и других аллергенов или раздражителей. Вторичный спазм гладкой мускулатуры дыхательных путей может быть обусловлен следующими патологическими состояниями:
- Аллергические реакции. На повторное внедрение аллергена организм иногда отвечает резким сужением просвета воздухоносных путей. К появлению такой реакции часто приводит пероральный приём или парентеральное введение лекарственных средств, вакцин и сывороток. Реже бронхоспазм возникает из-за непереносимости определённых продуктов питания, при укусах насекомых.
- Инфекционно-воспалительные процессы. Включают острые и хронические бронхолёгочные заболевания бактериальной (в том числе туберкулёз) и вирусной природы. Синдром бронхиальной обструкции осложняет течение ХОБЛ, хронического бронхита и бронхоэктатической болезни, выявляется при микозах и гельминтозах лёгких, заболеваниях респираторного тракта, вызванных простейшими.
- Гемодинамические нарушения. Вторичное сужение бронхиального просвета часто сопровождает нарушения кровообращения в малом круге. Симптомы бронхоспастического состояния присутствуют при тромбоэмболии лёгочных артерий, синдроме Аэрса, стенозе митрального клапана и некоторых других пороках.
- Обтурация бронхов. Бронхоспазм нередко становится первым признаком обтурации участка воздухоносного пути. Может провоцироваться эндобронхиальным ростом опухоли, аспирацией инородного тела, закупоркой просвета органа вязкой мокротой при муковисцидозе, компрессией бронха извне увеличенными лимфоузлами и образованиями.
- Действие ирритантов и токсинов. Ирритативное действие на бронхи оказывает вдыхание кислотных и щелочных соединений, инсектицидов и ядохимикатов, термические ожоги дыхательных путей. Периоперационная бронхоконстрикция развивается в результате механического раздражения слизистой оболочки трахеобронхиального дерева во время интубации трахеи. Токсический бронхоспазм вызывается холиномиметиками, бета-адреноблокаторами и некоторыми другими препаратами.
У ряда пациентов наблюдается бронхоспастическое состояние неврогенного генеза, формирующееся при непосредственном раздражении блуждающего нерва, на фоне психических расстройств и органического поражения головного мозга. Вторичный бронхоспазм обнаруживается у больных, страдающих лёгочной формой различных аутоимунных процессов, при эндокринной патологии и некоторых редких заболеваниях дыхательной системы.
Патогенез
Бронхоспазм является конечным результатом сложного процесса, регулируемого вегетативной нервной системой. Он возникает при преобладании влияния парасимпатического отдела, отвечающего за сокращение гладкомышечных волокон бронхиальной стенки. Под действием аллергенов, биологически активных веществ, токсинов и ирритантов, при механическом раздражении вагусного нерва происходит высвобождение большого количества ацетилхолина – медиатора, возбуждающего парасиматическую нервную систему. Одновременно угнетается синтез ацетилхолинэстеразы – разрушающего ацетилхолин фермента, блокируются рецепторы расслабляющей бронхи симпатоадреналовой системы.
Развивается обратимое утолщение стенки бронха, выявляется отёк подслизистого слоя. Гипертрофируются бронхиальные железы, увеличивается продукция слизи. Нарушаются дренажная и вентиляционная функции воздухоносных путей. Уменьшается скорость потока выдыхаемого воздуха. Из-за нарушения альвеолярной перфузии формируется гипоксия, приводящая к усилению работы дыхательной мускулатуры. Участие вспомогательных мышц в акте дыхания увеличивает потребление организмом кислорода, что усугубляет гипоксию. При отсутствии лечения может наступить утомление дыхательной мускулатуры, при котором еще больше снижается эффективность вентиляции, повышается содержание углекислого газа в крови.
Классификация
По этиологии бронхоспазм делится на первичный, обусловленный гиперреактивностью бронхов при бронхиальной астме, и вторичный, появляющийся при других патологиях. Вторичный бронхоспастический синдром классифицируется по непосредственной причине возникновения и механизму развития, может быть обратимым и необратимым, лёгким, среднетяжёлым и тяжёлым. В зависимости от распространённости процесса различают следующие виды бронхоспазма:
- Локальный. Гладкие мышцы бронхиальных стенок спазмированы на небольшом участке дыхательных путей. Состояние развивается при попадании в бронх инородного предмета, эндобронхиальном росте новообразования.
- Парциальный. Процесс является распространённым, поражает мелкие, а иногда и средние бронхи. Сохраняются зоны нормально вентилируемой альвеолярной ткани. Нарушение чаще обнаруживается при патологии органов дыхания и реакциях гиперчувствительности. Приводит к дыхательной недостаточности.
- Тотальный. Проявляется резким одномоментным спазмом гладкой мускулатуры всех крупных, средних и мелких бронхов. Характерен для астматического статуса. Иногда выявляется во время оперативного вмешательства при введении пациента в наркоз.
Симптомы бронхоспазма
Клиническая картина патологического состояния во многом зависит от этиопатогенеза и распространённости процесса. В большинстве случаев присутствует непродуктивный приступообразный кашель. Иногда в конце приступа отделяется скудное количество светлой слизистой мокроты. Пациент жалуется на внезапно появившееся стеснение в груди, ощущение нехватки воздуха и затруднение выдоха. Больной испытывает чувство страха, не может спать. Иногда одышка носит смешанный характер, редко – инспираторный. Пациент, а нередко – и окружающие его люди слышат свистящие хрипы.
Затруднение дыхания усиливается в горизонтальном положении. В тяжёлых случаях больной вынужден сидеть с опущенными вниз ногами, чуть наклонившись вперёд и опираясь на руки, или лежать на животе со свешенной вниз головой. Аллергический бронхоспазм часто сопровождается ринореей, слезотечением, кожными высыпаниями по типу крапивницы, отёками в месте инъекции или укуса насекомого. Обструкции, развивающейся на фоне инфекционного заболевания, сопутствуют лихорадка, общее недомогание, признаки основной патологии.
Гемодинамический бронхоспазм сочетается с болями в груди, кровохарканьем и нарушением сердечного ритма. Характер кашлевого приступа, вызванного аспирацией инородного предмета, изменяется при перемене положения тела. При тотальной бронхоконстрикции состояние пациента крайне тяжёлое. Наблюдается утрата сознания, кожные покровы становятся синюшными. Несмотря на выраженное тахипноэ (частота дыхательных движений достигает 60 за минуту), дыхательные шумы не выслушиваются. Выявляется резкое снижение артериального давления, тахикардия.
Осложнения
Своевременно начатое адекватное лечение позволяет полностью и без последствий купировать бронхоспазм. В лёгких случаях проходимость бронхов восстанавливается самостоятельно. Самым грозным осложнением является трансформация парциальной бронхоконстрикции в тотальную, наблюдающаяся при утяжелении астматического статуса. Это состояние ежегодно приводит к гибели более 200 тысяч человек, страдающих бронхиальной астмой. От 3 до 20% случаев смерти в состоянии наркоза при хирургических вмешательствах происходит из-за бронхоспазма.
Диагностика
Первичные диагностические мероприятия обычно осуществляются врачами скорой медицинской помощи и терапевтами приёмных отделений стационаров. В дальнейшем пациент обследуется у пульмонолога, при необходимости к диагностическому поиску могут привлекаться аллергологи-иммунологи и другие специалисты. Основными методами исследования, позволяющими выявить бронхоспазм, считаются:
- Осмотр. При осмотре оценивается цвет кожных покровов. При тяжёлой бронхоконстрикции кожа бледнеет, появляется синюшность губ и концевых фаланг пальцев. Обращает на себя внимание вынужденное положение тела больного, участие в дыхании вспомогательной мускулатуры. У пациентов с бронхообструкцией на фоне хронической лёгочной патологии нередко наблюдается дистальная гипертрофическая остеоартропатия.
- Перкуссия, аускультация. Перкуторно определяется коробочный звук над всей поверхностью лёгких. При аускультации выслушивается жёсткое дыхание, сухие свистящие хрипы на выдохе, реже хрипы слышны на высоте вдоха. Присутствует тахипноэ, учащение сердцебиения. Тяжёлый жизнеугрожающий бронхоспазм характеризуется появлением участков «немого лёгкого», в проекции которых не проводятся дыхательные шумы.
- Пульсоксиметрия. В ходе исследования пульсоксиметром измеряется насыщение артериальной крови кислородом и частота сердечных сокращений, уточняется степень дыхательной недостаточности. Оксигенация крови менее 95% наряду с тахикардией является признаком кислородного голодания. Гипоксия считается критической при сатурации от 90% и ниже.
- Спирография. Исследование функции внешнего дыхания помогает отдифференцировать обструктивные нарушения от рестриктивных. О наличии сужения просвета респираторных путей свидетельствует снижение показателей ОФВ1 и теста Тиффно. Применение бронходилатационной пробы позволяет выявить обратимость бронхоконстрикции.
- Рентгенография, КТ лёгких. Являются вспомогательными методами диагностики. Применяются для установления причины вторичной обструкции дыхательных путей. На рентгенограммах и компьютерных томограммах визуализируется эмфизема лёгких, обнаруживаются рентгенконтрастные инородные тела, опухоли, увеличенные лимфоузлы, признаки другой патологии респираторного тракта.
В целях диагностики бронхоспастических состояний у детей раннего возраста применяется бронхофонография. Повышение содержания в выдыхаемом воздухе углекислого газа, определяемого с помощью капнографии, помогает выявить бронхоспазм у интубированных больных. Наиболее полно исследовать функцию внешнего дыхания можно с помощью бодиплетизмографии.
Лечение бронхоспазма
Лечение бронхоспастического состояния осуществляется консервативными методами. На догоспитальном этапе используются ингаляции бета-адреномиметиков короткого действия в виде дозированного аэрозоля или через небулайзер. Можно применять комбинации этих препаратов с холинолитиками или ингаляционными кортикостероидами. При недостаточной эффективности терапии пациенту обеспечивается подача увлажнённого кислорода через носовой катетер, выполняется парентеральное введение метилксантинов и системных кортикостероидов.
Для купирования приступа удушья на фоне анафилаксии препаратом выбора является эпинефрин, дополнительно используются бронхолитики, кортикостероидные гормоны и антигистаминные препараты. При тотальном бронхоспазме показана экстренная интубация и искусственная вентиляция лёгких. Пациенты с затяжными приступами удушья госпитализируются в отделение терапии или пульмонологии. Лечение больных с астматическим статусом осуществляется в ОИТР. На госпитальном этапе продолжается введение бронхолитиков и кортикостероидов, кислородотерапия. При необходимости осуществляется бронхоальвеолярный лаваж, респираторная поддержка.
Прогноз и профилактика
Прогноз заболевания зависит от приведшего к бронхоконстрикции этиологического фактора. Обратимые приступы удушья хорошо поддаются медикаментозному лечению. Бронхоспазм очень редко является непосредственной причиной летального исхода. В случае вторичной бронхоконстрикции смерть чаще наступает от основного заболевания. В профилактических целях следует избегать контакта с известными аллергенами, тщательно выполнять рекомендации по лечению основной патологии.
Источник
Бронхоспазмом называется патологический процесс, возникший на фоне нарушений проходимости бронхиального участка дыхательных путей. Это внезапный спазм бронхиальной стенки, приводящий к сужению просвета бронхиальных ходов, нарушению в вентиляции легких и затруднению отхождения секрета стенок бронхов. На фоне этих процессов формируется нехватка кислорода, а у больного возникает удушье, затруднение дыхания отдышка.
Формируется бронхоспазм у детей и взрослых на фоне различных причин и сопровождается неприятной и опасной для жизни человека симптоматикой. Люди, страдающие бронхоспазмами, должны знать какой симптом имеет приступ, как лечить спазм бронхов, какой должна быть первая помощь (как снять бронхоспазм) и всегда иметь под рукой лекарственной средство для быстрого облегчения симптоматики.
Причины возникновения брохоспазма у взрослых и детей
Самая частая причина возникновения бронхоспазма – бронхиальная астма или аллергическая предрасположенность. Однако, бронхоспазм может возникнуть и на фоне прочих причин, таких как:
- воздействие аллергена (аллерген – вещество, провоцирующие образование иммунной системой организма реакции гиперчувствительности – аллергии; в роли аллергена могут выступать: пыль, пыльца растений, шерсть животных, бытовая химия, косметические средства, лекарственные препараты, продукты питания, слюна животных);
- заболевания дыхательной системы организма (бронхоспазм развивается на фоне бронхита, ларингита, кардита, поллиноза, пневмонии, ринита, муковисцидоза, узелкового периартериита, полиогранной патологии, воспаления аденоидов);
- вирусные инфекции дыхательных путей;
- респираторные заболевания;
- бактериальные инвазии дыхательной системы;
- пассивное курение;
- попадание инородного тела в просвет дыхательных путей;
- острая форма обструктивной болезни легких;
- хирургические и манипуляционные воздействия на дыхательные пути;
- грибковая инвазия дыхательной системы;
- проживание в условиях сильного загрязнения атмосферного воздуха, в промышленных районах;
- постоянные стрессовые ситуации, психическое и эмоциональное перенапряжение;
- неблагоприятные условия быта;
- интоксикация организма во время гельминтной инвазии;
- наличие врожденных патологий дыхательной системы.

Классификация бронхоспазмов
На сегодняшний день принято различать такие виды бронхоспазма:
- Аллергический бронхоспазм. Возникает при наличии в организме человека чувствительных (сенсибилизированных) по отношению к определенному соединению или веществу (аллергену) Т-лимфоцитов. Бронхоспазм при аллергии возникает на фоне проникновения аллергена в организм аллергика (внешним или внутренним путем). Протекает совместно с прочей аллергической симптоматикой, такой как отечность, зуд, жжение, кожная сыпь, гиперемия слизистых и кожи.
Основное правило облегчения и устранения приступов аллергического бронхоспазма – устранить контакт пациента с аллергеном. Принято различать:
- аллергический (атопический) бронхоспазм;
- инфекционноаллергический бронхоспазм (к аллергии присоединяется инфекция).
- Парадоксальный бронхоспазм. Спазм бронхов, во время терапии которого не происходит улучшение клинической картины, а наоборот – интенсивность симптоматики лишь усиливается.
- Скрытый (пароксизмальный) бронхоспазм. Отличается мгновенным возникновением симптоматики, быстрым ухудшением состояния при воздействии на организм патологического фактора.

Признаки бронхоспазма
Бронхоспазм – защитная реакция дыхательной системы, возникающая на фоне уменьшения просвета дыхательных путей. Он призван защитить бронхи от раздражающего фактора и не допустить его прохождение далее по дыхательным путям.
Сужение просвета бронхов приводит к нарушению процесса поступления кислорода и выведения углекислого газа (кислород поступает в недостаточном количестве – возникает гипоксия, на фоне которой формируется избыток содержания углекислого газа – возникает гиперкапния).
Бронхоспазм протекает с такими симптомами:
- нехваткой воздуха;
- ощущением тяжести и давления в области груди;
- громким свистящим дыханием;
- удлинением выдоха и уменьшением длительности вдоха;
- втягиванием во время вдоха носовых крыльев и промежутков между ребрам;
- хрипами в легких;
- сухим, мучительным кашлем;
- отхождением густого прозрачного секрета (однако, мокрота может отсутствовать);
- принятием больным характерного положения в пространстве (он стремится сесть и опереться на руки);
- общей слабостью;
- испугом;
- побледнением или синюшностью кожных покровов;
- темными кругами в области глаз.

Бронхоспазм у ребенка, в возрасте младше 3 лет, отличается более тяжким течением и нередко приводит к легочным осложнениям. Это связывают с тем, что детская дыхательная система является еще плохо развитой в анатомическом, физиологическом и иммунологическом плане.
Бронхоспазм у детей и взрослых – тяжелый патологический процесс, составляющий реальную угрозу человеческой жизни и требующий своевременного и правильного лечения.
Диагностика бронхоспазмов
При возникновении первых симптомов патологии необходимо обратиться за врачебной помощью. Первое действие – посещение терапевта. При подозрении наличия бронхоспазма терапевт назначит консультацию пульмонолога. Для подтверждения диагноза также будет необходимо сдать несколько анализов:
- бронхофонографию (проверка дыхательной функции);
- пульсоксиметрию (определение количества кислорода в кровяном русле и пульс при приступе);
- капнографию (определяет глубину дыхания, количество выдыхаемого углекислого газа);
- при аллергическом бронхоспазме будет необходимо сдать анализ крови для выявления аллергена (или поставить кожные или провокационные пробы). Для выявления дополнительного инфицирования понадобится БАК-посев мокроты или отделяемого секрета.
Первая помощь при бронхоспазме
В домашних условиях при формировании бронхоспазма человеку до приезда скорой помощи можно оказать первую помощь.
Для облечения состояния больного необходимо:
- устранить воздействие на больного фактора провоцирующего спазм бронхов (проветрить помещение, вывести на свежий воздух, устранить воздействие аллергена);
- помочь больному принять положение сидя, снять тесную одежду, расстегнуть воротник или галстук, ремень;
- дать обильное теплое (желательно щелочное питье): молоко с пищевой содой, минеральную воду;
- для купирования острого приступа прибегнуть к ингаляциям.
Лечение бронхоспазма
Для лечения бронхоспазмов прописывается целый ряд лекарственных средств, а подход к лечению патологии имеет комплексный характер. Применять любое лекарство необходимо только по назначению врача. Самолечение может не дать желаемого терапевтического эффекта, а привести к обострению симптоматики и серьезным осложнениям, грозящим жизни.

В терапии применяют:
- Средства, расширяющие просвет бронхов и расслабляющие мышечные волокна, входящие в состав их стенок. Они способны устранить удушье, нормализовать дыхание (положительный терапевтический эффект наблюдался от использования Бронхолитина, сиропа Кленбутерола, Сальбутамола и Синглона в таблетках).
- Бронхолитики в форме дозированного аэрозоля (показано использование Сальбутамола и Вентолина).
- Ингаляции расширяющими бронхи, спазмолитическими, противовоспалительными стероидными средствами (ингаляции Беродуала, Атровента, Беклометазона, Флутиказона).
- Глюкокортикостероидный препарат применяют для устранения отека в период бронхоспазма (показано применение Дексометазона и Преднизолона в форме таблеток и внутримышечных инъекций).
- Муколитические и отхаркивающие препараты используют с целью разжижения бронхиального секрета, ускорения его отхождения (показано использование Амбробене, Флуимуцила, Лазолвана, Амброксола, Флавамеда, Бромгексина).
- Использование Эуфилина для лечения бронхоспазма возможно только в стационаре.
- Антигистаминные лекарственные средства (в форме таблеток, сиропов, внутримышечных инъекций) помогут устранить симптомы аллергического бронхоспазма (Супрастин, Цетрин, Диазолин, Агистам, Алерон, Лоратадин, Эдем, Эриус, Кларитин, Тавегил, Л-цет, Лорано, Цетиризин, Фенистил, Зодак).
- Противовирусные препараты предназначены для лечения спазма бронхов, вызванного простудными и прочими респираторными инфекциями.
- Антибиотики применяют в случае инфицирования дыхательной системы грибковыми, бактериальными и прочими заболеваниями (показано использование Джозамицина, Спиромицина).

Терапия народными средствами
Лечение спазма бронхов рецептами народной медицины возможно только после консультации с лечащим врачом. Перед их использованием необходимо ознакомится с противопоказаниями и помнить о том, что лекарственные растения сами могут выступать в роли аллергена и провоцирующего приступ фактора.
Также важно помнить, что данные средства не способны заменить медикаментозную терапию, а выступают в качестве ее дополнения. Лечение бронхоспазма у взрослых с использованием народных средств:
- Перетертая с натуральным медом луковица в соотношении 1:1 – рецепт, снимающий приступы кашля. Используют его по 1 ст л три раза в сутки.
- Отвар медуницы лекарственной для устранения спазма бронхов необходимо применять в течение 30 дней по 1 ст л три раза в сутки. Для его приготовления необходимо залить 10 г измельченного лекарственного растения 0,2 л кипятка и настоять отвар 60 минут.
- Для предотвращения возникновения спазмирования бронхиальной стенки перед каждым приемом пищи на протяжении 20 дней необходимо употреблять смесь из молотого кофе и натурального меда по 0,5 ч л (для приготовления понадобится 0,25 кг кофе и 0,5 кг меда).
- Ингаляции на основе пищевой соды, морской соли и капель спиртового раствора йода применяют в качестве разжижающего мокроту и снимающего воспалительный процесс средства.
Видео по теме: Профилактика болезней бронхов
Источник
