Центральная серозная хориоретинопатия противопоказания

Центральная серозная хориоретинопатия считается одним из наиболее опасных заболеваний, поражающих сетчатку глаза. Ведь патология характеризуется рядом осложнений, которые возникают при отсутствии терапии. Поэтому крайне необходимо иметь представление о симптомах болезни, чтобы при первых признаках обратиться к офтальмологу.
Под центральной серозной хориоретинопатией понимают поражение сетчатки глаза, при которой характерно отслоение нейроэпителия и пигментного эпителия. Провоцирует патологический процесс просачивание плазмы через пигментный слой, ее накапливание приводит к отхождению эпителиев.
Впервые болезнь была описана в 1866 году, хирургом-офтальмологом немецкого происхождения – Альбертом фон Грефе. По статистике развитию патологии более подвержены представители мужского пола. Наиболее часто заболевание регистрируют на территории Испании и Азии.
В международной классификации болезней МКБ–10 Центральная серозная хориоретинопатия имеет код H35.7.
Причины центральной серозной хориоретинопатии
Зачастую выявить этиологию заболевания не представляется возможным, так как к возникновению патологии может привести целый ряд факторов. Однако офтальмологи выявили связь между развитием хориоретинопатии и некоторыми болезнями.
Если пациенту был поставлен один из перечисленных диагнозов, то риски развития патологии возрастают:
- артериальная гипертензия;
- синдром Кушинга;
- диабет;
- гормональный дисбаланс;
- атопия;
- системная красная волчанка.
Спровоцировать увеличение проницаемости капилляров оболочки глаза способно и долгое применение стероидов. Схожий эффект окажут и лекарства, в которых активным веществом выступает силденафила цитрат. Центральная серозная хориоретинопатия может возникнуть и на фоне приема препаратов, обладающих психотропным воздействием. Кроме того, были зарегистрированы случаи развития болезни после операции по трансплантации органов.
Среди других причин центральной серозной хориоретинопатии можно выделить:
- регулярный физический труд;
- беременность;
- злоупотребление алкоголем;
- частые стрессы.
Кроме того, истоки развития заболевания часто лежат в наследственности. При наличии диагностированного нарушения в среде близких родственников, можно говорить о наличии предрасположенности к развитию патологии.
Симптомы центральной серозной хориоретинопатии

Клиническая картина различна в зависимости от стадии заболевания. На первой стадии патология характеризуется острым течением.
Зачастую, при центральной серозной хориоретинопатии, пациенты жалуются на следующие симптомы:
- снижение зрения до 70%;
- проблемы с восприятием предметов, их размера и формы;
- светочувствительность;
- нарушения восприятия цвета.
Острая стадия характерна для молодых пациентов, обычно, заболевание самопроизвольно заканчивается через 3-4 месяца. Функции зрения возвращаются к исходному состоянию без воздействия терапии. Участки ретины, отслоившиеся в ходе патологии, переживают процесс регенерации. А накопившийся серозный экссудат рассасывается без применения лекарств.
Вторая стадия заболевания схожа с предыдущей, но в данном случае для устранения патологии может потребоваться вмешательство медиков. Обычно неприятные симптомы беспокоят больного на протяжении 8-10 месяцев, иногда до 1 года. Если после указанного срока не произошло изменения клинической картины в сторону улучшения, то можно говорить о хроническом течении.
На последней стадии заболевание приобретает хроническую форму, причем патология поражает оба глаза. В большинстве случаев диагностируется у пациентов от среднего до пожилого возраста, группу риска составляют люди от 45 и старше. После перехода заболевания в хроническую форму происходят изменения в симптоматике.
Клиническая картина дополняется:
- сильными болями в области глазниц:
- возникновением темных областей и пятен (скотом);
- появлением эффекта тумана;
- появлением полупрозрачных размытых пятен;
- развитием дальнозоркости.
Диагностика центральной серозной хориоретинопатии
Первые данные для составления анамнеза офтальмолог получает при первичном осмотре и опросе пациента.
В дальнейшем диагностика центральной серозной хориоретинопатии дополняется результатами иных процедур:
- Периметрия. Используется для нахождения скотом, позволяет выявить скопление жидкости между двумя слоями – пигментным и нейроэпителиальным.
- Офтальмоскопия. Во время процедуры врач исследует глазное дно, позволяет выявить повреждения в целостности пигментного слоя.
- Визометрия. Диагностика применяется для определения качества зрения.
- Биомикроскопия. Процедура позволяет в деталях исследовать состояние глазных структур.
- Когерентная томография. С помощью исследования можно диагностировать малейшие патологические изменения. К примеру, накапливание субретинальной жидкости или дистрофические процессы в сетчатке.
- Флуоресцентная ангиография сетчатки. Используя данную процедуру можно диагностировать любые изменения в сосудах, осуществляющих микроциркуляцию глаз.
Лечение центральной серозной хориоретинопатии
Лечение центральной серозной хориоретинопатии будет разниться в зависимости от диагностированной стадии. При наличии острой формы медикаментозное и оперативное вмешательство не используются, так как заболевание проходит в течение нескольких месяцев. Врач-офтальмолог после постановки диагноза начинает вести наблюдение за развитием патологии.
В этом случае пациент должен регулярно приходить на осмотры и отказаться от приема медикаментов, способствующих развитию патологических процессов. Если регресс не наступил спустя 3 месяца, то назначают терапию. Однако при подтверждении подострой либо хронической стадии лечение приобретает обязательный характер. Подходящую терапии определяют исходя из состояния пациента. Лечение может осуществляться по двум направлениям: консервативная терапия и оперативное вмешательство.
В первом случае назначаются лекарства, провоцирующие уменьшение объема внутриглазной жидкости. Дополнительно прописывают препараты для укрепления сосудистых стенок, и уменьшения воспалительных процессов. Уменьшение отеков достигается путем применения глюкокортикостероидов, они же обладают и противоаллергическим эффектом.
К числу медикаментов используемых чаще всего можно отнести:
- Авастин. Назначается для предотвращения развития новообразований, так как препятствует росту эндотелия. Используется лишь для инъекций,вводимых внутрь глаза.
- Дипроспан. Относится к числу глюкокортикостероидов, применяется парабульбарно.
- Визудин. Применяется для внутриглазных инъекций, способствует повышению светочувствительности сетчатки глаза.
- Луцентис. Обладает противоопухолевым эффектом, препарат вводят интравитреально.
- Спиронолактон. Относится к группе лекарств, обладающих диуретическим воздействием. Позволяет избавиться от патологической жидкости в короткие сроки.
- Эмоксипин. Выпускается в виде глазных капель, оказывает укрепляющий эффект на сосуды глаза.
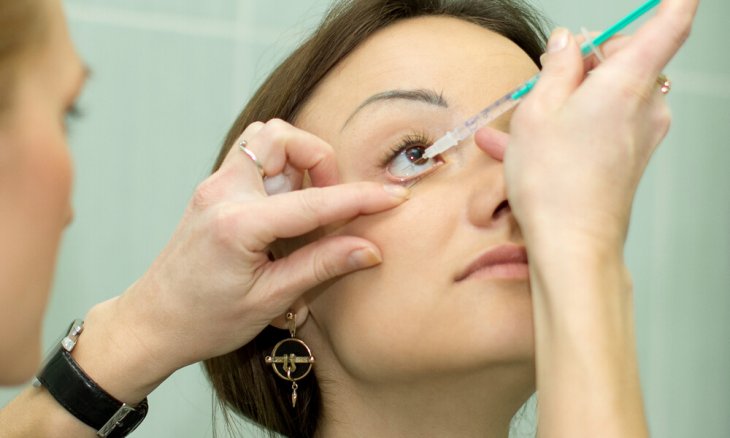
Применение многих приведенных лекарств осуществляется при помощи инъекций, парабульбарным методом. В этом случае препарат вводят непосредственно в область стекловидного тела. Процедуры проводит только специалист, а для устранения неприятных ощущений применяют местную анестезию. Перед началом пациенту закапывают обезболивающие капли.
Оперативное вмешательство обычно сводится к лазерной фотокоагуляции сетчатки. Данный метод позволяет быстро прервать развитие патологического процесса.
Как правило, офтальмолог прописывает процедуру при следующих условиях:
- была доказана слабая результативность медикаментозной терапии;
- значительно падение остроты зрения;
- постоянные рецидивы ЦСХ;
- при обширных поражениях.
Процедуру проводят амбулаторно, для устранения болезненных ощущений применяется местная анестезия. Для устранения патологии врач-офтальмолог может использовать лазер двух типов: криптоновый или аргоновый. При помощи аппарат специалист наносит микроожоги на области сетчатки. Это позволяет объединить отошедшие ретинальные слои и сосудистую оболочку, позволяет предотвратить их дальнейшее отслоение.
Осложнения центральной серозной хориоретинопатии
Отсутствие терапии на хронической стадии может привести к развитию различных патологий.
Чаще всего, центральная серозная хориоретинопатия провоцирует следующие осложнения:
- полная потеря зрения;
- развитие новообразований;
- отслоение сетчатки глаза;
- появление хориоидальной неоваскуляризации;
- атрофия зрительного нерва.
При отсутствии терапии многие патологически процессы станут необратимыми. Вдобавок к перечисленным осложнениям могут присоединиться и другие. Ведь развитие хориоретинопатии негативно сказывается на защитных функциях организма. В результате к уже поставленному диагнозу могут присоединиться различные инфекции из-за снижения иммунной системы.
Источник
Центральная серозная хориоретинопатия – это патология органа зрения, характеризующаяся серозной отслойкой нейроэпителиального слоя сетчатки в сочетании с отслоением пигментного эпителия или без него. Клинически проявляется снижением остроты зрения, появлением «пятен» перед глазами, макро- или микрофотопсиями, метаморфопсиями, реже фотофобией. Диагностика центральной серозной хориоретинопатии включает в себя проведение флуоресцентной ангиографии, визометрии, офтальмоскопии, биомикроскопии, периметрии, ОКТ. Медикаментозное лечение сводится к дегидратационной и сосудоукрепляющей терапии. При отсутствии эффекта показана лазерная коагуляция сетчатки.
Общие сведения
Центральная серозная хориоретинопатия – это заболевание в офтальмологии, проявляющееся расщеплением слоев сетчатки в связи с повышением проницаемости мембраны Бруха и просачиванием плазмы из капилляров хориоидеи через пигментный эпителий сетчатки. Впервые патология была описана немецким хирургом-офтальмологом Альбертом фон Грефе в 1866 году.
Лица мужского пола болеют в 8 раз чаще женщин. Как правило, патология встречается у людей молодой и средней возрастных групп. С возрастом увеличивается число бинокулярных поражений органа зрения. Согласно статистическим данным, у 52% пациентов заболевание развивается после применения экзогенных стероидов. Центральная серозная хориоретинопатия более распространена среди жителей Испании и Азии, редко наблюдается у афроамериканцев.
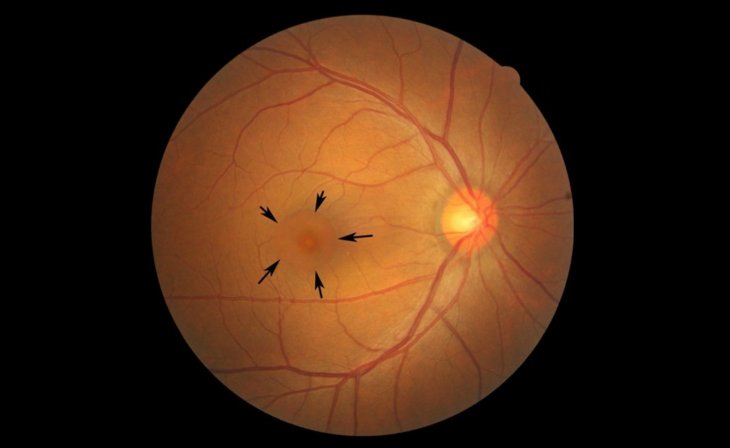
Центральная серозная хориоретинопатия
Причины
В группу риска развития центральной серозной хориоретинопатии входят лица с артериальной гипертензией, гормональным дисбалансом в анамнезе, т. к. механизм циркуляции крови в хориоидее регулируется уровнем кортизола и адреналина. В роли этиологического фактора зачастую выступает изменение гормонального фона в период беременности.
На состояние сосудов оказывает влияние тонус вегетативной нервной системы. Лица с повышенной активностью симпатического отдела подвержены большему риску заболевания, чем люди с преобладанием тонуса парасимпатической нервной системы. Предрасполагает к развитию центральной серозной хориоретинопатии отягощенный аллергический анамнез, наличие атопии у близких родственников.
В частных случаях заболевание развивается на фоне системных патологий (синдром Кушинга, системная красная волчанка). Повышение проницаемости капилляров сосудистой оболочки глаза провоцируется бесконтрольным введением стероидов, приемом препаратов, содержащих в своем составе силденафила цитрат, или психотропных средств. Реже возникновение патологии обусловлено осложнением после трансплантации органов. В большинстве случаев диагностируется идиопатическая центральная серозная хориоретинопатия, поскольку установить этиологию заболевания не удается.
Патогенез
Центральная серозная хориоретинопатия возникает в связи с повышением проницаемости капилляров собственной сосудистой оболочки глазного яблока. Выход плазмы в окружающие ткани приводит к серозной отслойке нейросенсорного слоя внутренней оболочки глаза. Как правило, участки отслоения соответствуют местам повышенной экссудации. Развитие данного процесса обусловлено нарушением транспорта ионов натрия и калия через пигментный слой. Также триггером заболевания выступает патология сосудистой стенки (хориоидальная васкулопатия). Локальное нарушение микроциркуляции в области собственной сосудистой оболочки является причиной вторичной дисфункции пигментного эпителия.
Симптомы
С клинической точки зрения различают острое, подострое и хроническое течение центральной серозной хориоретинопатии. Острое течение характеризуется внезапной абсорбцией серозной жидкости в среднем за 1-6 месяцев. При этом острота зрения восстанавливается до референтных значений. При подостром течении спонтанное разрешение наступает на протяжении одного года. Сохранение клинической картины более 1 года говорит о хронизации процесса.
Пациенты предъявляют жалобы на болезненность в области глазницы, появление полупрозрачных пятен перед глазами. Снижение остроты зрения медленно прогрессирует. Больные чаще отмечают нарушение зрительных функций в утреннее время. Развивается вторичная транзиторная гиперметропия.
Специфическим симптомом данной патологии является увеличение или уменьшение размера рассматриваемого предмета, что указывает на развитие макро- или микрофотопсий. При этом форма самих предметов может искажаться (метаморфопсии). Высокая степень микрофотопсий при одностороннем поражении приводит к нарушению бинокулярного зрения. Нарушение цветовосприятия или фотофобии возникают крайне редко, однако наиболее комфортным пациенты считают среднюю освещенность помещения. Прогрессирование заболевания приводит к появлению центральных скотом. Больные могут указывать на периодичность возникновения симптоматики при остром течении центральной серозной хориоретинопатии.
Диагностика
Диагностика центральной серозной хориоретинопатии основывается на проведении флуоресцентной ангиографии, визометрии, офтальмоскопии, биомикроскопии, периметрии, оптической когерентной томографии (ОКТ):
- Флуоресцентная ангиография сетчатки. При остром течении заболевания при помощи ангиографии визуализируется один и более участков экссудации через пигментный эпителий. Зачастую при хроническом течении выявляется диффузное просачивание, на что указывает усиление флуоресценции.
- Визометрия. Диагностирует снижение остроты зрения в пределах 0,2-0,3 диоптрий. При этом рефракция гиперметропическая.
- Офтальмоскопия. Офтальмоскопически обнаруживается серозное отслоение нейроэпителиального слоя, нарушение целостности пигментного слоя, субретинальное скопление фибриновых масс и липофусцина.
- Биомикроскопия. Более детальный осмотр можно провести методом биомикроскопии глаза с использованием специальных линз (60, 78 дптр) или контактной трехзеркальной линзы Гольдмана. При этом определяется зона серозной отслойки, которая имеет вид проминирующего очага с нечетким контуром. Форма зоны поражения округлая, ограничена дугообразным рефлексом. В области хориоретинопатии выявляются преципитаты Бэра.
- Периметрия. При проведении периметрии определяются центральные скотомы. На ОКТ визуализируется скопление жидкости между нейроэпителиальным и пигментным слоями.
Дифференциальная диагностика центральной серозной хориоретинопатии проводится с хориоидальной неоваскуляризацией, хориоретинитом, опухолями хориоидеи.
Лечение
Консервативная терапия
Консервативное лечение центральной серозной хориоретинопатии сводится к проведению дегидратационной и сосудоукрепляющей терапии. С целью уменьшения отечности внутренней оболочки глаза показаны парабульбарные инъекции глюкокортикостероидов. Также данная группа препаратов обладает противоаллергическим эффектом. Для проведения дегидратации рекомендовано назначение диуретиков. С целью нормализации тканевого метаболизма в дни приема диуретических средств целесообразно применение препаратов калия и магния. Укрепление сосудистой стенки достигается при использовании ангиопротекторов, поливитаминных комплексов. В случае положительной динамики при последующих визитах к офтальмологу (10-й, 30-й дни) необходимы повторные парабульбарные инъекции глюкокортикостероидов.
Хирургическое лечение
При отсутствии эффекта от медикаментозного лечения или частых рецидивах заболевания показана лазерная коагуляция сетчатки. Фокальная коагуляция проводится в области поражения пигментного эпителия. Если дефект располагается в зоне папилломакулярного пучка или на расстоянии менее 500 микрон от фовеолы, рекомендован барраж макулы. После проведения лазерной коагуляции на протяжении 3-7 дней осуществляются инстилляции нестероидных противовоспалительных средств в форме капель. Критерием эффективности лечения является улучшение остроты зрения на 0,1 дптр и более, уменьшение выраженности центральных скотом на 5-10° и уменьшение отека макулы на 5-10%.
Прогноз и профилактика
Специфических превентивных мер по развитию центральной серозной хориоретинопатии не разработано. Неспецифическая профилактика сводится к применению стероидов в минимально эффективных дозировках, ограничению психоэмоционального перенапряжения, контролю уровня артериального давления. Пациентам, входящим в группу риска или имеющим данное заболевание в анамнезе, необходимо 2 раза в год проходить обследование у офтальмолога с обязательным измерением внутриглазного давления, проведением офтальмоскопии и визометрии.
Прогноз при центральной серозной хориоретинопатии для жизни и трудоспособности относительно благоприятный, поскольку патология склонна к частому рецидивированию, а восстановление остроты зрения не обеспечивает устранения других клинических проявлений заболевания.
Центральная серозная хориоретинопатия – лечение в Москве
Источник
Серозная ретинопатия — офтальмологическая патология, при которой происходит просачивание субретинальной жидкости в сетчатку и скопление ее под макулой. При своевременном обращении к врачу прогноз благоприятный. Узнаем, какие факторы приводят к ее развитию, с помощью чего лечат это заболевание.
Центральная серозная хориоретинопатия — таково полное название заболевания — в отличие от остальных видов ретинопатии, оно успешно поддается устранению, если не доводить его до запущенного состояния. По данным медицинской статистики, болезнь в основном поражает мужчин европеоидной расы в возрасте от 20 до 50 лет, хотя им страдают и женщины.
И даже если процесс наблюдается на одном глазу (а так и бывает чаще всего), то на втором может автоматически ухудшиться качество зрения, так как они составляют парный орган.
Причины возникновения центральной серозной ретинопатии
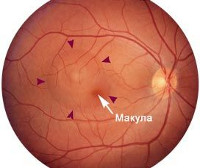
Болезнь начинает развиваться из-за того, что под сетчатку попадает субретинальная жидкость, которая нередко скапливается под макулой — ее центральной областью. Именно на макуле и фокусируется пучок света, попадающий в глаза, и она отвечает за контрастное и яркое видение окружающего мира. Присутствие под макулой посторонней жидкости ведет к метаморфопсии — искаженному восприятию размеров, формы, цвета предметов. Следующим этапом развития центральной серозной ретинопатии может стать отслойка сетчатки.
Относительно причин развития этой патологии в научной сфере нет единой точки зрения. Это заболевание иногда называют идиопатической ретинопатией, так как часто истинные факторы, приводящие к ее возникновению, не совсем понятны. Существует несколько версий, которых пока придерживаются в современной офтальмологии:

- Высокий уровень кортизола в организме. Так называется гормон, вырабатываемый надпочечниками. Кортизол отвечает за регулировку углеводного обмена в организме, а также за сохранение энергетических ресурсов организма и регулировку стресса. При обследовании больных с серозной ретинопатией выяснилось, что они зачастую имеют в крови повышенный уровень кортизола. При этом в ходе исследования было выяснено, что после приема кортикостероидов, используемых для лечения кожных заболеваний, аллергии и прочих недугов, у пациента развивалась центральная серозная ретинопатия. Так, обследование 60 больных, страдающих нейроэндокринным синдромом Иценко — Кушинга, показало наличие патологии у троих из них. Для этого синдрома характерна патологически повышенная выработка кортизола корой надпочечников.
- Последние исследования также доказывают, что наличие в желудочно-кишечном тракте человека бактерии Helicobacter pylori также может послужить толчком к развитию болезни. Присутствие бактерий коррелирует с остротой зрения и появлением атрофии эпителия при отеке сетчатки.
- Еще одна версия — серозная ретинопатия может развиваться на фоне мембранопролиферативного гломерулонефрита — почечного заболевания. Это происходит в результате отложений в сетчатке того же материала, что разрушает клубочковую базальную мембрану в почках.
- Причиной возникновения центральной серозной хориоретинопатии может быть и стресс — такая версия поддерживается частью офтальмологов. Когда человек сильно нервничает, в кровь выделяется повышенное количество кортизола, ответственного за то, чтобы гасить стресс.
- Артериальная гипертензия.
- Повышенная проницаемость пигментного эпителия сетчатки.
Симптомы заболевания
При наступлении серозной ретинопатии возникают проблемы с четкостью восприятия окружающего изображения. Пациенты описывают следующие оптические дефекты, которые они испытывают:
- белесые или серые пятна перед глазами, затуманивание зрения;
- искажение реальной формы предметов, их цвета и размера;
- нарушение правильной оценки дистанции до объектов.
Чаще всего больные жалуются на эффект затуманивания, что мешает им адекватно оценивать действительность. Такое состояние препятствует ведению нормальной жизнедеятельности и выполнению многих действий: занятиям спортом, вождению машины и др.
Формы центральной серозной ретинопатии
В офтальмологии выделяют две стадии этой болезни — острую и хроническую.

Острая форма в основном диагностируется у пациентов более молодого возраста. При этом нарушения зрения носят временный характер, часто болезнь проходит сама, хотя возможны рецидивы.
Если симптомы присутствуют постоянно — затуманивание, серо-белесые пятна перед глазами и т.д., то речь идет о хронической форме серозной ретинопатии. В неблагоприятных случаях возможно довольно длительное снижение четкости восприятия.
Диагностика серозной ретинопатии
Для выявления этой патологии проводится ряд процедур, позволяющих досконально изучить состояние глазных структур:
- Оптическая когерентная томография. Этот метод схож по принципу с УЗИ, только выполняется с помощью инфракрасного излучения. Разрешающая способность когерентных томографов настолько высока, что на снимке можно рассмотреть глазные структуры на уровне микрометров (тысячных долей миллиметра). Томограф служит одновременно и микроскопом, и сканером. На хорошем снимке, сделанном с помощью современного прибора, можно хорошо рассмотреть самые тонкие слои тканей.
- Флуоресцентная ангиография. Неинвазивная техника получения снимков глазного дна. При воздействии на клетки ультрафиолетового излучения наблюдается собственная флуоресценция и белков, и нуклеиновых кислот — так называемая автофлуоресценция. В данном случае индикатором выступает липофусцин — желто-коричневый пигмент, присутствующий во всех тканях человека. Его избыток в пигментном эпителии сетчатки является патогенной средой для многих ее патологий. Ангиография наглядно показывает участки попадания жидкости под сетчатку и места ее скопления под макулой.
- Биомикроскопия. Исследование органов зрения с ее помощью позволяет определить состояние соединительных оболочек, передней камеры глаза, сетчатки, стекловидного тела, хрусталика. Для общей диагностики используют щелевую лампу, для изучения глазного дна — трехзеркальную линзу Гольдмана.
- Тест по решетке Амслера для проверки качества центрального зрения. Для его проведения используется напечатанная сетка размером 40х40 см, состоящая из небольших квадратов. В середине отмечена точка, на которой необходимо сфокусировать взгляд на 10-15 секунд, не моргая. При нарушении центрального зрения линии будут искривлены, а некоторые квадраты внутри решетки кажутся темными. Такие симптомы говорят о нарушениях в макуле.
Прогноз в лечении
Центральная серозная ретинопатия хорошо поддается терапии. В большинстве ситуаций зрение восстанавливается до нормы в течение одного месяца, максимум на протяжении полугода. Однако бывают случаи, когда заболевание принимает хроническое течение и острота зрения неуклонно падает до 0,1 и ниже. Для хронической формы характерна медленная атрофия пигментного эпителия вследствие длительной отслойки. Прогноз для центрального зрения неблагоприятный, нужно проводить тщательное обследования состояния глазных структур и принимать кардинальные меры.
Осложнения центральной серозной хориоретинопатии могут быть следующими:
- субретинальная неоваскуляризация — патологическое разрастание новых сосудов на участках, где их быть не должно, что приводит к значительному ухудшению зрения и даже его потере;
- отслоение сетчатой оболочки от сосудистой;
- атрофия пигментного эпителия.
Лечение серозной хориоретинопатии
По мере течения заболевания отек сетчатки обычно самостоятельно рассасывается, и при начальных признаках лечение пока не назначают. Однако при этом следует исключить негативные факторы, которые могут усугубить течение болезни: отказаться от курения и алкоголя, нормализовать эмоциональный фон, отменить прием кортикостероидных препаратов, поддерживать комфортное состояние для зрения, не допускать зрительных перегрузок.

Если видимых улучшений не произошло по прошествии четырех месяцев, то может быть назначено оперативное лечение — прицельная коагуляция с помощью аргонового лазера. Эта операция позволяет блокировать отверстие в мембране Бруха, через которое сквозь пигментный эпителий сетчатки просачивается жидкость из хориокапилляров.
Как проводится процедура лазерной коагуляции при серозной ретинопатии?
Коагуляция сетчатки — это прижигание ее поврежденных участков лазерным лучом, имеющим высокую температуру. Таким образом происходит спайка сетчатой оболочки и сосудистой. При проведении вмешательства требуется только местная анестезия, а также больной не нуждается в приеме антибиотиков в послеоперационный период. Лазеркоагуляция разрешена даже младенцам до года при наличии ретинопатии недоношенных и беременным женщинам. Эта операция является эффективной и безопасной, с минимумом осложнений.
Перед началом проведения лазеркоагуляции в глаза вводится анестезирующее лекарство, которые всасывается только местно и не оказывают общего влияния на организм. Сама процедура длится не более двадцати минут. Для проведения используется трехзеркальная линза Гольдмана, с помощью которой возможно прицельно направить лазерный луч на нужную область сетчатки. Луч резко повышает температуру поврежденных участков, они надежно «привариваются» к сосудистой оболочке.
Процедура абсолютно безопасна. После ее окончания больной проводит некоторое время в клинике под наблюдением офтальмохирурга, а затем может выписываться. Хориоретинальная спайка наступает в течение двух недель после операции.
В целом центральная серозная хориоретинопатия — самый безопасный вид ретинопатии, этого грозного заболевания, нередко заканчивающегося потерей зрения, особенно если не принять вовремя терапевтические меры. Например, от наследственной пигментной ретинопатии не существует лечения, и она зачастую приводит к слепоте. Серьезное воздействие на здоровье глаз оказывает и диабетическая ретинопатия. Серозная разновидность в большинстве случаев проходит сама (при исключении возможных провоцирующих факторов), и лишь при хроническом ее течении требуется оперативное вмешательство.
Источник
