Дезартеризация геморроидальных узлов противопоказания
.jpg)
Из статьи вы узнаете, что это такое – дезартеризация геморроидальных узлов, видах малоинвазивной операции, показаниях и противопоказаниях к проведению, ходе процедуры, реабилитационном периоде, возможных осложнениях, преимуществах и недостатках, стоимости методики.
Суть процедуры
Дезартеризация – это малоинвазивная операция удаления геморроя, выполняющаяся при помощи специального оборудования, суть которой заключается в перевязке артерий, питающих венозный синус геморроидального узла. При дезартеризации полностью блокируется питание геморроя, стихает воспаление, размеры образования уменьшаются, со временем исчезая без следа.

Выполняется ликвидация геморроя разово, повтора не требуется. Риск осложнений – минимален.
Автор методики дезартеризации геморроя – японский хирург Казумаса Моринага, который разработал операцию в 1995 году. С 2003 года метод лечения геморроя используется в России, в 2005 он был дополнен способом подтяжки выпавших узлов (RAR).
Читайте также: как лечить геморройные шишки и можно ли их вылечить?
Виды
Дезартеризация геморроя имеет два варианта:
- трансанальный – HAL (Hemorrhoidal Artery Ligation), смысл которого – стандартное ушивание артерий, питающих геморрой, через специальный прибор;
- мукопексия – RAR (Recto Anal Repair), усовершенствованная методика, своеобразная проктопластика – подтягивание выпавшего геморроидального узла с фиксацией к стенке кишки.
Пластика внутреннего геморроя часто сочетается с ушиванием питающих артерий (HAL + RAR), причем практикуют это на поздних стадиях патологии. Используется аноскоп с ультразвуком и подсветкой, что позволяет визуализировать все кровоснабжающие геморроидальные узел сосуды: при обнаружении узла аппарат подает звуковой сигнал. Проктолог выделяет ножку каждого узла и:
- лигирует ее;
- сшивает со слизистой ректум;
- втягивает внутрь;
- фиксирует.
Спустя время узел отпадает с образованием соединительнотканного рубца.
Показания
Дезартеризация геморроидальных узлов показана на любой стадии геморроя, при любой форме, единственным абсолютным ограничением является проведение операции в период ремиссии. Оптимален метод для геморроя 2-3 стадии.
Прямым поводом к назначению методики, является:
- тромбоз геморроидального узла;
- отсутствие результата от консервативной терапии;
- рецидив после малоинвазивной операции.
Противопоказания
Процедура HAL RAR имеет мало противопоказаний, основные из них:
- обострение геморроя;
- не поддающиеся вправлению руками узлы;
- гнойные процессы в ректум;
- кровотечение;
- беременность, лактация.
Подготовка
Какой-то особой подготовки дезартеризация не требует. Перед вмешательством назначается обследование по клиническому минимуму:
- ОАК, ОАМ, биохимия;
- кровь на ВИЧ, RW, гепатиты
- группа крови, ПТИ (протромбиновый индекс);
- ФЛГ или обзорный рентгеновский снимок органов грудной клетки;
- ЭКГ;
- заключение терапевта о состоянии здоровья.
За неделю до операции прекращают по согласованию с врачом прием антикоагулянтов или дезагрегантов (Кардиомагнил, Курантил, Фраксипарин), за сутки перед вмешательством переходят на бесшлаковую диету (исключают сдобу, рис, все мучное) для предотвращения газообразования и формирования грубых каловых масс.
Накануне вечером ставят очистительную клизму и в день операции или используют слабительные (Фортранс) по специальной схеме: 2 л вечером перед дезартеризацией, 2 л утром. Например, если операция назначена на 10 утра, препарат пьют в 5 часов. Стул появляется через 1,5 часа и полное опорожнение кишечника происходит в течение 2-3 часов. Раствор пью после каждой дефекации, может провоцировать рвоту, поэтому его принято заедать ломтиком лимона.
Ход операции
Дезартеризация геморроидальных узлов – амбулаторная операция, при этом анестезия – перидуральная или внутривенная (премедикация). Иногда при комбинированной форме геморроя или запущенной 4 стадии заболевания требуется госпитализация в дневной стационар на пару дней для наблюдения врача после операции.

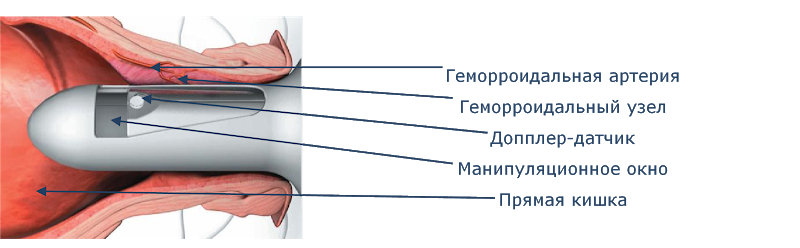
Для удаления геморроя используют аноскоп с ультразвуковым датчиком, который помогает точно определить локализацию питающих каждый узел артерий звуковым сигналом. Расположение узлов обозначают, как цифры на циферблате часов.
Процесс изоляции сосуда выполняется специальным инструментом через боковое окно аноскопа: на пару см выше аноректальной линии. Швы выполняют саморассасывающимся материалом (викрил), который не оставляет никаких следов.
Поочередно перевязываются все питающие артерии (пропущенный сосуд – гарантия рецидива геморроя). За операцию перевязывают до 11 артерий.
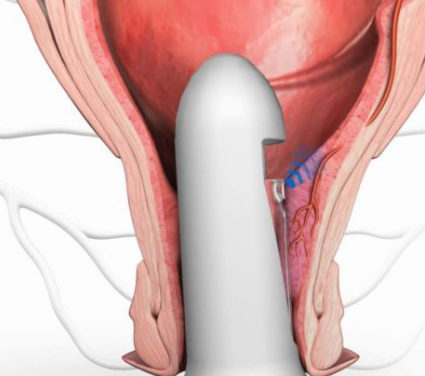
Мукопексия или своеобразный лифтинг – дополнительное крепление внутреннего геморроидального узла к стенке кишки с ее потягиванием к обнаруженной артерии. Операция проводится в качестве последнего этапа при наличии внутреннего геморроя с выпадением узлов. Происходит такое вмешательство под допплер-контролем (УЗИ), максимальный пролапс прошивается непрерывным швом, концы нитей завязываются, слизистая подтягивается в проксимальном направлении, восстанавливая просвет ректум.
Реабилитация
По отзывам пациентов успешно проведенная дезартеризация геморроя практически не требует реабилитации. Только двух-трехчасовое наблюдение в условиях поликлиники или дневного стационара. В отдельных случаях необходимо наблюдение в течение 2-3 дней. Пациент может сразу же после выписки приступать к работе.
В первые сутки после операции следует пить, как можно больше воды (не менее 2 л), из еды – бульоны и жидкие супчики. Затем, стандартная диета при геморрое: исключение всего острого, жирного, соленого, консервированного, жареного. Приоритет – клетчатке (40% рациона):
- фрукты-овощи;
- злаки;
- морская капуста;
- отруби;
- льняное семя.
Натуральные волокна предупреждают запор. Если все-таки возникли проблемы с дефекацией, необходимы слабительные (Гутталакс). Ректальные свечи (Релиф), очистительные клизмы – запрещены весь восстановительный период.
Под запретом в течение месяца алкоголь и никотин, бани, сауны, бассейн.
Питьевой режим рассчитывается индивидуально (40 мл воды на кг веса).
Обязательно соблюдение гигиенических мероприятий интимной зоны после каждого опорожнения кишечника.
Физические нагрузки – дозированные (максимум для подъема – 2 кг), рекомендованы пешие прогулки на небольшие расстояния, зарядка. Секс придется отложить минимум дней на 10.
Месяц после дезартеризации геморроидальных сосудов нельзя принимать следующие препараты:
- НВП (НВПС) – Нурофен, Вольтарен, Диклофенак – он провоцируют кровоточивость;
- антикоагулянты – Кардиомагнил, Тромбо-АСС, Аспирин – влияют на свертываемость крови.
Любая симптоматика, вызывающая беспокойство, требует обращения к врачу, самолечение запрещено.
Возможные осложнения
Операция дезартеризации малоинвазивна, но очень редко может осложняться:
- болью, которая купируется приемом анальгетиков;
- кровотечением (ошибка при проведении операции, расхождение швов) – следует вызвать Скорую;
- гипертермией – признак воспаления, необходима консультация врача);
- рецидивом – повторное вмешательство, вид которого выберет врач.
Крайне редко выпадают геморроидальные узлы. Причина – спазм внутреннего сфинктера с отеком прооперированных узлов. Это возможно в течение двух первых постоперационных недель.
Плюсы и минусы дезартеризации
Все плюсы напрямую связаны с квалификацией врача, проводящего вмешательство. Главным преимуществом дезартеризации является ее малоинвазивность, а также:
- отсутствует длительная подготовка;
- нет болевых ощущений после операции;
- короткий срок оперативного вмешательства (не более получаса);
- возможность проведения при любой стадии и форме геморроя;
- свищи, трещины, хронические патологии ректум – не являются противопоказанием;
- процедура амбулаторная, не требует перевязок;
- отсутствуют раны, заживление происходит без рубцов;
- минимальный риск рецидива (ошибка врача) – повторное образование узла невозможно;
- реабилитация – максимум 2-3 дня;
- восстанавливается нормальный просвет ректум (подтяжка узлов);
- анестезия – перидуральная или внутривенная;
- другие малоинвазивные методики не устраняют полностью питание варикозной каверны только перевязка артерий решает эту проблему.
Основной недостаток – дороговизна услуги, сложность методики. Риск рецидива из-за допущенной неточности в количестве перевязанных узлов крайне редко.
Стоимость операции
Цены на операцию зависят от:
- состояния пациента;
- формы и стадии геморроя;
- предоперационного обследования и подготовки к операции;
- квалификации врача;
- престижности клиники;
- используемого оборудования;
- нахождения под наблюдением врача.
Стоимость дезартеризации HAL-допплер в Москве находится в диапазоне от 10 000 рублей – лечебно-диагностический центр Клиника Здоровья. В Климентовском переулке до 91 700 рублей – Юсуповская больница на Нагорной.
В Санкт-Петербурге: минимальная стоимость операции – 27 00 рублей: Лека-Фарм в Сестрорецке, максимум – 53 40 рублей: РАМИ на Кирочной.
Людмила Жаворонкова
Высшее медицинское образование. 30 лет рабочего стажа в практической медицине. Подробнее об авторе
Последнее обновление: 1 декабря, 2019
Источник
Геморроидальные узлы причиняют не просто дискомфорт, а настоящие мучения. Отказ от лечения может привести к серьезным осложнениям. При формировании крупных узлов заболевание уже не поддается консервативному лечению. Справиться с патологией можно хирургическим путем. В Юсуповской больнице проводится дезартеризация геморроидальных узлов. Малоинвазивная операция направлена на устранение причин и последствий геморроя.
Что за операция — дезартеризация
Геморрой — заболевание, возникающее на фоне воспаления, тромбоза и варикоза геморроидальных вен. Воспалительный процесс приводит к извитию сосудов и образованию узлов вокруг прямой кишки. Если заболевание прогрессирует, а лечение не проводится, то постепенно узлы достигают больших размеров и выпадают из прямой кишки. Осложнения при геморрое вызывают сильные болевые ощущения и ограничивают двигательную активность больного.
При геморрое операция дезартеризации позволяет быстро провести удаление геморроидальных узлов неинвазивным методом без радикального хирургического вмешательства. Операция заключается в шовной перевязке или лигировании воспаленной артерии, которая является основным кровоснабжающим сосудом. Процедура проводится как при внешних, так и при внутренних геморроидальных узлах.
Операция проводится только в стационарных условиях, начиная с периода подготовки до полной стабилизации состояния пациента. К основным достоинствам относят малую травматичность, не длительный период восстановления и минимальная вероятность рецидива.
Суть операции
Дезартеризация относится к инновационным методикам лечения геморроя, но отзывы пациентов, уже прошедших лечение заболевание в Юсуповской клинике, подтверждают ее безопасность и эффективность.
Суть операции заключается в перетяжке артерий, снабжающих кровью воспаленные и извивающиеся сосуды, которые образуют геморроидальные узлы. В результате прекращается питание патологических сосудов, воспалительный процесс прекращается, узлы постепенно уменьшаются в размерах и пересыхают.
За одну процедуру может быть блокировано до шести геморроидальных узлов. Дезартеризация внутренних геморроидальных узлов, также как и внешних, выполняется с применением местной анестезии. Техника хирургического вмешательства определяется индивидуально. Процедура имеет противопоказания, поэтому предварительная диагностика является обязательной.
Методы дезартеризации
При геморрое хирургическое вмешательство часто рекомендуется лечащими врачами. На начальной стадии может применяться консервативная медицина. Однако, хроническое заболевание редко поддается абсолютному устранению при лечении таблетками, мазями или свечами. В большинстве случаев пациентов периодически беспокоят рецидивы, а при воздействии провоцирующих факторов заболевание начинает прогрессировать.
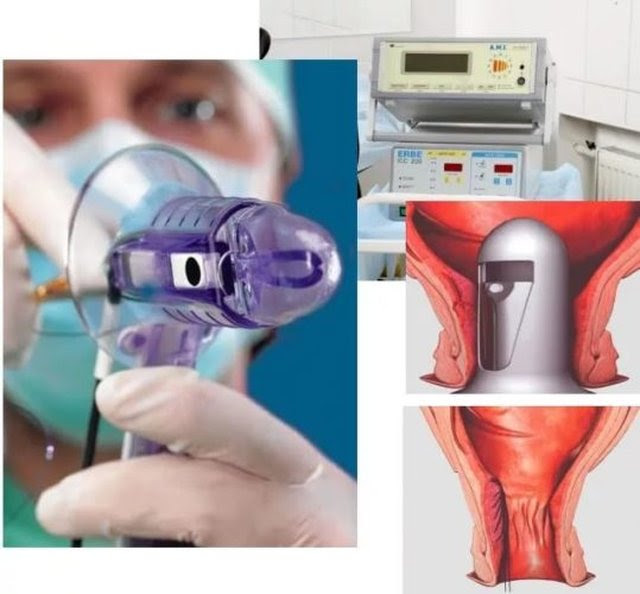
Малоинвазивная операция по дезартеризации геморроя выполняется двумя методами:
- классический — стандартная процедура по перевязке сосудистых синусов у основания с последующим обескровливанием узлов;
- Hal rar — дополнительный метод классической техники с мукопексией (подтягиванием и закреплением) поврежденных мягких тканей;
- с доплер-контролем — техника проведения операции с использованием ультразвукового датчика, определяющего артерию, связанную с синусом патологических вен.
Малоинвазивная методика позволяет без серьезного травмирования тканей провести все нужные манипуляции. Процесс блокирования кровоснабжения сосудов осуществляется с помощью специальных инструментов или лазера.
Преимущества методики
Современная хирургия имеет множество преимуществ перед классическими методами операции. Основной плюс дезартеризации — малоинвазивность. Благодаря щадящему методу проведения процедуры удается избежать осложнений, облегчить и сократить срок реабилитации, и свести к минимуму риск повторного развития геморроя.
Другие преимущества лечения геморроидальных узлов дезартриацией:
- применение местной анестезии;
- длительность операции не больше 30 минут;
- отсутствие послеоперационных шрамов или рубцов;
- высокая эффективность;
- полное устранение рубцов;
- быстрая регенерация тканей;
- отсутствие побочных эффектов.
После дезартеризации геморроидальных узлов реабилитация не требует длительного периода. Щадящая методика хирургического вмешательства позволяет пациенту уже через 10—15 дней вернуться к полноценной жизни без боли и мучений.
Показания к проведению дезартеризации
Основным показанием для проведения дезартеризации является диагностированный геморрой. Операция проводится при воспалительном процессе, поражающем венозные синусы с последующим развитием внутренних и наружных геморроидальных узлов.
Дезартеризация оказывается эффективной и при патологиях:
- тромбоз сосудов прямой кишки;
- рецидив после прошедшего лечения;
- отсутствие эффективности консервативной терапии.
Операция может быть проведена даже при малом размере узлов, если заболевание уже приобрело хроническую форму. Перед процедурой хирург обязательно проводит осмотр и направляет на прохождение диагностики.
Противопоказания к операции
Даже малоинвазивное хирургическое вмешательство может представлять риски для здоровья пациента при определенных состояниях организма или сопутствующих заболеваниях. Для исключения осложнений перед процедурой хирург обязательно проводит осмотр и назначает диагностику.
Противопоказано проводить лечение геморроидальных узлов методом дезартеризации при патологиях:
- гнойные процессы, протекающие в прямой кишке;
- абсцесс параректальный;
- запущенная стадия геморроя;
- кровотечение из ректального отверстия;
- воспаление тканей в операбельной области;
- тяжелое состояние организма;
- нарушение свертываемости крови.
Не выполняют операцию беременным женщинам. Избавиться от геморроя рекомендуется спустя несколько месяцев после родов, когда организм пройдет основной этап восстановления.
Дезартеризацию не проводят в период обострения. Хирургическое вмешательство возможно после полного купирования выраженной симптоматики и наступления ремиссии.
Как подготовиться к операции
Основная подготовка заключается в прохождении пациентом обследования, которое назначается врачом.
Перед операцией больной проходит обследование включающее:
- общий анализ крови, биохимию, резус-фактор и группу;
- анализ
- венозной крови на гепатит, ВИЧ и ряд других заболеваний;
- электрокардиограмма;
- флюорография.
Если отсутствуют противопоказания к хирургическому вмешательству, доктор дает рекомендации по подготовке:
- за 7 дней прекращение приема препаратов группы дезагрегантов и антикоагулянтов;
- за 5–7 дней соблюдать диету с исключением жесткой, кислой, копченой, острой и соленой пищи;
- за 1 день и с утра перед операцией делают очистительную клизму;
- в день операции отказ от пищи и приема жидкости.
Соблюдение рекомендаций врача поможет избежать сложностей при проведении хирургического вмешательства и избежать осложнений в послеоперационный период.
Выполнение дезартеризации
Лечение геморроя методом дезартеризации является абсолютно безболезненной операцией. Для устранения минимальных болевых ощущений используется местная анестезия. Чтобы исключить аллергическую реакцию и побочный эффект в послеоперационный период, специалист индивидуально подбирает препарат для обезболивания.
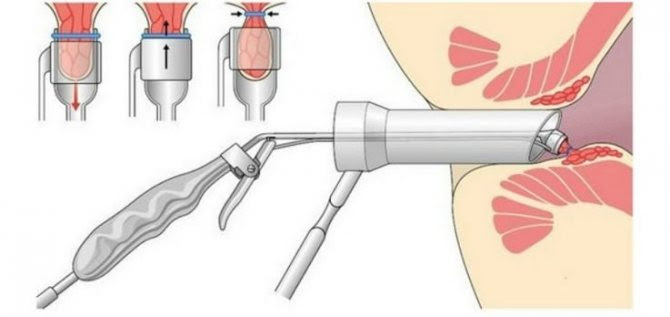
Ход операции:
- выполнение инъекции местного обезболивающего;
- введение через анус в прямую кишку аноскопа;
- получение доступа к артерии через боковое отверстие аноскопа;
- специальным инструментом или лазером хирург изолирует кровеносный сосуд;
- перевязка осуществляется саморассасывающимися нитками (при использовании лазера швы не наносятся);
- постепенно блокируются все кровообеспечивающие артерии, связанные с геморроидальными узлами.
При проведении дезартеризации по технике Hal rar в ходе операции хирург подтягивает геморроидальный узел внутрь и фиксирует его на стенке прямой кишки. Такой метод целесообразен для внутренних сосудистых образований.
Продолжительность хирургического вмешательства в среднем составляет около 30 минут. В запущенных случаях возможна более длительная процедура.
Послеоперационный период
Начинается период реабилитации непосредственно сразу же после завершения операции. Поскольку хирургическое вмешательство связано с кровеносной системой, в первые 3–4 часа после окончания процедуры пациент находится под контролем квалифицированного медицинского персонала.
Для купирования болевых ощущений, избежать которых невозможно, так как операция выполняется ректально, принимают анальгетики. Выраженная боль утихает спустя несколько часов. Окончательно неприятные симптомы исчезнут через 3 дня. Если отсутствуют осложнения, то после устранения дискомфорта пациент может вести обычную жизнь.
С целью ускорения восстановления тканей, развития осложнений или рецидива хирурги советуют в первый месяц:
- есть жидкую пищу;
- придерживаться четырехразового питания;
- все мясные продукты готовят методом тушения;
- употреблять клетчатку в виде овощей, фруктов и ягод (определенные виды) и белково-растительную пищу;
- исключить прием любых продуктов, способных спровоцировать раздражение стенок и слизистой ЖКТ;
- исключить жареные и жирные блюда;
- не употреблять алкоголь и отказаться от курения;
- пить больше жидкости;
- не делать клизмы;
- не принимать горячую ванну и не посещать сауну;
- принимать слабительные;
- исключить половые акты.
Хирург назначит прием необходимых лекарств, а также объяснит, как обрабатывать оперированную зону.
Лечение в Юсуповской больнице
При лечении геморроя методом блокирования артерий результат во многом зависит от профессионализма хирурга.
Лечение геморроя в нашей больнице, это гарантия:
- высокой эффективности операции даже на 4 стадии заболевания;
- малоинвазивного вмешательства, обеспечивающего минимальную травматизацию;
- исключение осложнений;
- минимальные риски рецидива;
- применение качественных анестезирующих препаратов;
- контроль за состоянием пациента до полного выздоровления;
- минимальные сроки восстановления.
Еще одно весомое преимущество проведения в Юсуповской больнице дезартеризации геморроидальных узлов — цена. В нашей клинике хирургии стоимость дезартеризации геморроидальных узлов зависит от методики проведения операции и сложности клинического случая. Лечение геморроидальных узлов дезартеризацей — способ быстрого избавления от мучений без осложнений и последствий.
Источник
