Фотосенсибилизация как побочное действие

Реакции, возникающие на воздействие солнечных лучей, встречаются достаточно часто, особенно весной и летом. Фотосенсибилизация – что это такое в медицине? Феномен фотосенсибилизации представляет собой повышенную чувствительность организма к действию ультрафиолетового или видимого излучения. Реакции фотосенсибилизации могут возникать в любом возрасте. Они протекают как по немедленному, так и по замедленному типу. Врачи Юсуповской больницы определяют причину фотосенсибилизации, оказывают пациентам неотложную помощь при реакциях немедленного типа, проводят комплексную терапию и профилактику этого феномена.
Причиной фотосенсибилизации и развития фотодерматозов на участках кожи, которые подверглись воздействию солнечных лучей, могут быть химические вещества. При фотоаллергической реакции химическое вещество или лекарственное средство, которое содержится в коже, поглощает фотоны и образует новое соединение, которое связывается с мембранными и цитоплазматическими белками, образует антиген. Фотоаллергические реакции возникают лишь у людей с особенным типом иммунной системы.
Они могут ограничиваться местом нанесения препарата или проявляться на других участках тела, которые подверглись воздействию солнечного света, и прилегающих областях. Первое применение лекарственного средства приводит к повышению чувствительности, а кожные высыпания появляются только при повторном его использовании. Это аллергическая реакция замедленного типа.

Вещества, вызывающие фотосенсибилизацию
Чаще всего причиной фотоаллергических реакций являются галогенизированные салициланилиды для наружного применения, амбровый мускус (входит в состав лосьонов после бритья), бензокаин (содержится в мыле и моющих средствах). Вызвать фотосенсибилизацию, фотоаллергические и фототоксические реакции способны следующие лекарственные средства:
- Нестероидные противовоспалительные препараты, аналгетики-антипиретики (пироксикам, ибупрофен, кетопрофен, индометацин, фенбуфен, фенилбутазон, диклофенак);
- Антибиотики и противомикробные средства (триметоприм, сульфаниламиды, тетрациклин, доксициклин, миноциклин, окситетрациклин, фторхинолоны, пипемидовая и налидиксовая кислота, цефтазидим, гризеофульвин, амоксициллин;
- Н1- и Н2-блокаторы (прометазин, ранитидин, дифенгидрамин, циметидин);
- Препараты, которые применяются для лечения заболеваний сердечно-сосудистой системы (дигитоксин, амиодарон, фибраты, статины, фуросемид, миноксидил, метилдопа, нифедипин).
Фотосенсибилизация кожи может возникнуть при приёме нейролептиков, седативных средств и антидепрессантов (доксепина, препаратов на основе зверобоя, амитриптилина, флуоксетина), противодиабетических средств (хлорпропамида, глибенкламида). Реакцию фотосенсибилизации вызывают эфирные масла (апельсиновое, лаймовое масло, масло бергамота), сок петрушки, дудника лекарственного, люпина, дудника лесного и некоторых видов борщевика.
Причиной сенсибилизации часто становятся парфюмерные и косметические продукты, которые содержат мускус, масло бергамота, амбру, сандаловое масло, некоторые антибактериальные агенты, компоненты пищевых добавок (определенные подсластители), вспомогательные средства (сульфат кадмия), использующиеся при нанесении татуировок. Фотосенсибилизация чаще возникает после нанесения средств на кожу, но её развитие возможно и при системном применении лекарственных средств. Ультрафиолетовые лучи могут приводить к структурным изменениям косметического средства. Это ассоциируется с появлением повышенной чувствительности, оказывает местное повреждающее или раздражающее действие на кожу.
Если то или иное вещество обладает фотосенсибилизирующими свойствами, развитие фототоксической или фотоаллергической реакций не является неизбежным процессом. Вероятность развития реакций фотосенсибилизации возрастает при наличии следующих условий:
- Если кожа находится под воздействием ретиноидов, которые усиливают отшелушивание рогового слоя, ускоряют обновление кожи, повышают её чувствительность к ультрафиолетовому излучению;
- При использовании в дневное время косметики, растительных масел, которые содержат полиненасыщенные жирные кислоты. Они быстро окисляются на солнце, вследствие чего выделяются активные формы кислорода и другие продукты окисления, которые оказывают токсическое действие на кожу. Ультрафиолетовое излучение также приводит к образованию активных форм кислорода в коже;
- После любых процедур, которые направлены на отшелушивание рогового слоя, поскольку все виды пилингов снижают устойчивость кожи к ультрафиолетовому излучению;
- После татуажа (для перманентного макияжа иногда используют пигменты, которые содержат соли кадмия, обладающие фотосенсибилизирующими свойствами);
- После процедур с эфирными маслами;
- При использовании солнцезащитных средств, которые содержат парааминобензойную кислоту.
Фотосенсибилизация может возникать при употреблении пищевых продуктов, содержащих фуранокумарины и родственные им вещества (инжира, грейпфрут аи некоторые других цитрусовых, корня петрушки, укропа), овощей и фруктов, богатых каротиноидами (моркови, пастернака), ячменя, горчицы, лука зелёного, чеснока, куриных яиц.
Симптомы и диагностика
После непродолжительного воздействия солнечного света у пациентов с фотосенсибилизацией появляется крапивница. В течение нескольких часов у пациента сохраняется сыпь в виде волдырей розоватого оттенка. Они возвышаются над поверхностью кожи, при надавливании исчезают. Пациента беспокоит сильный зуд в месте поражения. Размер высыпания варьирует от нескольких миллиметров в диаметре до десятка сантиметров. Сыпь может сливаться в большие очаги и охватывать практически всю поверхность кожных покровов пациента.
Реакция фотосенсибилизации возникает после нанесения на кожу косметических средств или употребления продуктов, которые содержат фурокумарины, или приёма определённых лекарственных средств. Покраснение, воспаление заметно только на участках кожи, которые подверглись воздействию ультрафиолетового излучения. Признаки фотосенсибилизации развиваются в течение нескольких часов после пребывания на солнце.
При подозрении на фотосенсибилизацию врачи проводят фототестирование, определяют биодозу ультрафиолетового излучения (без отмены или с отменой тестируемого вещества). О наличии фототоксической реакции свидетельствует увеличение биологической дозы после отмены фотосенсибилизирующего вещества, зависимость характера реакций от дозы, их быстрое возникновение (в течение нескольких часов после применения). Аллергологи в диагностике фотосенсибилизации используются аппликационные фотопробы. Их проводят так же, как и обычные аппликационные пробы, только фотоаллергены наносят в 2ряда и один из рядов подвергают ультрафиолетовому облучению (доза меньше, чем биодоза). Воспалительная реакция развивается только на участке с нанесённым фотоаллергеном, который подвергнут облучению.
Лечение пациентов
Первым этапом лечения пациентов с фотосенсибилизацией является устранение вещества, вызвавшего её развитие, и ограничение пребывания на солнце. При остром течении фототоксической реакции врачи назначают топические глюкокортикоиды и нестероидные противовоспалительные средства для приёма внутрь. В более тяжёлых случаях аналгетики, проводят короткий системных глюкокортикоидов и цитостатиков (азатиоприна, циклофосфамида или циклоспорина).
При лечении фотосенсибилизации врачи Юсуповской больницы учитывают, что некоторые H1-блокаторы иногда сами по себе вызывают такую реакцию. Реакции фотосенсибилизации обычно разрешаются при применении защиты от ультрафиолетового излучения или после отмены препарата, вызывавшего их. Поскольку некоторые лекарственные средства присутствуют в коже длительное время, инсоляция способна спровоцировать развитие повторной реакции фотосенсибилизации даже через несколько недель после его отмены.
Чтобы избежать фотосенсибилизации, выполняйте следующие рекомендации врача:
- Выходя на улицу в весенне-летний период, пользуйтесь солнцезащитными средствами или отдавайте предпочтение дневному крему и декоративной косметике с ультрафиолетовыми фильтрами;
- Перед выходом на улицу не наносите на кожу питательный крем, так как в нём могут быть полиненасыщенные жирные кислоты и другие фотосенсибилизаторы;
- В солнечный день надевайте головной убор с широкими полями и старайтесь не проводить на солнце много времени;
- Косметические процедуры, которые сопровождаются отшелушиванием кожи, осуществляйте не в весенне-летние месяцы, а осенью или зимой;
- После процедуры пилинга защищайте кожу солнцезащитным кремом с максимальной степенью защиты (SPF больше 50);
- В весенне-летний период пользуйтесь косметикой, которая содержит антиоксиданты – витамины С, Е, растительные полифенолы, уменьшающие последствия влияния на кожу ультрафиолетового излучения;
- Тщательно оберегайте кожу от воздействия солнца при приеме лекарственных препаратов и пищевых добавок, которые обладают потенциальными фотосенсибилизирующими свойствами.
Лицам с высоким риском развития фотосенсибилизации врачи Юсуповской больницы советуют не применять парфюмерные средства, которые содержат фуранокумарины из натуральных источников (масло лаванды, бергамота, лимона, сандала, розмарина), которые могут повышать чувствительность кожи к солнечному свету. Амбра, которую используют для изготовления одеколонов и средств после бритья, также может стать причиной реакции фотосенсибилизации кожи. Не пользуйтесь губными помадами, которые содержат красители, способные вызывать фотосенсибилизацию. Выбирая средство, которое вы будете наносить на кожу в период активного солнечного воздействия, внимательно изучите его состав. Чтобы предотвратить фотосенсибилизацию, избегайте воздействия прямых солнечных лучей, не загорайте в часы высокой солнечной активности.
При появлении первых признаков фотосенсибилизации звоните по телефону контакт центра и записывайтесь на приём к врачу. Вас осмотрит дерматолог, аллерголог-иммунолог. После выяснения причины возникшей реакции врачи дают рекомендации по её устранению и проводят комплексную терапию. Аллергологи Юсуповской больницы составляют индивидуальную схему лечения каждого пациента, применяют лекарственные средства, зарегистрированные в РФ, которые обладают высокой эффективностью и минимальным спектром побочных эффектов.
Автор

Заместитель генерального директора по медицинской части, терапевт, гастроэнтеролог, к.м.н.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- “Диагностика”. — Краткая Медицинская Энциклопедия. — М.: Советская Энциклопедия, 1989.
- «Клиническая оценка результатов лабораторных исследований»//Г. И. Назаренко, А. А. Кишкун. г. Москва, 2005 г.
- Клиническая лабораторная аналитика. Основы клинического лабораторного анализа В.В Меньшиков, 2002 .
Наши специалисты

Заместитель генерального директора по медицинской части, терапевт, гастроэнтеролог, к.м.н.

Врач по рентгенэндоваскулярной диагностике и лечению, к.м.н.

Врач-пульмонолог, д.м.н, профессор
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
Что важного можно найти в инструкции к лекарству, чего не всегда можно услышать от врачей? После приёма каких лекарств пребывание на солнце может быть опасно? Какие вещества, средства и растения могут быть опасны в сочетании с ультрафиолетом солнца?
У врачей при назначении лекарств часто не хватает времени, чтобы перечислить все возможные побочные эффекты и особые указания при приёме назначаемых лекарственных препаратов. Конечно, врач обязан сообщить пациенту особенности приёма назначаемых лекарств, хотя бы самых важных: способ применения и дозы, длительность приёма, лекарственное взаимодействие с другими препаратами, особые указания при приёме и меры предосторожности.
Вот эти особые указания и меры предосторожности часто не доводятся до сведения пациентов. Врачу нужно выслушать и обследовать пациента, поставить диагноз, назначить обследование и/или лечение, заполнить документы, а отведённого на приём пациента времени часто не хватает.
Поэтому пациентам необходимо самим интересоваться у врача особенностями приёма лекарства или знакомиться с ними в инструкции к препарату.
Ну, противопоказания к приёму препарата должен учесть врач при назначении лекарства. Но не будет лишним и пациенту ознакомиться с противопоказаниями в инструкции к препарату.
Если наблюдаются какие-либо серьёзные побочные эффекты при приёме лекарства, то необходимо сообщить об этом лечащему врачу.
А вот на особые указания и меры предосторожности при приёме назначенного лекарства нужно обратить особое внимание. Они указаны в инструкции.
Допустим, врач при аллергическом заболевании назначил вам димедрол. Берём инструкцию, читаем:
“Побочные действия.
…головокружение, головная боль, сухость во рту, тошнота, фотосенсибилизация…
Особые указания.
…В период лечения не следует подвергаться воздействию солнечного излучения, необходимо избегать употребления алкоголя…”
или в другом варианте:
“Взаимодействие.
Усиливает действие этанола…
Меры предосторожности.
Во время лечения дифенгидрамином следует избегать УФ-облучения и употребления этанола.
Побочные действия.
…потливость, озноб, фотосенсибилизация.”
Вот именно о фотосенсибилизации и пойдёт речь в статье.
Нельзя применять димедрол как местный анестетик, т.к. возможно развитие некроза (отмирания тканей): ткани немеют, питательные вещества и кислород в них поступают плохо, что и может привести к их отмиранию. Например, нельзя класть димедрол в дупло больного зуба.
Фотосенсибилизация – это повышение светочувствительности, т.е. увеличение чувствительности к воздействию света.
Также читайте тут:
Польза и вред солнца. Это важно знать!
Именно поэтому опасно пребывать на солнце при приёме таких препаратов. И так опасный ультрафиолет солнца становится еще опаснее, когда кожа и слизистые оболочки становятся особо чувствительными к лучам солнца.
Вещества, которые вызывают фотосенсибилизирующий эффект называются фотосенсибилизаторами.
Эти вещества могут вызвать 2 типа реакций: фотоаллергию и фототоксичность.
1. Фотоаллергия.
Под воздействием ультрафиолета солнца фотосенсибилизаторы, которые накапливаются в коже или находятся на её поверхности, изменяются и вызывают аллергические реакции: покраснение, зуд, шелушение, бляшки, волдыри и т.п. Симптомы появляются примерно через полчаса, но могут появиться через 1-3 суток после пребывания на солнце. Аллергическая реакция может распространяться и на защищённые от солнца участки кожи.
2. Фототоксичность.
Под воздействием ультрафиолета из фототоксичных веществ образуются токсины, которые повреждают клетки, приводя к их гибели, делают кожу более чувствительной к ультрафиолету солнца, в результате чего образуются ожоги, воспаление, покраснение. Проявления фототоксичности наблюдаются только на участках кожи, которые подверглись воздействию солнца.
При приёме препаратов, в инструкции к которым указан эффект фотосенсибилизации, не следует подвергать тело воздействию солнечного освещения.
Фотосенсибилизирующим эффектом обладают не только некоторые лекарственные препараты, но и некоторые косметические и парфюмерные средства, некоторые растения. Усилить реакцию, вызываемую солнцем, могут около 100 различных веществ.
Перечислим некоторые средства с эффектом фотосенсибилизации.
Лекарства: некоторые антибиотики, сульфаниламиды, тетрациклины, фторхинолоны, антигистаминные препараты, мази с кортикостероидами, гормональные препараты (в том числе противозачаточные) и др. Например, димедрол, нитрофунгин, тетрациклин, ципрофлоксацин, амитриптилин, бисептол, низорал, фуросемид, кетопрофен, ибупрофен, хинин, хлоргексидин и др.
Ознакомьтесь в инструкции с побочными действиями, особыми указаниями и мерами предосторожности.
Косметические средства и парфюмерия: содержащие мускус, амбру, масла апельсина, бергамота и лимона, сандаловое масло, эозин в качестве красящего вещества в помадах для губ.
Растения: сок некоторых видов борщевика (например, борщевик Сосновского), петрушки, люпина, щавель, зверобой, лебеда, сельдерей и др.
Этиловый спирт также повышает чувствительность к свету.
Следите за вашим здоровьем и вовремя обращайтесь к врачу.
Не занимайтесь самолечением – это может быть опасно!
Желаю всем здоровья и долголетия! 🙂 Понравилась статья?Подписывайтесь на канал, ставьте лайки, делитесь публикацией
в социальных сетях (кнопки соц. сетей снизу).
Приглашаю вас в сообщества: Facebook | Вконтакте | Одноклассники
Источник
Фотосенсибилизация означает светочувствительность или аллергию на солнце. Это такая болезнь, что дестабилизирует иммунную систему при нахождении человека под прямыми солнечными лучами.
Причины фотосенсибилизации
Что необходимо знать о причинах возникновения фотосенсибилизации:
- чаще от явления страдают генетически предрасположенные люди;
- стать светочувствительной может травмированная кожа;
- аллергическую реакцию может вызвать недостаток меланина в организме;
- на поверхности кожи скопились вещества, делающие ее особо чувствительной к ультрафиолетовому излучению.
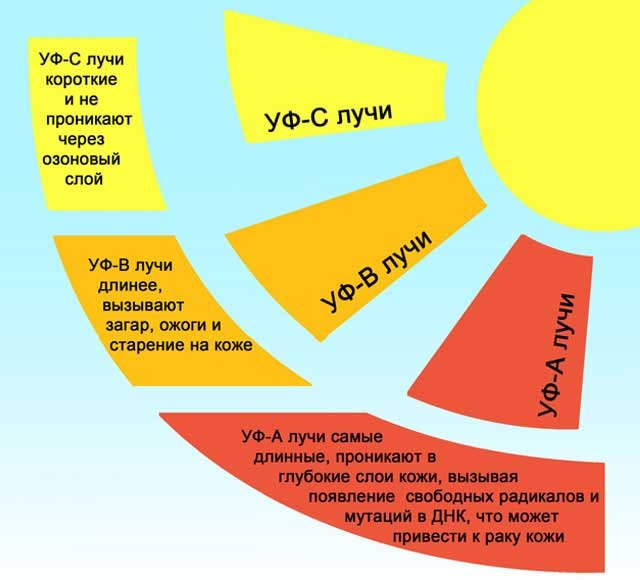
Провокаторами могут стать компоненты косметических средств или лекарственных препаратов, избыточное количество каких-либо ферментов организма – все они называются фотосенсибилизаторами.
Признаки фотосенсибилизации
После незначительного пребывания на солнце, у людей с предрасположенностью к светочувствительности может появиться на 2-3 часа небольшая крапивница. Это одно из легких проявлений аллергии на УФ-лучи.
По своим признакам фотосенсибилизация делится на 2 типа – фототоксичный и фотоаллергичный.
Проявления фототоксичности похожи на солнечные ожоги, но отличаются от таковых тем, что были спровоцированы не только УФ-лучами, но и приемом определенных лекарственных препаратов или нанесением на кожу косметики.
Покраснения обычно проявляются на тех кожных участках, которые были напрямую под воздействием солнца, и держатся 3-4 часа. Фотоаллергия характеризуется появлением зуда, формированием бляшек красного цвета, волдырей.

Появляются симптомы:
- после пребывания на солнце;
- после использования средств от загара, лосьонов;
- из-за приема препаратов сульфаниламидной группы.
В этом случае аллергия появляется через 2-3 суток и поражает даже те участки кожи, которые не подвергались воздействию ультрафиолета.
При фотоаллергии возможно проявление:
- удушья;
- насморка;
- слезотечение;
- отек слизистых носоглотки;
- повышение температуры тела.
Возможны обострения хронических кожных болезней, таких как псориаз, экзема, диатез.
Экзогенные сенсибилизаторы
К экзогенным сенсибилизаторам причисляют фототоксичные вещества, которые попадают в организм человека извне – через вдыхаемый воздух, еду, контакт с кожей (парфюмерия, крема, бытовая химия).
В состав средств и продуктов могут входить следующие компоненты, которые вызывают аллергию:
- мускус или амбра как компоненты косметических средств;
- деготь;
- эозин в качестве красящего вещества в помадах для губ;
- щавель, борщевик, лебеда, зверобой;
- составляющие этилового спирта;
- лекарственные средства сульфаниламидной, антигистаминной групп, а также мази с содержанием кортикостероидов;
- бергамот, лайм и другие цитрусовые, а также продукты, содержащие эфирные масла.

Различные процедуры отшелушивания омертвевших клеток кожи тоже могут спровоцировать аллергическую реакцию.
Лекарственная сенсибилизация
Фотосенсибилизация вызывается лекарственными препаратами, список которых можно найти в открытых медицинских изданиях. Это антибиотики, противовоспалительные средства, гормональные противозачаточные.

Чаще всего аллергия возникает при курсовом лечении, когда в коже накапливаются вещества, способные вызвать ее отрицательную реакцию.
Лекарственная светочувствительность может возникнуть сразу после воздействия на кожу или по прошествии некоторого времени – появляются солнечные ожоги, дерматит, покраснения с зудом, в тяжелых случаях могут быть отеки и язвы.
Эндогенные фотосенсибилизаторы
Эндогенами при светочувствительности могут выступать вещества, участвующие в формировании ферментов организма. Недостаток или избыток желчной кислоты, холестерина, билирубина, порфинов может спровоцировать фотосенсибилизацию.
Сочетания ультрафиолета и эндогенов способствуют проявлению следующих заболеваний:
- поздняя кожная порфирия – возникает при курсовом лечении определенными препаратами и контакте кожи с солнечными лучами. Проявляется появлением пигментных пятен, повышенной ранимостью кожи, образованием пузырей и язв, после которых возможны шрамы.
- полиморфный дерматоз – течение болезни напоминает экзему в острой форме. По предположению медиков, заболевание возникает из-за нарушений в работе ЖКТ и гормонального сбоя;
- пигментная ксеродерма – считается заболеванием, передающимся по наследству, которое усугубляется при инсоляции – увеличиваются пигментные пятна, атрофируются пораженные участки кожи, могут образовываться злокачественные мутации клеток. Как правило, заболевание проявляется еще в детском возрасте;
- световая оспа – солнечный свет вызывает сыпь из небольших пузырьков, которая чешется. Дополнительно наблюдаются вялость, тошнота. Болезнь похожа на ветряную оспу, страдают от нее чаще всего лица мужского пола;
 Фотосенсибилизация проявляется при воздействии на кожу солнечных лучей.
Фотосенсибилизация проявляется при воздействии на кожу солнечных лучей.
- актинический дерматит в хронической форме – проявляется в виде отечности, сопровождающейся зудом (или жжением), покраснением. Далее пораженные участки начинают шелушиться. В более сложном случае могут возникнуть некроз, утолщение поврежденного участка кожи, небольшие рубцы.
Препараты, вызывающие фотосенсибилизацию
Фотосенсибилизация может быть спровоцирована следующими часто используемыми лекарствами:
- антибиотиками;
- сульфаниламидными препаратами;
- диуретиками;
- гормональными препаратами (в том числе противозачаточными);
- различными антисептиками;
- препаратами против малярии;
- березовым дегтем;

- нестероидными противовоспалительными средствами;
- противогрибковыми мазями;
- а также продуктами, вызывающими аллергию: мандаринами, грейпфруктами, сельдереем и пищевыми добавками.
Полный список веществ-провокаторов содержит в себе около 100 наименований.
Людям с аллергией на солнце медики рекомендуют не заниматься самолечением, а также внимательно относиться к покупкам тех или иных лекарственных средств, предварительно изучив их на предмет содержания фотосенсибилизаторов.
Применение фотосенсибилизации в физиотерапии
Фотосенсибилизация может служить не только во вред, но и во благо, и именно поэтому с успехом используется в физиотерапевтической практике.
Учеными были разработаны лекарственные препараты, которые под воздействием УФ-лучей запускают химические процессы в клетках кожи. Полученные сенсибилизаторы, накапливаясь в эпителии и подвергаясь облучению и окислению О2, способны обновлять его клетки.
Подобный метод используют при борьбе с такими болезнями, как:
- омертвение участков кожи;
- лейкодермия;
- псориаз;

- различные нейродермиты;
- опухоли.
Лечение фотосенсибилизации
Лечение фотоаллергии начинаются с диагностики, для которой проводится фотопроба. После полученных результатов назначается коррекционный курс, исключающий источник аллергии и контакт с экзогенами-провокаторами, а также прописываются лекарственные препараты, снижающие чувствительность кожи к УФ-излучению, в тяжелых случаях иммунодепрессанты.
Лечащий врач может назначить ряд исследований и анализов, выявляющих болезни внутренних органов, на фоне которых может развиваться аллергия, и назначить лечение первопричины.
При местных поражениях кожи рекомендуются:
- специальные компрессы;
- ванны;
- кортикостероидные мази или кремы.
В некоторых случаях, например, при полиморфном фотодерматозе, хороший результат дает проводимая дополнительно фотохимиотерапия (3 раза в неделю на протяжении месяца).
При поздней кожной порфирии проводится обследование и лечение печени и кишечника, исследования крови и мочи на предмет содержания уропорфирина и гемоглобина. Их концентрация может вызывать фотоаллергию.
Продолжительность лечения и методы борьбы с аллергией зависят от степени тяжести проявлений и диагноза – их устанавливает врач-дерматолог. Минимальный срок реабилитации около 6-7 дней, максимальный около 1-1,5 месяцев.
Компрессы
Фотосенсибилизация — что это такое раньше многим было неизвестно, но понятие «аллергия на солнце» было хорошо знакомо. Поэтому народная медицина насчитывает рецептов компрессов для облегчения ожоговых и травмированных состояний кожи. Примочки и компрессы используются для смягчения кожного покрова, уменьшения боли и ускорения восстановительных процессов эпителия.

Основными составляющими в данных средствах могут выступать:
- кисломолочные продукты;
- яичный белок;
- листья белокочанной капусты;
- клубни картофеля;
- сборы трав (ромашка, календула, лаванда).
Для компресса из капусты необходимо взять несколько ее листьев, подержать их минуту в кипятке, после остудить до прохладного состояния и приложить к пораженному участку кожи. Листья закрепляются с помощью бинта и держатся полчаса. За это время кожа охладится, уменьшится отечность, притупятся болевые ощущения.
Хорошо охлаждают и успокаивают и смягчают кожу кефир, ряженка, сметана. Ватным тампоном охлажденный кисломолочный продукт наносится на пораженное место. Необходимо следить, чтобы нанесенная жидкость не подсыхала, для этого обработанный участок периодически смазывают новой порцией средства.
Через 25-30 минут все аккуратно смывается прохладной водой. Компресс из кефира, сметаны делается только при отсутствии на коже больших пузырей или волдырей.
Масса из яичного белка способствует:
- охлаждению кожи;
- смягчению;
- регенерации ткани на пораженных участках.

Для начала белковую часть яйца охлаждают в холодильнике, затем кусочком бинта наносят на кожу. Подсыхающую корочку осторожно смывают прохладной водой и опять наносят белок на больное место.
Снизить интенсивность боли и уменьшить воспаление помогает компресс из настоя мяты. Для этого 1 ст. л. сушеной травы заливают 1 стаканом кипятка, через 30 минут настой можно процедить и хорошо охладить. Полученной жидкостью пропитывают сложенный в несколько слоев бинт и прикладывают примочку к воспаленному участку 2-3 раза в день.
Обычно компрессы применяются до тех пор, пока не наступит заметный результат.
Общее лечение
Фотосенсибилизация — это такое заболевание, что иногда, при его тяжелом течении, дерматолог может назначить курс орального медикаментозного лечения.
Если фотодермит выступает как самостоятельное заболевание, то больному рекомендованы антигистаминные препараты, которые не дают избыточному гистамину провоцировать дальнейшее развитие болезненных симптомов и значительно снижают уровень его активности.
Список таких препаратов:
- Левоцетиризин – обладает противозудным, а так же антиэкссудативным свойствами, после приема внутрь 1 таб. желаемый результат наступает уже через 20-30 минут, но имеет ряд побочных действий.
- Кларитин – средство, разрешенное при лечении детей любого возраста.
- Цетрин – эффективен при отеках, покраснениях, зуде, высыпаниях. Выпускается в форме капель или сиропа, не мешает концентрации внимания. Опасны передозировка и пренебрежение к ряду противопоказаний.
- Эриус – сильное противоаллергическое средство, которое эффективно снимает сыпь, отек слизистой носа. Прием 1 таб. избавляет от симптомов болезни на сутки. Разрешен к применению людям с профессиями, требующими внимания, не сказывается негативно на работе сердца. Имеет противопоказания при беременности и детям до года.
Для срочного выведения из организма токсинов, способных вызвать аллергию, применяются энтеросорбенты, которые, попадая в организм, впитывают в себя вредные вещества и «выносят» их на себе с продуктами жизнедеятельности.
Полифепан — безопасен в применении, без возрастных и других ограничений. Длительное его применение может вызвать запоры или бурное газообразование.
Еще один представитель группы – Полисорб. Это порошок, который употребляют, смешивая с водой. На вкус он не очень приятен, агрессивен как к «плохой», так и к «хорошей» флоре организма. В связи с этим врачи иногда его заменяют на Энтеросгель.
Для понижения жара, обезболивания и достижения противовоспалительного эффекта назначаются нестероидные противовоспалительные средства (НПВС). К ним относятся Диклофенак и Кетотифен.
При длительном применении этих препаратов может пострадать слизистая желудка, образоваться язвы или точечные кровотечения, встречается и индивидуальная непереносимость лекарств.
Препараты хинолинового ряда созданы как противовоспалительные и иммунодепрессивные, а также как антибактериальные средства. К ним относятся Делагил, Плаквенил. При приеме внутрь препараты необходимо запивать стаканом воды.
Имеется ряд побочных действий:
- изжога;
- расстройство аппетита и работы ЖКТ;
- нарушения работы ЦНС;
- иногда сыпь;
- провоцирование сенсибилизации.
Противопоказания:
- беременность;
- период лактации;
- детская возрастная группа;
- заболевания печени и почек.
Эликсиром молодости считают средства, где основной компонент бета-каротин. В случае с аллергией на солнце он выступает как средство профилактики ожогов и регенерации поврежденного кожного покрова.
Парааминобензойная кислота или витамин В10 рекомендован к применению в качестве эффективного антиоксиданта, стимулятора иммунной системы и увеличения коллагена, эластина, меланина, защиты от УФ-излучения.

Встречается витамин как в натуральных продуктах:
- грибах;
- орехах;
- семечках;
- моркови;
- отрубях;
- дрожжах.
В качестве медикаментозного средства выпускается он под названием «PABA». Суточная доза вещества не должна превышать 0,4 г. При употреблении средства необходим отказ от алкоголя и осторожность при применении антибиотиков.
Эффективными антиоксидантами считаются витамины А (ретинол) и Е (токоферол). Рекомендуется принимать их в паре – при недостатке токоферола заметно ухудшается усвоение витамина А.

