Гемангиома хориоидеи глаза какие противопоказания после его установки
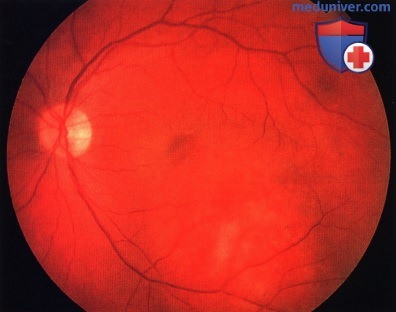
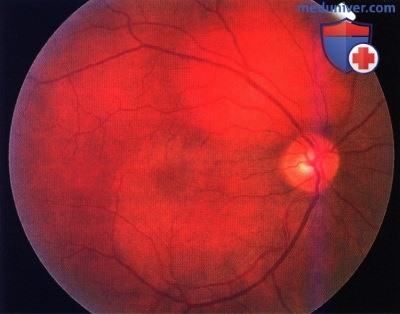
 Гемангиома хориоидеи – редкая врожденная доброкачественная опухоль с торпидным ростом, часто приводит к ослойке сетчатки. Встречается с частотой 1 случай на 15 злокачественных меланом хориоидеи. Среди глаз, удалённых по поводу внутриглазных опухолей, составляет 0,76%. Возраст больных 10-60 лет.
Гемангиома хориоидеи – редкая врожденная доброкачественная опухоль с торпидным ростом, часто приводит к ослойке сетчатки. Встречается с частотой 1 случай на 15 злокачественных меланом хориоидеи. Среди глаз, удалённых по поводу внутриглазных опухолей, составляет 0,76%. Возраст больных 10-60 лет.
Диагноз кавернозной гемангиомы труден. Клинико-гистологические расхождения достигают 18,5%.
Клиническая картина
Жалобы на снижение зрения ранний симптом гемангиомы у взрослых, у детей косоглазие. В хориоидее гемангиома представлена двумя клиническими формами.
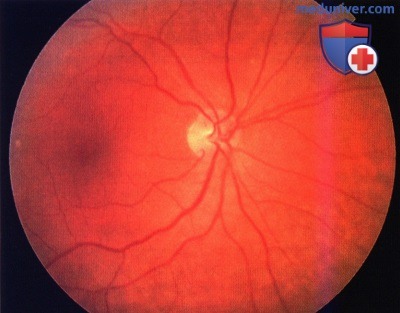
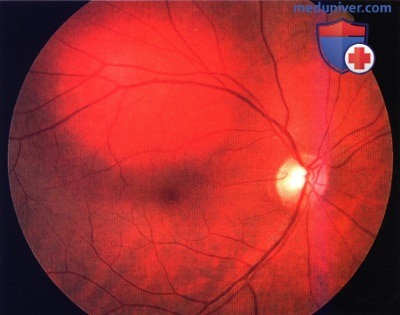
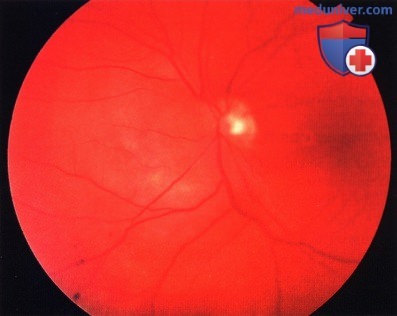
- Отграниченная гемангиома представлена одиночным узлом с чёткими границами, округлой или овальной формы, максимальный диаметр опухоли – 3-15 мм. Толщина опухоли – 1-6 мм. Окраска опухоли чаще светлая, цвет колеблется от беловато-серого до розово-красного.
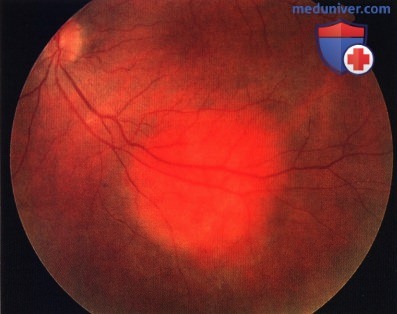
В трети случаев опухоль имеет тёмно-красный цвет с аспидным оттенком, что обусловлено пролиферацией ПЭС. Вторичную отслойку сетчатки наблюдают практически у всех больных, при больших, длительно существующих опухолях она становится пузыревидной. Калибр сосудов сетчатки, в отличие от меланомы хориоидеи, не меняется, на поверхности опухоли могут быть мелкие геморрагии. При слабо выраженном субретинальном экссудате кистовидная дистрофия сетчатки создаёт картину “ажурности” опухоли. Субретинальный экссудат иногда по толщине может значительно превышать толщину самой опухоли. Описаны случаи оссификации гемангиом. - Диффузная гемангиома нередко сочетается с синдромом Стёрджа-Вебера (энцефало-фациальный ангиоматоз). Характерно красно-оранжевое окрашивание всей поверхности глазного дна до экватора, отслойка сетчатки с вторичными дистрофическими изменениями, диффузное утолщение хориоидеи выявляемое при УЗИ, ярко-красное свечение зрачка на стороне поражения.
Диагностика
 Опухоль может обнаруживаться при плановом осмотре глазного дна. Жалобы на снижение остроты зрения появляются при развитии наиболее частого осложнения – серозной отслойки макулярной сетчатки.
Опухоль может обнаруживаться при плановом осмотре глазного дна. Жалобы на снижение остроты зрения появляются при развитии наиболее частого осложнения – серозной отслойки макулярной сетчатки.
Офтальмоскопически определяется образование красно-оранжевого цвета, расположенное чаще всего поблизости от диска зрительного нерва, реже – на дистанции от него, в области заднего полюса глаза.
Типичной для гемангиомы является ее трансиллюминация или феномен “японского фонарика” – свечение массы опухоли при освещении ее края с помощью щелевой лампы или непрямого офтальмоскопа. Края опухоли обычно нечеткие. На глазном дне может определяться серозная отслойка сетчатки и липидные экссудаты.
На ангиограммах с флюоресцеином в хориоидальную фазу обычно отмечается негомогенная гиперфлюоресценция в проекции опухоли. Она возрастает неравномерно. В позднюю фазу ангиографии определяется прокрашивание флюоресцеином ткани опухоли без диффузии красителя.
В центре гиперфлюоресцентной зоны встречаются маленькие фокусы гипофлюоресценции, наличие которых связано с пигментными миграциями и эффектом экранирования, который они производят.
Ангиография может уточнить площадь сопутствующей серозной отслойки сетчатки. Ангиография с индоцианином дает характерную картину гемангиомы – раннее появление гиперфлюоресценции высокой интенсивности, начиная с первой минуты исследования. Гиперфлюоресценция в этом случае гомогенна. Она ослабевает с 3 минуты исследования и в позднюю фазу сменяется гипофлюоресценцией опухоли в сочетании с гиперфлюоресценцией зоны серозной отслойки сетчатки.
Эхография-В обнаруживает образование гиперэхогенной плотности, дающее утолщение сосудистой оболочки. Хориоидальной экскавации в проекции новообразования не отмечается.
Дифференциальный диагноз: необходимо исключить беспигментную и слабопигментированную меланому хориоидеи, метастатический рак, задний склерит, серозную хориоретинопатию, дисциформную макулярную дегенерацию, центральную серозную ретинопатию и регматогенную отслойку сетчатки, у лиц молодого возраста – ретинобластому.
Хориоидальные метастазы, как правило, множественные. Остеома хориоидеи обычно плоская и сильно кальцифицирована, что дает характерную для этой опухоли эхо-картину тени в виде конуса.
Лечение
Ликвидация опухоли необходима для предупреждения тотальной отслойки сетчатки.
Фотокоагуляция не приводит к регрессии опухоли, но позволяет заметно уменьшить выраженность экссудативной отслойки сетчатки. Она осуществляется разобщенными коагулятами размером 500 мкм, временем экспозиции 0.5-1.0 сек на средней мощности. Рецидив серозной отслойки сетчатки наступает в 40 % случаев.
Лучевая терапия является лечебной процедурой выбора при гемангиомах хориоидеи. Она может быть осуществлена пластинами кобальта, наружным облучением электронами или протонами. Обычно используется доза 20-30 Гр в 4-5 сеансов.
Эволюция и прогноз:
Гемангиомы – доброкачественные новообразования с медленным ростом. Их основное осложнение связано с экссудативной отслойкой сетчатки, которая может быть причиной необратимых изменений в макуле.
Источник
Гемангиома хориоидеи с четкими контурами: признаки, гистология, лечение, прогнозВ сосудистой оболочке могут развиваться несколько видов опухолей. Наибольшее значение из них имеет гемангиома хориоидеи, которая может принимать форму четко отграниченного новообразования или диффузной опухоли у пациентов с различными вариантами синдрома Стерджа-Вебера. В статьях на сайте мы обсуждаем четко отграниченные гемангиомы хориоидеи, доброкачественные сосудистые опухоли, которым уделяется значительное внимание в литературе (1-64). Этиология четко отграниченных гемангиом хориоидеи остается неизвестной, как правило, они диагностируются во взрослом возрасте, когда у больного возникают жалобы. Считается, что некоторые из этих опухолей могут быть врожденными или развиваться в раннем детстве. Четко отграниченная гемангиома хориоидеи обычно характеризуется типичными симптомами. а) Клиническая картина. Четко отграниченная гемангиома хориоидеи почти всегда развивается на одном глазу. Она представляет собой плохо различимое красно-оранжевое образование задней части хориоидеи. Опухоль может вызывать ухудшение зрения из-за локализации в субфовеальной зоне или из-за вторичной отслойки сетчатки, захватывающей fovea (1-6). Также она может вызывать гиперплазию и фиброзную метаплазию покрывающего ее пигментного эпителия сетчатки. Кроме отслойки сетчатки зачастую наблюдается ретиношизис покрывающей опухоль или прилегающей к ней сетчатки. Иногда развивается неоваскулярная глаукома, особенно при полной отслойке сетчатки, сопутствующие боли могут стать поводом к энуклеации (1,3,23,54). В большинстве случаев характерный оранжевый цвет четко отграниченной меланомы хориоидеи с высокой вероятностью указывает на диагноз.
б) Диагностика. При флюоресцентной ангиографии, как правило, в пре-артериальную фазу наблюдается гиперфлюоресценция кровеносных сосудов опухоли, а в поздние фазы исследования – диффузное прокрашивание образования (8-10). При ангиографии с индоцианином зеленым наблюдается раннее заполнение новообразования и характерное «вымывание» гиперфлюоресценции на поздних снимках (11,12). При ультразвуковом A-сканировании отмечается высокая эхогенность ткани опухоли, а при ультразвуковом В-сканировании наблюдается акустически плотное образование плакоидного или овоидного характера. Иногда при ультразвуковом исследовании на поверхности опухоли определяется высокоэхогенная бляшка, соответствующая фиброзной или костной метаплазии пигментного эпителия, покрывающего опухоль. Недавние исследования с использованием ОКТ с увеличенной глубиной сканирования (EDI-OCT) показали, что обычно опухоль имеет куполообразную форму и не вызывает сдавления слоя хориокапилляров (16, 17). Гемангиома хориоидеи также визуализируется при компьютерной и магнитной резонансной томографии, но результаты этих исследований не всегда диагностически значимы. При МРТ гемангиома хориоидеи обычно отличается от других внутриглазных опухолей тем, что ее ткань гиперинтенсивна по сравнению со стекловидным телом на Т1-взвешенных томограммах и изоинтенсивна на Т2-взвешенных томограммах. Большинство других внутриглазных опухолей гипоинтенсивны на Т2-взвешенных томограммах. в) Патологическая анатомия. Макроскопически четко отграниченная гемангиома хориоидеи представляет собой плакоидную или овоидную опухоль хориоидеи красно-оранжевого цвета. Микроскопически она обычно образована крупными застойными кровеносными сосудами, разделенными тонкими межсосудистыми перегородками. Кистозный отек или ретиношизис покрывающей опухоль сетчатки-типичные гистологические изменения, сопутствующие гемангиомам хориоидеи (1). г) Лечение. Лечению четко отграниченных гемангиом хориоидеи посвящены многочисленные публикации. При отсутствии у больного жалоб никакого лечения не требуется. При ухудшении зрения из-за серозной отслойки сетчатки в зоне fovea, традиционно проводится лазерокоагуляция поверхности опухоли с целью стимуляции резорбции субретинальной жидкости (18-20). При далекозашедших отслойках сетчатки возможно проведение лучевой терапии с применением аппликатора или методом внешнего облучения (21-30). Лучевая терапия с применением аппликатора оказалась эффективной при лечении гемангиомы хориоидеи с тотальной отслойкой сетчатки, в результате проведенного лечения сетчатка прилегла (24). Внешнее облучение в дозе около 2000 сГр на весь глаз приводило к уменьшению толщины опухоли и разрешению отслойки сетчатки и при четко отграниченных, и при диффузных гемангиомах хориоидеи. Недавно были получены обнадеживающие результаты применения других методов лечения. Некоторого эффекта удавалось добиться с помощью транспупиллярной термотерапии (31-38). В последние годы несколько авторов описали хорошие результаты фотодинамической термотерапии, они использовали методики, аналогичные применяемым при лечении возрастной макулярной дегенерации (39-52). Нас впечатлили результаты применения ФДТ, наблюдалось уменьшение толщины опухоли, резорбция субретинальной жидкости и улучшение зрительных функций. Наличие кистозного макулярного отека и субретинальной жидкости до и после применения ФДТ регистрировалось с помощью оптической когерентной томографии. Мы наблюдали выраженный регресс этих изменений и значительное улучшение зрительных функций у многих пациентов, получавших ФДТ. В редких случаях болящая неоваскулярная глаукома требовала выполнения энуклеации (58). Клинические примеры гемангиомы хориоидеи с четкими контурами:
д) Список использованной литературы: – Также рекомендуем “Широкоугольные фотографии гемангиомы хориоидеи с четкими контурами” Редактор: Искандер Милевски. Дата публикации: 13.6.2020 |
Источник
Опухоли хориоидеи – патологии, которые включают в себя образования доброкачественной и злокачественной природы в области сосудистой оболочки глаза.
Клиническое проявление новообразования хориоидеи глаза начинается только тогда, когда его размеры становятся внушительными, что, собственно, и приводит к ухудшению зрительной функции. Диагностировать развитие заболевания на ранней стадии можно только во время планового медицинского осмотра.
Диагностика недуга базируется на стандартном офтальмологическом осмотре больного профильным врачом и проведении необходимых лабораторно-инструментальных мероприятий.
Четких ограничений касательно возраста и пола данное заболевание не имеет. Однако отмечается, что риск развития этой болезни возрастает после 60 лет. Исключение составляет такой подвид патологического процесса, как гемангиома хориоидеи глаза. В этом случае патология встречается в возрасте от 10 до 60 лет.
Программа лечения будет зависеть от формы патологического процесса и общих клинических показателей. Согласно международной классификации заболеваний десятого пересмотра (МКБ-10) образования этой этиологии обозначаются кодом D31-36.
Строение хориоидеи и её функции
Хориоидея – это задняя часть увеального тракта, в который также входят радужная оболочка и цилиарное тело. Увеальный тракт называют сосудистой оболочкой органов зрения, но только хориоидея представляет собой сплетение сосудов.
Толщина хориоидеи составляет 0,22-0,3 мм на заднем полюсе глаза, а в области зубчатой линии – 0,1-0,15 мм.
Элемент состоит из большого количества сосудов, посредством которых производится питание эпителиальных тканей и фоторецепторов глаз. Кровоток в них очень быстрый.
Хориоидея состоит из нескольких слоёв:
| Название слоя хориоидеи | Характеристики |
| Надсосудистый | Состоит из элементов эндотелия, эластичных волокон и клеток с тёмным пигментом (хроматофоры). Именно последние компоненты могут становиться причиной развития новообразований хориоидеи |
| Сосудистый | Слой представляет собой мембрану с толщиной 0,4 мм. Состоит из крупных наружных сосудов с большим количеством артерий и сосудов среднего калибра, среди которых преобладают вены |
| Сосудисто-капиллярный (хориокапиллярный) | Эта часть хориоидеи является важнейшей, так как влияет на функционирование подлежащей сетчатки. Слой состоит из мелких артерий и вен, которые распадаются на многочисленные капилляры |
| Базальный (мембрана Бруха) | Это тонкая пластинка, которая состоит из двух слоёв и плотно прилегает к сосудисто-капиллярной части хориоидеи. Задача мембраны – регуляция притока кислорода к сетчатке |
| Околососудистое (перихориоидальное) пространство | Слой представляет собой узкую щель, которая разграничивает сосудистую мембрану и внутреннюю поверхность склеры |
Основные функции, которые выполняет хориоидея:
- поставка к сетчатке питательных веществ и выведение из неё продуктов метаболизма;
- осуществление оттока внутриглазной жидкости;
- построение чёткого изображения внешней картины на сетчатке благодаря поглощению светового потока и снижению светорассеивания;
- регуляция внутриглазной температуры;
- поддержание уровня кровотока;
- поддержание полноценного анатомического соотношения между отделами органа зрения;
- регуляция офтальмотонуса.
В хориоидее отсутствуют нервные окончания, поэтому патологические процессы в этой области протекают бессимптомно.
Лечение меланомы хориоидеи
Основным методом лечения меланомы хориоидеи, является энуклеация глаза. Когда выявляются признаки прорастания опухоли за границы глаза, обязательно выполняют экзентерацию орбиты. В период после операции рекомендуется глубокая рентгенотерапия. Меланомы хориоидеи второй и третьей стадии, на ряду с хирургическим лечением и лучевой терапией, требуют применения ТиоТЭФ и сарколизина. При начальных ограниченных небольших опухолях, размер которых не превышает 3 диаметров диска зрительного нерва, с выстояниями 1-1,5мм возможна фото- и лазер коагуляция опухоли. Небольшого размера, плоские опухоли, также могут облучаться с помощью бетааппликаторов, которые подшиваются к склере.
Прогноз заболевания всегда серьезный и зависит от его стадии, а также клеточного строения опухоли. Отягощается прогноз прорастанием опухоли за границы глаза. Развитие метастазов происходит, как правило, на 3-5 году после операции. Но их появление нередко и на более поздних сроках.
В медицинском все желающие могут пройти обследование на самой современной диагностической аппаратуре, а по результатам – получить консультацию высококлассного специалиста. Клиника консультирует детей от 4 лет. Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч. Наши специалисты помогут выявить причину снижения зрения, и проведут грамотное лечение выявленных патологий.
Уточнить стоимость той или иной процедуры, записаться на прием в «Московскую Глазную Клинику» Вы можете по телефонам в Москве 8 и 8 (499) 322-36-36 (ежедневно с 9:00 до 21:00) или воспользовавшись формой онлайн-записи.
Яковлева Юлия Валерьевна
Патологии сосудистой оболочки и их клинические проявления
Оболочка органов зрения, состоящая из переплетений сосудов, подвержена различным заболеваниям. Это инфекционные и дистрофические процессы, доброкачественные и злокачественные опухолевые новообразования:
| Название патологии | Описание | Симптоматика |
| Хориоидермия | Это дистрофический процесс наследственного характера, который является достаточно редким: на 50 000 человек приходится один случай такого заболевания. Основные изменения связаны с атрофией хориоидеи: наблюдается дисфункция фоторецепторов сетчатки. Пигментный эпителий повреждается, происходит скопление гранул пигмента, которые в дальнейшем проникают в толщу всей внутренней оболочки глаза. При поражении двух и более слоёв сетчатки полностью утрачивается зрение. В период 10-30 лет после начала развития хориоидермии развиваются такие осложнения, как гемералопия, повышение внутриглазного давления, офтальмогипертензия, вторичная глаукома. | Первые симптомы хориоидермии возникают в раннем возрасте. Больной жалуется на дискомфорт и чувство песка под веками, нарушение зрения в тёмное время суток. При чтении, работе за компьютером возникает головная боль, отдающая в виски, лоб, область надбровных дуг. Зрение постепенно снижается. Если патология протекает тяжело, то потеря зрения может произойти в возрасте 40-45 лет. Читайте также: Глазные капли “Опатанол”: инструкция по применению, показания, состав, аналоги, отзывы |
| Хориоидит (задний увеит) | Заболевание выражается в воспалении хориоидеи, которое развивается при поступлении в глаз антигенов и иммунных комплексов. Причины – травмы, инфекции, переохлаждение. Хориоидит бывает очаговым или множественным. При воспалении в сосудистой оболочке накапливается инфильтрат, массы которого оказывают давление на сосуды хориоидеи, нарушая процесс кровоснабжения тканей. Из-за воспаления разрушается слой пигментного эпителия, развивается отёк, происходят кровоизлияния. Осложнения хориоидита – вторичная дистрофия и отслойка сетчатки, кровоизлияния в стекловидном теле. | При заднем увеите на начальных этапах развития нет таких характерных симптомов, как боли в глазах или нарушения зрения. Заболевание возможно выявить только в ходе офтальмоскопии. Для патологии характерны такие симптомы:
|
| Меланома | Это опухолевое новообразование хориоидеи злокачественного характера. В большинстве случаев его развитие обусловлено генетическим фактором. Меланому сосудистой оболочки обычно выявляют в пожилом возрасте (55-60 лет). Новообразование бывает узловым и плоскоклеточным. В первом случае опухоль быстро увеличивается, имеет чёткие границы и округлую форму. Плоскоклеточная меланома хориоидеи выходит за пределы глазного яблока. Встречается реже, чем узловая форма. Выживаемость зависит от размеров и локализации меланомы | При развитии злокачественного новообразования возникают такие симптомы:
|
| Невус хориоидеи | В отличии от меланомы, невус является доброкачественным новообразованием. Оно напоминает по цвету и размеру родимое пятно. Невус образуется из клеток надсосудистого слоя хориоидеи, а в дальнейшем может распространяться на более глубокие ткани органов зрения. Несмотря на доброкачественную природу, невус сосудистой оболочки склонен к озлокачествлению. Это происходит при воздействии ультрафиолетовых лучей. При таких условиях невус трансформируется в меланому | На начальных стадиях развития невус не имеет окраски. Новообразование пигментируется через 10-15 лет после появления, но в некоторых случаях остаётся бесцветным. Это затрудняет своевременную постановку диагноза. При появлении невуса человек ощущает дискомфорт в глазу, происходит ограничение поля зрения, нарушение зрительной функции. При офтальмологическом осмотре специалист обнаруживает пигментное плоское или немного выпуклое пятно серого или серо-зелёного цвета |
| Гемангиома | Это редкая патология, при которой у человека имеется врождённая доброкачественная опухоль. Её развитие часто становится причиной отслойки сетчатой оболочки глаза. Опухоль бывает отграниченной и диффузной | Отграниченная гемангиома – это образование красно-оранжевого цвета. При диффузном типе новообразование имеет интенсивно-красный цвет. Патология сопровождается такими симптомами, как вспышки света и мелькание мушек перед глазами, нарушения зрения. |
Опасность заболеваний сосудистой оболочки глаза заключается в том, что они также поражают сетчатку.
Материал и методы
Обследовано 76 пациентов с ОГХ, которые разделены на 2 группы: первичные пациенты, пациенты после ранее проведенного лечения.
Особенности клинической картины и картины при оптической когерентной томографии (ОКТ) ОГХ, характер ее изменений в процессе наблюдения изучены у 41 человека (женщин — 27, мужчин — 14) в возрасте 31–83 лет (51±2,22 года). Сроки наблюдения — 1–14 лет (медиана наблюдения — 5 лет). На первичном осмотре размеры ОГХ колебались от 0,8 до 4,0 мм (2,27±0,13 мм) по толщине, от 2,64 до 14 мм в диаметре (7,49±0,42 мм). Сроки постановки диагноза с момента появления первых признаков ОГХ приведены в таблице 1.
Локализация опухоли в макулярной и парамакулярной зонах — 37 глаз, в 2 глазах ОГХ располагалась юкстапапиллярно, в 2 глазах — во внутреннем квадранте.
ОКТ выполняли на приборе OCT Spectralis (Heidelberg Engineering, Германия) в режиме EDI — enhanced depth imaging (режим получения изображения в глубине тканей) для более детальной визуализации мембраны Бруха и слоя хориокапилляров. Анализ томограмм проводили в режиме оттенков серого как более информативном для оценки тонких изменений. За хориоидальный комплекс принимали расстояние между наружной границей ретинального пигментного эпителия и гиперрефлективной линией кнаружи от слоя крупных сосудов хориоидеи, что, как полагают, является границей между хориоидеей и склерой [17].
Во 2-й группе ретроспективно изучены результаты ранее проведенной БТ ОГХ (35 человек), медиана возраста которых на момент лечения составила 36,34 года. Оценка результатов лечения проведена через 18–24 мес. Медиана элевации ГХ до лечения в этой группе составила 3,47 мм, максимальный диаметр — 10,6 мм. Локализация: юкстапапиллярная — 14 глаз, парамакулярная —11 глаз, во внутреннем и верхнем отделах глазного дна — 10 глаз.
Диагноз ОГХ базировался на данных биомикроофтальмоскопии, цифровой фоторегистрации глазного дна, флюоресцентной ангиографии, ОКТ. Метрические параметры ОГХ в динамике определяли с помощью ультразвуковой (УЗ) эхографии. БТ одним курсом проводили отечественными радиоактивными рутениевыми ОА.
Статистическая обработка
полученных данных выполнена в программе IBM SPSS Statistics 23.0.
Причины развития заболеваний
Патологические процессы хориоидеи связаны с такими факторами, как:
- общие инфекционные болезни (туберкулёз, токсоплазмоз, грипп);
- наличие очагов хронического воспаления в организме (кариес, воспаление миндалин, гайморит);
- наследственность;
- аллергические реакции;
- травмирование тканей органов зрения (механический фактор, ожог);
- переохлаждение и связанное с ним ослабление иммунитета;
- эндокринные патологии (сахарный диабет).
Длительный контакт с ультрафиолетовыми лучами – предрасполагающий фактор, который может спровоцировать развитие патологий хориоидеи, включая опухолевые процессы.
Диагностика и лечение
Патологии сосудистой оболочки органов зрения выявляют с помощью таких методов диагностики, как:
- общий и биохимический анализ крови, а также общий анализ мочи для выявления или исключения воспалительных и системных заболеваний;
- иммунологическая диагностика;
- биомикроскопия;
- визометрия;
- офтальмоскопия;
- периметрия;
- ультразвуковое исследование глазного яблока;
- флуоресцентная ангиография.
Лечение патологий хориоидеи зависит от конкретного заболевания.
Воспалительные процессы сосудистой оболочки зрительного аппарата лечат консервативным способом. Назначают симптоматические препараты, а также лекарства, которые воздействуют на заболевание, вызвавшее воспаление сосудистой оболочки.
При хориоидитах используют:
- кортикостероидные гормоны местного назначения (в виде капель и мази): Преднизолон, Гидрокортизон;
- ферментные препараты, действие которых направлено на рассасывание кровоизлияний и экссудата (Трипсин, Лидаза);
- иммунодепрессанты (Азатиоприн, Циклофосфан);
- антибиотики. Выбор конкретного вида антибактериального средства зависит от вида возбудителя инфекционного заболевания.
Для профилактики отслойки сетчатки назначают криокоагуляцию или лазерную коагуляцию.
Опухолевые новообразования сосудистой оболочки органов зрения лечат путем проведения таких процедур:
- брахитерапия (контактное облучение новообразований);
- хирургическое удаление;
- лазерное удаление опухоли путём её нагревания специальной аппаратурой.
Для справки. После проведения операции пациенту назначают глазные капли для снижения болевого синдрома и предотвращения занесения инфекции.
Формы меланомы глаза
Данное заболевание имеет узловую форму опухоли и плоскую. Узловая форма выявляется особенно часто. Она возникает на наружных слоях хориоидеи, как округлое образование с четкими границами, может иметь форму гриба. Опухоль особенно злокачественна и имеет черный, темно- либо светло-коричневый цвет (в зависимости от количества пигмента), при малом его количестве, меланома иногда бывает розоватой.
Плоскостная меланома растет в ткани хориоидеи и может распространяться на значительное расстояние в виде чаши. Нередко опухоль выходит за границы глазного яблока. Иногда меланома образует экстрабульбарные узлы, что ошибочно принимается за первичную опухоль глазницы.
Течение меланомы хориоидеи подразделяется на четыре последовательные стадии:
- Первая — начальная, безреактивная (стадия спокойного глаза).
- Вторая — развитие осложнений (глаукома, воспалительный процесс).
- Третья — прорастание опухоли за границы наружной капсулы глаза.
- Четвертая — генерализация процесса с развитием метастазов.
Профилактика
Для профилактики заболеваний хориоидеи необходимо:
- регулярно посещать офтальмолога для плановых осмотров, особенно тем лицам, у которых имеется генетическая предрасположенность к заболеваниям ?