Инфраорбитальная анестезия показания и противопоказания
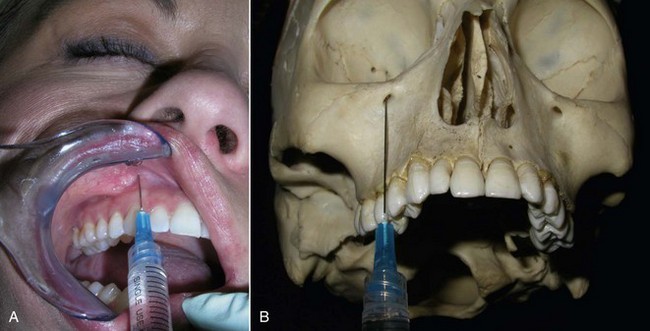
 Инфраорбитальная (подглазничная) анестезия – вид местного проводникового обезболивания, используемый в стоматологии и челюстно-лицевой хирургии.
Инфраорбитальная (подглазничная) анестезия – вид местного проводникового обезболивания, используемый в стоматологии и челюстно-лицевой хирургии.
Целью проведения данного метода обезболивания является создание депо анестетика в месте выхода из подглазничного канала нерва, проводящего болевую чувствительность к средней трети лица.
Родственные методы обезболивания
Основные виды местной анестезии, которые применяют в стоматологии – инфильтрационная и проводниковая. Инфильтрационная проводится непосредственно в зоне стоматологического вмешательства и ее действие длится не более полутора — двух часов. Ввод иглы осуществляют, как правило, в проекции верхушки корня зуба, подлежащего лечению.
При проводниковом способе обезболивания, раствор вводят на некотором расстоянии от оперируемых тканей – в место, где залегает нерв, передающий болевые импульсы в зону оперативного вмешательства.
Виды проводникового обезболивания отличаются друг от друга лишь расположением целевого пункта: при инфраорбитальной – это подглазничное отверстие, при других видах – иные анатомические зоны.
Анестетик вводят периневрально, то есть его выпускают из иглы вокруг нервного ствола. Эндоневральное введение, непосредственно в толщу нерва, возможно только по особым показаниям и может вызвать серьезные осложнения.
Подглазничный нерв, выходя из подглазничного отверстия, разделяется на несколько ветвей, имеющих название «малая гусиная лапка». Эти ветви проводят болевую чувствительность к участкам средней трети лица с соответствующей стороны.

Область обезболивания
Инфраорбитальная анестезия блокирует болевую чувствительность в следующих зонах:
- угол глаза и нижнее веко;
- щека и подглазничная область;
- боковая стенка носа по всей длине, включая крыло носа;
- кость и слизистая гайморовой пазухи;
- верхняя губа;
- вестибулярная часть десны верхней челюсти;
- боковой резец, клык, премоляры и моляры верхней челюсти.
При данном типе анестезии часто не удается достичь эффективного обезболивания центрального резца и второго премоляра, ввиду того, что в эти области проводят болевую чувствительность также нервы противоположной стороны лица, так называемые анастомозы.
В этом случае следует применить также инфильтрационный метод анестезии – введение анестетика непосредственно в область зуба.
Показания и противопоказания
Показания к применению подглазничного обезболивания.
При длительных и травматичных операциях в области двух и более зубов:
- сложное удаление атипично расположенных (ретинированных и дистопированных) зубов;
- имплантация;
- кистэктомия (операция по удалению кисты);
- удаление новообразований на верхней челюсти.
При воспалительном поражении в области верхней челюсти:
- периостит;
- остеомиелит;
- дренирование гнойных очагов.
При лечебных манипуляциях на 2-3 и более зубах одновременно:
- множественное одномоментное удаление или лечение зубов;
- препарирование зубов под ортопедические конструкции.
В современной стоматологии показаний для проводниковой анестезии не так много, по сравнению с прошлым, когда такой метод обезболивания применялся в 75-80% случаев всех стоматологических манипуляций. Это связано с тем, что сейчас используются препараты нового поколения с гораздо более мощным обезболивающим эффектом, нежели раньше.
Противопоказания:
- аллергическая непереносимость или повышенная чувствительность к растворам анестетиков;
- травма челюстно-лицевой области, при которой изменено анатомическое положение тканей, что делает невозможным проведение анестезии;
- проведение травматичных операций длительностью более 2-3 часов;
- нарушение психики пациента или ее неустойчивость;
- ряд сердечнососудистых заболеваний, недавно перенесенный инфаркт;
- беременность.
Преимущества и недостатки
Преимущества подглазничного введения обезболивающего:
- позволяет блокировать проведение болевых импульсов на значительном участке челюстно-лицевой области;
- длительное действие данного вида анестезии – до 2-3 часов;
- мощный обезболивающий эффект достигается малым количеством раствора анестетика;
- возможность проведения обезболивания при наличии в тканях гнойных очагов.
К недостаткам относится сложность выполнения и высокий риск возникновения осложнений.
Используемые техники
Внеротовой (наружный) метод:
- в проекции инфраорбитального отверстия левым указательным пальцем необходимо прижать мягкие ткани к кости, чтобы предупредить их смещение и травматизацию глазного яблока;
- отступив от этой точки вниз по центру на 5 мм, вводят иглу, направляя ее вверх, назад и наружу до контакта с надкостницей, выпускают 0,5-1,0 мл препарата, затем с предосторожностью ищут иглой устье канала;
- войдя в канал, что подтверждается ощущением проваливания, иглу вводят на 7-10 мм и, осуществив аспирационную пробу, выводят 0,5-1,0 мл препарата, анестезирующий эффект проявляется спустя 3-5 минут.
Внутриротовой метод:
- в проекции инфраорбитального отверстия левым указательным пальцем необходимо прижать мягкие ткани к кости, большим пальцем оттянуть губу наверх, к указательному пальцу;
- иглу вкалывают между клыком и первым премоляром на 5 мм над переходной складкой, продвигаясь кнаружи, вверх и кзади к подглазничному каналу;
- далее повторяются те же действия, что и при наружном методе.
Возможные осложнения
При несоблюдении правил и правильной техники возможно возникновение следующих осложнений:
- кровотечение;
- гематома;
- посттравматический неврит;
- повреждение иглой глазного яблока;
- блокада мышц глаза;
- диплопия (двоение в глазах);
- отек нижнего века;
- ишемия (снижение кровоснабжения) изолированного участка ниже глазницы.
 Чтобы избежать осложнений, необходимо строго соблюдать методику проведения обезболивания, придерживаться анатомических ориентиров, в обязательном порядке осуществлять аспирационную пробу.
Чтобы избежать осложнений, необходимо строго соблюдать методику проведения обезболивания, придерживаться анатомических ориентиров, в обязательном порядке осуществлять аспирационную пробу.
Аспирационная проба проводится для того, чтобы убедиться, что игла не попала в кровеносный сосуд и что раствор анестетика будет выпущен в ткани, окружающие нерв. Для этого, прежде чем вводить раствор, поршень шприца оттягивают на себя. Появление в шприце крови свидетельствует о том, что игла находится в сосуде.
Инфраорбитальная методика анестезии является эффективным способом обезболивания, обладающим многими преимуществами. Однако, следует помнить, что проводить ее должен лишь специалист, обладающий соответствующими знаниями и опытом.
Источник
Инфраорбитальная анестезия – это один из методов обезболивания, который широко применяется в современной стоматологии. Рассмотрим основные особенности ее проведения, а также способ введения анестетика, возможности возникновения осложнений и отзывы специалистов в области стоматологии относительно данной процедуры.
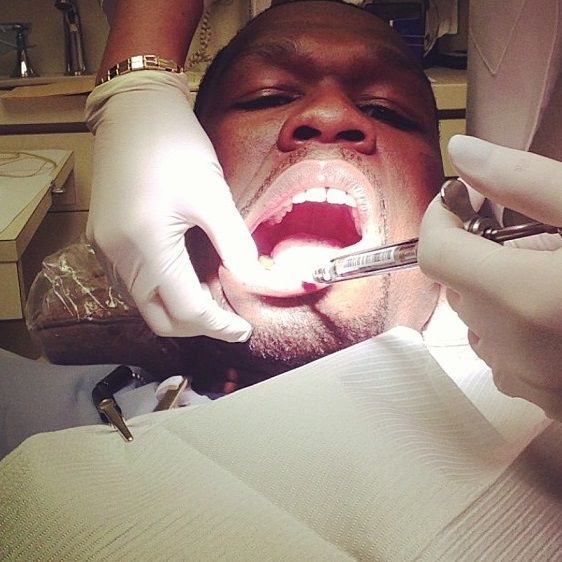
Общая характеристика
В стоматологии инфраорбитальная анестезия нередко именуется подглазничным обезболиванием. Данная методика относится к группе проводниковых способов снятия болезненных ощущений, возникающих в процессе хирургического вмешательства в строение челюсти. В настоящее время рассматриваемая методика широко применяется в челюстно-лицевой хирургии и стоматологии.
Основной целью введения инфраорбитальной анестезии является снятие болезненных ощущений путем создания некоторого депо анестетика в месте выхода из подглазничного канала нерва, на который возлагается функция проведения боли в область середины лица.
Область обезболивания
Говоря о зоне обезболивания инфраорбитальной анестезией, следует отметить, что она является довольно большой и охватывает почти всю среднюю часть лица. В данном случае под зону действия анестетика попадают следующие участки:
- верхняя часть губы;
- вестибулярная часть десны, расположенная в области верхней челюсти;
- слизистая гайморовой пазухи, а также кость в данной области;
- крыло носа;
- боковая часть носа;
- нижнее веко и угловая часть глаза;
- подглазничная область;
- щека;
- некоторые зубы (моляры и премоляры верхней части челюсти, клык, боковой резец).
В отзывах стоматологов о рассматриваемом виде анестезии нередко отмечается, что данная методика обезболивания не позволяет купировать болезненность второго премоляра и центрального резца. Связано это, прежде всего, с тем, что за наличие ощущений в данной части лица отвечают противоположные анастомозы. Опытные специалисты в области стоматологии применяют в данной ситуации инфильтрационную анестезию, вводя ее непосредственно в место предстоящего вмешательства.

Показания к использованию
Как и у любой другой процедуры, процесс осуществления рассматриваемого вида анестезии имеет свои показания и противопоказания. Поговорим далее более детально о показаниях.
К числу факторов, при наличии которых необходимо введение инфраорбитального обезболивания, относятся:
- дренирование гнойных очагов;
- периостит;
- остеомиелит;
- имплантация;
- проведение операции по удалению кисты (кистэктомия);
- сложное удаление зубов;
- удаление новообразований, возникших на челюсти;
- лечение нескольких зубов одновременно или их удаление;
- препарирование зубов.
Противопоказания
Рассматривая показания и противопоказания к инфраорбитальной анестезии, стоит отметить некоторые факторы, при которых использование рассматриваемой методики купирования болезненных ощущениях не рекомендуется.
В отзывах стоматологов о данном виде анестезии говорится, что она не станет верным решением при наличии травмы в челюстно-лицевой части, так как в данной ситуации, как правило, наблюдается изменение привычного положения тканей.
Кроме этого использование такой анестезии противопоказано в случаях:
- проведения операции, предполагаемая продолжительность которой составляет более 2-3 часов;
- присутствия факта нарушения психики пациента;
- индивидуальной непереносимости растворов анестетиков;
- беременности;
- недавно перенесенного инфаркта;
- наличия острых заболеваний сердечно-сосудистой системы.
Преимущества анестезии
При наличии показаний к инфраорбитальной анестезии ее проведение настоятельно рекомендуется. В своих отзывах, оставленных в адрес данной процедуры, многие стоматологи отмечают, что рассматриваемая методика обезболивания имеет целый ряд преимуществ, из числа которых стоит выделить:
- возможность осуществления даже при наличии гнойников;
- высокую продолжительность действия анестетика (около 2-3 часов);
- мощность воздействия (даже при введении небольшой порции обезболивающего средства наступает мощный и продолжительный эффект);
- возможность блокирования болезненных ощущений на значительной части лица.

Осложнения
Следует отметить, что при большом количестве положительных качеств, которыми обладает рассматриваемый вид анестезии, она имеет один существенный минус, который заключается в том, что после ее введения могут возникнуть определенные осложнения.
К перечню возможных осложнений от инфраорбитальной анестезии относятся:
- образование гематомы в месте укола;
- повреждение глазного яблока иглой шприца;
- блокирование мышц глаза;
- открытие кровотечения;
- образование отека нижнего века;
- двоение в глазах (диплопия);
- ишемия в зоне обработанного участка в районе ниже глазницы (снижение уровня кровообращения);
- присутствие посттравматического неврита.
Для того чтобы избежать осложнений, стоит доверять проведение рассматриваемой процедуры только высококвалифицированному специалисту в области челюстной хирургии. Также перед проведением процесса введения анестезии рекомендуется проведение аспирационной пробы.
Техника введения
В стоматологии инфраорбитальная анестезия вводится при помощи двух методик: наружной и внутриротовой.
В первом случае стоматолог должен определить зону расположения мягких тканей, после чего их надо прижать к челюстной кости, чтобы предотвратить их дальнейшее смещение, в результате чего может произойти травмирование глазного яблока. Далее следует отступить от выбранной точки вниз на 5 мм и ввести иглу шприца с анестетиком, направляя ее в процессе вверх, назад и наружу, до того момента, пока она не упрется в надкостницу. Как только это произойдет, следует выпустить 0,5-1 мл средства. Далее следует отыскать канал и ввести в него остаток анестетика, провалив иглу на 7-10 мм.
В том случае, если проводится внутриротовое обезболивание, то в первую очередь надо прижать мягкие ткани челюсти к кости, после чего оттянуть к ним губу. Далее нужно вколоть иглу шприца со средством на 5 мм, совершив введение между первым премоляром и клыком. После этого иглой следует продвинуться кнаружи, над переходной складкой, совершив легкие движения вверх и назад, к подглазничному нерву. После этого надо завершить операцию, повторив те же манипуляции, что и в случае введения такого типа анестезии наружным методом.
После правильного проведения процедуры ожидаемый эффект наступает в течение 3-5 минут.

Родственные методики обезболивания
В отзывах стоматологов нередко говорится о том, что рассматриваемый вид анестезии при необходимости может быть заменен на другой. В качестве аналогов может выступать проводниковое и инфильтрационное обезболивание.
Что касается инфильтрационного обезболивания, то оно проводится путем введения анестетика с помощью тонкой игры в место непосредственного хирургического вмешательства (как правило, в проекцию верхушки корня того зуба, в отношении которого будет производиться лечение). Действие такой анестезии длится не более двух часов.
Говоря о проводниковой анестезии, надо сказать, что его основное отличие состоит в месте введения обезболивающих растворов. Это делается на определенном расстоянии от больного зуба, в том месте, где находится нерв, отвечающий за передачу болевых симптомов.
И в первом, и во втором случае введение анестетика производится периневрально, т.е. его непосредственный выпуск происходит в районе расположения нервного ствола.
Источник
При инфраорбитальной анестезии блокируют периферические ветви подглазничного нерва («малая гусиная лапка»), передние верхние альвеолярные ветви и среднюю верхнюю альвеолярную ветвь. Анестетики вводят в подглазничный канал, чаще создают депо из раствора анестетика в области подглазничного отверстия. Для определения подглазничного отверстия, ведущего в канал, используют анатомические ориентиры:
1) при пальпации нижнего края глазницы нащупывают костный выступ или желобок, соответствующий месту соединения скулового отростка верхней челюсти со скуловой костью. Как правило, он располагается на 0,5 см кнутри от середины нижнего края глазницы. На 0,5—0,75 см ниже этого ориентира расположено подглазничное отверстие;
2) подглазничное отверстие находится на 0,5— 0,75 см ниже точки пересечения нижнего края глазницы с вертикальной линией, проведенной через середину второго верхнего малого коренного зуба;
3) подглазничное отверстие определяется на 0,5—0,75 см ниже места пересечения нижнего края глазницы с вертикальной линией, проведенной через зрачок глаза, смотрящего строго вперед.
Следует помнить, что ось переднего отрезка канала направлена вперед, кнутри, вниз и пересекает ось канала противоположной стороны несколько выше десневого сосочка между верхними центральными резцами. Направление иглы во время анестезии будет противоположным оси канала (кзади, кнаружи и вверх) (рис. 5.16, а). Инфраорбитальная анестезия может быть проведена внеротовым и внутриротовым методами.

Внеротовой метод. По указанным ориентирам определяют проекцию подглазничного отверстия на кожу. Указательным пальцем левой руки фиксируют ткани в этой точке к кости с целью профилактики случайного ранения глазного яблока. Кроме того, это помогает быстрее отыскать вход в канал. Затем, отступя от проекции отверстия на кожу вниз и кнутри на 1 см, делают вкол иглы. Придав игле правильное положение, продвигают ее вверх, кзади и кнаружи по направлению к подглазничному отверстию, при этом иглу погружают до кости. В области подглазничного отверстия выпускают 0,5—1,0 мл анестетика и, осторожно перемещая иглу, отыскивают вход в канал, определяя это по характерному проваливанию ее или по болевой реакции. Войдя в подглазничный канал, продвигают иглу на глубину 7—10 мм и впрыскивают еще 0,5—1,0 мл раствора анестетика (рис. 5.16, б). Анестезия наступает через 3—5 мин. Часто войти в канал не удается. Это может зависеть от различных вариантов формы, размеров и расположения подглазничного отверстия. Трудно отыскать канал при наличии глубокой клыковой ямки. В литературе приведены случаи выхода подглазничного нерва из 2—3 отверстий. Введение 2 мл раствора анестетика в области только подглазничного отверстия существенно не отражается на выраженности обезболивания в зоне иннервации верхних передних и средней альвеолярных ветвей, «малой гусиной лапки».
Внутриротовой метод. Отыскав проекцию подглазничного отверстия на кожу, указательным пальцем левой руки прижимают мягкие ткани в этой точке к кости. Большим пальцем верхнюю губу отводят вверх и вперед, при этом подвижная слизистая оболочка смещается кпереди. Вкол иглы производят на 0,5 см кпереди от переходной складки, на уровне промежутка между центральным и боковым резцами. Иглу продвигают кзади, вверх и кнаружи по направлению к подглазничному каналу, выпуская при этом небольшое количество анестетика для обезболивания тканей на пути иглы (рис. 5.16, в). Последующие этапы проведения анестезии не отличаются от таковых при вне-ротовом методе. Если нельзя ввести иглу между боковым и центральным резцами, то следует вколоть ее на уровне клыка, первого или второго малого коренного зуба. Попасть иглой в канал этим методом не представляется возможным. Анестезия наступает вследствие диффузии анестетика из области подглазничного отверстия в одноименный канал. Внутриротовой метод инфраорбитальной анестезии имеет существенные недостатки по сравнению с внеротовым: он сложнее для выполнения; при нем труднее подвести иглу к подглазничному отверстию через значительную толщу тканей; его нельзя выполнять при периостите переднего отдела альвеолярного отростка. В связи с этим данный метод редко применяют в условиях поликлиники.
Зона обезболивания: резцы, клыки и малые коренные зубы, костная ткань альвеолярного отростка, слизистая оболочка альвеолярного отростка с вестибулярной стороны в области этих зубов, слизистая оболочка и костная ткань передней, задненаружной (частично), нижней и верхней стенок верхнечелюстной пазухи, кожа подглазничной области, нижнего века, крыла носа, перегородки носа, кожа и слизистая оболочка верхней губы. Следует помнить о наличии анастомозов с противоположной стороны и с задними верхними альвеолярными ветвями. При необходимости их «выключают», вводя по переходной складке 1—2 мл анестетика в области центральных резцов или второго малого — первого большого коренных зубов. Иногда зона обезболивания уменьшается от середины центрального резца до середины первого малого коренного зуба, реже увеличивается, включая область первого большого коренного зуба.
Осложнения. При ранении иглой сосудов в подглазничном канале или вне его возникает кровоизлияние в окружающую ткань. Возможно образование гематомы. Иногда появляется ишемия ограниченного участка кожи в подглазничной области. При попадании анестетика в глазницу можно блокировать нервы, иннервирующие мышцы глазного яблока. Тогда у больного появляется диплопия. При прободении нижней стенки подглазничного канала раствор анестетика может попасть в верхнечелюстную пазуху. В случае травмы иглой нервного ствола может развиться неврит подглазничного нерва. Профилактика осложнений — тщательное соблюдение техники анестезии. Для предотвращения образования гематомы после анестезии следует прижать пальцем на 2— 3 мин место выхода сосудистого пучка из канала.
Источник
