Катаракта замена хрусталика противопоказания

Катаракта — офтальмологическое заболевание, которое очень часто встречается в пожилом возрасте и характеризуется помутнением хрусталика. Несмотря на распространенность недуга, лекарственных средств, которые бы полностью устраняли причину и последствия его возникновения, пока не существует, поэтому единственным выходом остается операция, при которой хрусталик изымают, а на его место ставят искусственную интраокулярную линзу.
У этого метода достаточное количество противопоказаний, поэтому способов лечения заболеваний хирургическим путем становится все больше.
Поделиться
Твитнуть
Поделиться
Класснуть
Отправить
Вотсапнуть
Общие сведения о хирургии катаракты
Катаракта на начальных этапах практически никак себя не проявляет, хотя именно в этот период у пациента есть возможность замедлить прогрессирование заболевания и избежать хирургического вмешательства. Со временем хрусталик мутнеет, приводя к образованию оптических явлений и стойкому снижению зрения.
Единственный способ вернуть зрение больному — полностью удалить помутневший хрусталик и заменить его на искусственный. Эта операция называется экстракция, и известная она еще с древнейших времен. Однако в прошлом удаление хрусталика было показано только тем, у кого он значительно помутнел. Сейчас операция проводится даже при средней степени заболевания, т.е. выжидать созревания катаракты не нужно.
В последние десятилетия на смену хирургическому методу пришел микрохирургический — малоинвазивный, безболезненный способ, который не требует длительного периода восстановления и характеризуется меньшим риском осложнений.
Замена хрусталика при катаракте может быть показана по медицинским или профессионально-бытовым причинам. К профессионально-бытовым относят те, которые связаны с работой или деятельностью, требующими напряжения глаз (шитье, вождение автомобиля).
К медицинским показаниям относятся:
- перезрелая катаракта;
- набухающая катаракта;
- вывих или подвывих хрусталика;
- необходимость исследования глазного дна перед проведением лазерной операции или при других заболеваниях глаз;
- присоединение вторичной глаукомы.
При установлении необходимости хирургического вмешательства врач определяет подходящую методику и назначает дату операции, проведя предварительные исследования и подготовку.
Методики
Разнообразные методики замены хрусталика были созданы в связи с появлением нового оборудования (например, лазера), а так же для того, чтобы возможность избавиться от катаракты была у всех пациентов, в том числе — у тех, кому по каким-либо причинам стандартная операция противопоказана.
Лазерная факоэмульсификация
Самая современная и одна из самых распространенных в настоящее время методика, которую стали практиковать с середины 90-х годов. Сейчас по популярности она уступает только ультразвуковому методу, поскольку последний финансово доступнее для пожилых людей.
Лазерная факоэмульсификация проводится с использованием фемтосекундного лазера, который не повреждает здоровые ткани, а аккуратно расслаивает хрусталик. Это позволяет вернуть зрение людям, у которых хрусталик не чувствителен к ультразвуку, людям со сложной формой катаракты (сопряженной с глаукомой или подвывихом хрусталика), сократить длительность восстановительного периода и свести риск осложнений до минимального уровня.
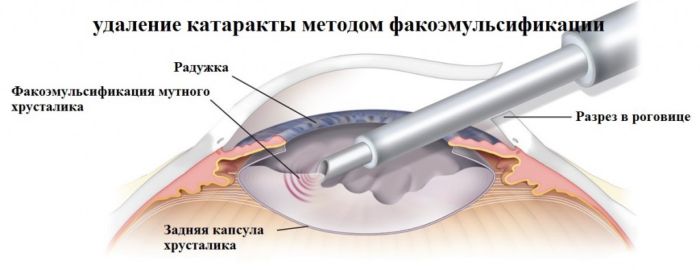
После бесконтактного лазерного воздействия хирург вставляет линзу на место поврежденного хрусталика, и уже через несколько часов пациент может идти домой. Зрение при этом возвращается моментально.
Ультразвуковая факоэмульсификация
Ультразвуковая факоэмульсификация занимает промежуточное положение между стандартной хирургической процедурой и лазерным вмешательством. Ее можно проводить на любой стадии катаракты.
Ультразвуковой метод очень малотравматичен: после операции не остается рубцов, практически не возникает осложнений, реабилитационный период не превышает 2 месяцев. Через пару часов после завершения операции к человеку полностью восстанавливается зрение, если оно не было снижено из-за других заболеваний.
Процедура проводится в точности так же, как при лазерной факоэмульсификации. Разница лишь в том, что помутневший хрусталик удаляется не лазером, а ультразвуком. Эта операция намного дешевле, чем лазерная, но подходит не всем.
Экстракапсулярная экстракция
Экстракапсулярная экстракция (ЭЭК) — традиционный хирургический способ удаления хрусталика без капсулы, который отличается дешевизной, долгим и сложным реабилитационным периодом и накладыванием швов после процедуры.
Операция проводится под анестезией и обязательно с применением векорасширителя. Разрез проводится с помощью скальпеля, после чего хрусталик полностью изымают и вставляют на его место интраокулярную линзу. На место разреза накладывают шов, который и становится самым уязвимым местом глаза. При травмах, механическом воздействии и резких движениях он может повредиться.
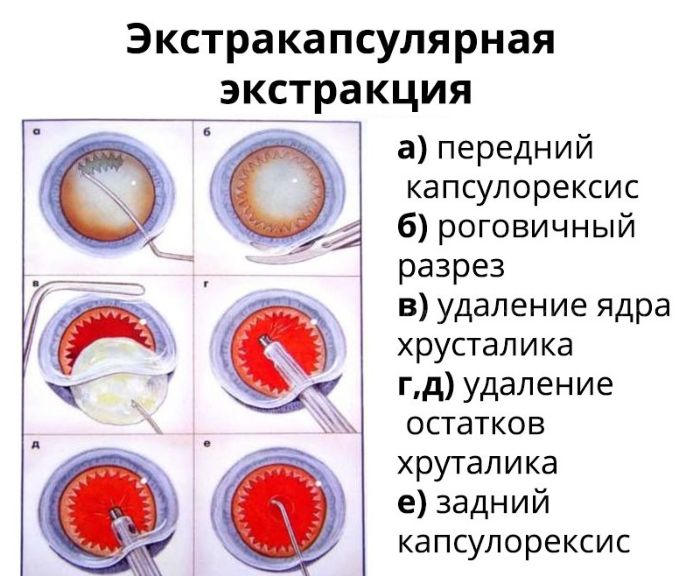
Так же рубец часто приводит к образованию послеоперационного астигматизма, т.е. снижению зрения. Заболевание может появиться из-за низкой квалификации врача, несоблюдения рекомендаций хирурга после операции или из-за индивидуальных особенностей, поэтому об этом пациента предупреждают заранее.
Интракапсулярная экстракция
При интракапсулярной экстракции врач осуществляет те же манипуляции, что и при экстракапсулярной, однако в этом случае хрусталик удаляется вместе с капсулой.
Такой подход исключает вероятность того, что поврежденные ткани окажутся в глубоких структурах глаза и приведут к повторному развитию катаракты. Но вероятность присоединения астигматизма при этой операции сохраняется.
Подготовка
Подготовка к любой операции осуществляется в несколько этапов. Иногда она может занимать до нескольких месяцев, поскольку офтальмологу необходимо убедиться, что у пациента нет противопоказаний со стороны всех систем органов.
Какие обследования необходимо пройти?
Перед назначением даты операции врач назначает ряд стандартных процедур:
- сдача крови на гепатит;
- сдача крови на сифилис;
- общий анализ крови (тромбоциты, фибриноген, уровень сахара и пр.);
- общий анализ мочи.
К инструментальным методам диагностики, необходимым перед проведением операции, относят:
- флюорографию;
- ЭКГ.
Также перед операцией нужно посетить терапевта и получить заключение о возможности хирургического (ультразвукового, лазерного) вмешательства. Обязательно выяснить об отсутствии противопоказаний со стороны других систем органов, поэтому потребуется консультация кардиолога, эндокринолога, ЛОРа, стоматолога, гинеколога и уролога (женщинам и мужчинам соответственно), анестезиолога.
За несколько дней до операции пациент получает индивидуальные рекомендации: об отмене приема лекарств, о питании накануне вмешательства и другие.
Кому нельзя делать процедуру?
Операция по удалению катаракты имеет ряд противопоказаний. Они бывают временные и постоянные. К временным относят те, которые предполагают откладывание операции на определенный срок. Это может быть ангина, цистит, кариес или беременность.
СПРАВКА. Постоянные (абсолютные) противопоказания делают невозможным удаление катаракты либо одним, либо всеми способами.
Возрастные ограничения
Многие клиники не проводят операции пациентам моложе 18 лет. Однако в некоторых случаях, если речь идет о значительной потере зрения, врачи решаются прооперировать пациента и в более раннем возрасте, предварительно заполучив разрешение родителей и проведя все необходимые обследования.
Хирургическое вмешательство в пожилом возрасте тоже ограничивается каждой клиникой, но, как правило, многие медицинские учреждения придерживаются возраста 65 лет. В этом возрасте у людей обычно уже присутствуют другие заболевания (сахарный диабет, патологии сердечно-сосудистой системы), поэтому наркоз нанесет слишком сильный урон и может быть опасен.
Ультразвуковое и лазерное вмешательство возможны в любом возрасте от 18 лет.
Заболевания сердца
Перед операцией все пациенты должны посетить кардиолога, чтобы убедиться в нормальной работе сердца. При некоторых хронических заболеваниях (при сердечной недостаточности в частности), а так же в течение 6 месяцев после перенесенного инсульта или инфаркта операцию по удалению катаракты не проводят.
Заболевания глаз
Основные противопоказания связаны с офтальмологическими заболеваниями. Операцию не проводят при:
- инфекционных поражениях глаз (конъюнктивит, воспаление сосудистой оболочки или радужки);
- декомпенсированной глаукоме (показатели внутриглазного давления превышают норму);
- отсутствии светоощущения.
Инфекционные заболевания нужно будет сначала полностью вылечить, и уже после этого можно проводить обследование для последующей операции по удалению катаракты. В остальных случаях операция абсолютно противопоказана, поскольку вероятность развития осложнений очень высока, а терапевтический эффект не превосходит возможные негативные последствия.
Сахарный диабет
Течение катаракты при сахарном диабете особенное.
Во-первых, заболевание развивается стремительно, поэтому оперативное вмешательство, с одной стороны, необходимо осуществить незамедлительно.
Во-вторых, у диабетиков часто развивается сопутствующее поражение сетчатки, а его отсутствие не говорит о том, что его никогда не будет. Зачастую у больных сахарным диабетом после операции по удалению катаракты развивается диабетическое поражение сетчатки.
Несмотря на все это, операция по удалению катаракты у людей с сахарным диабетом проводится только в том случае, если уровень сахара в крови стабилен и держится на одном уровне.
Сахарный диабет не является абсолютным противопоказанием к оперативному вмешательству, однако к пациентам с этим диагнозам предъявляются особые требования. Если удается достичь стабильного уровня сахара в крови, можно проводить операцию, в ходе которой обязательно нужно следить за этим показателем.
Кроме того, при сахарном диабете более успешных результатов можно достичь, если провести операцию на ранней стадии катаракты.
Результат процедуры
В результате процедуры, проведенной ультразвуковым или лазерным методом, полностью восстанавливается зрение уже через несколько часов после операции. Вероятность развития осложнений при этом минимальна.
При традиционных хирургических методах восстановительный период может длиться до 3 месяцев, в течение которых пациенту нужно соблюдать ряд ограничений, постоянно посещать офтальмолога и не бояться, если зрение не восстановилось полностью. Если реабилитация проходит, как нужно, примерно через 3 месяца рубец перестанет препятствовать нормальному зрению и оно вернется.
Мнение эксперта
Данилова Елена Федоровна
Врач-офтальмолог высшей квалификационной категории, доктор медицинских наук. Имеет огромный опыт диагностики и лечения заболеваний глаз взрослых и детей.
Однако нужно понимать, что любой метод удаления катаракты возвращает только то зрение, которое было утеряно в результате катаракты. Например, если у пациента была близорукость и он носил очки с оптической силой 2 диоптрии, но потом развилась катаракта и он практически полностью лишился зрения, после операции его зрение будет не 100%-ным, а иметь значение -2. При операции замещается лишь хрусталик, но другие структуры глаза (сетчатка, например) не затрагиваются.
Вероятность повторного развития катаракты наиболее высока при ЭЭК. Поврежденные ткани хрусталика из глубоких слоев тканей глаза могут начать разрастаться и препятствовать прохождению световых лучей сквозь линзу. В этом случае может быть назначена повторная процедура, но уже по методике ИЭК, т.е. с полным удалением капсулы.
Полезное видео
Операция при катаракте: показания, противопоказания, возраст:
Заключение
Катаракта относится к распространенным офтальмологическим заболеваниям, которые встречаются преимущественно в пожилом возрасте. Консервативными методами вылечить пациента нельзя: пока фармацевтика дает лишь возможность частично замедлить помутнение хрусталика.
Хирургия дает возможность заменить помутневший хрусталик на искусственную интраокулярную линзу 4-мя способами, начиная традиционными и заканчивая современными методами с применением лазера или ультразвука.
У каждой методики есть свои противопоказания, которые необходимо выявить на этапе подготовке к операции заблаговременно. При наличии противопоказаний операция либо откладывается, либо заменяется другим методом, либо не проводится вообще, и тогда один глаз «выключается» из зрительного процесса.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Микрохирургическая операция подразумевает удаление помутневшего хрусталика и его замену на искусственный. Как правило, такое лечение позволяет практически полностью восстановить зрение, поэтому к выбору линзы подходят со всей серьезностью, изучая, какой хрусталик лучше ставить при катаракте.
Что такое хрусталик глаза?
Хрусталик — часть глазной оптической системы. Это своеобразная линза, которая преломляет световые лучи и фокусирует изображение на сетчатке. Чтобы зрение было четким, хрусталик должен быть максимально прозрачным.
Также важно такое его свойство, как эластичность: чтобы хорошо видеть и вблизи, и вдали, задействуется механизм аккомодации. Он подразумевает работу мышц, которые изгибают хрусталик, позволяя глазу фокусироваться на предметах разной удаленности. Эластичность хрусталика имеет свойство с возрастом уменьшаться, из-за чего естественная аккомодация становится слабее. В таких случаях стоит задуматься о замене хрусталика.
Когда стоит поставить новый хрусталик
Искусственный хрусталик (интраокулярная линза) устанавливается вместо природного хрусталика в случаях утраты его свойств.

Наиболее частой причиной является помутнение хрусталика глаза при катаракте, вызванное процессами естественного старения организма у пожилых людей. Интраокулярная линза помещается внутрь глаза и выполняет функции, которые присущи природному хрусталику, обеспечивая необходимые зрительные характеристики.
Свойства искусственного хрусталика
По своим свойствам интраокулярные линзы максимально приближены к природному хрусталику. Они имеют желтый фильтр, который обеспечивает защиту сетчатки от ультрафиолета. Обычно в их конструкции содержится компонент, который позволяет предотвратить сферические искажения и получать четкое контрастное зрение днем и вечером, что особенно важно для водителей и людей других профессий, где необходимо хорошо видеть при любом уровне освещенности.
Искусственный хрусталик состоит из оптической части, обеспечивающей выполнение им основных функций, и гаптических элементов (фиксаторов), за счет которых хрусталик надежно закрепляется в глазу.

Оптимальное место имплантации интраокулярной линзы — капсульная сумка хрусталика. При невозможности такой установки, хрусталик можно разместить в других отделах глаза, например на радужке, передней или задней камере (вне капсульного мешка).
Первые искусственные хрусталики производились из неэластичного пластика полиметилметакрилата. Сейчас наибольшей популярностью обладают линзы из эластичных материалов, позволяющих складывать линзу с помощью инжекторов и выполнять операцию через малые разрезы.
Также перед операцией важно подобрать оптимальную форму хрусталика: от этого зависит возможность человека видеть предметы сфокусированными. В отличие от естественного, искусственное изделие не способно к аккомодации, поэтому важно выбирать хороший хрусталик.
Еще одним важным моментом является цвет линзы. Собственный оптический элемент с возрастом приобретает желтый окрас, за счет чего может отфильтровывать большое количество света в синей части спектра. Снижение количества синего света приводит к ухудшению сумеречного зрения.
В каких случаях нельзя проводить операцию по замене хрусталика
Как и любое другое хирургическое вмешательство, замена хрусталика на искусственный имеет некоторые противопоказания: общие и специфические, характерные для этого метода восстановления зрения. Перед принятием решения об операции нужно учесть множество факторов, в числе которых анализ общего состояния здоровья и в частности — зрительной системы.

Среди противопоказаний операции по замене хрусталика выделаются:
- Инфекции и воспаления глаз: решение о хирургическом вмешательстве может быть пересмотрено по результатам проведения антибактериальной и противовоспалительной терапии.
- Декомпенсированная глаукома: проведение операции возможно лишь после нормализации внутриглазного давления (исключением является вид глаукомы, когда внутриглазное давление повышается в результате катаракты).
- Декомпенсация общего состояния при инфаркте, инсульте и т.д. В данном случае решение о проведении операции принимается исключительно по результатам лечения данных заболеваний.
- Беременность и период грудного вскармливания: замена глазного хрусталика лишь в случаях срочной необходимости.
Виды интраокулярных линз
Выделяют следующие виды искусственных хрусталиков:
- «Жесткие» — имеют негибкую, постоянную форму. Для их имплантации необходимы большие операционные разрезы, за которыми следует наложение швов пациенту и длительный реабилитационный период.
- «Мягкие» — изготовлены из эластичных синтетических полимеров. Их имплантируют через самогерметизирующийся микроразрез длиной около 2,5 мм. Их можно поставить внутрь глаза в сложенном состоянии, они сами разворачиваются и надежно фиксируются. Мягкие хрусталики не требуют наложения швов.

Также различают шесть основных типов хрусталиков при катаракте:
- моноблок;
- с желтым фильтром;
- асферические;
- торические;
- мультифокальные;
- аккомодирующие.
Асферическая форма линз означает, что при попадании света в любую точку, сила его преломления будет одинакова: как в центре, так и по краям хрусталика. Это имеет значение в темное время суток, когда происходит расширение зрачка.
В числе преимуществ таких мягких хрусталиков — минимальная «слепимость» от источников света в темноте и сумерках. Так, с ними комфортно при вождении автомобиля, когда падает свет от встречных машин. Кроме того, такие хрусталики имеют хорошую цветопередачу и контрастность.
Сферические искусственные хрусталики для глаз преломляют свет с разной силой, что создает эффект светорассеивания, способствует появлению бликов и засветов, в результате чего качество зрения ухудшается.

Следующий тип хрусталиков — торический. Если в течение жизни пациент страдал астигматизмом (неправильной формой роговицы, искажающей изображение), он носил специальные очки с цилиндрами. Современные искусственные хрусталики для глаз научились справляться с этой проблемой. Если человеку с астигматизмом поставить обычный хрусталик, астигматизм останется прежним, и ему придется снова прибегнуть к цилиндрическим очкам. Лучше поставить торические ИОЛ: в них нужный цилиндр уже встроен, поэтому человек получит нормальное зрение, без искажения изображения.
Стоит отметить, что данный вид искусственных хрусталиков при катаракте подбирается для каждого пациента индивидуально, перед операцией производятся сложные расчеты, позволяющие определить, какой хрусталик лучше ставить при катаракте. Этим обусловлена их более высокая стоимость, однако по отзывам, торические линзы дают лучшие результаты.

Мультифокальные хрусталики для глаз имеют несколько оптических фокусов, благодаря чему могут обеспечивать максимальную остроту зрения как вблизи, так и на дальних расстояниях. Благодаря этому пациенты могут забыть про очки. При установке же стандартной (монофокальной) линзы, пациенту необходимо пользоваться очками для зрительной активности на близком расстоянии.
Замена хрусталика глаза при катаракте: какие хрусталики лучше
Доктора готовы предложить интраокулярные линзы как отечественного, так и зарубежного производства. Обычно вопрос выбора звучит как: «Какой хрусталик лучше, американский или немецкий при катаракте?» Но иногда во внимание принимаются и российские разработки, и тогда вопрос звучит иначе: «Какой хрусталик лучше: импортный или отечественный?». Иностранные изделия обладают необходимой мягкостью и оптимальным размером. К тому же, они быстро и хорошо приживаются, возвращая остроту зрения. При этом риск возникновения погрешностей минимален.

Искусственные хрусталики от российских производителей мало уступают зарубежным аналогам: они также хорошо приживаются и возвращают зрение глазам. Главная проблема в том, что нередко они искажают цветоощущение, появляются аберрации и блики. Из-за этого высока вероятность того, что катаракта может развиться повторно.
Итак, лучшие хрусталики при катаракте. Наибольшую популярность имеют американские интраокулярные линзы. Так, компания Alcon выпускает мягкие хрусталики, в которых риск возникновения аберраций сведен к минимуму. Они защищают глаза от ультрафиолетового излучения и «синего света», повреждающих сетчатку глаза. Такие хрусталики отличаются высокой мягкостью, поэтому их можно свернуть и имплантировать через мельчайший прокол. При этом они биологически инертны, отторжения или воспаления глаза не будет.
Уникальные хрусталики для глаз были созданы американскими специалистами из Bausch + Lomb — они разработали импланты из геля, которые под воздействием температур принимают в капсуле нужную форму. Такие ИОЛ не только заменяют естественный хрусталик, который потерял эластичность и не может выполнять свои функции, но и обеспечивают высокое качество зрения на любых расстояниях. После операции пациенты не нуждаются в очках.

Корпорация Rayner выпускает линзы с прямоугольным краем. При этом риск возникновения аллергии и раздражений сведен к минимуму: изделие на 25% состоит из воды.
Отдельно стоит обратить внимание на хрусталики для глаз от немецких специалистов из Carl Zeiss. Они подходят всем пациентам, их не нужно подбирать под параметры зрачка. Изделия обеспечивают прекрасное зрение на любом расстоянии, что особенно оценит тот, кто часто проводит время за компьютером или за чтением. Оптическая система линзы позволяет плавно переводить фокус с предметов.
Асферические желтые импланты выпускает компания Human Optics. Они проверены во всех аспектах биосовместимости, подходят для капсульных мешков всех размеров, могут имплантироваться через разрезы 2,5 мм, отличаются хорошей центрацией и светопропусканием, приближенным к естественному хрусталику.
Также достаточно популярны изделия класса «Премиум» от корпорации VSY Biotechnology и высококачественные заднекамерные и торические линзы,которые выпускает швейцарская компания Staar.
Импортные линзы стоят дороже отечественных, поэтому и стоимость оперативного вмешательства возрастает.

В России выпуском и реализацией искусственных хрусталиков занимаются несколько корпораций. Прежде всего, это клиника Федорова МНТК «Микрохирургия глаза», которая стоит у истоков развития способов лечения катаракты посредством оперативного вмешательства. Сегодня в числе других разработок клиники можно найти хрусталики, разработанные при использовании нанотехнологий. Такие изделия обеспечивают идеальное зрение при любой фокусировке. Это достигается с помощью коррекции степени плотности поверхности. Также в числе отечественных производителей линз — «Латан» и «НПО Айс».
Таким образом, видно, что выбор искусственных хрусталиков для замены достаточно велик. Они различаются по набору свойству и стоимости. Практически все они способны полноценно заменить искусственный хрусталик, восстанавливая функции зрительного органа и даже избавляя от необходимости пользоваться очками. Операция позволяет повысить качество зрения до идеального и забыть о проблемах с рассматриванием предметов в сумеречное или ночное время. Вместе с тем, стоит отметить, что отдавать предпочтение тому или иному изделию стоит после консультации с офтальмологом. Только специалист может грамотно оценить ситуацию и выбрать линзу, исходя из особенностей Вашего зрения.
Источник
