Кавернома головного мозга противопоказания
Онкологические заболевания сейчас не редкость. С каждым годом возрастет число пациентов у врачей-онкологов. Опухоль может возникнуть в любом органе, при этом существовать бессимптомно продолжительное время. Каждый из нас, конечно же, сталкивался с головной болью, но как часто мы списываем ее появление на усталость, повышенное артериальное давление или симптомы остеохондроза. А может, пора обследоваться и выяснить настоящую причину? Опухоли ведь бывают не только злокачественными, но и доброкачественными. Что такое кавернома головного мозга, каковы ее причины и методы лечения, рассмотрим далее.
Что такое кавернома
Кавернома имеет еще одно название – кавернозная ангиома головного мозга. Это опухоль не связана с общим кровотоком и не имеет с ним четкой, органической и функциональной связи.
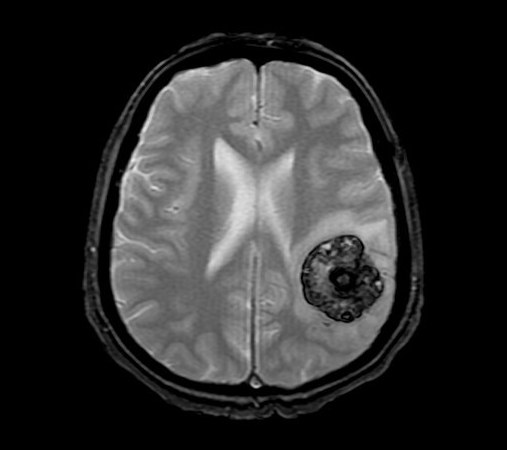
Если отвечать на вопрос: «Кавернома головного мозга – что это такое?», то описать ее можно так. Это мозговые новообразования в виде сосудистых полостей разных форм. В них содержатся продукты распада крови. Содержимое может состоять из соединительной ткани и тромбов, а некоторые из хрупких и тонких стенок. Размеры каверномы и их количество могут быть самыми разными. Так несколько образований могут свободно отделяться друг от друга, а могут прилегать одна к другой вплотную.
Внешне кавернома имеет бугристую поверхность с синюшным оттенком. Она имеет четкие очертания, чаще всего округлой формы, и отграничена от близлежащих тканей. При этом в прилегающих тканях имеются грубые изменения. Желтоватого цвета будет мозговое вещество, которое окружает каверному, это признак того, что были кровоизлияния.
Где может располагаться кавернома?
Локализация новообразования
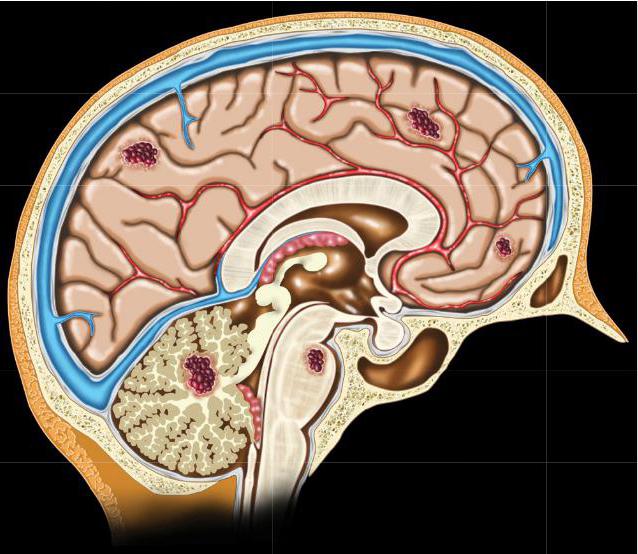
Кавернозную ангеому головного мозга можно обнаружить в любой его части. Можно выделить следующие места ее локализации:

- Кора больших полушарий – чаще всего.
- Таламус.
- Мозолистое тело.
- Желудочки мозга.
- Ствол мозга.
Причины возникновения каверном
Чаще всего кавернома головного мозга – это врожденное образование. Доброкачественная опухоль мягкая и эластичная при нажатии. При надавливании она исчезает, но потом опять принимает свою первоначальную форму, может кровоточить, что впоследствии вызовет инфицирование.
Причина появления в период внутриутробного развития – это нарушение структурно-функционального преобразования тканевых клеток. Соединение вен с артериями на начальном этапе внутриутробного развития дает начало этому заболеванию.
Причиной может быть травма мягких тканей, которая положит начало формированию сосудистого новообразования.
Также считается, что формированию каверномы может способствовать:
- Инфекционные патологии во время вынашивания малыша.
- Иммунно-воспалительные факторы.
- Лучевое облучение.
Как распознать заболевание? Какие симптомы для него характерны?
Симптомы кавернозной ангиомы мозга
Как правило, такое заболевание, как кавернома головного мозга, протекает бессимптомно. Пациента ничего не беспокоит, подозрительных симптомов нет. Часто обнаруживается новообразование при профилактическом осмотре. Но конечно же, симптоматика во многом зависит от локализации каверномы и ее размеров. Замечено, что ярко выражены проявления у пациентов с каверномой в стволе головного мозга, в левой или правой височной доли, в лобной доли.

Клиническая картина заболевания сопровождается следующими симптомами:
- Головные боли постоянного характера.
- Эпилептический синдром.
- Появляются судороги.
- Рвота.
- Нарушается чувствительность.
- Теряется острота слуха.
- Паралич.
Если головная боль усиливается, то есть вероятность разрыва стенки каверномы. Слишком высок риск кровоизлияния. У таких больных он составляет 4-23%, а если пациент переносит кровоизлияние повторно, то в 30% случаев оно вызывает инвалидность.
Последствия патологии
Кавернома головного мозга последствия вызывает связанные прежде всего с неврологическими расстройствами. А также это очаговые поражения головного мозга. Опухоль сдавливает вещество мозга, и начинают развиваться симптомы, указанные выше. После того как происходит кровоизлияние, мозговое вещество пропитывается гемосидерином и прочими продуктами обмена. В результате отключаются некоторые функции. Так, если кавернома располагается в области лобной доли, возможно развитие таких признаков:

- Пациент теряет практические навыки.
- Не может с критической точки зрения оценивать себя и окружающих.
Если происходит поражение левой или правой височной доли, и при этом доля является доминантной, а именно у правшей – левая, у левшей – правая, то могут появиться такие симптомы:
- Выпадение полей зрения.
- Нарушение работы органов слуха.
- Нарушается способность произносить слова.
Если поражение не в доминантной области височной доли, характерны такие нарушения:
- Появление слуховых галлюцинаций.
В любом случае, если поражение локализется в височной области, характерно развитие психических расстройств.
Также при позднем выявлении патологии в каверноме начинается воспалительный процесс или дистрофические изменения, при этом возможны такие последствия:
- Кровоизлияния.
- Нарушение мозгового кровообращения.
- Разрыв сосудов и нарушение местного кровотока.
- Увеличение сосудистых скоплений и каверн.
- Летальный исход.
Диагностика каверномы
Пациенты иногда и не подозревают о том, что у них кавернома головного мозга. Что это такое, узнают только после ее обнаружения, при этом удивляясь, что на протяжении всего своего существования она не им причиняла никакого дискомфорта. После постановки диагноза необходимо регулярно наблюдаться у врача и следить за ее развитием.
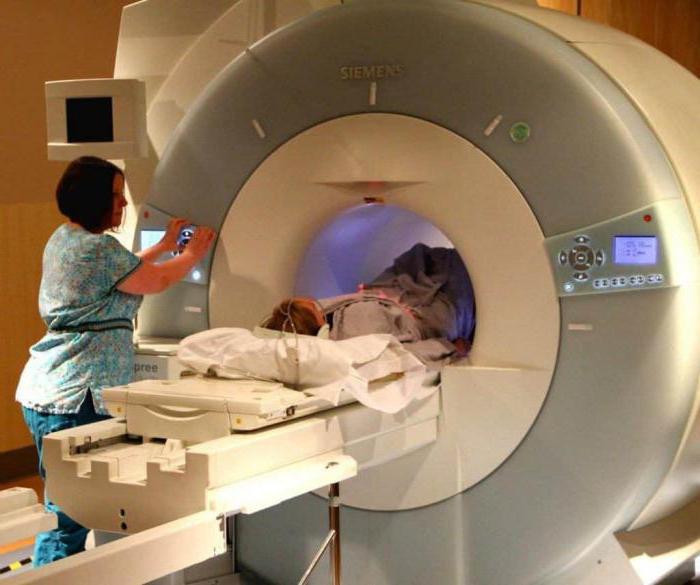
Кавернома головного мозга диагностируется в результате следующих исследований:
- Компьютерная томография.
- Магнитно-резонансная томография.
- Ангиография.
- ЭЭГ. Цена на эту услугу зависит, конечно, от того, в какой клинике или городе пациент будет проходить процедуру, но если говорить о средних значениях, то уложиться в 1500 рублей вполне можно. Зато это наиболее оптимальный метод определения наличия эпилептических припадков.
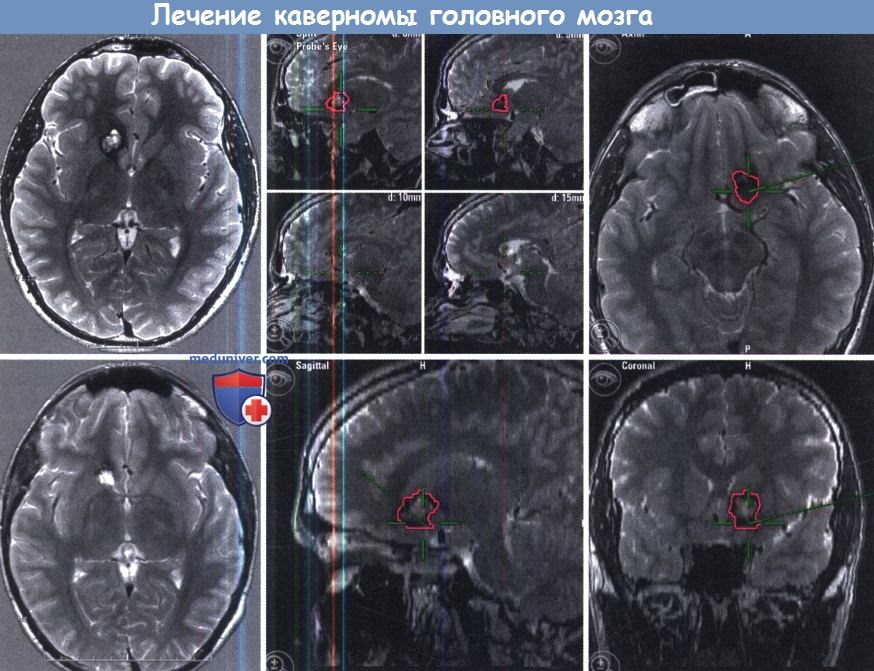
В период подготовки пациента к радиохирургическому лечению применяют трактографию, позволяющую рассчитать необходимую дозу облучения.
Противопоказания при каверноме
Хочется отметить, что такое заболевание, как кавернома головного мозга, не допускает терапии народными средствами и самолечения. Так как это в разы повышает риски кровоизлияния или разрыва сосудов.
Также непозволительно воздействовать на опухоль физиотерапевтическими процедурами, массажами и т. п., то есть применять все те методы, которые стимулируют кровообращение.
Рекомендуется для наблюдения за каверномой регулярно делать МРТ и ЭЭГ. Цена на подобные услуги некоторым может показать достаточно высокой, тем не менее лишний раз не стоит, надеемся, напоминать, что, в свою очередь, здоровье и вовсе бесценно.
О лечении
Кавернома не поддается медикаментозной терапии. Необходимо хирургическое вмешательство. Опухоль желательно удалить. Однако это не всегда является возможным из-за ее расположения. Также пациент может быть против, если ему никак не мешает кавернома. Операция в этом случае не требуется, но риски остаются. Пациент все равно должен оставаться под наблюдением невролога.
При наличии у больного эпилептических приступов проводится лечение антиконвульсантами. Однако в дальнейшем таким больным рекомендуется оперативное избавление от новообразования.
Очень опасны каверномы, которые расположены в глубоких слоях мозга и не подлежат хирургическому удалению. Большую практику и опыт в таком лечении имеет НИИ нейрохирургии им. Бурденко.
Нередки ситуации, когда врачи рекомендуют удалить новообразование, используя различные методы.
Когда необходима операция
Врачи настаивают на удалении каверномы если:
- Опухоль провоцирует эпилептические приступы, судороги.
- Расположена недалеко от жизненно важных областей.
- Кавернома правоцирует неврологические нарушения и неоднократные кровоизлияния.
- Опухоль крупных размеров и находится в функционально значимой зоне.
При этом доктор должен учитывать:
- Возраст пациента.
- Форму и размеры опухоли.
- Течение заболевания и сопутствующие болезни.
- Как давно было кровоизлияние.
Если опухоль невозможно удалить хирургическим путем, существуют другие современные методы удаления.
Методики удаления каверномы
Рассмотрим, какие еще методики удаления каверномы головного мозга, кроме традиционной хирургической, существуют:
- Радиохирургия. Гамма-нож. Применяют к труднодоступным опухолям. Риск кровоизлияния отсутствует. Опухоль устраняют полностью.
- Лазеротерапия. Применяют при удалении поверхностных каверном. Минимальный риск кровоточивости и рубцевания.
- Криолечение. Применяют жидкий азот для поверхностно расположенных новообразований.
Все эти методики используют при удалении каверномы в НИИ нейрохирургии им. Бурденко. Для применения того или иного способа в каждом индивидуальном случае принимается решение на врачебном консилиуме после тщательного обследования пациента.
Восстановление после операции
Восстановительные процедуры должны начаться как можно раньше, чтобы исключить инвалидизацию человека. Некоторые функции не представится возможным восстановить.
Восстановление после операции должно проводиться опытными специалистами. Понадобятся консультации и помощь:
- Хирурга.
- Психолога.
- Врача ЛФК.
- Физиотерапевта.
- Логопеда.
- Химиотерапевта.
- Инструктора ЛФК.
- Младшего обслуживающего персонала.
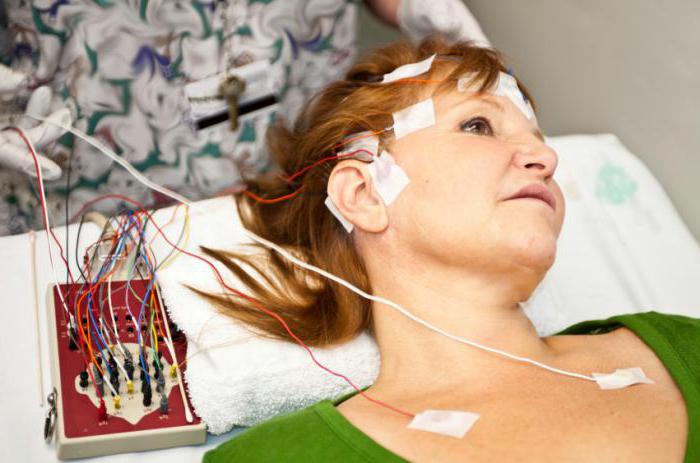
В послеоперационном периоде обязательно нужно сделать МРТ, а затем повторить через 4-6 месяцев. Это поможет убедиться в том, что кавернозная ангиома мозга удалена полностью.
Чем качественнее и продуктивнее процесс реабилитации будет проводиться, тем быстрее восстановятся утраченные функции. Для каждого пациента нужна индивидуальная программа реабилитации. На начальном этапе все занятия происходят в пассивном режиме, и если не будет возникать осложнений, можно расширять программу.
Прогноз для пациента
Врачи отмечают, что удаление каверномы при ее прогрессировании в течение полугода имеет лучший прогноз. У 70% прекращаются кровоизлияния, у 55% пациентов с эпилептическим синдромом приступы ослабевают или совсем исчезают.
Если эпилептический синдром развивался в результате каверномы более продолжительное время, то эффективность лечения снижается.
Для удаления каверномы чаще всего на данном этапе используют радиохирургический метод лечения. Главное – не упустить время, тогда возможность восстановить утраченные функции и снизить риски кровоизлияний повышается.
Источник
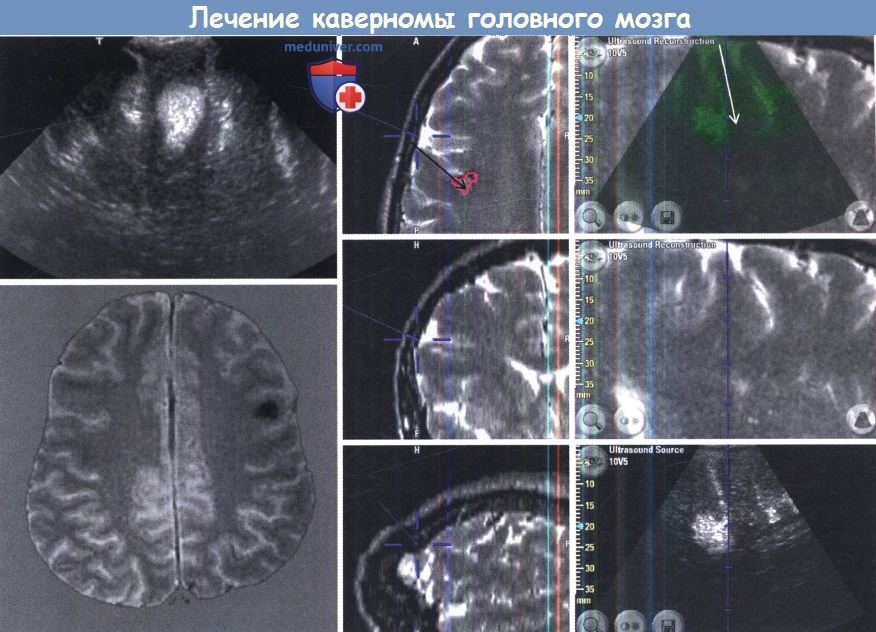
Алгоритм лечения каверномы головного мозга – Европейские рекомендацииа) Стереотаксическая радиохирургия каверномы головного мозга. Использование радиохирургического лечения для лечения пациентов с каверномами является спорным вопросом. Учитывая высокий хирургический риск у пациентов с глубинными каверномами, по аналогии с успешным радиохирургическим лечением артериовенозных мальформаций была предложена радиохирургия. Основной целью радиохирургического лечения должно быть значительное снижение риска кровоизлияния, особенно после двухлетнего латентного периода. Этот срок взят из опыта радиохирургического лечения артерио-венозной мальформации (ABM). Однако в отличие от артерио-венозной мальформации (ABM), МРТ или ангиография не могут быть использованы для оценки риска кровоизлияния и определенные сроки для окончательной оценки результатов лечения неизвестны. В частности, лечение при помощи гамма-ножа может привести к неврологическим осложнениям, вызванным либо лучевым некрозом или кровоизлиянием после лечения, были зарегистрированы даже смертельные случаи. В отличие от оптимистичных результатов нескольких исследований, утверждающих, что результаты стереотаксической радиохирургии небольших, глубоко расположенных каверном могут быть лучше результатов микрохирургической резекции, последние публикации ясно показали, что стереотаксическая радиохирургия представляется неадекватным методом для предотвращения кровоизлияния из каверномы. б) Предоперационная подготовка, показания к операции. Разделение кавернозных пороков развития на супратенториальные (а также мозжечка) и поражения ствола головного мозга полезно в ежедневной клинической практике, так как в клинической картине этих подгрупп имеются существенные различия. Показания к хирургии супратенториальных (и мозжечковых) каверном у молодых пациентов с легкой или невыраженной симптоматикой могут быть сомнительными. Однако в связи с кумулятивным риском кровоизлияния или нарастания неврологического дефицита в течение долгого времени необходим индивидуальный подход. Более проблематичным является поражение корковых и подкорковых областей, функционально важных зон, таких как базальные ганглии и таламус, или же локализаванных в пределах третьего желудочка, мозолистого тела и поясной извилине, паравентрикулярно, а также в глубине височной доли. Тем не менее, последние публикации показали, что очаги поражения во всех этих местах также могут быть удалены безопасно и с приемлемыми исходами. Каверномы ствола мозга составляют 9-35% всех каверном. Эта подгруппа представляет особый интерес. Кровоизлияние из этих каверном встречается в 30 раз чаще, чем при любой другой локализации. Из-за их локазизации кровоизлияние, скорее всего, приведет к серьезному неврологическому дефициту. Каверномы ствола мозга представляют собой сложную задачу, так как их гораздо труднее удалить, чем при другом расположении. в) Сроки и цели операции при каверноме головного мозга. Для сроков операции важную роль играют следующие факторы: наличие или отсутствие кровоизлияния, наличие или отсутствие некупируемых судорог, масс-эффект кровоизлияния, клиническое состояние пациента. Благодаря значительной изменчивости этих факторов, нет единых рекомендаций, и каждый клинический случай требует индивидуального подхода. Цели хирургического лечения: г) Планирование нейронавигации. Хирургический метод включает в себя точное предоперационное планирование хирургического доступа, основанного на нейровизуализации, а также применение технических методов, таких как нейронавигация и электрофизиологические методы (см. ниже). Точное планирование, интраоперационная ориентация, локализация анатомических ориентиров и сохранение жизненно важных структур является важным вопросом хирургии церебральных кавернозных мальформаций. Навигационные системы могут помочь при удаленимозговых каверном. Нейронавигация вносит свой вклад в определение идеального вектора подхода, оптимального выбора краниотомии, что впоследствии минимизирует травму коры, помогает пониманию анатомии, приводит к повышению безопасности операции. Нейронавигация предоставляет действительно полезную для хирурга информацию для предоперационной ориентации в анатомии, планирования и моделирования хирургического подхода, интраоперационной навигации, сохранения жизненно важных нервно-сосудистых структур и оценки границ возможной резекции. Интраоперационное ультразвуковое исследование может служить альтернативой или дополнением к стандартной нейронавигации. Также в настоящее время активно используются интраоперационное КТ или MPT-исследование. Особенностями сонографии являются гибкость и простота использования. Тем не менее, интраоперационное ультразвуковое изображение обычно имеет слабый сигнал. Его применение, особенно совместно с нейронавигационной системой, может быть особенно полезным для проведения доступа через борозду. Тем не менее, даже с современным оборудованием и высоким разрешением, пространственное разрешение у этого метода не выше, чем МРТ. д) Хирургические доступы при каверноме головного мозга. Хирургический доступ, необходимый для удаления каверномы, имеет важное значение для успеха всей операции. Большинство авторов предпочитает хирургический подход в зависимости от соотношения между каверномой и мягкой мозговой оболочкой или эпендимальной поверхностью мозга. Для большинства супратенториальных каверном используются простые трепанации черепа, которые должны обеспечить достаточную визуализацию микрохирургических манипуляций. При глубинных поражениях стандартные подходы, такие как птериональный, срединный субокципитальный, ретромастоидальный или субтемпоральный не всегда достаточны. Специально разработанные доступы могут предложить ряд преимуществ, особенно при сложных и глубоко расположенных каверномах. Например, срединный субокципитальный доступ является одним из самых часто используемых для доступа к каверномам ствола мозга. Хотя межминдаликовый доступ с сохранением анатомической целостности червя мозжечка пропагандируется большинством нейрохирургов, многие по-прежнему применяют рассечение червя для того, чтобы войти в полость четвертого желудочка. Тем не менее, пересечение нижнего отдела червя может сильно нарушать походку, поэтому целесообразно использовать интертонзиллярный доступ, который дает достаточный обзор дна четвертого желудочка во всех случаях. Для очагов поражения, расположенных вентро-латерально в мосте или среднего мозге, нередко адекватным будет субтемпоральный транстенториальный доступ с сохранением блокового нерва. е) Интраоперационный электрофизиологический мониторинг. Интраоперационный нейромониторинг приобрел большее значение в частности для глубинно расположенных каверном (в стволе мозга и базальных ганглиях). В этих случаях обычно используется мониторинг моторных вызванных потенциалов (МВП), непрерывный мониторинг соматосенсорных вызванных потенциалов (ССВП) а также слуховых вызванных потенциалов (СВП). Критические изменения ССВП определяются как снижение амплитуды более 50% или задержка проведения более чем на 10%, или увеличение центрального времени проведения более 1,0 мс. Кроме того, снижение амплитуды волн СВП III, IV или V более чем на 50% и/или увеличение задержки пятого пика с разницей межпиковой задержки (Р5-Р1) более чем 1 мс считались критическими. Кроме того, для определения центральной борозды во время операции по поводу каверном, локализованных в пре- и пост-центральной извилинах метод может быть использован фазовой реверсии. ж) Техника диссекции каверномы головного мозга. Наряду с точной локализацией и оптимальным разрезом коры техника диссекции может существенно повлиять на результат операции. Определение отложений гемосидерина на поверхности мозга может помочь хирургу выполнить точный разрез коры; однако при подкорковых или глубинных поражениях поверхность мозга может быть не изменена. В этих случаях для принятия решения, где рассекать кору мозга и где возможно открыть борозды для получения доступа к очагу поражения, мы используем нейронавигацию, сонографию (в сочетании с данными электрофизиологического контроля). После определения локализации каверномы обязательно строгое разделение между поражением и здоровой паренхимой. С помощью биполярной коагуляции и микроножниц выключаются крошечные питающие и отводящие сосуды. Потребуются мощное увеличение и тонкие биполярные пинцеты с низкой силой тока (для ограничения распространения тока в здоровые ткани), особенно при глубинных каверномах. Ассоциированные венозные аномалии развития должны быть сохранены. Небольшие каверномы, как правило, могут быть уменьшены в объеме и удалены единым блоком. После удаления каверномы обязательно проводится осмотр остаточной полости, чтобы исключить остатки поражения. Использование лазеров при каверномах ствола мозга, как это описано более десяти лет назад, не получило всеобщего признания. Ниже приведены три принципа, которые получили общее признание в хирургии каверном. Рекомендации к хирургическому лечению: з) Постоперационные исходы, осложнения, инвалидизация и летальность. Определение результатов хирургического лечения каверном является сложным вопросом. Несмотря на четкие цели операции, упоминавшиеся выше, не существует методики, обеспечивающей полное излечение от кавернозных мальформаций, которые могут даже появиться заново после полного удаления. Даже МРТ методы с высоким разрешением не могут на 100% доказать тотальное удаление очага поражения и, следовательно, устранить риска кровоизлияния. Кроме того, хирургическое вмешательство само по себе может стать причиной различных побочных эффектов, которые могут сохраняться или постепенно исчезать. Состояние после операции может быть таким же, как и до проведения, с улучшением или даже ухудшением неврологической симптоматики. Некоторые пациенты в 1980-х годах (когда хирурги во всем мире имели мало опыта работы с каверномами) пострадали от тяжелых осложнений, но со временем результаты значительно улучшились. В последнее время даже при глубинных поражениях (ствол мозга или базальные ганглии) исходы, как правило, отличные, с минимальными или практически отсутствующими хирургическими осложнениями. Случаи ухудшения обычно связаны с отеком критических областей (ствол мозга), паренхимы, и включают в себя различные степени межъядерной офтальмоплегии, ухудшение гемипареза, поражения лицевого или отводящего нерва, паралич взора, онемение лица и/или конечностей, дисфагию, дизартрию, атаксию походки и т. д. В большинстве случаев неврологическая дисфункция разрешается полностью в течение первых шести месяцев после операции. и) Консервативное лечение каверномы головного мозга без операции. Пациенты с установленным диагнозом церебрального кавернозного порока без кровоизлияний, судорог или других специфических симптомов являются кандидатами для клинического наблюдения и повторного обследования. Неоперативное лечение может быть наилучшим вариантом для пациентов со «случайным» поражением, обычно при локализации мальформации глубже функциональных областей мозга или же у пациентов с множественными поражениями, в том числе и при уже удаленной мальформации. Фармакологическое лечение показано для пациентов, страдающих эпилептическими припадками. Мы не рекомендуем назначать аспирин для пациентов, страдающих от каверном.
– Также рекомендуем “Причины и классификация дуральных артериовенозных фистул (ДАВФ)” Оглавление темы “Болезни сосудов головного мозга.”:
|
Источник