Кормление ребенка через зонд противопоказания
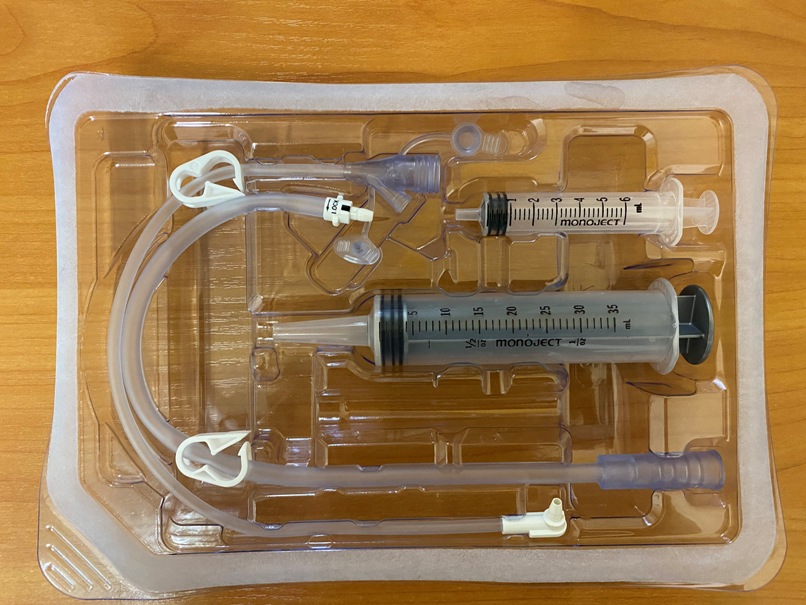
Цель: Кормление недоношенного или тяжелобольного ребенка, при отсутствии сосательного и глотательного рефлексов
Показания: Назначения врача
Противопоказания: Стеноз пищевода, привратника
Оснащение:
– питательный зонд соответствующего размера (№4 – для новорожденных с массой тела менее 1000г – носовой, №6 – ротовой. При массе тела более 1000г – №6 – носовой и ротовой. При более 2500г – №6 – носовой, №10 – ротовой)
– стетоскоп
– лейкопластырь, шприц, электроотсос
– питание для ребенка (грудное молоко, смесь)
Этапы:
1. Подготовка к манипуляции:
1.1 Вымыть и осушить руки, надеть перчатки
1.2 Перед началом процедуры выяснить показания к кормлению через зонд (отсутствие сосательного рефлекса, глотания и др.)
1.3 Измерить зонд от кончика носа ребенка за ухо и до края грудины или от переносицы до пучка
1.4 Иметь наготове электроотсос и шприц (для предотвращения аспирации)
2. Выполнение манипуляции:
2.1 Вставить зонд через нос или рот (направлять зонд свободно не вталкивая, следить нет ли одышки, цианоза, апноэ и т.д.)
2.2 Определить положение зонда оттягиванием поршня шприца (эту процедуру повторять перед каждым кормлением)
2.3 Закрепить зонд лейкопластырем к крылу носа или щеке
2.4 Подсоединить шприц с питанием или капельно через линеомат или через шприц без поршня под силой тяжести в течении 8-10 минут
2.5 Оставить зонд в желудке, хорошо закрепив его или удалить (в зависимости от назначения врача)
3. Окончание манипуляции:
3.1 После кормления поместить ребенка лежа на правый бок или с приподнятым головным концом (облегчает опорожнение желудка и уменьшает опасность аспирации)
3.2 Извлеченный зонд поместить в дез. раствор
Примечание: Нельзя вводить питание через шприц с усилением или давлением поршня, в связи с быстрым заполнением желудка, возможностью аэрофагии, рвоты.
Техника отсасывания слизи и околоплодных вод из верхних дыхательных путей
Цель: Освободить дыхательные пути от слизи и околоплодных вод
Показания: Попадание околоплодных вод в дыхательные пути, аспирация. Асфиксия.
Оснащение:
– вода, мыло, полотенце
– перчатки, стерильный лоток, стерильный катетер
– р-р фурациллина 1:5000, марлевые салфетки
– лоток, электроотсос
– резиновый баллон
– лоток для использованного материала
– емкость с дез. раствором
Этапы:
1. Подготовка к манипуляции:
1.1 Подготовить все необходимое для манипуляции, расположив на инструментальном столике.
1.2 Вымыть руки, надеть перчатки, маску.
2. Выполнение манипуляции:
2.1 Распечатать упаковку с катетором (предварительно проверив герметичность упаковки и срок годности), или извлечь пинцетом катетор из емкости с дез. раствором (фурациллин 1:5000), индивидуальным для каждого ребенка.
2.2 Присоединить катетор к отсасывающей соединительной трубке электроотсоса (резиновому баллону). Для этого пинцетом охватить марлевую салфетку и положить ее на пальцы левой руки; пинцетом извлечь катетор из упаковки и проверить его целостность; вводимый конец катетора вложить в руку на салфетку, другой его конец присоединить к электроотсосу (резиновому баллону).
2.3 Переложить катетор с марлевой салфеткой в правую руку и взять его, как писчее перо, на расстояние 3-5 см от вводимого конца.
2.4 Увлажнить катетор в р-ре фурациллина.
2.5 Ввести катетор, осторожно продвигая его вперед с помощью вращательных движений в местах сопротивления.
2.6. Произвести прерывистую аспирацию, включив электроотсос, или сжав баллон, в течении 5-15 сек в зависимости от возраста больного. Аспирация повторяется до полного удаления содержимого.
2.7. Отключить электроотсос или разжать баллон и быстро удалить катетор.
3. Окончание манипуляции:
3.1 Использованный катетор, резиновый баллон, перчатки поместить в емкости с дез. раствором, обеззаразить сосуд-сборник, детали из пластмассы и резины, контактировавшие с отсасываемой жидкостью дезинфектантом.
3.2 Вымыть и осушить руки.
Техника проведения гигиенической ванны
Цель: Обеспечить универсальную потребность ребенка быть чистым
Показания: Для очищения кожи
Противопоказания: Повышение t тела выше 38 градусов, гнойничковые заболевания кожи
Оснащение:
– ванночка, мыло детское, мягкая губка (рукавичка)
– водяной термометр, вода (t – 36-37),
– кувшин с теплой водой (t – 36-36,5) для ополаскивания ребенка,
– простыня или полотенце для высушивания, чистая одежда для ребенка
– для грудных детей 5% р-р перманганата калия или отвар трав череды, ромашки
Примечание:
1. Первую гигиеническую ванну новорожденному ребенку проводят после отпадения пуповинного остатка и эпителизации пупочной ранки (7-10 день жизни, это через 1-2 дня после выписки из родильного дома)
– до 6 месяцев ребенка купают ежедневно
– с 6 месяцев – через день
– до 2 лет – 2 раза в неделю
– с 2 лет – 1 раз в неделю
– летом следует купать детей чаще
2. температура воды:
– для детей первого полугодия 36,5-37 градусов
– старше 6 месяцев 36-36,5 градусов
3. Продолжительность ванны:
– для детей первого года 5-7 минут
– на втором году жизни 8-10 минут
– старше 2-х лет 10-20 минут
4. Детей первого года жизни погружают в воду в пеленке
5. Лицо водой из ванны не моют
6. Детей первого полугодия купают в положении лежа, а старшего сидя
7. Купать детей следует перед кормлением, лучше перед ночным сном
8. Детей до 2-х месяцев купают в кипяченной воде
Этапы:
1. Подготовка к манипуляции:
1.1 Вымыть ванночку теплой водой с мылом и ополоснуть ее горячей водой
Примечание: если купание производить в детском учреждении, то
– вымыть ванночку горячей водой с мылом и щеткой
– обработать ванночку 1% р-ром лизафина
– ополоснуть ванночку горячей водой
1.2 Налить в ванну воду t 36,5-37 градусов (проверить термометром)
1.3 Вымыть руки
2. Выполнение манипуляции:
2.1 Завернуть ребенка в пеленку:
– уложить ребенка себе на левую руку так, чтобы его голова лежала у Вас на средней трети предплечья, а кистью захватите левое плечо ребенка
– поддержать правой рукой ножки ребенка, осторожно погрузить ребенка в воду
2.2 Правой рукой мыть последовательно, постепенно снимая пеленку:
– волосистую часть головы, по направлению спереди назад
– шею
– руки
– туловище спереди и сзади
– ноги
Запомните! Особенно тщательно следует мыть естественные кожные складки.
2.3 Облить ребенка чистой водой t 36-36,5 градусов из кувшина
2.4 Завернуть ребенка в полотенце
3. Окончание манипуляции:
3.1 Обсушить кожу промокательными движениями
3.2 Одеть ребенка в чистую одежду соответственно возрасту
Техника обработки пупочной ранки
Цель:Способствовать заживлению пупочной ранки и ее рубцеванию; профилактике инфицирования пупочной ранки.
Показания:Отпадение пуповинного остатка, образование на его месте пупочной ранки.
Противопоказания: Нет.
Оснащение:
– Набор стерильных палочек с ватным тампоном (крафт – пакет или «укладка» из бикса)
– 3 % р-р перекись водорода, 95 % спирт
– Перчатки стерильные, маска
– 5% р-р перманганата калия
– Лоток для стерильного материала, лоток для использованного материала
Возможные проблемы пациента:Беспокойство ребенка, кровоточивость ранки, серозные или гнойные выделения, гиперемия кожи вокруг ранки.
Этапы:
1. Подготовка к манипуляции:
1.1 Объяснить маме смысл манипуляции.
1.2 Вымыть тщательно руки, наденьте перчатки, маску
1.3 Распеленать ребенка.
2. Выполнение манипуляции:
2.0 Осмотреть пупочную ранку.
2.1 Раздвинуть большим и указательным пальцем края ранки ( до конца манипуляции руку не убираем)
2.2 Обработать дно пупочной ранки стерильной палочкой, смоченной 3% р – ром перекиси водорода (или закапайте пипеткой 2-3 капли 3% р-ра перекиси водорода), опустить использованную палочку в лоток для использованного материала
2.3 Просушить дно ранки сухой стерильной палочкой, опустить ее в лоток для использованного материала
2.4 Обработать ранку 95 % этиловым спиртом, опустить палочку в лоток для использованного материала
2.5 Обработать пупочную ранку 5% р-ром калия перманганата не касаясь кожи, опустить в лоток для использованного материала
3. Окончание манипуляции:
3.1 Снять перчатки, поместить их в дез. раствор
3.2 Вымыть руки, осушить
3.3 Снять маску
Примечание:
1. Ранку обрабатывайте ежедневно до ее эпителизации.
2. Строго соблюдайте правила асептики.
3. При наличии изменений (кровоточивость, выделения из пупочной ранки) срочно сообщите врачу.
Источник
Во время прохождения лучевого или химиолучевого лечения важно качественно и сбалансировано питаться, потому что организм нуждается в дополнительной энергии для борьбы с болезнью. Но именно в этот период могут возникнуть осложнения, препятствующие комфортному приему достаточного количества пищи, например, лучевые ожоги на слизистой оболочке ротовой полости, на коже шеи.
Принимая пищу, пациенты могут испытывать очень сильные болевые ощущения в ротовой полости, поэтому начинают ограничивать себя в еде. Если вы заметили, что стали употреблять меньше пищи и жидкости, то незамедлительно сообщите об этом лечащему врачу. Поскольку такие изменения в питании могут привести к потере веса и нарушению работы всех органов и систем организма, и в далеко зашедших случаях приходится прерывать лечение, что крайне нежелательно. Чтобы этого избежать, еще до начала лечения необходимо решить вопросы, связанные с питанием. Для этого врач оценивает состояние пациента и прогнозирует его силы и общий статус, оценивает степень дисфагии – нарушения прохождения пищи по пищепроводящим путям из-за опухолевого процесса.
В некоторых ситуациях врач до начала химиолучевого лечения принимает решение об организации зондового питания: временной установке назогастрального зонда либо эндоскопической гастростомы.
Основная цель установки зонда – изолировать ротовую полость от контакта с пищей, что, в свою очередь, дает возможность сохранить целостность слизистых оболочек в ротовой полости и не травмировать обожженные ткани. Многие пациенты боятся и стараются избежать этой процедуры, но, по отзывам тех, кому пришлось с этим столкнуться, зонд — это спасение. Более того, многие пациенты, оценивая свое состояние, сами приходят к выводу, что им необходимо установить зонд. В этом случае необходимо подробно обсудить ситуацию с лечащим врачом.
Предлагаем ознакомиться с информацией, которая разъяснит, как жить с зондом, и, надеемся, что она развеет ваши опасения.
![]()
Существует два вида зондов для питания – назогастральный зонд и гастростома.
Для чего и в каких случаях организуют зондовое питание?
Как правило, зонд устанавливают для приема пищи:
- при невозможности достаточного питания через рот в процессе лучевого лечения (болевые ощущения, отек);
- при необходимости изоляции полости рта от приема пищи (мукозит III степени);
- при нарушении глотания и риске развития аспирационной пневмонии;
- после операций на гортани, пищеводе (в данной ситуации зонд необходим также для декомпрессии).
Положительные стороны питания через зонд:
- Вы сможете принимать достаточное количество пищи независимо от аппетита и вкуса, как известно, во время лечения аппетит часто снижен, а вкусовые ощущения искажены.
- Пища не будет раздражать слизистую полости рта и провоцировать болевые ощущения.
- Ваше состояние не осложнится аспирационной пневмонией.
- Вы не потеряете вес и свои силы.
- Вы сможете продолжать лечение без перерыва.
Помните, что правильное и достаточное питание снижает количество осложнений лечения и позволяет пройти полностью лучевую терапию в запланированный срок с удовлетворительным самочувствием.
Что такое назогастральный зонд?
Это трубка из специального нетоксичного материала. Конец зонда гладкий, запаян и закруглен, чтобы не травмировать слизистую, а по бокам – округлые отверстия для облегчения введения питания в зонд.
Зонды бывают разных размеров, и врач выбирает подходящий для каждого пациента. На зонде есть отметки, указывающие на его длину, по ним можно контролировать его расположение. Устанавливается зонд на различные сроки – до трех недель. Если предстоит более длительное зондовое питание, то проводят чрескожную эндоскопическую гастростомию.
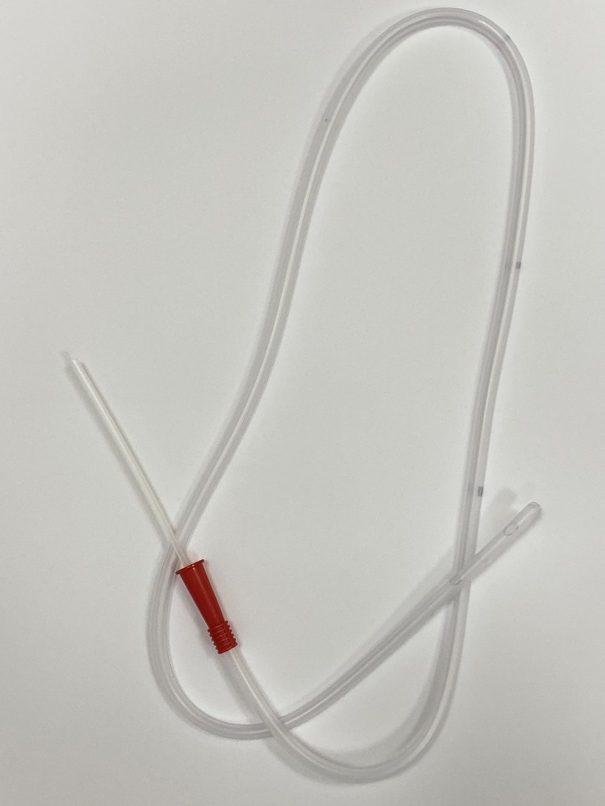
Как проходит постановка назогастрального зонда?
Эту манипуляцию выполняет лечащий врач или врач отделения эндоскопии, когда есть необходимость в эндоскопическом контроле. Зонд под местной анестезией заводится через носовой ход в глотку и медленно продвигается в желудок, при этом пациент помогает врачу, делая глотательные движения. При постановке не нужно оказывать сопротивление, поскольку это приносит еще больший дискомфорт.
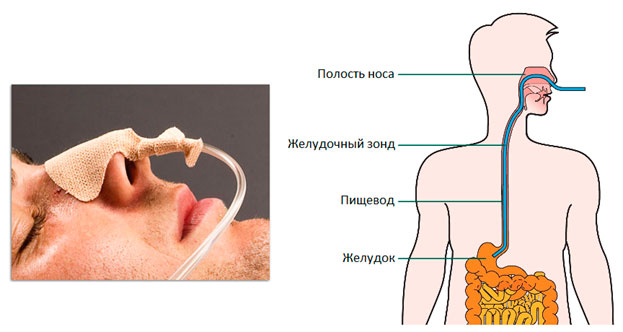
Что вы будете чувствовать?
Возможны несильные болевые ощущения в полости носа, глотке и рвотные позывы, но это испытывают не все пациенты. Важно слушать команды врача и правильно дышать ртом. Почти все пациенты удовлетворительно переносят и данную манипуляцию, и лечение с установленным зондом. Не волнуйтесь, носовое дыхание сохранится. Иногда требуется 2-3 дня, чтобы привыкнуть к зонду. В крайних случаях доктор может назначить обезболивающие, противорвотные препараты и спазмолитики. В первое время нужно прислушаться к себе и понять, в каком положении вам лучше находиться, чтобы снизить дискомфорт в данной зоне. Главное – сохранять спокойствие и не забывать, что это необходимая и временная мера. По мнению многих пациентов, их страхи перед постановкой зонда были сильно преувеличены.
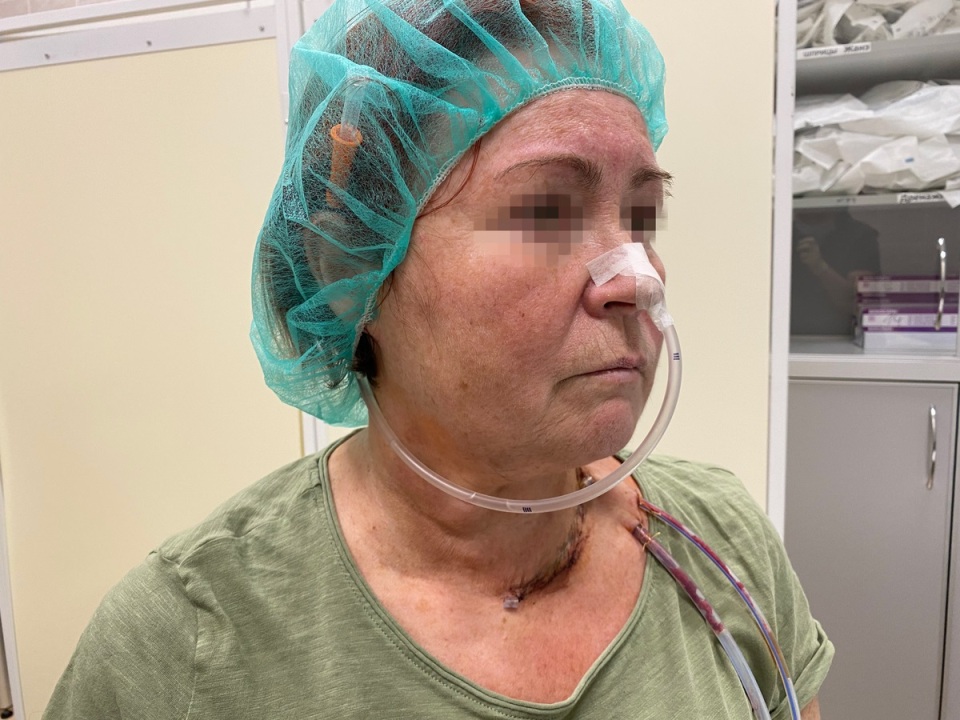
Особенности питания через назогастральный зонд
Будет ли мешать назогастральный зонд лучевому лечению?
Зонд не является препятствием для лучевого лечения.
Как удобнее носить назогастральный зонд?
Можно приобрести спортивную повязку на голову или сшить повязку из широкой резинки. Зонд в нерабочем положении заправляется под нее. Выходя на улицу, можно надевать медицинскую маску.
Особенности питания через гастростому
Что такое гастростома?
Чрескожная гастростома – это специальная система для питания через переднюю брюшную стенку и искусственный вход в полость желудка.

Как проходит чрескожная эндоскопическая гастростомия?
- Вся процедура выполняется под наркозом. На первом этапе проводится эзофагогастродуоденоскопия для исключения патологии верхних отделов желудочно-кишечного тракта, препятствующих установке гастростомы.
- Врач-эндоскопист, выполняющий осмотр желудка, определяет наиболее удобное место для установки гастростомы (передняя стенка нижней трети тела желудка) и обозначает «подсветкой» эндоскопа место установки гастростомы на коже.
- Врач-ассистент, ориентируясь на эндоскопическую «подсветку», проводит небольшой (около 7-9 мм) разрез в месте планируемой установки гастростомы и вводит тонкий пластиковый остроконечный стержень в желудок.
- Стержень внутри имеет канал, по которому в просвет желудка вводится проводник. Врач-эндоскопист захватывает проводник щипцами и, извлекая эндоскоп, выводит нить из желудка и пищевода в ротовую полость пациента. Другой конец нити удерживается врачом-ассистентом.
- К выведенной части проводника прикрепляется трубка гастростомы. Врач-ассистент, натягивая нить с противоположного конца, обеспечивает движение гастростомической трубки по пищеводу в желудок. При этом трубка гастростомы выводится на поверхность кожи и фиксируется к ней пластинкой, а плоская резиновая часть (канюля гастростомической трубки) плотно прижимается к стенке желудка изнутри. Таким образом, передняя стенка желудка оказывается соединенной с кожей передней брюшной стенки, а по пластиковой трубке можно вводить воду и питательные смеси непосредственно в просвет желудка.
- Длительность этой миниинвазивной процедуры – около одного часа, она проводится под постоянным эндоскопическим контролем для того, чтобы избежать осложнений.
- В течение первых суток с момента установки гастростомы не следует вводить через нее питательные смеси или любые другие жидкости.
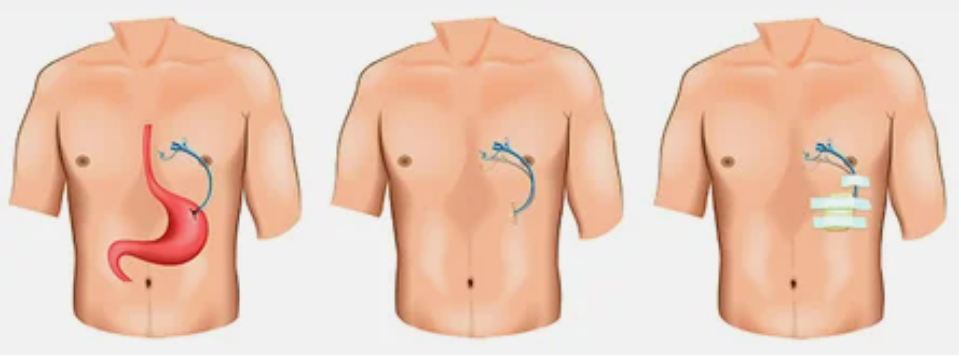
Что вы будете чувствовать?
Возможны небольшие болевые ощущения, которые легко снимаются обезболивающими препаратами, назначенными лечащим врачом.
Важно: питание через гастростому можно начинать только после разрешения лечащего врача. Количество пищи и частота введения в первые дни оговариваются дополнительно!
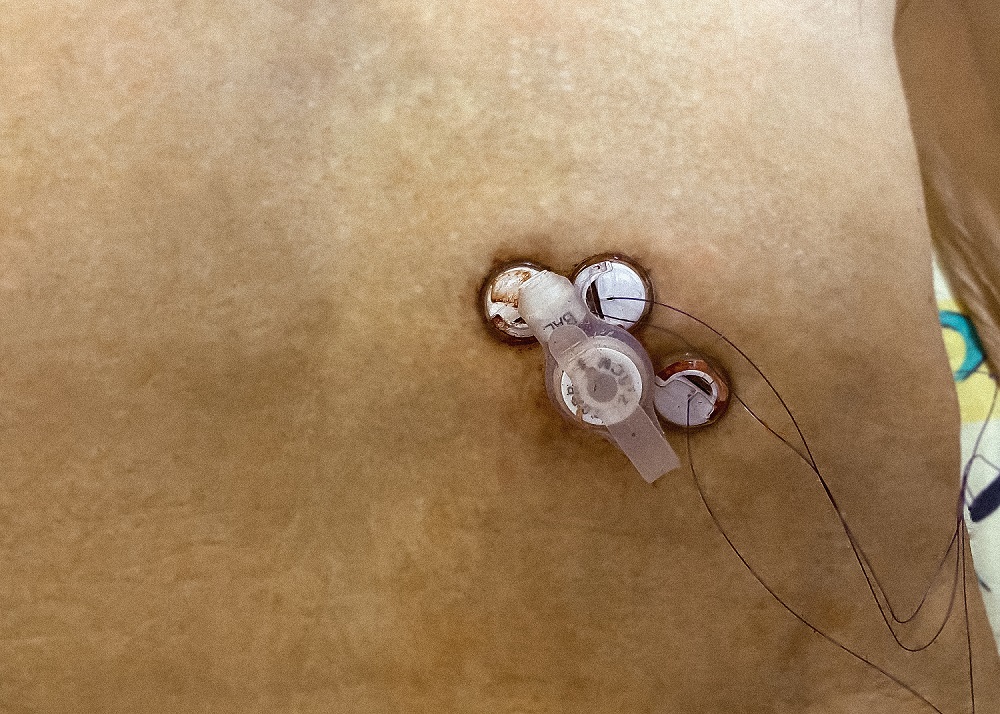
Как ухаживать за гастростомой?
- Регулярно меняйте стерильный перевязочный материал, размещенный вокруг места разреза между кожей и ограничителем. В течение первой недели перевязки осуществляют ежедневно, а затем – через день. Участок кожи вокруг стомы и фиксирующее устройство должны быть хорошо просушены. Каждый день поворачивайте пластиковый зонд на 180 градусов вокруг своей оси и двигайте его вверх и вниз на 1,0-1,5 см, чтобы он не прилипал к стенкам стомы.
- Следите за тем, чтобы внешний фиксирующий диск находился на расстоянии не менее чем 5 мм от поверхности кожи. Если вы набрали или снизили вес, возникает необходимость ослабить или затянуть фиксирующее устройство.
- После каждого приема пищи промывайте трубку гастростомы 20-40 мл воды. Зонд необходимо промывать через каждые 8 часов, даже если вы не вводили через него питательные смеси. Обработайте влажной салфеткой, а затем просушите кожу вокруг стомы и фиксатор, чтобы избежать инфицирования. Спросите у лечащего врача, какие именно дезинфицирующие средства для обработки кожи вам следует использовать.
- Если гастростомическая трубка выпала, срочно обратитесь к лечащему врачу.
Какую пищу можно принимать?
Пищу можно принимать только в жидком виде (консистенции сливок) и без комочков, чтобы не засорилась трубка. Помните, что еда должна быть с достаточным количеством качественного белка и полезными жирами (сливочное и растительное масло). Суточная калорийность должна составлять примерно 2000 ккал. Объем суточной нормы делится на равные порции по 150-200-300 мл, вводится каждые 2-3-4 часа и составляет примерно 2000 мл. Температура вводимой пищи должна быть примерно 40-45 градусов (исключение специализированные смеси, которые употребляются при комнатной температуре).
Основные блюда: блендерированные (тщательно измельченные) нежирные отварные овощи, разведенные бульоном, мясо, птица; жидкие протертые каши с добавлением сливочного масла.
Можно использовать детское мясное, овощное и фруктовое питание, разводя их до соответствующей консистенции сливками или бульоном. Также используйте молоко, кисломолочные продукты, сметану. Вареные яйца также можно измельчать и добавлять в пищу. В качестве питья можно использовать компоты, морсы, соки.
В нашем лечебном учреждении зондовый стол для вас приготовят на кухне. Лечащий врач при необходимости назначит нутритивную поддержку в виде готовых специализированных смесей и часть дневного рациона можно будет заменить ими. Также вы можете использовать свой блендер и самостоятельно готовить необходимые смеси из блюд, предложенных на общий стол. Принимая разведенную пищу, вы не нуждаетесь в дополнительном приеме жидкости, если не испытываете жажды, тем более что после каждого приема пищи необходимо промыть зонд 50-60 мл теплой воды.
Если у вас есть любимая еда или напиток (чай, кофе), то не отказывайте себе в удовольствии и добавляйте их к своему рациону.
Чем принимать пищу?
Вам выдадут два шприца Жане (150 мл), и теперь они будут служить в качестве посуды.

Что необходимо подготовить для приема пищи?
Вам понадобятся:
- готовая смесь, её температура должна быть примерно 40 градусов;
- питьевая вода комнатной или чуть теплее температуры;
- 2 шприца Жане;
- 2 емкости объемом 200 и 500 мл (бокал, кружка, стакан);
- ложка;
- салфетка;
- блендер (по желанию, для опытных пользователей).
Основные принципы зондового питания
- Перед приемом пищи обязательно проверяйте расположение назогастрального зонда и гастростомической трубки. Назогастральный зонд может легко выпасть. Запомните, какой он у вас длины, на какой отметке расположен зонд (отметки указаны на самом зонде). Гастростомическая трубка обычно фиксирована специальными внешними дисками, которые устанавливаются во время ее введения врачами -эндоскопистами.
- Введение пищи через зонд начинайте медленно. Если возникнут кашель или неприятные ощущения, то введение следует прекратить и позвать медсестру.
- Помните, что чем гуще еда, тем сложнее ее вводить – выбирайте самую удобную для вас консистенцию.
- Постепенно наращивайте разовый объем введенной пищи в зонд, ориентируясь на свои ощущения. Начинайте со 100-150 мл за прием каждые 2 часа и доводите в течение 2-3 дней до 300-400 мл (это примерно глубокая тарелка) в обычном режиме питания. За сутки должно получиться 2-2,5 л полезной еды вместе с жидкостью для промывания зонда.
- Вводите еду так медленно, как если бы вы ели эту порцию ложкой в обычной жизни.
- После еды промойте зонд теплой водой (примерно 50 мл).
- Постарайтесь не ложиться после еды примерно 60 минут.
- Следите за состоянием фиксирующей повязки. Если она размокла, следует обратиться к медсестре. Как правило, это требуется делать через день.
Последовательность действий при приёме пищи через зонд или гастростомическую трубку:
- Вымойте руки.
- Приготовьте или получите готовую смесь в необходимом количестве (используйте подготовленную емкость).
- Оцените визуально и с помощью ложки густоту и наличие комочков. Если смесь густая, то доведите ее до нужной консистенции бульоном или другой подходящей жидкостью. Комочки следует удалить.
- Убедитесь, что еда негорячая.
- Наберите в один шприц необходимое количество еды, в другой 50-60 мл воды (не пытайтесь выдавить весь воздух из шприца, обычно это заканчивается пятнами на стенах и на потолке, пузырек воздуха в питании не опасен!)
- Проверьте по метке, не изменилось ли расположение зонда или гастростомической трубки!
- Постелите пеленку на грудь (если у вас назогастральный зонд) и колени.
- Выньте заглушку из назогастрального зонда, либо откройте кран гастрстомической трубки, положите ее рядом.
- Подсоедините шприц, не дергая зонд или трубку гастростомы.
- Медленно начинайте введение смеси и следите за своими ощущениями. Придерживайте пальцами соединение зонд-шприц.
- Замените пустой шприц на шприц с водой и промойте зонд или гастростомическую трубку под давлением, чтобы хорошо его отчистить.
- Во время замены шприца или окончания промывки держите назогастральный зонд кончиком вверх на уровне рта, чтобы не вытекала введенная пища.
- Закройте зонд заглушкой, у гастростомической трубки также есть ключ для перекрытия просвета после приема пищи.
- Зафиксируйте назогастральный зонд под повязкой, перекройте гастростомическую трубку.
- Остатки смеси утилизируйте в ведро для пищевых отходов.
- Шприцы в разобранном виде необходимо промыть как обычную посуду и оставить для просушки.
- Вымойте руки.
Как принимать таблетки через зонд или гастростому?
Если вы принимаете таблетки, то их также можно вводить через зонд в толченом и разведенном виде. В каждом конкретном случае нужно посоветоваться с лечащим врачом.
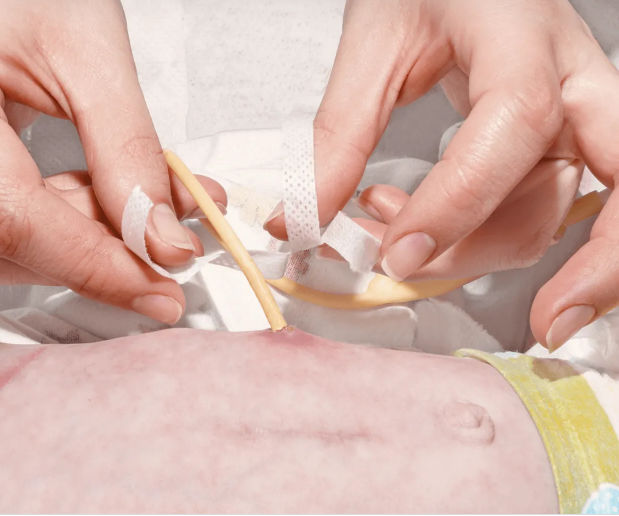
Нестандартные ситуации:
- Если засорился зонд или трубка гастростомы, попробуйте промыть их теплой водой, двигая поршень туда-обратно. Не давите слишком сильно! Сообщите о проблеме медсестре.
- Если шприц пришел в негодность, обратитесь к медсестре.
- Если питание через зонд вызвало у вас диарею, сообщите об этом медсестре или лечащему врачу.
Заключение
Мы постарались ответить на самые частые вопросы о зондовом питании. Но поскольку каждый человек индивидуален, могут возникнуть ситуации, не описанные в нашей памятке. Мы, врачи и медсестры отделения опухолей головы и шеи, на протяжении всего лечения будем рядом с вами и готовы помочь в любой, даже самой нестандартной ситуации.
Использованная литература:
1. Гроздова Т.Ю.Диетотерапия до и после операции [Электронный ресурс] /Т.Ю.Никитина//Практическая диетология.-2013.-№3.
2. Интернет ресурс
Авторы:
Медсестринский состав отделения ОГШ НМИЦ онкологии им. Н.Н. Петрова:
- Корнеева Ольга Сергеевна
- Василькова Наталия Сергеевна
- Степанова Елена Николаевна
- Кабанова Лариса Валерьевна
- Норочевская Инга Васильевна
- Полякова Оксана Николаевна
- Игнашова Надежда Борисовна
Источник
