Местные анестетики показания противопоказания

Показания:
При массовом
поступлении больных и ограниченном
контингенте анестезиологов (исключая
спинальную и перидуральную);В
амбулаторно-поликлинической практике
в случае невозможности послеоперационного
наблюдения за больными (исключая
спинальную и перидуральную);При проведении
ургентных вмешательств (из-за недостаточной
полноты обследования и неточных данных
о сроках приема пищи);В случае, если
местное обезболивание облегчает
выполнение самого вмешательства
(гидравлическая препаровка);При выраженных
дистрофических или токсических
поражениях важнейших паренхиматозных
органов;По психологическим
мотивам (отказ больного от общей
анестезии);При необходимости
избежать “послеоперационной болезни”
(у пожилых больных с гиперкоагуляционным
синдромом);В случаях, если
проведение квалифицированного общего
обезболивания затруднено.
Противопоказания:
Эмоциональная
лабильность больного;Детский возраст
оперируемого (до II—12
лет);Инфицированность
тканей в зоне предполагаемой анестезии;Деформация на
месте предполагаемой блокады;Септикопиемия;
Поражения нервной
системы;Геморрагический
синдром, в том числе после антикоагулянтной
терапии;Повышенная
чувствительность к данному местному
анестетику;Отсутствие должного
контакта с больным (при глухо-немоте,
сильном опьянении);Психические
заболевания больного.Выраженная анемия
и гипотония являются противопоказаниями
к спинальной анестезии.
Преимущества
местной анестезии:
а) безопасность;
б) простота методики
(не требуется участия других лиц, наличия
сложной аппаратуры);
в) дешевизна.
Недостатки:
а) невозможно
управлять функциями организма при
обширных травматических операциях,
особенно на органах грудной полости;
б) трудно произвести
ревизию при операциях на органах брюшной
полости, так как нет расслабления
мускулатуры;
в) не всегда можно
добиться полного обезболивания (операции
в области рубцово измененных тканей и
др.);
г) у больных с
неустойчивой психикой нежелательно
сохранение сознания во время операции.
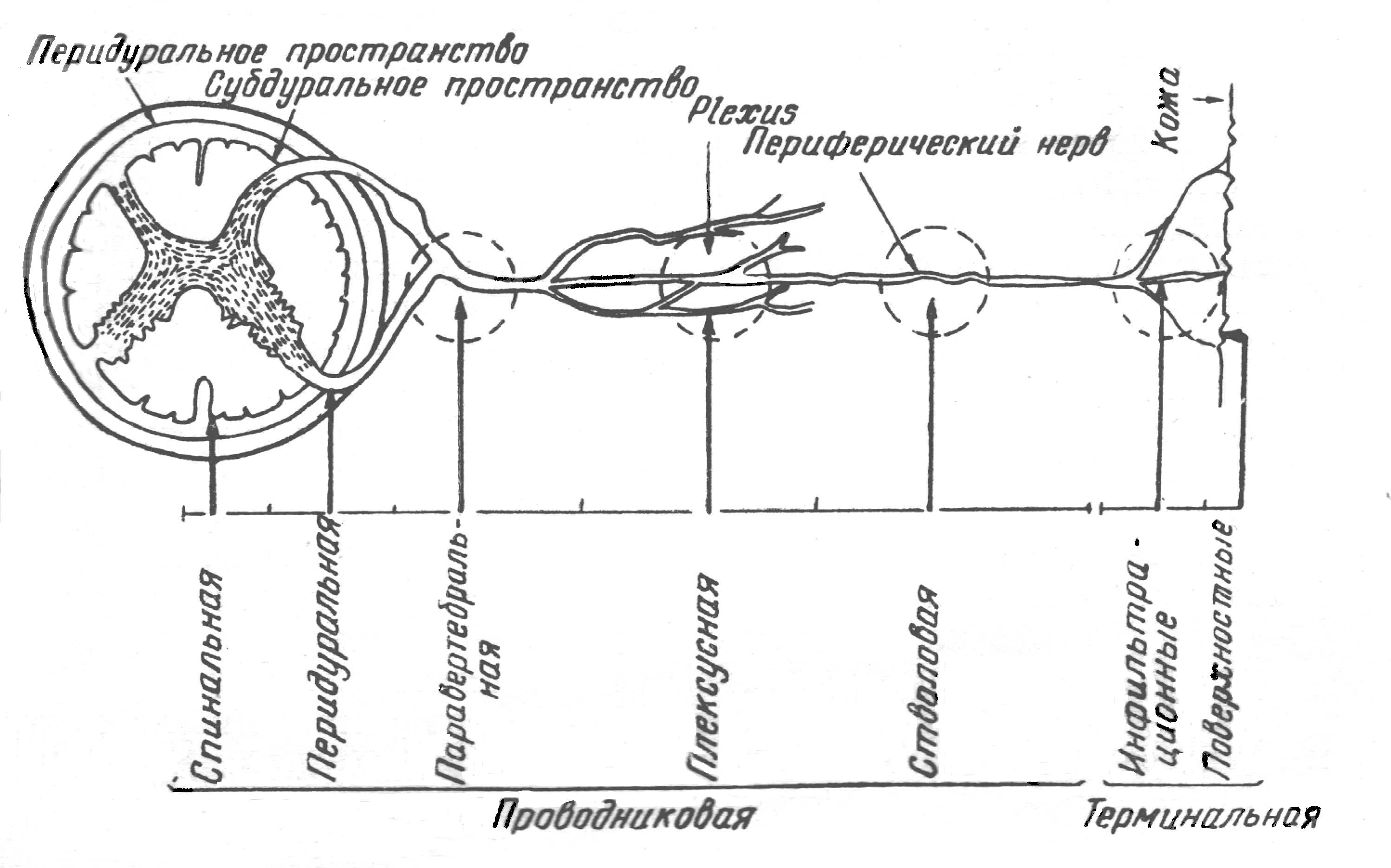
Разновидности местной анестезии:
а) поверхностная
(терминальная),
б) инфильтрационная,
в) регионарная
(проводниковая)
стволовая,
плексусная,
внутрикостная,
внутривенная,
внутриартериальная,
ганглионарная
(зпидуральная и субарахноидальная
анестезия).
*внутрикостная и
внутривенная регионарные анестезии
практически не применяются и представляют
в настоящее время лишь исторический
интерес.
В клиническом
течении всех видов местной анестезии
выделяются следующие стадии:
1) введение
анестезирующего вещества;
2) выжидание
(действие анестезирующего вещества на
нервные элементы тканей);
3) полное обезболивание;
4) восстановление
чувствительности.
ПОВЕРХНОСТНАЯ
АНЕСТЕЗИЯ
Поверхностная,
или терминальная анестезиявозможна
только при операциях и манипуляциях на
слизистых оболочках, которые смазывают
или орошают раствором анестетика.
Поэтому этот метод в основном
применяется в офтальмологии, отоларингологии
и урологии. Для анестезии используют
0,25—3% растворы дикаина, 5% раствор
ксикаина, 10% раствор новокаина. Для
поверхностной анестезии кожи применяют
метод замораживания хлорэтилом.
В хирургической
клинике поверхностная анестезия наиболее
часто применяется при бронхологических
исследованиях (бронхоскопия, бронхография,
бронхоспирометрия) и лечебных процедурах
(эндотрахеальные вливания лекарственных
веществ), а также эзофагоскопии,
гастроскопии и дуоденоскопии.
ИНФИЛЬТРАЦИОННАЯ
АНЕСТЕЗИЯ
Всеобщее
распространение получил метод
инфильтрационной анестезии по А. В.
Вишневскому. В основе его лежит послойная
тугая инфильтрация тканей с учетом
распространения раствора новокаина по
фасциальным футлярам — «тугой ползучий
инфильтрат».
Используются
слабые растворы новокаина — 0,25 и 0,5%
растворы до 1 и более литра на операцию,
причем большая часть раствора вытекает
при разрезе, что предупреждает
интоксикацию. 0,25% раствор новокаина
готовят на слабо гипотоническом растворе
по прописи А. В. Вишневского.
5,0 Natrii chloridi
0,075 Kalii chloridi
0,125 Сalciichloridi
1000,0 Aq.destill.
2,5 Novocaini
Инфильтрационная
анестезия по методу А. В. Вишневского
включает следующие этапы:
внутрикожная
анестезия по линии разреза с помощью
тонкой иглы с образованием «лимонной
корочки»;тугая инфильтрация
подкожной клетчатки;после разреза
кожи и подкожной клетчатки введение
новокаина под апоневроз;после рассечения
апоневроза инфильтрация мышц;после вскрытия
брюшной полости инфильтрация париетальной
брюшины.
При анестезии по
А. В. Вишневскому «операция идет при
постоянной смене ножа и шприца. Наряду
с полным обезболиванием, тугой ползучий
инфильтрат обеспечивает и гидравлическую
препаровку тканей.
Регионарная
анестезия
Достоинства
регионарноых методов анестезии
Надёжная
интраоперационная анестезия за счёт
фармакологического контроля боли на
спинальном или периферическом уровне.Эффективная
вегетативная блокада с минимальным
влиянием на гомеостаз, эндокринно-метаболическая
стабильность, предотвращение
патологических рефлексов из операционного
поля.Возможность
использования управляемой седации
различной степени, а не выключение
сознания, что обязательно при проведении
общей анестезии.Сокращение
восстановительного периода после
анестезии, повышение комфортности
послеоперационного периода (отсутствие
тошноты, рвоты, снижение потребности
в наркотиках, раннее восстановление
ментальной функции и двигательной
активности).Снижение частоты
послеоперационных лёгочных осложнений,
более быстрое восстановление функции
желудочно-кишечного тракта по сравнению
с тем, что происходит после комбинированной
общей анестезии.Уменьшение риска
возникновения тромбоза глубоких вен
голени (ТГВГ) и тромбоэмболии лёгочной
артерии (ТЭЛА).Сохранение
контакта с пациентом во время операции.После ортопедических
и травматологических вмешательств,
выполняемых в условиях регионарной
анестезии, оптимизированы условия для
иммобилизации повреждённой конечности.Ещё более значимым
представляется преимущество регионарной
анестезии в акушерстве: роженица
психологически присутствует при родах
в условиях полной аналгезии, отсутствует
депрессия плода, возможен ранний контакт
матери и новорожденного.Регионарная
анестезия исключает риск развития
злокачественной гипертермии, триггером
которой являются релаксанты и
ингаляционные анестетики.Регионарная
анестезия обладает меньшим потенциалом
индукции системной воспалительной
реакции и иммунодепрессивным эффектом
по сравнению общей анестезией.Экологическая
целесообразность применения регионарной
анестезии – снижение «загрязнения»
операционных.При использовании
регионарной анестезии отмечено
статистически достоверное укорочение
сроков пребывания больных в ОИТ и
длительности госпитального лечения.
В целом следует
отметить, что широкое применение
регионарной анестезии позволяет на
рациональной основе ограничить
«всепоказанность» комбинированного
эндотрахеального наркоза и избежать
тем самым нежелательных последствий
этого метода.
Для регионарной
анестезии действует принцип: чем
проксимальнее, тем эффективнее, чем
дистальнее, тем безопаснее (Гилева В.М.,
1995).
П р о в о д н и к о
в а я а н е с т е з и я (стволовая и анестезия
сплетений) считается самой безопасной.
Основными показаниями для проводниковой
анестезии являются оперативные
вмешательства на конечностях (ортопедия,
травматология, оперативная флебология,
операции на артериях и т.д.) и в
челюстно-лицевой области, которые
включают весь диапазон хирургических
вмешательств, начиная от стоматологии
и кончая сложнейшими реконструктивными
операциями.
Соседние файлы в папке Методические разработки для студентов
- #
10.03.2016289.28 Кб46~WRL0001.tmp
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
В медицине местной анестезией называют временное «отключение» чувствительности тканей в месте проведения процедур, которые могут вызвать острую боль или сильный дискомфорт. Достигается это путем блокады рецепторов, отвечающих за формирование болевого импульса, и чувствительных волокон, по которым проводятся эти импульсы проводятся в головной мозг.
Что такое местная анестезия
Главная отличительная особенность местной анестезии – нахождение человека в сознании во время ее действия. Этот вид анестезии действует на рецепторы, которые расположены ниже уровня груди. Помимо полного обезболивания местная анестезия позволяет устранить и другие тактильные ощущения, включая температурное воздействие, давление на ткани или их растяжение.

Проведение местной анестезии возможно на следующих участках:
- на поверхности слизистых оболочек различных органов – трахеи, гортани, мочевого пузыря, бронхов и так далее;
- в толще ткани – костных, мышечных или мягких;
- по направлению нервного корешка, выходящего за границы оболочки спинного мозга.
- в проводящих импульс нервных клетках спинного мозга.
Главная цель, которую преследует проведение местной анестезии, – блокирование возникновения импульсов и их передачи с сохранением сознания.
Виды местной анестезии
В медицине встречаются следующие разновидности анестезии, отличающиеся по некоторым признакам и сфере применения:
- терминальная;
- инфильтрационная;
- регионарная;
- внутрисосудистая.
Каждая разновидность имеет перечень показаний и противопоказаний, которые необходимо учитывать при их проведении.
Терминальная анестезия
Этот вид известен также как аппликационная или поверхностная анестезия. Основные сферы применения – стоматология, гастроэнтерология и проктология. От других видов терминальная местная анестезия (наркоз) отличается методом проведения: анестетики в форме спрея, геля или мази наносятся на поверхность кожного покрова или слизистых оболочек.
В проктологии местноанестезирующие гели и спрей (Катетджель, Лидохлор, Лидокаин и др.) используются при проведении проктологического осмотра и диагностических манипуляций: ректального осмотра, аноскопии, ректороманоскопии. Исследование при этом становится практически безболезненным. Также местная анестезия в проктологи применяется при проведении некоторых лечебных манипуляций: латексного лигирования геморроидальных узлов, склеротерапии геморроя, инфракрасной коагуляции внутренних геморроидальных узлов, а также при биопсии из прямой кишки.

Инфильтрационная анестезия
Применяется в стоматологии и хирургии, и представляет собой введение специальных растворов в мягкие ткани. Результатом проведения процедуры, помимо выраженного анестетического эффекта,становится повышение давления в тканях, и, как следствие, сужение кровеносных сосудов в них.
Регионарная анестезия
Этот вид подразумевает введение анестетика вблизи крупных нервных волокон и их сплетений, благодаря чему происходит обезболивание на локализованных участках. Она подразделяется на следующие виды местной анестезии:
- проводниковая, с введением препаратов возле ствола периферического нерва или нервного сплетения;
- спинальная, с введением препаратов в пространство между оболочками спинного мозга и «отключает» болевые рецепторы на обширном участке тела;
- эпидуральная анестезия, с введением лекарств в пространство между спинным мозгом и стенками спинномозгового канала через специальный катетер.

Внутрисосудистая анестезия
Применяется преимущественно при хирургических вмешательствах на конечностях. Введение препаратов возможно только при наложении кровоостанавливающего жгута. Анестетик вводится в кровеносный сосуд, расположенный вблизи нерва, отвечающего за чувствительность конечности на участке ниже места введения препарата.
Последние годы, в связи с появление более эффективных местных анестетиков, существенно увеличилось количество проктологических операций, проводимых с использование местных анестетиков. Кроме того, нашими специалистами разработана методика комбинированного наркоза – сочетание местной анестезии и внутривенного наркоза. Это существенно снижает токсичность общего наркоза и уменьшает выраженность болевого синдрома в послеоперационном периоде, что позволяет пациенту быстрее восстановиться после операции.
Наиболее часто при проведении проктологических операции (геморроидэтомии, иссечении анальных трещин, небольших параректальных свищей, полипов прямой кишки) применяется параректальная блокада, а также спинальная анестезия.
Препараты для местной анестезии
Для осуществления местного обезболивания применяются следующие препараты:
- Новокаин;
- Дикаин;
- Лидокаин;
- Тримекаин;
- Бупивакаин;
- Наропин;
- Ультракаин.
Каждый из них эффективен при проведении определенного вида анестезии. Так, Новокаин Дикаин и Лидокаин чаще применяются при необходимости обезболить кожные покровы и слизистые, в то время как более мощные препараты, такие как Наропин и Бупивакаин, используются для спинальной и эпидуральной анестезии.

Показания к проведению местной анестезии
Все методы местной анестезии имеют одинаковый перечень показаний, и применяются при необходимости на короткое время (до полутора часов) обезболить определенную область. Использовать их рекомендуется:
- для проведения хирургического не полостном вмешательстве или небольших полостных операций, длительность проведения которых не превышает 60-90 минут;
- при непереносимости общего наркоза;
- если пациент находится в ослабленном состоянии;
- при необходимости проведения диагностических процедур на фоне выраженного болевого синдрома;
- при отказе пациента от общего наркоза;
- у пациентов в пожилом возрасте;
- когда нельзя использовать общий наркоз.

Противопоказания
Противопоказаниями к проведению местной анестезии являются следующие состояния:
- нервное возбуждение;
- психические заболевания;
- непереносимость анестетиков;
- детский возраст.
Не используют местное обезболивание и при большом объеме лечебных или диагностических манипуляций, которые могут занять много времени.
Возможные осложнения при использовании местной анестезии
Использование местных анестетиков несет определенные риски, в число которых входят несколько типов осложнений:
- поражение ЦНС и проводящей системы сердца;
- повреждение тканей позвоночника, нервных корешков и оболочки спинного мозга;
- нагноения в месте введения анестетика;
- аллергические реакции.
В большинстве случаев перечисленные проблемы возникают при нарушении техники проведения анестезии, или при недостаточно полном сборе анамнеза.
Как задать вопрос специалисту
Более подробно узнать о видах и методах проведения местной анестезии в нашей клинике можно у врача анестезиолога, проконсультироваться с которым можно в режиме онлайн. Заполните расположенную ниже форму с указанием адреса своей электронной почты, чтобы узнать больше информации от специалиста.
Амбулаторная проктология в Санкт – Петербурге. Консультация проктолога, современные методы лечения геморроя.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 29 апреля 2016; проверки требуют 10 правок.
Местное обезболивание (местная анестезия) — вид анестезии, сущность которого заключается в блокаде болевых и иных импульсов из области оперативного вмешательства путём прерывания нервной передачи.
Методы[править | править код]
Терминальная (поверхностная, аппликационная)[править | править код]
При данном методе осуществляется блокада рецепторов нервных окончаний. Достигается обработкой поверхностей тканей или слизистых растворами местных анестетиков путём смазывания или орошения (чаще используется 10 % раствор лидокаина). Широко распространена в офтальмологии и оториноларингологии, а также при проведении эндоскопических исследований.
Инфильтрационная[править | править код]
При данном методе осуществляется блокада как рецепторов, так и мелких нервов. Ткани послойно инфильтрируются (пропитываются) раствором местного анестетика с помощью шприца и иглы. Одну из методик подобного вида обезболивания, под названием метод «тугого ползучего инфильтрата», разработал известный советский хирург Вишневский Александр Васильевич.
Не рекомендована в гнойной хирургии (нарушение правил асептики), онкологии для операции по поводу злокачественных опухолей (нарушение правил абластики)
Проводниковая (регионарная)[править | править код]
При данном методе осуществляется блокада нервных стволов и сплетений выше места операции путём введения раствора местного анестетика в близлежащие ткани (периневрально) с последующим его распространением вдоль нервных структур. В отличие от инфильтрационной, время наступления регионарной анестезии отсрочено на некоторое время (до 45 минут, в зависимости от вида анестетика и действий врача[1]).
Местные анестетики[править | править код]
Разделяются на препараты эфирного и амидного ряда.
Эфиры:
— прокаин (новокаин)
— бензокаин (анестезин)
Амиды:
— лидокаин (ксилокаин)
— артикаин (ультракаин) — в комбинации с адреналином используется в стоматологии
— бупивакаин (маркаин)
— ропивакаин (наропин)
Показания[править | править код]
— небольшие по объему и продолжительности оперативные вмешательства в амбулаторных и стационарных условиях;
— у лиц с противопоказаниями к общей анестезии;
— при манипуляциях, выполняемых в отсутствии врача-анестезиолога специалистами других хирургических специальностей;
— военно-полевые условия.
Противопоказания[править | править код]
— непереносимость местных анестетиков;
— психические заболевания;
— психомоторное возбуждение;
— ранний детский возраст;
— нарушение функции дыхания (может понадобиться искусственная вентиляция легких);
— операции, требующие введения миорелаксантов для полного расслабления мышц тела и конечностей;
— отказ пациента.
Местная анестезия в стоматологии[править | править код]
Виды местной анестезии[править | править код]
- Аппликационная анестезия — в основном используется для обезболивания слизистой при незначительных вмешательствах (например вкол иглы). Для этого используются гели или спреи (лидокаин 10 %, бензокаин 20 %). Анестезия наступает через 2—3 минуты.
- Инфильтрационная анестезия — при этой анестезии анестетик вводится под слизистую или кожу, следовательно обезболивает небольшой участок. С помощью такого способа можно обезболить слизистую, надкостницу, зубы. Жевательные зубы на нижней челюсти у взрослых пациентов с трудом поддаются инфильтрационной анестезии, для них предпочтительнее проводниковая или интралигаментарная.
- Проводниковая анестезия — позволяет обезболить большой участок при малых дозах анестетика. Для этого создаётся депо анестетика непосредственно у нерва (при входе в кость или при выходе из неё), зону иннервации которого необходимо обезболить.
- Интралигаментарная анестезия — с помощью этой анестезии анестетик вводят в круговую связку зуба (на 1 зуб 2—4 инъекции, каждая по 0,2 мл).
- Внутрипульпарная анестезия – инъекция производится в полость зуба, после вскрытия пульпарной камеры. Наступает через несколько секунд.
- Внутрикостная анестезия – вкол иглы осуществляется в губчатую костную ткань после перфорации кортикальной пластинки (бором или специальным перфоратором).
Показания[править | править код]
- Лечение кариеса, некариозных поражений, пульпита, периодонтита.
- Пародонтологические операции (закрытый и открытый кюретаж, гингивопластика, устранение рецессий десны, направленная тканевая регенерация).
- Протезирование витальных (живых) зубов несъёмными конструкциями (коронками, вкладками, накладками, мостовидными протезами).
- Удаление зубов, имплантация, наращивание костной ткани, зубосохраняющие операции (резекция верхушки, ампутация корня, гемисекция), проведение разрезов при периостите, перикороните, вскрытие абсцессов и флегмон, удаление кист и опухолей.
Примечания[править | править код]
Литература[править | править код]
- Петров С. В., Общая хирургия, СПб, Издательский дом «Питер», 2002 г., стр. 332—336
- Анестезиология и реаниматология, под ред. Долиной О. А., М. ГЭОТАР-Медиа, 2006 г., стр. 212—224
Источник
