Миорелаксанты антидеполяризующего действия побочные

В лечении болевого синдрома, связанного со спазмом скелетных мышц, незаменимыми средствами выступают мышечные миорелаксанты. Благодаря расслабляющему мышцы действию они нашли широкое применение в хирургии как компонент наркоза, неврологии, ревматологии, реабилитации, лечебной физкультуре и пр.
Миорелаксанты для снятия мышечных спазмов чаще назначаются пациентам с грыжей межпозвонкового диска и другими проявлениями остеохондроза позвоночника в качестве дополнения к основным обезболивающим препаратам.
Классификация миорелаксантов
Все мышечные релаксанты можно разделить по нескольким принципам.
По своему механизму действия выделяют:
Деполяризующие (вызывающие избыточное раздражение нервно-мышечных соединений с последующей их невосприимчивостью к новым нервным стимулам; вводят мышцы в состояние спастического паралича):
- суксаметония бромид;
- суксаметония хлорид;
- суксаметония йодид.
Антидеполяризующие (вызывающие расслабление мышц путем блока нормальной деятельности нервно-мышечных соединений):
- пипекурония бромид;
- рокуроний;
- векуроний;
- мивакурий;
- атракурий.
В списке миорелаксантов выделяют центральный и периферический их подтипы
- Миорелаксанты центрального действия осуществляют свой лечебный эффект на уровне спинного и головного мозга (т.е. центральной нервной системы), а именно в области скопления двигательных нейронов (передние рога серого вещества спинного мозга), ретикулярной формации ствола мозга.
- Периферические миорелаксанты подавляют химические реакции непосредственно в месте передачи импульса с нейрона на мышцу – в нервно-мышечном синапсе.
К центральным миорелаксантам относят следующие препараты:
Толперизон
Противопоказан беременным и кормящим грудью пациенткам, детям до 3-х лет, пациентам с миастенией. Продажа по рецепту.
 Калмирекс табсТаблетки (50, 150 мг): по 50 мг х 2-3 раза в сутки внутрь после приема пищи с постепенным увеличением суточной дозировки до 150 мг х 2-3 раза. |
 МидокалмТаблетки (50, 150 мг): по 50 мг х 2-3 раза в сутки внутрь после приема пищи с постепенным увеличением суточной дозировки до 150 мг х 2-3 раза; для детей – по 5 мг на 1 кг массы тела в сутки (см. подробную инструкцию Мидокалм). |
 ТолизорКапсулы (50, 150 мг): по 50 мг х 2-3 раза в сутки внутрь после приема пищи с постепенным увеличением суточной дозировки до 150 мг х 2-3 раза. |
 ЛидамитолРаствор для внутримышечного и внутривенного введения: вводить внутримышечно по 100 мг х 2 раза в сутки, внутривенно – по 100 мг х 1 раз в сутки. |
Баклофен
Противопоказан беременным и кормящим грудью пациенткам, детям до 18-ти лет. Продажа по рецепту.
 БаклосанТаблетки (10, 25 мг): по 5 мг х 3 раза в сутки внутрь во время приема пищи с постепенным увеличением суточной дозировки до эффективной, но не более 100 мг. |
 Лиорезал интратекальныйРаствор для интратекального введения (в субарахноидальное пространство): по 25-50 мкг с последующей индивидуальной коррекцией дозировки через люмбальную пункцию или люмбальный катетер; применение только при неэффективности таблетированных миорелаксантов у пациентов с выраженной спастичностью. |
Тизанидин
Противопоказан беременным и кормящим грудью пациенткам, детям до 18-ти лет. Также продажа по рецепту.
 СирдалудТаблетки (2, 4 мг): по 2 мг х 3 раза в сутки внутрь во время приема пищи с постепенным увеличением суточной дозировки до эффективной, но не более 36 мг. |
 ТизанилТаблетки (2, 4,6 мг): по 2-4 мг х 3 раза в сутки внутрь во время приема пищи с постепенным увеличением суточной дозировки до эффективной, но не более 36 мг; при клинической необходимости возможен прием дополнительной дозировки перед сном. |
 ТизалудТаблетки (2, 4 мг): по 2-4 мг х 3 раза в сутки внутрь во время приема пищи с постепенным увеличением суточной дозировки до эффективной, но не более 36 мг; при клинической необходимости возможен прием дополнительной дозировки перед сном. |
Миорелаксанты не выпускаются в форме мазей или гелей, их можно встретить в пероральной (таблетки, капсулы) и парентеральной форме. Это связано с затруднением доставки действующего вещества в мышцы при накожном нанесении лекарства.
Периферические миорелаксанты, к которым относят антидеполяризующие вещества, применимы:
- В хирургической и анестезиологической практике в рамках наркоза и премедикации.
- Для снятия боли при шейном или поясничном остеохондрозе, а также при грыже позвоночника патогенетически оправданными и лучшими миорелаксантами выступают лекарства центрального типа действия.
Показания к назначению
Чаще всего миорелаксанты применяются с целью снятия мышечного спазма как препараты при остеохондрозе различных отделов позвоночного столба. Тонус околопозвоночных мышц при данной патологии увеличивается из-за рефлекторного механизма, заложенного природой. В ответ на раздражение специального нерва в межпозвонковых дисках мышцы как бы пытаются «укрепить» разбалансированный участок, а вследствие длительного их напряжения возникает болевое ощущение.
Обычно нерв раздражается:
- Краевыми костными выростами по периметру позвонков.
- Нестабильностью и смещением одного позвонка по отношению к нижележащему позвонку (спондилолистез).
- Выбуханием (протрузия) или выпадением (экструзия) части межпозвонкового диска, при этом при грыже поясничного или шейного отдела позвоночника зачастую требуется оперативное лечение, а миорелаксанты становятся частью послеоперационных назначений.
Миорелаксанты для лечения болей в шее и для дискомфорта в спине устраняют болезненный спазм, провоцируемый структурными изменениями в позвонках.
Действие миорелаксантов полезно и при повышении тонуса мышц вследствие черепно-мозговой травмы, перенесенного ишемического или геморрагического инсульта, рассеянного склероза, менингита, детского церебрального паралича, в ходе реабилитации после удаления опухолей головного и спинного мозга. В этих случаях снятие мышечной боли помогает не только улучшить качество жизни пациента, но и побороть спастичность мышц, препятствующую полноценной реабилитационной программе.
Также препараты миорелаксантов незаменимы в анестезиологической практике (интубация трахеи, искусственная вентиляция легких, расслабление мышц с целью проведения хирургического вмешательства), помогают при костных переломах (репозиции костных отломков), сложных эндоскопических исследованиях.
Побочное действие
- Аллергическая реакция на действующее вещество.
- Головокружение, головные боли, нарушение сознания (от угнетения до перевозбуждения).
- Понижение уровня артериального давления, сердцебиение.
- Диспепсия (тошнота, рвота, диарея, запоры).
Миорелаксанты при местных мышечных спазмах
Широкое применение получили препараты ботулинических токсинов, способные снять локальные мышечные спазмы. Они являются основной группой лекарственных препаратов, назначаемых при:
- блефароспазме;
- лицевом гемиспазме;
- страбизме (косоглазии);
- спастической кривошее;
- местном мышечном напряжении в конечностях.
Препараты блокируют передачу нервного импульса на уровне нервно-мышечных синапсов. Такие миорелаксанты для лица часто встречаются в косметологической практике с целью коррекции мимических морщин и кожных несовершенств. Продажа по рецепту только в учреждениях специального профиля.
 ЛантоксБотулинический нейротоксин типа А |
 КсеоминБотулинический токсин типа А |
 БотоксБотулинический токсин типа A + гемагглютинин |
 ДиспортБотулинический токсин типа A + гемагглютинин |
Народные рецепты в лечении спазма мышц
Как дополнительный лечебный способ возможно применение народных методов, чаще всего основанных на приготовлении отваров или настоев на лекарственных травах:
- Отвар из адониса (прием по одной столовой ложке х 2 раза в сутки).
- Отвар на березовых почках (один стакан распределить на двое суток).
- Отвар из листьев липы (50 грамм листьев залить кипящей водой, дать настояться в течение получаса, принимать по 2 раза в сутки, предварительно отцедив).
- Настойка из тимьяна (15 грамм залить кипятком, прием отвара трижды в сутки).
- Отвар из маковых лепестков (измельченные до состояния порошка маковые листья добавить в разогретое молоко, подержать на огне, далее добавить мед и употреблять в течение недели).
Применение миорелаксантов при остеохондрозе – распространенный метод лечения болевого вертеброгенного синдрома. Удобная форма выпуска в виде таблеток и капсул, а также доступные цены обеспечивают высокую приверженность пациентов к этим препаратам. Параллельно с назначением данной группы обязательны лечебные физические упражнения как компонент реабилитационных мероприятий для улучшения эффекта от фармакологической терапии.
Источник
Мышечные релаксанты или миорелаксанты — это препараты, приводящие к расслаблению поперечно-полосатых мышц.
Классификация миорелаксирующих веществ.
Общепринятой является классификация, в которой миорелаксанты разделяют на центральные и периферические. Механизм действия этих двух групп различается уровнем воздействия на синапсы. Центральные мышечные релаксанты влияют на синапсы спинного и продолговатого мозга. А периферические — непосредственно на синапсы, передающие возбуждение мышце. Кроме вышеперечисленных групп существует классификация, разделяющая миорелаксанты в зависимости от характера воздействия.
Центральные миорелаксанты не получили распространения в анестезиологической практике практике. А вот препараты периферического действия активно применяются для расслабления скелетной мускулатуры.
Выделяют:
- деполяризующие миорелаксанты;
- антидеполяризующие миорелаксанты.
Существует также классификация по длительности действия:
- ультракороткие — действуют 5-7 минут;
- короткие — менее 20 минут;
- средние — менее 40 минут;
- длительного действия — более 40 минут.
Ультракороткими являются деполяризующие миорелаксанты: листенон, сукцинилхолин, дитилин. Препараты короткого, среднего и длительного действия в основном недеполяризующие миорелаксанты. Короткодействующие: мивакуриум. Среднего действия: атракуриум, рокурониум, цисатракуриум. Длительного действия: тубокурорин, орфенадрин, пипекуроний, баклофен.
Механизм действия миорелаксантов.
Недеполяризующие миорелаксанты еще называют недеполяризующими или конкурентными. Это название полностью характеризует их механизм действия. Миорелаксанты недеполяризующего типа конкурируют с ацетилхолином в синаптическом пространстве. Они тропны к одним и тем же рецепторам. Но ацетилхолин под воздействием холинэстеразы в считанные милисекунды разрушается. Поэтому он неспособен конкурировать с мышечными релаксантами. В результате такого действия ацетилхолин не способен воздействовать на постсинаптическую мембрану и вызвать процесс деполяризации. Цепь проведения неврно-мышечного импульса прерывается. Мышца не возбуждается. Чтобы прекратить блокаду и восстановить проводимость нужно ввести антихолинэстеразные препараты, например, прозерин или неостигмин. Эти вещества разрушат холинэстеразу, ацетилхолин не будет распадаться и сможет конкурировать с миорелаксантами. Предпочтение будет отдаваться естественным лигандам.
Механизм действия деполяризующих мышечных релаксантов заключается в создании стойкого деполяризующего эффекта, длящегося около 6 часов. Деполяризованная постсинаптическая мембрана неспособна принимать и проводить нервные импульсы, цепь передачи сигнала мышце прерывается. В данной ситуации использование антихолинэстеразных препаратов в качестве антидота будет ошибочным, так как накапливающийся ацетилхолин будет вызывать дополнительную деполяризацию и усиливать нейромышечную блокаду. Деполяризующие релаксанты имеют в основном ультракороткое действие.
Иногда миорелаксанты сочетают в себе действия деполяризующих и конкурентных групп. Механизм этого явления неизвестен. Предполагают, антидеполяризующие миорелаксанты имеют последействие, при котором мышечная мембрана приобретает стойкую деполяризацию и становится нечувствительной на некоторое время. Как правило — это препараты более длительного действия
Применение миорелаксантов.
Первыми миорелаксантами были алкалоиды некоторых растений, или кураре. Затем появились их синтетические аналоги. Не совсем правильно называть все мышечные релаксанты курареподобными веществами, так как механизм действия некоторых синтетических препаратов отличается от такового у алкалоидов.
Основной областью применения мышечных релаксантов стала анестезиология. В настоящее время клиническая практика не может обойтись без них. Изобретение этих веществ позволило вделать огромный скачок в области анестезиологии. Миорелаксанты позволили снизить глубину наркоза, лучше контролировать работу систем организма, создали условия для внедрения эндотрахеального наркоза. Для большинства операций основным условием является хорошее расслабление поперечно-полосатых мышц.
Влияние миорелаксантов на работу систем организма зависит от селективности воздействия на рецепторы. чем селективней препарат, тем меньше побочных действий со стороны органов он вызывает.
В анестезиологии применяются следующие мышечные релаксанты: сукцинилхолин, дитилин, листенон, мивакуриум, цисатракуриум, рокуроний, атракурий, тубокурарин, мивакуриум, пипекуроний и другие.
Кроме анестезиологии миорелаксанты нашли применение в травматологии и ортопедии для расслабления мышц при вправлении вывиха, перелома, а также при лечении заболеваний спины, связочного аппарата.
Побочные действия релаксантов.
Со стороны сердечно-сосудистой системы миорелаксанты могут вызывать учащение пульса и подъем давления. Сукцинилхолин имеет двоякое действие. Если доза малая, он вызывает брадикардию и гипотонию, если большая — противоположные эффекты.
Релаксанты деполяризующего типа могут приводить к гиперкалиемии, если уровень калия у пациента изначально был повышен. Это явление встречается у пациентов с ожогами, большими травмами, кишечной непроходимостью, столбняком.
В послеоперационном периоде нежелательными эффектами являются длительная мышечная слабость и боли. Это объясняется сохраняющейся деполяризацией. Длительное восстановление дыхательной функции может быть связано, как с действием мышечных релаксантов, так и с гипервентиляцией, обструкцией дыхательных путей или передозировкой декураризирующих препаратов (неостигмина).
Сукцинилхолин способен повышать давление в желудочках мозга, внутри глаза, в черепной коробке. Поэтому его применение в соответствующих операциях ограничено.
Миорелаксанты деполяризующего типа в сочетании с препаратами для общего наркоза могут вызывать злокачественное повышение температуры тела. Это жизнеугрожающее состояние, которое сложно купировать.
Основные названия препаратов и их дозы.
Тубокурарин. Доза тубокурарина, используемая для наркоза 0,5-0,6 мг/кг. Вводить препарат нужно медленно, в течение 3-х минут. Во время операции дробно вводят поддерживающие дозы по 0,05 мг/кг. Это вещество является натуральным алкалоидом кураре. Имеет тенденцию к снижению давления, в больших дозах вызывает значительную гипотензию. Антидотом Тубокурарина является Прозерин.
Дитилин. Этот препарат относится к релаксантам деполяризующего типа. Имеет короткое, но сильное действие. Создает хорошо контралируемое расслабление мышц. Основные побочные эффекты: длительно апное, подъем АД. Специфического антидота не имеет. Аналогичное действие имеют препараты листенон, сукцинилхолин, миорелаксан.
Диплацин. Неполяризующий миорелаксант. Действует около 30 минут. Доза, достаточная для одной операции — 450—700 мг. Никакие существенные побочные эффекты при его применении не наблюдались.
Пипекуроний. Доза для наркоза составляет 0,02 мг/кг. Действует длительно, в течение 1.5 часов. В отличие от остальных препаратов является более селективным и не действует на сердечно-сосудистую систему.
Эсмерон (рокуроний). Доза для интубации 0,45-0,6 мг/кг. Действует до 70 минут. Болюсные дозы во время операции 0,15 мг/кг.
Панкуроний. Известен под названием Павулон. Доза, достаточная, для введения в наркоз 0,08-0,1 мг/кг. Поддерживающая доза 0,01-0,02 мг/кг вводится каждые 40 минут. Имеет множественные побочные эффекты сос тороны сердечно-сосудистой системы, так как является неселективным препаратом. Может вызывать аритмию, гипертонию, тахикардию. Значительно влияет на внутриглазное давление. Может использоваться для операций Кесарева сечения, так как плохо проникает через плаценту.
Все эти препараты используются исключительно анестезиологами-реаниматологами при наличии специализированной дыхательной аппаратуры!
Источник
Механизм действия миорелаксантов и их эффекты
По мере развития медицины возникла необходимость искусственно вызывать вялый паралич скелетных мышц. Он необходим при искусственной вентиляции легких (ИВЛ). Длительную анестезию невозможно больше представить без расслабления мышц и вентиляции легких. Функцию концевой пластинки двигательного нерва можно обратимо нарушить на уровне рецепторов по двум механизмам.
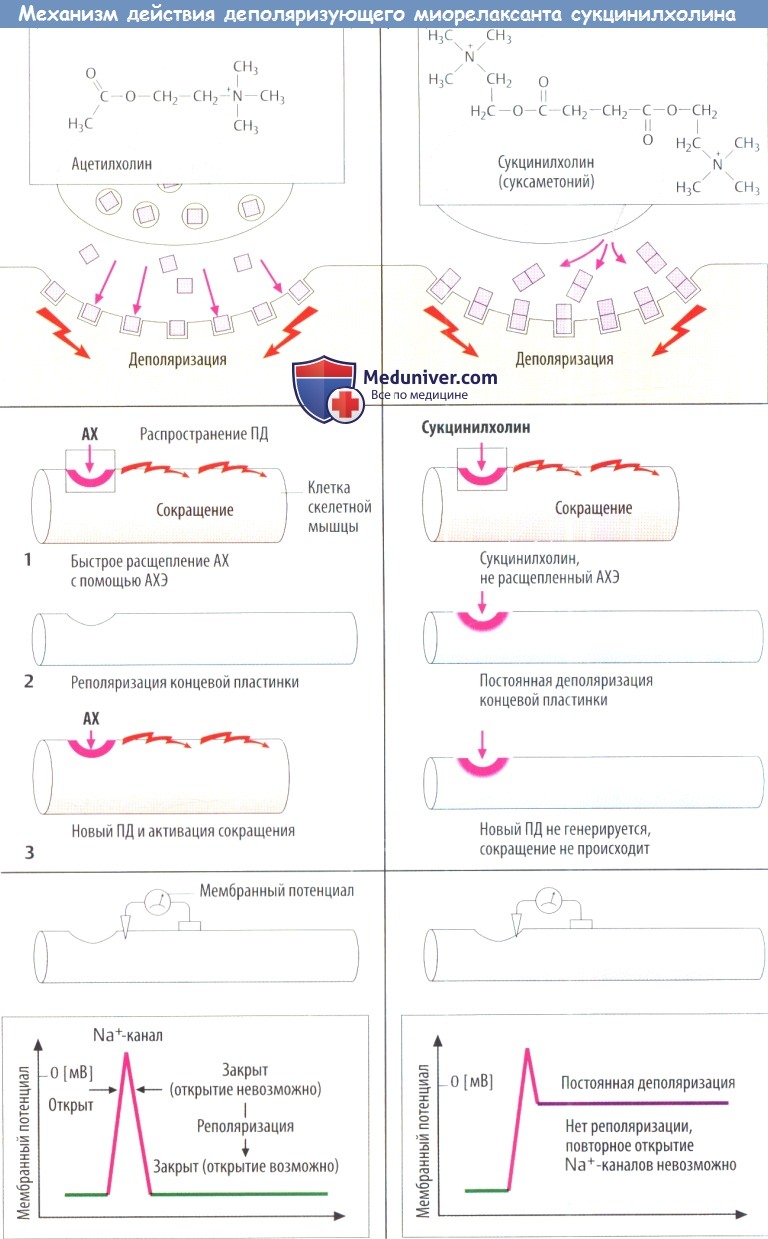
Первый механизм заключается в том, что агонист после связывания с рецептором вызывает одиночный ПД в прилежащей мембране, но остается связанным, тем самым сохраняя деполяризацию концевой пластинки двигательного нерва. По такому механизму действуют деполяризующие миорелаксанты. Ко второй группе относятся недеполяризующие миорелаксанты, которые действуют как антагонисты АХ-рецепторов.
а) Деполяризующие миорелаксанты. Простейшее химическое вещество, которое парализует мышцы, вызывая длительную деполяризацию, — декаметоний:
(СН3)3N—(СН2)10—N+ (СН3)3.
По химическому строению представляет собой углеводородную цепь с двумя положительно заряженными атомами азота, расположенными на расстоянии 1 нм друг от друга. Метаболически стабильный декаметоний использовался в анестезии, но из-за неудовлетворительных фармакокинетических характеристик его применение прекращено. Он имеет типичную структуру для всех миорелаксантов. Такую же структуру имеет и суксаметоний (сукцинилдихолин).
Структура сукцинилхолина — две молекулы АХ. Он имеет сродство к N-холинорецептору, но не разрушается специфической АХЭ. Неспецифическая сывороточная холинэстераза расщепляет сукцинилхолин медленно,поэтому активная концентрация сохраняется в синаптической щели в течение 5-10 мин (для сравнения: продолжительность действия АХ 1-2 мс).
Новый потенциал действия (ПД) может быть вызван на концевой пластинке двигательного нерва только в том случае, если мембрана некоторое время находится в невозбужденном состоянии, допуская реполяризацию. Возникновение ПД связано с открытием белковых Na+-каналов, что позволяет ионам Na+ проходить через сарколемму и вызывать деполяризацию.
Через несколько миллисекунд Na+-каналы автоматически закрываются (происходит их инактивация) мембранный потенциал возвращается до значения, наблюдаемого в состоянии покоя, и генерация ПД прекращается. До тех пор пока не произошла полная реполяризация мембраны, открытие Na+-каналов и, следовательно, образование ПД невозможны.
Быстрое разрушение АХ, высвобождаемого АХЭ, способствует реполяризации концевой пластинки двигательного нерва и, следовательно возвращает возбудимость Na+-каналам в окружающей сарколемме. Под влиянием сукцинилхолина происходит стойкая деполяризация концевой пластинки двигательного нерва и прилегающих областей мембраны. Поскольку Na+-каналы остаются инактивированными, на прилежащей мембране ПД не образуется.
Побочные эффекты сукцинилхолина — повышение концентрации К+ в сыворотке, что может привести к нарушению функции сердца, подъему АД и тахикардии вследствие ганглионарной стимуляции. Сукцинилхолин стимулирует сокращение тонических волокон наружных мышц глаза и повышает внутриглазное давление.
Поэтому сукцинилхолин нельзя применять перед операциями на глазном яблоке. Кроме того, в хронически денервированных мышцах развиваются контрактуры, т. к. после повреждения двигательного нерва на неповрежденной поверхности денервированной скелетной мышцы появляются АХ-рецепторы. Подобная контрактура в сочетании с потерей К+ может наблюдаться у пациентов, которым выполняют корректирующую операцию через определенное время послетравмы.
К преимуществам сукцинилхолина относится его очень быстрое начало действия. В последнее время созданы быстродействующие недеполяризующие миорелаксанты, поэтому использование сукцинилхолина сократилось. Сукцинилхолин служит основным миорелаксантом для экстренной интубации.
Деполяризация концевой пластинки двигательного нерва вызывает образование распространяющегося ПД в мембранах окружающих мышечных клеток, что приводит к сокращению мышечного волокна. Непродолжительное время после в/в инъекции наблюдаются мелкие подергивания мышц.
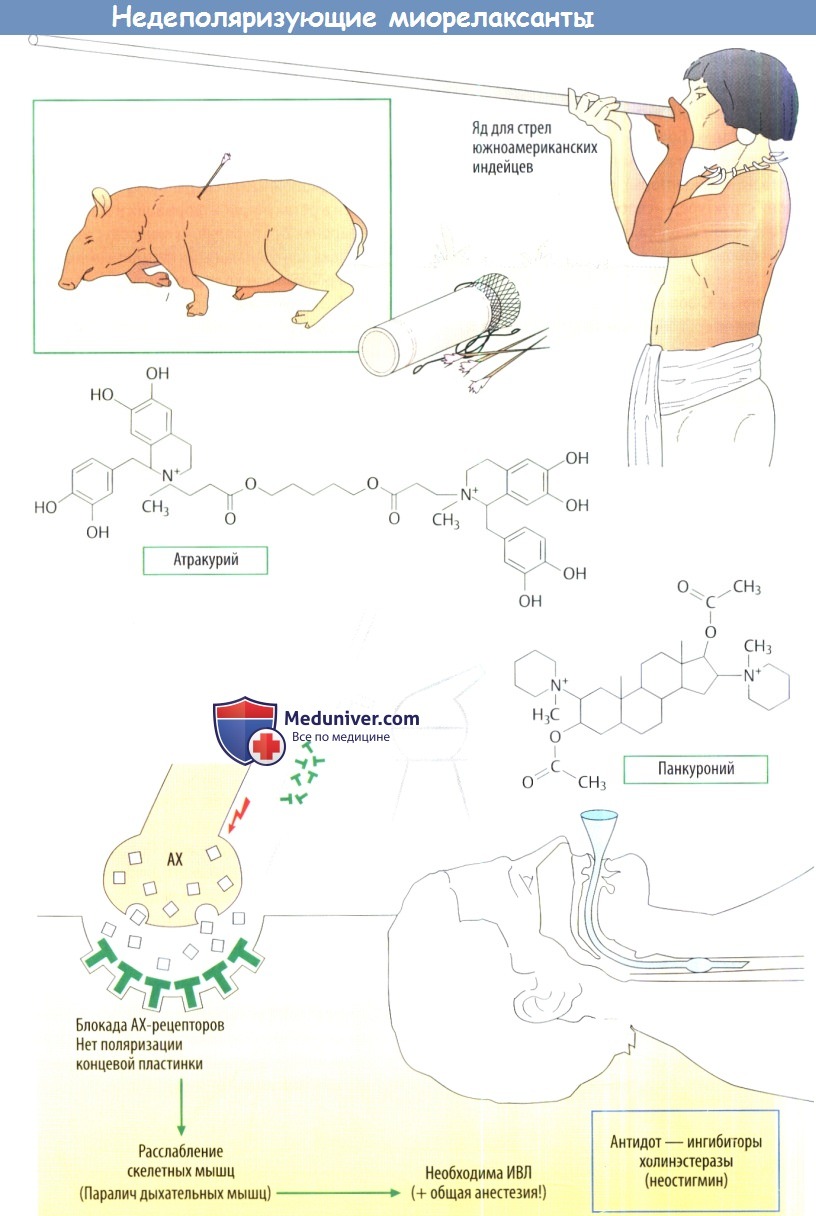
б) Недеполяризующие миорелаксанты. Яды, парализующие мускулатуру, давно известны и сыграли определенную роль в истории человечества. Коренные народы Южной Америки при охоте использовали отравленные стрелы, яд которых вызывал мышечный параличу животных. Тем не менее мясо убитых животных было неопасно для употребления, т. к. эти мышечные яды не всасываются в ЖКТ.
Подобные миорелаксанты имеют более сложную химическую структуру, чем декаметоний. В молекуле недеполяризующих миорелаксантов также имеется два ключевых положительно заряженных атома азота, но они расположены в системе колец. Эти два азотсодержащих кольца соединены либо длинной алифатической цепью, либо стероидной структурой. Формулы двух синтетических миорелаксантов показаны на рис. А. Эти крупные молекулы имеют высокое сродство к N-холинорецепторам, но не обладают собственной активностью, т. е. это чистые антагонисты.
Компонент яда кураре, D-тубокурарин, больше не используется в анестезии из-за неприемлемых побочных эффектов: высвобождение гистамина с падением АД, бронхоспазм и повышение секреции в бронхиальном древе. Также наблюдается ганглиоблокирующий эффект. Новыесинтетические миорелаксанты переносятся лучше. Они различаются по своим фармакокинетическим свойствам, например скорости начала и продолжительности действия.
В хирургии используются следующие препараты: панкуроний (длительного действия), векуроний (среднего действия), мивакурий (короткого действия), рокуроний (быстрое начало действия) и атракурий (расщепляется самопроизвольно после введения и не требует метаболической деградации, что важно для пациентов с заболеваниями печени).
Продолжительность действия недеполяризующих миорелаксантов можно сократить при использовании ингибиторов АХЭ, например неостигмина. АХ, секретируемый концевой пластинкой двигательного нерва, не расщепляется и накапливается в синаптической щели. Отношение антагониста к агонисту смещается в сторону нейромедиатора.
Наконец, следует отметить, что миорелаксанты не проникают в ЦНС. Это означает, что после введения миорелаксантов пациент будет находиться в сознании, однако возможна острая гипоксия вследствие паралича дыхательных мышц. В это время общение с пациентом невозможно из-за паралича всех мышц. При использовании миорелаксантов необходима анестезия и ИВЛ.
При обсуждении миорелаксантов необходимо упомянуть про яд, который вызывает паралич мышц путем блокады высвобождения АХ из концевой пластинки двигательного нерва. Это ботулинический токсин, выделяемый Clostridium botulinum. После прохождения через пресинаптическую мембрану он нарушает процесс слияния везикул, содержащих АХ, с мембраной. Ботулинический токсин — чрезвычайно сильный яд. Эффект длится долгое время, т. к. повреждение концевой пластинки двигательного нерва необратимо.
Восстановление иннервации происходит за счет роста новой концевой ветви аксона. Этот токсин используется в качестве лекарственного средства. Он вводится в мышцы при лечении болезненных мышечных спазмов, например блефароспазма. Токсин также используется в косметической медицине для модной в настоящее время подтяжки кожи лица.
в) Влияние на сократительную систему. ПД на короткое время деполяризует плазмолемму мышечных клеток, а также распространяется на саркоплазматический ретикулум. Это вызывает высвобождение Са2+ из саркоплазматического ретикулума, что приводит к укорочению актомиозина. Данный процесс известен как электромеханическое сопряжение. Он ингибируется дантроленом, который используют для лечения болезненных спазмов мышц и злокачественной гипертермии.
– Также рекомендуем “Лекарства для лечения боли и ее уменьшения”
Оглавление темы “Фармакология лекарств”:
- Лекарства при повышенной кислотности желудка и лечения язвы
- Слабительные препараты для лечения запора и нормализации стула
- Лекарства от поноса – для лечения диареи
- Лекарства влияющие на двигательную систему
- Механизм действия миорелаксантов и их эффекты
- Лекарства для лечения боли и ее уменьшения
- Механизм действия простагландинов и их эффекты
- Механизм действия жаропониющих обезболивающих и НПВС
- Механизм местной анестезии и эффекты местных анестетиков
- Механизм действия опиоидов – морфина и трамадола
Источник
