Незрелая катаракта противопоказания к операции
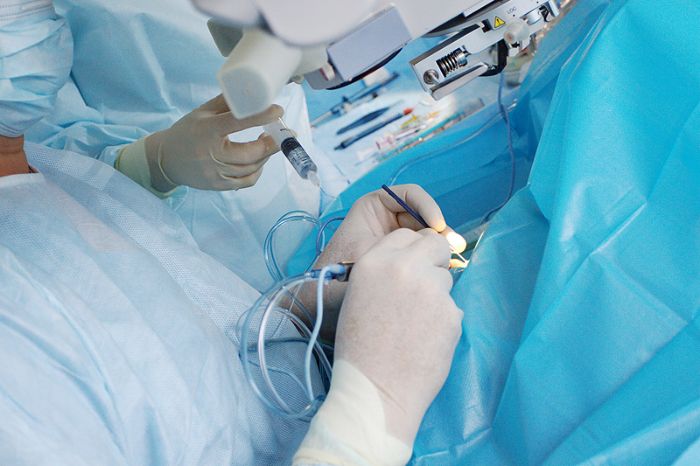
Катаракта — офтальмологическое заболевание, которое очень часто встречается в пожилом возрасте и характеризуется помутнением хрусталика. Несмотря на распространенность недуга, лекарственных средств, которые бы полностью устраняли причину и последствия его возникновения, пока не существует, поэтому единственным выходом остается операция, при которой хрусталик изымают, а на его место ставят искусственную интраокулярную линзу.
У этого метода достаточное количество противопоказаний, поэтому способов лечения заболеваний хирургическим путем становится все больше.
Поделиться
Твитнуть
Поделиться
Класснуть
Отправить
Вотсапнуть
Общие сведения о хирургии катаракты
Катаракта на начальных этапах практически никак себя не проявляет, хотя именно в этот период у пациента есть возможность замедлить прогрессирование заболевания и избежать хирургического вмешательства. Со временем хрусталик мутнеет, приводя к образованию оптических явлений и стойкому снижению зрения.
Единственный способ вернуть зрение больному — полностью удалить помутневший хрусталик и заменить его на искусственный. Эта операция называется экстракция, и известная она еще с древнейших времен. Однако в прошлом удаление хрусталика было показано только тем, у кого он значительно помутнел. Сейчас операция проводится даже при средней степени заболевания, т.е. выжидать созревания катаракты не нужно.
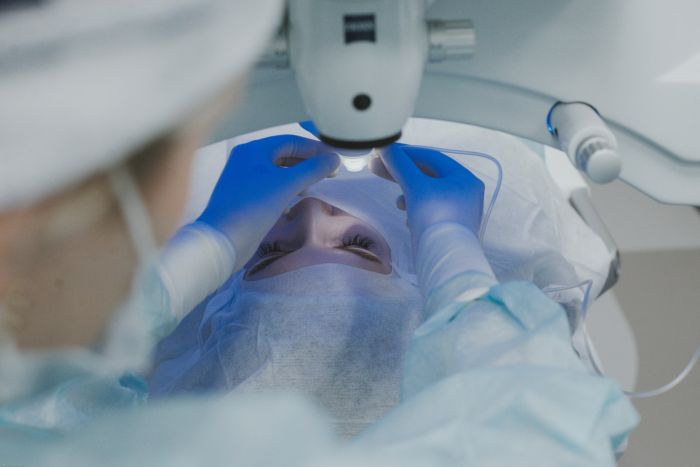
В последние десятилетия на смену хирургическому методу пришел микрохирургический — малоинвазивный, безболезненный способ, который не требует длительного периода восстановления и характеризуется меньшим риском осложнений.
Замена хрусталика при катаракте может быть показана по медицинским или профессионально-бытовым причинам. К профессионально-бытовым относят те, которые связаны с работой или деятельностью, требующими напряжения глаз (шитье, вождение автомобиля).
К медицинским показаниям относятся:
- перезрелая катаракта;
- набухающая катаракта;
- вывих или подвывих хрусталика;
- необходимость исследования глазного дна перед проведением лазерной операции или при других заболеваниях глаз;
- присоединение вторичной глаукомы.
При установлении необходимости хирургического вмешательства врач определяет подходящую методику и назначает дату операции, проведя предварительные исследования и подготовку.
Методики
Разнообразные методики замены хрусталика были созданы в связи с появлением нового оборудования (например, лазера), а так же для того, чтобы возможность избавиться от катаракты была у всех пациентов, в том числе — у тех, кому по каким-либо причинам стандартная операция противопоказана.
Лазерная факоэмульсификация
Самая современная и одна из самых распространенных в настоящее время методика, которую стали практиковать с середины 90-х годов. Сейчас по популярности она уступает только ультразвуковому методу, поскольку последний финансово доступнее для пожилых людей.
Лазерная факоэмульсификация проводится с использованием фемтосекундного лазера, который не повреждает здоровые ткани, а аккуратно расслаивает хрусталик. Это позволяет вернуть зрение людям, у которых хрусталик не чувствителен к ультразвуку, людям со сложной формой катаракты (сопряженной с глаукомой или подвывихом хрусталика), сократить длительность восстановительного периода и свести риск осложнений до минимального уровня.
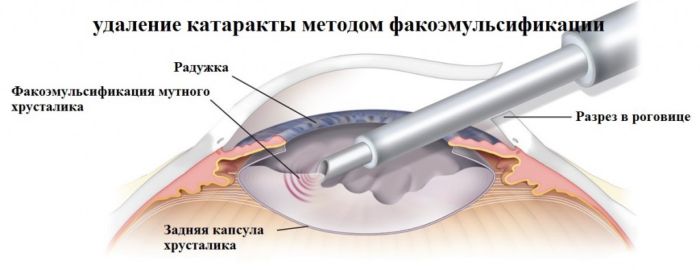
После бесконтактного лазерного воздействия хирург вставляет линзу на место поврежденного хрусталика, и уже через несколько часов пациент может идти домой. Зрение при этом возвращается моментально.
Ультразвуковая факоэмульсификация
Ультразвуковая факоэмульсификация занимает промежуточное положение между стандартной хирургической процедурой и лазерным вмешательством. Ее можно проводить на любой стадии катаракты.
Ультразвуковой метод очень малотравматичен: после операции не остается рубцов, практически не возникает осложнений, реабилитационный период не превышает 2 месяцев. Через пару часов после завершения операции к человеку полностью восстанавливается зрение, если оно не было снижено из-за других заболеваний.
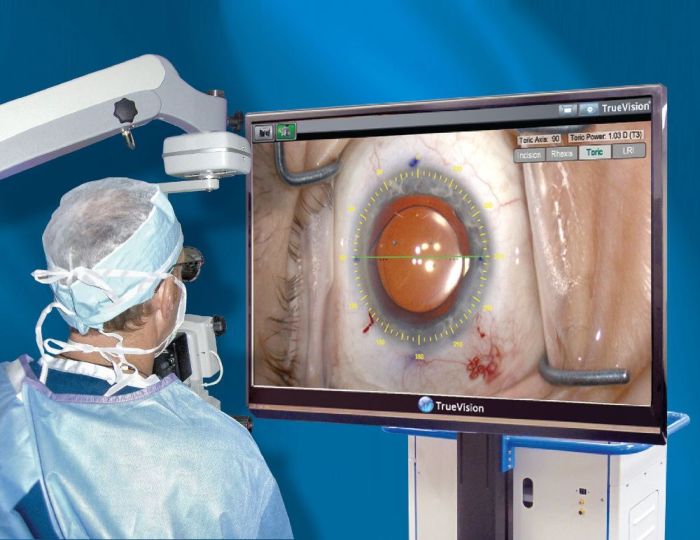
Процедура проводится в точности так же, как при лазерной факоэмульсификации. Разница лишь в том, что помутневший хрусталик удаляется не лазером, а ультразвуком. Эта операция намного дешевле, чем лазерная, но подходит не всем.
Экстракапсулярная экстракция
Экстракапсулярная экстракция (ЭЭК) — традиционный хирургический способ удаления хрусталика без капсулы, который отличается дешевизной, долгим и сложным реабилитационным периодом и накладыванием швов после процедуры.
Операция проводится под анестезией и обязательно с применением векорасширителя. Разрез проводится с помощью скальпеля, после чего хрусталик полностью изымают и вставляют на его место интраокулярную линзу. На место разреза накладывают шов, который и становится самым уязвимым местом глаза. При травмах, механическом воздействии и резких движениях он может повредиться.
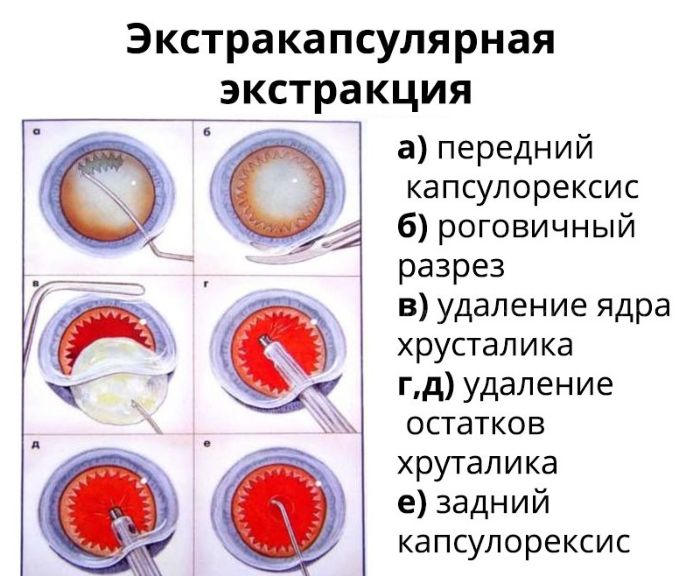
Так же рубец часто приводит к образованию послеоперационного астигматизма, т.е. снижению зрения. Заболевание может появиться из-за низкой квалификации врача, несоблюдения рекомендаций хирурга после операции или из-за индивидуальных особенностей, поэтому об этом пациента предупреждают заранее.
Интракапсулярная экстракция
При интракапсулярной экстракции врач осуществляет те же манипуляции, что и при экстракапсулярной, однако в этом случае хрусталик удаляется вместе с капсулой.
Такой подход исключает вероятность того, что поврежденные ткани окажутся в глубоких структурах глаза и приведут к повторному развитию катаракты. Но вероятность присоединения астигматизма при этой операции сохраняется.
Подготовка
Подготовка к любой операции осуществляется в несколько этапов. Иногда она может занимать до нескольких месяцев, поскольку офтальмологу необходимо убедиться, что у пациента нет противопоказаний со стороны всех систем органов.
Какие обследования необходимо пройти?
Перед назначением даты операции врач назначает ряд стандартных процедур:
- сдача крови на гепатит;
- сдача крови на сифилис;
- общий анализ крови (тромбоциты, фибриноген, уровень сахара и пр.);
- общий анализ мочи.
К инструментальным методам диагностики, необходимым перед проведением операции, относят:
- флюорографию;
- ЭКГ.
Также перед операцией нужно посетить терапевта и получить заключение о возможности хирургического (ультразвукового, лазерного) вмешательства. Обязательно выяснить об отсутствии противопоказаний со стороны других систем органов, поэтому потребуется консультация кардиолога, эндокринолога, ЛОРа, стоматолога, гинеколога и уролога (женщинам и мужчинам соответственно), анестезиолога.
За несколько дней до операции пациент получает индивидуальные рекомендации: об отмене приема лекарств, о питании накануне вмешательства и другие.
Кому нельзя делать процедуру?
Операция по удалению катаракты имеет ряд противопоказаний. Они бывают временные и постоянные. К временным относят те, которые предполагают откладывание операции на определенный срок. Это может быть ангина, цистит, кариес или беременность.
СПРАВКА. Постоянные (абсолютные) противопоказания делают невозможным удаление катаракты либо одним, либо всеми способами.
Возрастные ограничения
Многие клиники не проводят операции пациентам моложе 18 лет. Однако в некоторых случаях, если речь идет о значительной потере зрения, врачи решаются прооперировать пациента и в более раннем возрасте, предварительно заполучив разрешение родителей и проведя все необходимые обследования.
Хирургическое вмешательство в пожилом возрасте тоже ограничивается каждой клиникой, но, как правило, многие медицинские учреждения придерживаются возраста 65 лет. В этом возрасте у людей обычно уже присутствуют другие заболевания (сахарный диабет, патологии сердечно-сосудистой системы), поэтому наркоз нанесет слишком сильный урон и может быть опасен.
Ультразвуковое и лазерное вмешательство возможны в любом возрасте от 18 лет.
Заболевания сердца
Перед операцией все пациенты должны посетить кардиолога, чтобы убедиться в нормальной работе сердца. При некоторых хронических заболеваниях (при сердечной недостаточности в частности), а так же в течение 6 месяцев после перенесенного инсульта или инфаркта операцию по удалению катаракты не проводят.
Заболевания глаз
Основные противопоказания связаны с офтальмологическими заболеваниями. Операцию не проводят при:
- инфекционных поражениях глаз (конъюнктивит, воспаление сосудистой оболочки или радужки);
- декомпенсированной глаукоме (показатели внутриглазного давления превышают норму);
- отсутствии светоощущения.
Инфекционные заболевания нужно будет сначала полностью вылечить, и уже после этого можно проводить обследование для последующей операции по удалению катаракты. В остальных случаях операция абсолютно противопоказана, поскольку вероятность развития осложнений очень высока, а терапевтический эффект не превосходит возможные негативные последствия.

Сахарный диабет
Течение катаракты при сахарном диабете особенное.
Во-первых, заболевание развивается стремительно, поэтому оперативное вмешательство, с одной стороны, необходимо осуществить незамедлительно.
Во-вторых, у диабетиков часто развивается сопутствующее поражение сетчатки, а его отсутствие не говорит о том, что его никогда не будет. Зачастую у больных сахарным диабетом после операции по удалению катаракты развивается диабетическое поражение сетчатки.
Несмотря на все это, операция по удалению катаракты у людей с сахарным диабетом проводится только в том случае, если уровень сахара в крови стабилен и держится на одном уровне.
Сахарный диабет не является абсолютным противопоказанием к оперативному вмешательству, однако к пациентам с этим диагнозам предъявляются особые требования. Если удается достичь стабильного уровня сахара в крови, можно проводить операцию, в ходе которой обязательно нужно следить за этим показателем.
Кроме того, при сахарном диабете более успешных результатов можно достичь, если провести операцию на ранней стадии катаракты.
Результат процедуры
В результате процедуры, проведенной ультразвуковым или лазерным методом, полностью восстанавливается зрение уже через несколько часов после операции. Вероятность развития осложнений при этом минимальна.
При традиционных хирургических методах восстановительный период может длиться до 3 месяцев, в течение которых пациенту нужно соблюдать ряд ограничений, постоянно посещать офтальмолога и не бояться, если зрение не восстановилось полностью. Если реабилитация проходит, как нужно, примерно через 3 месяца рубец перестанет препятствовать нормальному зрению и оно вернется.
Мнение эксперта
Данилова Елена Федоровна
Врач-офтальмолог высшей квалификационной категории, доктор медицинских наук. Имеет огромный опыт диагностики и лечения заболеваний глаз взрослых и детей.
Однако нужно понимать, что любой метод удаления катаракты возвращает только то зрение, которое было утеряно в результате катаракты. Например, если у пациента была близорукость и он носил очки с оптической силой 2 диоптрии, но потом развилась катаракта и он практически полностью лишился зрения, после операции его зрение будет не 100%-ным, а иметь значение -2. При операции замещается лишь хрусталик, но другие структуры глаза (сетчатка, например) не затрагиваются.
Вероятность повторного развития катаракты наиболее высока при ЭЭК. Поврежденные ткани хрусталика из глубоких слоев тканей глаза могут начать разрастаться и препятствовать прохождению световых лучей сквозь линзу. В этом случае может быть назначена повторная процедура, но уже по методике ИЭК, т.е. с полным удалением капсулы.
Полезное видео
Операция при катаракте: показания, противопоказания, возраст:
Заключение
Катаракта относится к распространенным офтальмологическим заболеваниям, которые встречаются преимущественно в пожилом возрасте. Консервативными методами вылечить пациента нельзя: пока фармацевтика дает лишь возможность частично замедлить помутнение хрусталика.
Хирургия дает возможность заменить помутневший хрусталик на искусственную интраокулярную линзу 4-мя способами, начиная традиционными и заканчивая современными методами с применением лазера или ультразвука.
У каждой методики есть свои противопоказания, которые необходимо выявить на этапе подготовке к операции заблаговременно. При наличии противопоказаний операция либо откладывается, либо заменяется другим методом, либо не проводится вообще, и тогда один глаз «выключается» из зрительного процесса.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
 Незрелая катаракта – помутнение хрусталика в средней его части.
Незрелая катаракта – помутнение хрусталика в средней его части.
Заболевание развивается стремительно, отличается от начальной стадии резким прогрессированием.
Образуется сильная миопия, ограничивается боковое зрение, пациент начинает плохо видеть в сумерках. Такие симптомы образуются у людей пожилого возраста. Человеку необходимо знать, стоит ли обращаться к врачу, какие методы лечения проводить.
Причины развития возрастной катаракты
Существуют следующие причины, по которым развивается незрелая катаракта, вызванная пожилым возрастом:
- нарушение обмена веществ, внутри хрусталика увеличивается количество нерастворимых фракций белка, они накапливаются вместе, образуя сильное помутнение;
- гормональный дисбаланс, влияющий на все органы и ткани;
- увеличение объема секретируемой жидкости внутри глаза, что приводит к расширению камеры и сдавливанию хрусталика;
- естественный процесс старения, при котором внутренние ткани глаз регенерируют медленнее, к ним поставляется малое количество питательных веществ;
- сосудистые нарушения, из-за которых к глазам подходит малое количество питательных веществ и кислорода (атеросклероз, ишемическая болезнь, тромбоз).
Приостановить процесс помутнения хрусталика в этом случае невозможно, зрение пациента будет все больше снижаться, приводя к полной слепоте.
Симптомы незрелой катаракты
При образовании катаракты в центральной части хрусталика, формируется следующая клиническая симптоматика:
- резкое прогрессирование миопии, которая ранее была развита незначительно;
- отсутствие бокового зрения;
- невозможность рассмотреть предметы при небольшом потемнении;
- частые головные боли, которые развивают из-за перегрузки глаз, когда пациент перенапрягает их, чтобы рассмотреть предметы;
- постоянная утомляемость глаз, которая образуется даже в утренние часы;
- образование перед глазами посторонних элементов, которых на самом деле не существует (цветные круги, полосы, мошки);
- изменение естественного цвета глаз человека, образование белого пятна в центре радужки.
По симптомам врач заподозрит заболевание, но чтобы подтвердить его и распознать форму катаракты, необходимо пройти диагностические тесты.
Когда нужна операция
 Если катаракта развивается на начальной стадии, врач может назначить препараты, способствующие рассасыванию нерастворимых фракций белков. Их человек применяет на протяжении нескольких месяцев. После этого осуществляется повторный прием.
Если катаракта развивается на начальной стадии, врач может назначить препараты, способствующие рассасыванию нерастворимых фракций белков. Их человек применяет на протяжении нескольких месяцев. После этого осуществляется повторный прием.
Если тенденция к выздоровлению есть, врач не назначает операцию, а только корректирует дозировку лекарства. Дополнительно рекомендуется придерживаться безбелковой диеты, чтобы снизить количество нерастворимых фракций белков в хрусталике.
Если с применением лекарственных средств заболевание прогрессирует, уплотняется в центральной части хрусталика, врач ставит диагноз «незрелая катаракта». В этом случае необходима хирургическая операция, с помощью которой помутнение полностью устранится, зрение восстановится.
Лечение незрелой катаракты
При незрелой катаракте нет смысла в применении лекарственных средств. Назначают хирургическую операцию. Пациенту необходимо сдать лабораторные анализы, инструментальные методы исследования. Если противопоказаний к процедуре нет, назначают день операции.
Врачи рекомендуют применение факоэмульсификации с дальнейшей установкой монофокальной или мультифокальной линзы. Процедура проходит в несколько этапов:
- за несколько дней до хирургического вмешательства человеку назначают антибактериальное средство, чтобы предотвратить риск занесения инфекции во время операции;
- в день операции пациента кладут на кушетку, делают наркоз;
- делают разрез на ткани роговицы, чтобы получить доступ к хрусталику;
- удаление хрусталика;
- установка монофокальной или мультифокальной линзы, которая имеет гипоаллергенный состав, поэтому реакция отторжения не образуется;
- при современных операциях швы не накладываются, поэтому рубцов нет;
- наложение антисептической повязки.
 Если пациент выбрал монофокальные линзы, после операции рекомендуется применять очки, чтобы видеть предметы, расположенные вблизи. Мультифокальная линза имеет способность к аккомодации, поэтому пациент видит как вблизи, так и вдалеке. Такая разновидность линзы стоит дороже.
Если пациент выбрал монофокальные линзы, после операции рекомендуется применять очки, чтобы видеть предметы, расположенные вблизи. Мультифокальная линза имеет способность к аккомодации, поэтому пациент видит как вблизи, так и вдалеке. Такая разновидность линзы стоит дороже.
Реабилитация пациента проходит течение 1 месяца. Рекомендуется находиться в темном помещении, использовать солнцезащитные очки на улице, применять антибактериальные средства.
После прохождения реабилитационного периода человеку следует периодически посещать врача-офтальмолога, чтобы предупредить риск развития вторичной катаракты.
Осложнения
После проведения операции возможны следующие осложнения для пациентов:
- смещение интраокулярной линзы, которая приведет к механическим повреждениям окружающих тканей;
- малое или обильное внутриглазное кровоизлияние;
- образование пятен на глазах;
- повреждение внутренних элементов глаз во время операции.
Несмотря на наличие возможных осложнений операции, врачи все же рекомендуют проводить ее. Это связано с тем, что при отсутствии терапевтических мер произойдут более серьезные осложнения для глаз. Пациент полностью ослепнет, это непоправимо.
Прогноз
 При своевременном обращении к врачу и проведении хирургического метода лечения прогноз для пациента благоприятен. После процедуры зрение полностью восстановится, особенно если врач с пациентом выбрали мультифокальные линзы. Если же терапевтические меры отсутствуют, пациент потеряет функцию зрения.
При своевременном обращении к врачу и проведении хирургического метода лечения прогноз для пациента благоприятен. После процедуры зрение полностью восстановится, особенно если врач с пациентом выбрали мультифокальные линзы. Если же терапевтические меры отсутствуют, пациент потеряет функцию зрения.
Профилактика
Не существует специфических методов профилактики развития катаракты. При использовании профилактических правил процесс помутнения хрусталика замедлится:
- ежегодный осмотр у офтальмолога со сдачей лабораторных и инструментальных методов исследования;
- употребление пищи со сниженным количеством белка, большим объемом полезных веществ, минералов, микроэлементов, витаминов;
- употребление поливитаминных препаратов;
- своевременное лечение офтальмологических и системных заболеваний.
Незрелая катаракта – повод для обращения к врачу и проведения хирургической операции. Если болезнь не лечить, пациент полностью потеряет функцию зрения. При проведении хирургического метода лечения существуют риски, но они возникают редко. Поэтому врачи советуют применение факоэмульсификации с выбором интраокулярной линзы.
Полезное видео
Была ли статья полезной?
Оцените материал по пятибальной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом – напишите комментарий ниже.
Что еще почитать
Источник
