Общее обезболивание в условиях поликлиники показания и противопоказания
Общее обезболивание, или наркоз (narke — оцепенение, затмение сознания), состоит в искусственно обусловленном обратном изменении функций ЦНС, сопровождающемся “отключением” сознания, потерей разнообразных видов чувствительности, угнетением рефлекторной активности.
Следует предостеречь врачей от использования неприемлемых словосочетаний, таких, как “местный наркоз”, “общий наркоз”. Необходимо использовать термины “общее обезболивание”, или “наркоз”, “местная анестезия”.
Обезболивание органов и тканей организма ребенка достигается путем применения компонентов анестезии, обеспечивающих общее и выборочное влияние на системы организма.
Историческая справка.Обезболивающие и снотворные свойства эфира как первого средства для наркоза открыты в XVI ст., хотя эфир как производное спирта под названием “сладкий купорос” был открыт еще раньше. В интересной и длинной истории общего обезболивания стоматология заняла определенное место. Так, впервые в клинике эфир применил врач из штата Джорджия Лонг; в январе 1842 г. он под эфирным наркозом удалил больной зуб, а в марте этого же года — опухоль затылочной области. Поскольку эти данные были опубликованы в 1852 г., то пионером наркоза эфиром считают Мортона, который в сентябре 1846 г. под этим видом обезболивания удалил опухоль подчелюстной области.
Действие закиси азота было открыто в декабре 1844 г., когда американский дантист Риге удалил своему коллеге Уэлсу зуб. В дальнейшем Уэлс широко применял в своей лечебной деятельности закись азота как средство для наркоза. Но на одной из демонстраций больной едва не умер. Это поразило Уэлса, он сошел с ума и покончил жизнь самоубийством. История наркоза, как и медицины вообще, насыщена трагическими судьбами. Большой интерес к наркозу проявили многие хирурги. Киевский хирург В.А. Караваев в докладе медицинскому совету писал: “После первого сообщения о счастливом использовании эфира во Франции и Англии во время хирургических операций, прежде чем поступило распоряжение об исследовании его разностороннего действия, я, после некоторых исследований, проведенных над животными, отважился, с недоверием и осторожностью, использовать его во время оперативного вмешательства”.
Как видим, введение наркоза в хирургическую практику тесно связано со стоматологией и историей нашего университета, поскольку В.А. Караваев был основателем Киевской хирургической школы и первым деканом медицинского факультета университета.
При проведении ингаляционного наркоза угнетение защитных двигательных реакций и недопущение повышения мышечного тонуса в ответ на болевое разд-
Q
Раздел 2
Местное и общее обезболивание тканей и органов полости рта и челюстно-лицевои ооласти
ражение достигается с помощью средств для наркоза и мышечных релаксантов. В 1869 г. Claude Bernard впервые применил премедикацию, назначив морфина гидрохлорид перед обезболиванием хлороформом. Dastre и Morat впервые использовали для премедикации морфина гидрохлорид и атропина сульфат. Применение курареподобных веществ обеспечило расслабление мышц без увеличения доз наркотических анальгетиков пли сильных анестезирующих средств. Использование их в связи с угнетающим действием па дыхание привело к необходимости создания аппаратов для искусственной вентиляции легких.
В 1870 г. Trendelenburg впервые ввел трубку с муфтой в трахеостому во время резекции верхней челюсти, а в 1878 г. Мае l:ven описал эндотрахеальную интубацию. Благодаря Hewitt началось создание первых наркозных аппаратов.
Впервые наркоз через трахеостому в России применил Р.В.Бутс в 1887 г. В дальнейшем эндотрахеальный метод наркоза (очень удобный в челюстно-лице-вой хирургии) совершенствовали Donyen и Kuhn. Последний успешно использовал его при 48 операциях в ротовой и носовой полостях. Он в 1902 г. описал метод интубации через нос “вслепую”.
В 1909 г. Meltzer и Aker экспериментально разработали метод инсуфляцион-ного эндотрахеального наркоза, то есть вдувания наркотических средств в трахею через тонкую трубочку, подведенную к бифуркации бронхов. Техника интубации стала намного легче после применения на практике ларингоскопа JaKSon’a в 1913 г. Первая работа, посвященная применению эндотрахеального наркоза через интубационную трубку во время вмешательств на .типе и в ротовой полости в России, принадлежит Д. Баталину и опубликована в 1913 г.
Неингаляционный наркоз начали применять в клинической практике значительно позже, чем ингаляционный. Русский фармаколог 11.11. Кравцов в 1902 г. предложил использовать для внутривенного наркоза гедонал. В 1932 г. Beese использовал с этой целью гексенал, а Ланди в 1936 г. — тиопентал натрия. Первые операции с использованием электронаркоза проведены в 1907-1910 гг.
С 60-х гг. минувшего века диапазон оперативных вмешательств в челюстно-ли-цевой области значительно расширился. Инфильтрационное и проводниковое обезболивание у детей оказалось недостаточным даже при умелом его применении. Внутривенный наркоз (без интубации) не исключает угрозы обтурации трахеи слюной, кровью, заметно тормозит активность дыхательного центра, повышает гемодинамику. Поэтому при продолжительных травматических операциях со значительной потерей крови возникает необходимость выбора и применения надежного для больного и хирурга, легко управляемого вида наркоза. Таким является эндотрахеальный наркоз, усовершенствованию которого посвящены работы Э.Н. Ме-шалкина, В.П. Смольникова, И.С. Жорова, Т.Ф. Виноградовой, П.К. Дяченка, И.Н. Муковозова и др. Это не означает, что в стационаре не применяются другие виды общего обезболивания, наоборот, именно в стационаре есть все возможности для выбора наиболее оптимального вида наркоза для конкретного ребенка.
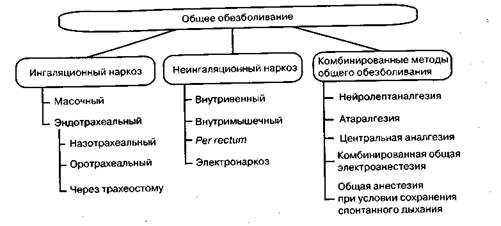
Наиболее распространенная классификация методов общего обезболивания представлена на схеме 2. В большинстве случаев эти методы используются и при хирургических вмешательствах на других участках организма ребенка.
Для хирурга важнейшим является метод общею обезболивания, поскольку от него во многом зависит возможность проведения адекватного вмешательства в

Схема 2. Классификация методов общего обезболивания, применяющихся при операциях у детей с заболеваниями тканей органов полости рта и челюстно-лицевой области
челюстно-лицевои области и ротовой полости. Перед проведением ингаляционного и неингаляционного наркоза назначается премедикация. Это комплекс медикаментозной подготовки, направленной на обеспечение проведения безопасного наркоза и операции, предусматривающий седативный, анальгетический эффекты и снижение саливации, предотвращение ваго-вагальных рефлексов. Большое значение приобретает введение атропина в схему премедикации, в особенности при неингаляционном обезболивании. Это обусловлено фармакологическими свойствами препарата. Он, уменьшая слюноотделение, снижает риск аспирации слюны во время хирургического вмешательства.
При ингаляционном наркозе вводят общие анестетики в виде пара или газа в дыхательные пути с последующей диффузией их из альвеол в кровь. Развитие наркотического эффекта и выход из наркоза зависят от концентрации анестетиков во вдыхаемой смеси, их растворимости в крови и тканях, состояния дыхания и кровообращения. Ингаляционный наркоз более управляемый, чем неингаляционный. К ингаляционным анестетикам относятся диэтиловий эфир, фторотан, этран, наркотан, закись азота, трихлорэтилен. Чаще всего используется закись азота (в смеси с кислородом в соотношении 2:1 или 3:1) в комбинации с другими анестетиками. Для неингаляционного наркоза широко применяются барбитураты — гексенал и тиопентал натрия, виадрил, альгезин, стероидные наркотики, а также кетамин, кеталар, кетанест. Последние чаше используются у детей в качестве вводного, базисного и мононаркоза. Препараты кетаминового ряда имеют сильный анальгетический эффект, но они являются галлюциногенами. Сознание полностью восстанавливается через 30-40 мин после введения разовой наркотической дозы. Введение дроперидола и седуксена предотвращает побочные явления п потенцирует анестезию. В последнее время широко применяют препараты ультракороткого действия (мидазолам, пропафол), “выключающие” сознание. Эти лечебные средства имеют преимущества перед другими при использовании их в условиях амбулатории, в особенности в комбинации с местной анестезией. Современная комбинированная общая анестезия предусматривает три обяза-
галдел £.
МеСТНОе И ООЩее OOejUUJIHHdHne IKdHeiT и U|JI dnu» MUJiuum yia и -icjirui.inu-yii’it-LCDUi’i иш|аи
тельных компонента действия на организм: аналгезию, выключение сознания и релаксацию. При комбинации нескольких средств, предопределяющих общую анестезию, снижается токсичность каждого вещества и происходит не суммация, а потенцирование. Типичным примером для достижения аналгезии и сна может быть комбинированная анестезия наркотаиом и закисью азота с добавлением в ходе операции промедола или фентанила. Третий компонент анестезии – релаксация — достигается путем применения мышечных релаксантов.
В настоящее время широко применяется нейролептаналгезия (НЛА) – вид комбинированной общей анестезин, при которой используют препараты, вызывающие нейролепсию и аналгезию. Метод особенно показан в детской хирургии. Наибольшее распространение приобрели три вида НЛА:
1) с использованием фентанила, дроперидола. закиси азота с кислородом, мнорелаксантов, ИВЛ (искусственная вентиляция легких);
2) как вспомогательное средство при ингаляционной общей анестезии;
3) в комбинации с местной анестезией при сохранении спонтанного дыхания.
Относительно новым видом общей анестезии является комбинированная
электроанестезия, при которой используют генераторы импульсного, синусоидального тока и т.п. Преимущества такой анестезии следующие:
1. Наркотическое состояние можно вызвать, исключив из схемы комбинированного обезболивания все наркотические средства.
2. Электрический ток не имеет прямого токсического действия и влияет лишь наЦНС.
3. Проведение анестезии отличается простотой, наркотизацию можно прервать в любой момент, нет кумуляции, метод взрывобезопасный и экономичный.
Однако независимо от применяемого тока и аппарата метод имеет существенный недостаток: ток вызывает боль в месте его прохождения, в связи с чем для введения в электроанестезию необходимо использовать медикаментозные средства. Поэтому он не имеет широкого применения в практической деятельности врача-стоматолога.
При обеспечении общего обезболивания анестезиологу и хирургу следует учитывать особенности наиболее важных систем организма ребенка, отличающиеся от таковых у взрослых, анатомо-фнзиологические и психологические характеристики детей разного возраста, специфику оперативных вмешательств в челюстно-лицевой области и полости рта. Объем и размеры различных органов и анатомических образований у ребенка значительно меньшие, чем у взрослых, что требует специальных инструментов и аппаратуры. Представление о том, что дети (в особенности младшего возраста) менее чувствительные к боли и психическим травмам, ошибочно. Они требуют адекватного обезболивания.
Система дыханияу детей младшего возраста имеет ряд особенностей. Узкие верхние дыхательные пути легкоранимы и склонны к отеку слизистой оболочки; гипертрофированные нёбные миндалины, пшерглоссня и повышенная секреция слизистых желез — все это увеличивает угрозу нарушения их проходимости. Экскурсия грудной клетки у маленьких детей уменьшена в результате ограничения подвижности диафрагмы, ребер и грудины. Аэродинамическое сопротивление дыхательных путей, а также потребность в потреблении кислорода повышены. В связи с этим дыхательная система даже здорового маленького ребенка для обес-
печения нормального газообмена значительно напряжена и минимальные нару шения дыхания приводят к дыхательной недостаточности. Накопление секрета : трахеобронхиальном дереве, отёк слизистой оболочки, повышение сопротнвле ния в системе “легкое — наркозный аппарат”, болевая гнповентиляция вызываю резкое нарушение дыхания.
У новорожденных вход в трахею между го. юсовыми связками составляет око ло 14 мм, а диаметр трахеи в участке перстневидного хряща — 4 мм. Легкие ма ленького ребенка более полнокровные и менее эластичные, функционирующая альвеолярная поверхность в три раза меньше, чем у взрослых, по отношению массе тела. Ребра у грудных детей расположены горизонтально, межреберные i вспомогательные дыхательные мышцы развиты слабо, объем брюшной полост! увеличен, кишки часто содержат много газов, следствием чего является новы щепное впутрибрюшное давление и высокое стояние диафрагмы. Все это опреде ляет функциональные особенности легочной системы маленьких детей, а именж повышенную потребность в кислороде (на 25-30 %) при повышении температу ры тела. Компенсируется это состояние увеличением частоты вдохов, поверх ностыо дыхания, что, в свою очередь, приводит к неправильному соотношении вдоха и выдоха. Последнее обусловлено уменьшением (ниже нормы) напряже ния углекислого газа для стимуляции дыхательного центра из-за гипервентиля цип, связанной с повышенным потреблением кислорода.
У детей дыхательный центр менее чувствителен к кислородному голодании (Miller и соавт., 1954) и на снижение напряжения кислорода реагирует необычш — снижением вентиляции.
Анатомо-физиологические особенности дыхательных путей ребенка, а такж! частота гнперергической реакции в ответ на раздражитель приводят к одному и: наиболее грозных осложнений — быстрому развитию отека. И если у взрослой это вызывает раздражение в горле, то у маленького ребенка — ларингоспазм. Так утолщение слизистой оболочки дыхательных путей у новорожденных на 1 мл уменьшает их просвет на 75 %, а у взрослого — лишь на 19 %. Поэтому любьи факторы, которые могут нарушить дыхание, являются угрожающими в плат возможных серьезных нарушений вентиляции, газообмена и всего гомеостаза ре бенка, в особенности раннего возраста.
Сердечно-сосудистая системаребенка стабильнее, чем дыхательная. Анато мичеекпе особенности обеспечивают ее функциональное равновесие.
Сердечно-сосудистая система ребенка не реагирует так резко на стрессовьи ситуации, как дыхательная. Правда, сердечная мышца больше подвержена ин фекционным заболеваниям, но полное восстановление функции миокарда у де гей наступает чаще и быстрее, чем у взрослых. Преобладание симпатической ин нервации вызывает у детей младшего возраста частый пульс и склонность к тахи кардпп при условии разнообразных влияний. Так, пульс у маленьких детей зна чительно учащается при крике, натуживанпи.
У детей младшего возраста артериальное давление ниже, чем у взрослых. Эт< связано с большим просветом сосудов, эластичностью их стенок и меньше! нагнетательной способностью сердца. Сложная регуляция сосудистого тонус; маленького ребенка связана с недостаточным блокировочным действием блужда ющего нерва. Это в совокупности с характерной для маленьких детей централи
Источник
Подготовка больного к наркозу. Многие стоматологические пациенты имеют сопутствующие заболевания. Однако в условиях стоматологической поликлиники возможности установления общего состояния пациента у врача-анестезиолога близки к минимальным. Врач может собрать анамнез, измерить артериальное давление, провести простейшие дыхательные пробы, сосчитать пульс. Собирая анамнез, врач-анестезиолог фиксирует сопутствующие и перенесенные заболевания, возраст больного, его осанку и телосложение. Врач устанавливает принимаемые лекарственные препараты и длительность их использования, пристрастие к наркотикам и алкоголю, кофе и крепкому чаю. У женщин необходимо выяснить наличие беременности и время последней менструации, так как при кровопотере наркоз некоторыми анестетиками может сопровождаться коллапсом. Необходимо выяснить время последнего приема пищи (наркоз можно проводить не ранее чем через 4—5 ч после еды, т.е. желудок должен быть пустым).
В условиях поликлиники проводят психологическую подготовку больного. Ему объясняют суть предстоящего обезболивания, характер ощущений, которые он будет испытывать, предлагают после наложения маски ровно и спокойно дышать и не сопротивляться наступлению сна. Профилактическую премедикацию не проводят или ограничиваются введением под кожу за 45 мин до наркоза 0,5—1 мл 0,1 % раствора атропина сульфата. Это уменьшает секрецию слюнных и бронхиальных желез, предупреждает развитие ларингоспазма и других нежелательных явлений, которые могут возникнуть в связи с повышением тонуса блуждающего нерва. Больным с лабильной нервной системой за 2—3 дня до наркоза назначают малые транквилизаторы. Применение снотворных средств, наркотиков, антигистаминных препаратов в условиях поликлиники нежелательно.
Особенности проведение наркоза в стоматологической поликлинике. В условиях поликлиники для наркоза следует применять общий анестетик, обеспечивающий быстрое засыпание и быстрое пробуждение больного без побочных явлений. Он не должен воспламеняться и образовывать взрывоопасных смесей. Наркоз должен быть безопасным, посленаркозный период — непродолжительным (не более 1 — 1,5 ч). В связи со спецификой работы в стоматологической поликлинике общая анестезия больному проводится в положении сидя или полулежа в кресле. Во избежание аспирации в трахею и бронхи слюны, слизи, крови, осколков зубов изолируют полость рта от глотки с помощью марлевого тампона или губки из поролона.
Показания к проведению наркоза в стоматологической поликлинике. Различают общие и специальные показания к наркозу. Общие показания, предопределяющие выбор наркоза как способа обезболивания:
1) аллергические реакции на введение местного анестетика (покраснение кожных покровов, зуд, высыпания на коже, бледность, тошнота, рвота, снижение артериального давления или анафилактический шок);
2) повышенная чувствительность к местному анестетику (непереносимость), когда введение терапевтической или более низкой дозы его сопровождается признаками интоксикации;
3) неэффективность или невозможность местного обезболивания (рубцово-измененные ткани, анатомические изменения вследствие приобретенных дефектов, наличие очагов гнойного воспаления и т.д.);
4) неуравновешенность (лабильность) психики больного (непреодолимый страх перед предстоящим вмешательством, боязнь стоматологического кресла и инструментов);
5) неполноценность психики больного (олигофрения, последствия перенесенного менингита и т.д.);
6) травматичность вмешательства;
7) оперативные вмешательства у детей. Специальные показания зависят от характера патологического процесса, его локализации, травматичности предполагаемого вмешательства, его продолжительности, возраста больного, состояния его нервной системы, внутренних органов, от фармакологических свойств общего анестетика. Это предопределяет индивидуальный выбор анестетика для конкретного больного.
Решение данного вопроса находится в компетенции врача-анестезиолога.
Противопоказания к проведению наркоза в стоматологической поликлинике. Основными противопоказаниями к наркозу в поликлинике являются острые заболевания паренхиматозных органов, сердечно-сосудистая недостаточность в стадии декомпенсации, инфаркт миокарда и постинфарктный период до 6 мес, постинфарктный синдром, выраженная анемия, тяжелая форма бронхиальной астмы, острое алкогольное или наркотическое опьянение, болезни надпочечников (феохромоцитома и др.), длительный прием глюкокортикоидных препаратов (кортизон, гидрокортизон, преднизолон, дексаметазон и др.), острые воспалительные заболевания верхних дыхательных путей, пневмония, выраженный тиреотоксикоз, некомпенсированный сахарный диабет, частые приступы эпилепсии, полный желудок.
Источник
