Относительные противопоказания к операции

Показания к операции разделяют на абсолютные и относительные.
Абсолютными показаниями к операции считают заболевания и состояния, представляющие угрозу жизни больного, которые можно ликвидировать только хирургическим путём.
Абсолютные показания к выполнению экстренных операций иначе называют «жизненными». К этой группе показаний относят асфиксию, кровотечение любой этиологии, острые заболевания органов брюшной полости (острый аппендицит, острый холецистит, острый панкреатит, перфоративную язву желудка и двенадцатиперстной кишки, острую кишечную непроходимость, ущемлённую грыжу), острые гнойные хирургические заболевания (абсцесс, флегмону, остеомиелит, мастит и пр.).
В плановой хирургии показания к операции также могут быть абсолютными. При этом обычно выполняют срочные операции, не откладывая их больше чем на 1-2 нед.
Абсолютными показаниями к плановой операции считают следующие заболевания:
– злокачественные новообразования (рак лёгкого, желудка, молочной железы, щитовидной железы, толстой кишки и пр.);
– стеноз пищевода, выходного отдела желудка;
– механическая желтуха и др.
Относительные показания к операции включают две группы заболеваний:
– Заболевания, которые могут быть излечены только хирургическим методом, но не угрожающие непосредственно жизни больного (варикозное расширение подкожных вен нижних конечностей, неущемлённые грыжи живота, доброкачественные опухоли, желчнокаменная болезнь и др.).
– Заболевания, достаточно серьёзные, лечение которых принципиально можно осуществлять как хирургически, так и консервативно (ишемическая болезнь сердца, облитерирующие заболевания сосудов нижних конечностей, язвенная болезнь желудка и двенадцатиперстной кишки и др.). В этом случае выбор делают на основании дополнительных данных с учётом возможной эффективности хирургического или консервативного метода у конкретного больного. По относительным показаниям операции выполняют в плановом порядке при соблюдении оптимальных условий.
Существует классическое разделение противопоказаний на абсолютные и относительные.
К абсолютным противопоказаниям относят состояние шока (кроме геморрагического шока при продолжающемся кровотечении), а также острую стадию инфаркта миокарда или нарушения мозгового кровообращения (инсульта). Следует отметить, что в настоящее время при наличии жизненных показаний возможно выполнение операций и на фоне инфаркта миокарда или инсульта, а также при шоке после стабилизации гемодинамики. Поэтому выделение абсолютных противопоказаний в настоящее время не имеет принципиально решающего значения.
К относительным противопоказаниямотносят любое сопутствующее заболевание. Однако их влияние на переносимость операции различно.
Наибольшую опасность представляет наличие следующих заболеваний и состояний:
– Сердечно-сосудистая система: гипертоническая болезнь, ишемическая болезнь сердца, сердечная недостаточность, аритмии, варикозное расширение вен, тромбозы.
– Дыхательная система: курение, бронхиальная астма, хронический бронхит, эмфизема лёгких, дыхательная недостаточность.
– Почки: хронические пиелонефрит и гломерулонефрит, хроническая почечная недостаточность, особенно с выраженным снижением клубочковой фильтрации.
– Печень: острый и хронический гепатиты, цирроз печени, печёночная недостаточность.
– Система крови: анемия, лейкозы, изменения со стороны свёртывающей системы. Ожирение. Сахарный диабет.
Источник
Лазерная коррекция — один из наиболее эффективных и малоинвазивных методов, способствующих восстановлению зрения. Однако она все же является операцией, а значит имеет определенные противопоказания. Устанавливает их лечащий врач, основываясь на результатах проведенного обследования. Что относится к противопоказаниям читайте на Очков.Нет.
Противопоказания к операции могут быть самыми разными, начиная от банальной простуды и заканчивая серьезными заболеваниями иммунной системы организма. В современной офтальмологии принято разделение на две группы: относительные и абсолютные противопоказания. Первая категория включает в себя те показания, которые считаются временными, то есть через определенный промежуток времени, провести операцию на глазах станет возможным.
Вторая группа включает в себя те противопоказания, при которых лазерная коррекция зрения категорически запрещена. Учитывая то, что с каждым годом методики проведения улучшаются, а технологии совершенствуются, то и число противопоказаний к проведению операции сокращается. Так, например, некоторые заболевания из «абсолютной» группы переходят в «относительную», а некоторые даже полностью вычеркиваются из списка.

Какие существуют методики?
На сегодняшний день в современных офтальмологических клиниках проводятся два вида лазерных операций на глазах. Первая методика называется «ЛАСИК». Название данной технологии происходит от акронима LASIK (Laser-Assisted in Situ Keratomileusis), что на «медицинском языке» означает лазерный кератомилез, то есть буквально — отделение лоскута роговой оболочки, влекущее за собой коррекцию ее внутренних слоев и затем, по завершению операции, возвращение лоскута на первоначальное место. Показаниями к проведению LASIK являются:
- близорукость не более -15;
- дальнозоркость не более +4;
- астигматизм от +3 до -3.
Нередко в медицинских журналах или тематических передачах можно встретить употребление терминов Super LASIK или N.A.S.A. LASIK. Как говорят врачи-офтальмологи, это все та же процедура лазерной коррекции, не отличающаяся ничем. По их предположениям, подобные названия придумали сотрудники медицинских клиник, желающие привлечь к себе дополнительное внимание пациентов.
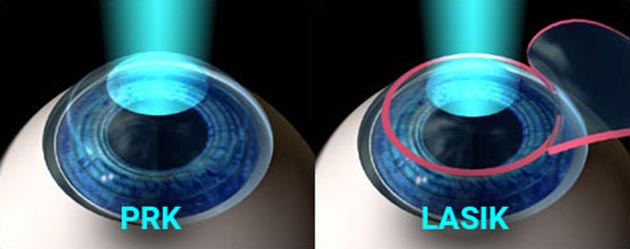
Другая технология, позволяющая проводить операции с помощью лазерного луча, это ФРК или же фоторефрактивная кератэктомия. Она подразумевает удаление верхнего слоя роговицы путем использования эксимерного лазера. Одним из наиболее ощутимых преимуществ ФРК является снижение физического воздействия, которое исключает риск ошибок, относящихся к человеческому фактору, а также полное отсутствие каких-либо механических манипуляций. Показаниями для проведения лазерной коррекции зрения данным способом являются:
- близорукость до -6;
- дальнозоркость до +3;
- астигматизм от -1,5 до -3.
Каждая операция из представленных нами выше имеет определенные противопоказания. Некоторые из них могут дублироваться, не позволяя пациенту провести ни одну из операций. Другие могут входить в какой-то один список, например, являться противопоказанием для проведения ФРК, но при этом допускать лазерную коррекцию LASIK.
Абсолютные противопоказания для проведения операции LASIK
Среди общего списка противопоказаний, при наличии которых проведение лазерной коррекции зрения противопоказано, особую роль играют абсолютные. В их группу входят те, при которых LASIK не только запрещен, но и может привести к весьма негативным последствиям. Врачи-офтальмологи выделяют следующие:

- наличие сосудистых заболеваний или болезней иммунной системы, среди которых: СПИД, системная красная волчанка, рассеянный склероз, ревматоидный артрит и т.п.;
- кератоконус — офтальмологическая патология, при которой роговая оболочка глаза, в связи с истончением, принимает форму конуса;
- регулярное употребление лекарственных препаратов, например, кортикостероидной группы, одним из побочных действий которых является негативное воздействие на зрительные органы;
- отслоение сетчатой оболочки глаза, непрооперированное своевременно;
- активно развивающаяся катаракта, снижающая остроту зрения;
- толщина роговицы составляет менее, чем 400-450 микромиллиметров;
- наличие только одного глаза.
Для того, чтобы избежать негативных последствий, перед проведением операции врач-офтальмолог обязательно направит Вас к терапевту, который должен будет провести свое собственное обследование, и внимательно изучив анамнез пациента или выписать заключение, или направить для этих целей к смежным специалистам, например, эндокринологу или ревматологу.
Относительные противопоказания для проведения лазерной коррекции LASIK
При наличии у пациента относительных противопоказаний, лазерная коррекция зрения может быть проведена. Однако для этого может понадобиться определенное время, пока пациент не выздоровеет окончательно или же его состояние не сможет оцениваться офтальмологом, как крайне тяжелое, требующее проведения неотложной лазерной коррекции зрения. К категории относительных противопоказаний относятся:
- возраст пациента менее 18 лет;

- оперированное отслоение сетчатки в прошлом;
- слишком быстрое развитие близорукости;
- беременность или период лактации;
- склонность к аллергическим реакциям и регулярное применение антигистаминных лекарственных препаратов;
- общие инфекционные заболевания организма;
- синдром «сухого глаза»;
- сахарный диабет.
Как правило, список относительных противопоказаний может изменяться в зависимости от состояния пациента. Именно поэтому перед проведением коррекции зрения с помощью эксимерного лазера, офтальмологи рекомендуют пройти и других врачей, которые дадут свое заключение относительно возможности проведения данной операции.
Абсолютные противопоказания для проведения ФРК
Список противопоказаний, полностью исключающих возможность проведения фоторефрактивной кератэктомии на глазах не так широк, как аналогичный перечень к проведению лазерной коррекции зрения с помощью LASIK. К ним относятся:

- аутоимунные заболевания организма, например: системная красная волчанка, миастения, зоб, ревматоидный полиартрит, склеродермия;
- нарушение процессов, связанных с регенеративными процессами, в связи с которыми на коже могут образовываться опухолевидные разрастания грубой волокнистой соединительной ткани кожи.
Как Вы видите, список противопоказания для проведения лазерной ФРК-коррекции гораздо меньше, чем у операции LASIK. Несмотря на это, именно «ЛАСИК» является, на сегодняшний день, наиболее усовершенствованным методом коррекции зрения.
Относительные противопоказания для проведения ФРК
Как мы уже говорили ранее, относительные противопоказания не являются безоговорочными и неоспоримыми табу при проведении лазерной коррекции. Однако не реагировать на них было бы не только неверно, но и опасно для здоровья. К таким противопоказаниям относятся:
- хронические инфекции глаз и век, особенно в стадии обострения;
- ярко-выраженный лагофтальм — патология, при которой нарушается процесс смыкания век;
- вирусный кератит и его последствия;
- нейротрофические заболевания, провоцирующие собой снижение чувствительности роговицы;
- случаи врожденной катаракты;

- беременность и период лактации;
- заболевания, вызывающие гормональную зависимость.
Наверняка, Вы заметили, что некоторые противопоказания «перекликаются» с теми, которые указаны и в показаниях, временно запрещающих проведение лазерной коррекции зрения LASIK. Это объясняется тем, что несмотря на то, что методики являются разными, у них много общего.
Как долго ждать возможности проведения операции при относительных противопоказаниях?
Многих пациентов, которым были установлены относительные противопоказания для лазерной коррекции, интересует вопрос — долго ли им ждать того момента, когда операция станет для них доступной. Если речь идет о таком запрете, как беременность и период лактации, то в этом случае необходимо дождаться окончания того момента, когда женщина перестанет самостоятельно кормить ребенка.

Это обусловлено тем, что после проведения лазерной коррекции зрения пациентам назначаются капли-антибиотики, способствующие более быстрому заживлению пораженных тканей. Еще одним противопоказанием к проведению операции является быстро прогрессирующая близорукость. В таком случае решение о возможности коррекции зрения напрямую зависит от лечащего врача-офтальмолога. Если степень близорукости достигла критической отметки, то лазерная операция может быть проведена, так как в данном случае риск от применения эксимерного лазера гораздо меньше, чем последствий отсутствия своевременного лечения данного нарушения рефракции.
Источник
Общие требования к хирургическим вмешательствам (операциям)1. Основные предоперационные исследования. Перед любой хирургической операцией должны быть проведены следующие исследования: 2. Абсолютные противопоказания к операции: 3. Относительные противопоказания к операции. Относительные противопоказания возникают при несоответствии между необходимостью хирургического лечения, вызванной заболеванием, объемом предполагаемой операции и риском невмешательства. Это несоответствие во многом определяется местными и временными факторами. Противопоказания, относящиеся исключительно к видеоассистированным эндоскопическим операциям, постоянно пересматриваются. В отношении онкологических операций и вмешательств при септических состояниях необходима дополнительная сдержанность. 4. Общая информация о пациенте и согласие: а) Информация о ходе лечения: продолжительность госпитализации, необходимость в интенсивной терапии, дренажи, необходимость в активном сотрудничестве при физиотерапии, дыхательные упражнения и т.п. б) Отказ от некоторых вредных привычек в период госпитализации, особенно от курения (если необходимо, внесите запись в историю болезни или в форму согласия). в) Общие сведения о пациенте и согласии на операцию:
5. Операционные стандарты: а) Предоперационные: б) Интраоперационные: в) Послеоперационные: 6. Лапароскопические операции: Для экспозиции боковых областей брюшной полости также требуются соответствующие положения. В ходе операции бывает необходимо несколько раз изменить положение пациента, что требует его стабильной фиксации на операционном столе. – Также рекомендуем “Как правильно держать и использовать скальпель?” Оглавление темы “Советы молодым хирургам”:
|
Источник

