Побочное действие на орган зрения


ПОБОЧНОЕ ДЕЙСТВИЕ ЛЕКАРСТВЕННЫХ СРЕДСТВ (ЛС) – ЭТО
НЕЖЕЛАТЕЛЬНЫЕ ПОСЛЕДСТВИЯ, ВОЗНИКАЮЩИЕ ПРИ ИСПОЛЬЗОВАНИИ СТАНДАРТНЫХ ДОЗ ЛЕКАРСТВЕННЫХ СРЕДСТВ, РЕКОМЕНДОВАННЫХ ДЛЯ ПРОФИЛАКТИКИ И ЛЕЧЕНИЯ ЗАБОЛЕВАНИЙ (определение ВОЗ)
КЛАССИФИКАЦИЯ ТИПОВ ПОБОЧНЫХ ЭФФЕКТОВ ЛС :
Тип А – предсказуемые реакции организма, связанные с фармакологической активностью препарата. Риск развития увеличивается при превышении
терапевтической дозы, низкой селективности действия и взаимодействии с другими ЛС. Возможны у любого пациента.
Тип В – непредсказуемые реакции, встречающиеся только при повышенной чувствительности больных, связанной с аллергией или генетически обусловленными нарушениями в ферментных системах. Виды реакций – лекарственная непереносимость, идиосинкразия, аллергические и псевдоаллергические реакции.
Тип С – реакции, обусловленные длительной терапией.
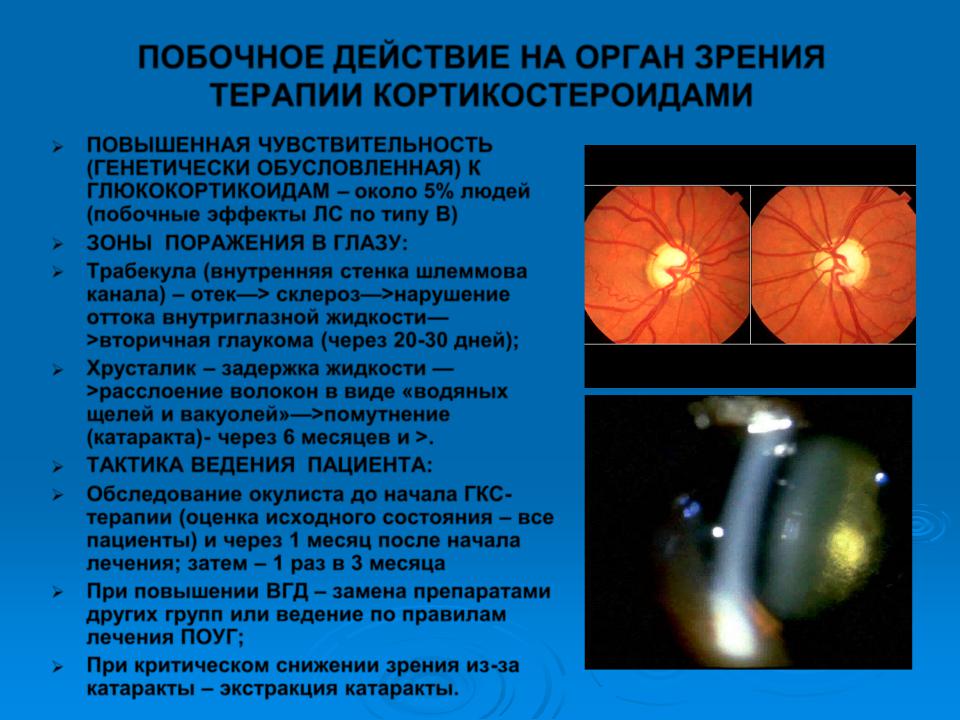
ПОБОЧНОЕ ДЕЙСТВИЕ НА ОРГАН ЗРЕНИЯ ТЕРАПИИ КОРТИКОСТЕРОИДАМИ
ПОВЫШЕННАЯ ЧУВСТВИТЕЛЬНОСТЬ (ГЕНЕТИЧЕСКИ ОБУСЛОВЛЕННАЯ) К ГЛЮКОКОРТИКОИДАМ – около 5% людей (побочные эффекты ЛС по типу В)
ЗОНЫ ПОРАЖЕНИЯ В ГЛАЗУ:
Трабекула (внутренняя стенка шлеммова канала) – отек—> склероз—>нарушение оттока внутриглазной жидкости— >вторичная глаукома (через 20-30 дней);
Хрусталик – задержка жидкости — >расслоение волокон в виде «водяных щелей и вакуолей»—>помутнение (катаракта)- через 6 месяцев и >.
ТАКТИКА ВЕДЕНИЯ ПАЦИЕНТА:
Обследование окулиста до начала ГКСтерапии (оценка исходного состояния – все пациенты) и через 1 месяц после начала лечения; затем – 1 раз в 3 месяца
При повышении ВГД – замена препаратами других групп или ведение по правилам лечения ПОУГ;
При критическом снижении зрения из-за
катаракты – экстракция катаракты.
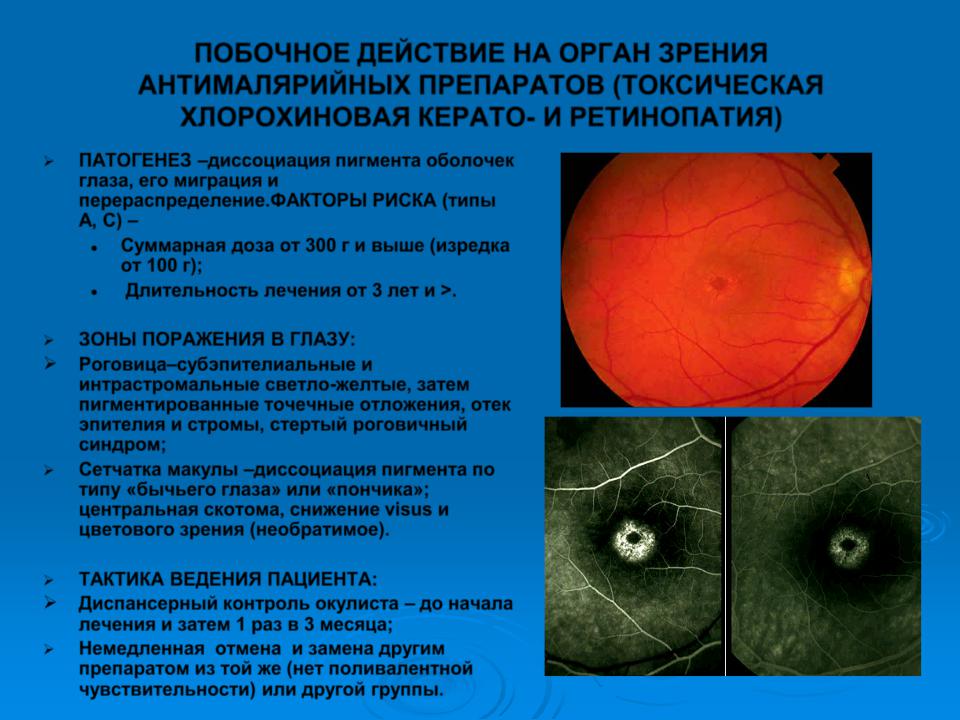
ПОБОЧНОЕ ДЕЙСТВИЕ НА ОРГАН ЗРЕНИЯ АНТИМАЛЯРИЙНЫХ ПРЕПАРАТОВ (ТОКСИЧЕСКАЯ ХЛОРОХИНОВАЯ КЕРАТО- И РЕТИНОПАТИЯ)
ПАТОГЕНЕЗ –диссоциация пигмента оболочек глаза, его миграция и перераспределение.ФАКТОРЫ РИСКА (типы А, С) –
Суммарная доза от 300 г и выше (изредка от 100 г);
Длительность лечения от 3 лет и >.
ЗОНЫ ПОРАЖЕНИЯ В ГЛАЗУ:
Роговица–субэпителиальные и интрастромальные светло-желтые, затем пигментированные точечные отложения, отек эпителия и стромы, стертый роговичный синдром;
Сетчатка макулы –диссоциация пигмента по типу «бычьего глаза» или «пончика»; центральная скотома, снижение visus и цветового зрения (необратимое).
ТАКТИКА ВЕДЕНИЯ ПАЦИЕНТА:
Диспансерный контроль окулиста – до начала лечения и затем 1 раз в 3 месяца;
Немедленная отмена и замена другим препаратом из той же (нет поливалентной
чувствительности) или другой группы.
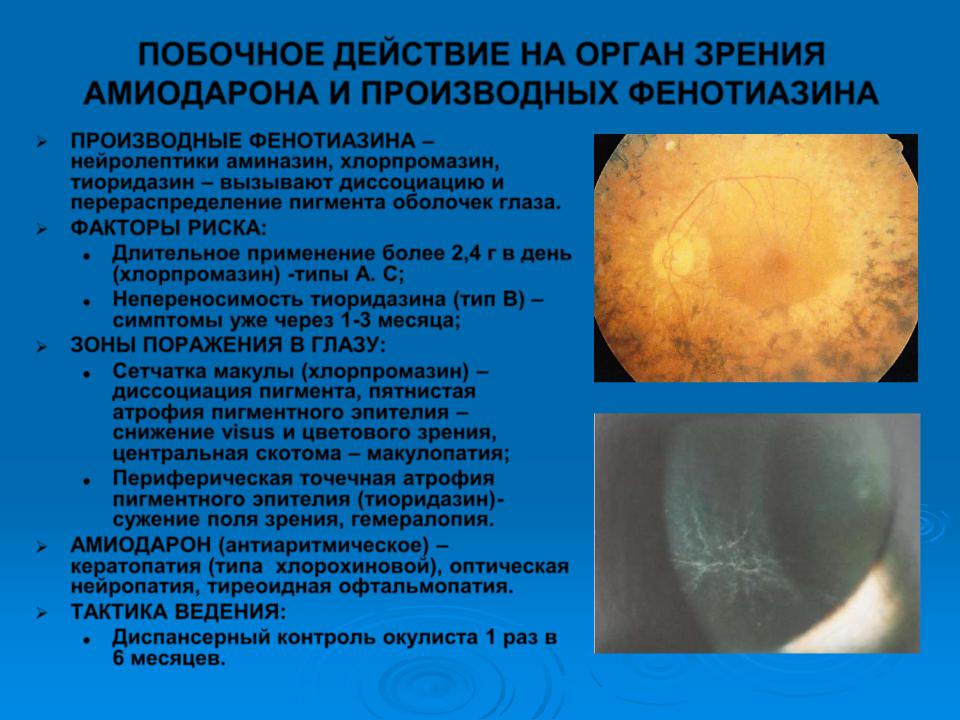
ПОБОЧНОЕ ДЕЙСТВИЕ НА ОРГАН ЗРЕНИЯ АМИОДАРОНА И ПРОИЗВОДНЫХ ФЕНОТИАЗИНА
ПРОИЗВОДНЫЕ ФЕНОТИАЗИНА – нейролептики аминазин, хлорпромазин, тиоридазин – вызывают диссоциацию и перераспределение пигмента оболочек глаза.
ФАКТОРЫ РИСКА:
Длительное применение более 2,4 г в день (хлорпромазин) -типы А. С;
Непереносимость тиоридазина (тип В) – симптомы уже через 1-3 месяца;
ЗОНЫ ПОРАЖЕНИЯ В ГЛАЗУ:
Сетчатка макулы (хлорпромазин) – диссоциация пигмента, пятнистая атрофия пигментного эпителия – снижение visus и цветового зрения, центральная скотома – макулопатия;
Периферическая точечная атрофия пигментного эпителия (тиоридазин)- сужение поля зрения, гемералопия.
АМИОДАРОН (антиаритмическое) – кератопатия (типа хлорохиновой), оптическая нейропатия, тиреоидная офтальмопатия.
ТАКТИКА ВЕДЕНИЯ:
Диспансерный контроль окулиста 1 раз в 6 месяцев.
Источник
Заболевания различных органов и систем имеют определенные глазные проявления.
Зрение и общее здоровье человека
Известно, что «глаза – зеркало души». Оказывается, не только души. Заболевания различных органов и систем часто имеют определенные, часто специфические, глазные проявления.

Изменения органа зрения при общих заболеваниях могут быть весьма разнообразными: от нарушения глазо-двигательного аппарата, ухудшения центрального и периферического зрения, до изменений сетчатки и зрительного нерва.
Наиболее часто встречаются поражения глаз при артериальной гипертонии и сахарном диабете. По степени глазных проявлений можно судить о стадии данного заболевания и его течении. Именно поэтому при обнаружении у пациента артериальной гипертензии или сахарного диабета показана консультация окулиста с обязательным осмотром глазного дна.
Повышение артериального давления и изменения глазного дна
При гипертонической болезни имеются специфические изменения сосудов глазного дна. Степень патологических изменений зависит от стадии заболевания.
⋙ Для начальной фазы заболевания характерны функциональные сосудистые расстройства – гипертоническая ангиопатия сетчатки. Окулист оценивает калибр артерий и вен сетчатки, их ход, извитость. При устранении гипертонических явлений глазное дно приобретает нормальный вид.
⋙ Для следующей стадии гипертонической болезни, которой соответствует стойкое повышенное артериальное давление, характерны уже не только функциональные, но и органические изменения сосудов глазного дна – гипертонический ангиосклероз – происходит видимое уплотнение стенки сосудов.
⋙ При дальнейшем прогрессировании заболевания наступает стадия гипертонической ангиоретинопатии и нейроретинопатии. В патологический процесс вовлекается и сетчатка, и зрительный нерв. Из-за повышения проницаемости патологически измененных сосудов на ней появляются кровоизлияния и отеки, патологические очаги.
⋙ При повышении артериального давления до экстремально высоких цифр происходит отек диска зрительного нерва различной степени. Отмечаются резкое нарушение цветовосприятия, снижение зрительной функции: падение центрального зрения и сужение поля зрения.

В исходе нейроретинопатии может развиться атрофия зрительного нерва, характеризующаяся необратимым снижением зрения.
При симптоматических артериальных гипертензиях, например, почечной, изменения на глазном дне схожи с вышеописанными. Однако склеротические изменения сосудов менее выражены, на глазном дне большое количество экссудативных очагов (скопления жидкости), более высокий риск развития отека зрительного нерва. В отличие от гипертонической болезни патологические изменения на сетчатке довольно быстро прогрессируют.
Лечение гипертензивных изменений глазного дна сводится, в первую очередь, к коррекции артериального давления. При необходимости применяется симптоматическое лечение с целью рассасывания кровоизлияний на глазном дне, устранения отека, улучшения обменных процессов в сетчатке.
Сахарный диабет и другая эндокринная патология
При заболеваниях эндокринной системы патологические изменения могут быть во всех отделах глазного яблока.
Эндокринная офтальмопатия: нарушения функции щитовидной железы приводят к изменениям в орбитальной клетчатке и наружных глазных мышцах, вследствие чего развивается эндокринный экзофтальм (выпячивание глазного яблока) и эндокринная миопатия (появление косоглазия). Вследствие смещения оси глазного яблока может отмечаться диплопия – двоение. При отечном экзофтальме может развиться оптическая нейропатия, которая может достаточно быстро перейти в атрофию зрительного нерва. В результате сдавления нервов и нарушения питания тканей возникает поражение роговицы вплоть до язвы.
Лечение эндокринной офтальмопатии проводится совместно с эндокринологом. Назначается гормональная терапия кортикостероидами. В тяжелых случаях показана рентгенотерапия орбит. В качестве симптоматического лечения применяют препараты искусственной слезы для увлажнения роговицы при неполном закрытии глазной щели. При инфекционных осложнениях проводят соответствующее лечение. Для восстановления нормального положения век иногда проводят хирургическое лечение.
Пациенты, страдающие сахарным диабетом, обращаются к офтальмологу с жалобами на ухудшение зрения, туман, черные пятна, плавающие помутнения перед глазами.
У пациентов с сахарным диабетом часто наблюдаются хронические воспалительные заболевания переднего отрезка глаза – блефариты, блефароконъюнктивиты, ячмени, трофические язвы роговицы и т.д. Характерной для сахарного диабета является катаракта – помутнение хрусталика по типу «снежной бури».
Самое серьезное осложнение сахарного диабета со стороны глаз – это диабетическая ретинопатия – поражение сетчатки. Диабетическая ретинопатия характеризуется патологическими изменениями со стороны сосудов – расширение, патологическая извитость вен, утолщение венозных стенок, микроаневризмы, отложения липидов вдоль сосудов, образуются неполноценные новообразованные сосуды, через которые происходит пропотевание жидкости с образованием экссудативных очагов в сетчатке, наблюдаются кровоизлияния – от мелких точечных до обширных кровоизлияний в сетчатку и стекловидное тело. Может наблюдаться диабетический макулярный отек – отек центральной зоны сетчатки, обуславливающий снижение центрального зрения. Новообразованные сосуды врастают в стекловидное тело. Появляются фиброзные разрастания, которые могут стать причиной отслойки сетчатки. Помимо этого может развиться вторичная глаукома.
Лечение диабетической ретинопатии, помимо базисной терапии сахарного диабета, включает в себя большой количество именно офтальмологических схем и методов: от проведения курса комплексной консервативной сосудистой, антиоксидантной терапии до новейших современных методов, например, фотодинамическая терапия или введение специальных препаратов в стекловидное тело. Часто проводят лазерное лечение сетчатки с целью коагуляции неполноценных сосудов, устранения отека и профилактики повышения внутриглазного давления. При развитии диабетической катаракты показано ее хирургическое удаление.
Почему беременным нужен осмотр глазного дна
Токсикоз беременных: При раннем токсикозе беременных наблюдаются изменения сосудов сетчатки – расширение вен, сужение артерий, извитость отдельных мелких артерий, при более тяжелом течении может быть гиперемия диска зрительного нерва, могут возникать кровоизлияния в сетчатку и ретробульбарный неврит, которые, в отличие от сосудистых изменений, протекающих бессимптомно, уже сопровождаются соответствующей клинической картиной: ухудшением зрения, туманом, появлением пятен перед глазами.

Внезапно возникшие во время второй половины беременности расстройства зрения, такие как мелькание мушек, туман, пелена перед глазами, ухудшение зрения вплоть до его кратковременной потери, и резкое ухудшение общего состояния: головная боль, головокружение, вялость, тошнота, рвота, отеки, цианоз кожи и слизистых оболочек могут быть признаками пре- и эклампсии – наиболее тяжелых форм позднего токсикоза беременных, которые являются жизнеопасными для матери и ребенка и требуют немедленной госпитализации и экстренной медицинской помощи в специальных условиях (палаты эклампсии).
Особое внимание уделяется беременным женщинам с миопией и периферическими витреоретинальными дистрофиями, так как в этих случаях существует угроза отслойки сетчатки при родоразрешении естественным путем. Офтальмолог осматривает глазное дно у таких женщин в первом и третьем триместрах беременности и дает заключение о способе родоразрешения с учетом изменений на глазном дне.
Где прячется инфекция
Характерные изменения глаз наблюдаются при некоторых специфических инфекциях – туберкулез, токсоплазмоз, сифилис и др. При таких заболеваниях часто наблюдаются воспаления сосудистой оболочки и сетчатки – хориоретиниты. Основной жалобой пациентов является более или менее выраженное снижение остроты зрения, в зависимости от локализации воспалительных очагов на глазном дне. При осмотре глазного дня обнаруживаются сами воспалительные очаги, а также сосудистые изменения, кровоизлияния, нарушения прозрачности стекловидного тела.
Проводят лечение основного заболевания и симптоматическую терапию, применяя и местное введение лекарственных средств в виде глазных капель, парабульбарных и субконъюнктивальных инъекций.
Ревматизм – болезнь не только сердца и суставов
При ревматизме также происходят патологические изменения в органе зрения.

При ревматизме происходит, помимо поражения соединительной ткани, патологические изменения сосудов микроциркуляторного русла, в том числе и сосудов глаза. Чаще всего наблюдаются токсико-аллергические увеиты (воспаление сосудистой оболочки глаза), васкулиты и ретиноваскулиты, которые могут затрагивать как артерии, так и вены сетчатки: развивается воспаление и деструктивные изменения сосудистой стенки, вплоть до некроза, могут быть кровоизлияния вокруг сосудов, отек сетчатки.
Характерна тенденция к тромбообразованию, поэтому может возникнуть непроходимость центральной артерии или вены сетчатки. В таких случаях отмечается значительное снижение остроты зрения. Течение ревматического васкулита очень тяжелое, возможны множественные кровоизлияния в сетчатку, поражение центральной зоны сетчатки – макулярной области.
Лечение длительное и комплексное. Но рано начатое совместно с ревматологом лечение нередко приводит к обратному развитию процесса и улучшению зрения.
Заболевания крови
Изменения органа зрения могут быть также и при заболеваниях крови. В зависимости от конкретного заболевания могут быть: кровоизлияния в сетчатку, стекловидное тело, под конъюнктиву, изменения калибра и хода сосудов сетчатки, в ряде случаев развивается застойный диск зрительного нерва с соответствующей симптоматикой, в наиболее тяжелых случаях может быть экссудативная отслойка сетчатки. Случается, что глазные симптомы обнаруживают раньше, чем другие клинические проявления заболевания. Лечение проводится совместно с гематологом. Замечено, что при улучшении общего состояния и благоприятном течении заболевания улучшается и состояние органа зрения.
От офтальмолога к неврологу
При заболеваниях центральной нервной системы наблюдаются различная глазная симптоматика – ограничение движений глаз, появление двоения, различные дефекты поля зрения, снижение зрения различной степени, внезапная потеря зрения с последующим восстановлением, боли за глазом. На глазном дне могут обнаруживаться характерные изменения сосудов или диска зрительного нерва. Бывает так, что никаких патологических признаков на глазном дне не выявляется. Диагноз устанавливается совместно с неврологом. Лечение сводится к лечению основного заболевания.
Таким образом, орган зрения часто вовлекается в патологический процесс при общих заболеваниях организма. Для представителей многих медицинских специальностей важны консультации офтальмолога, они являются компонентом клинического обследования больного, необходимым для уточнения диагноза и определения стадии и течения заболевания, корректировки схемы лечения.
Источник
2. Атенолол
3. Метропролол тартат
4. Празозина гидрохлорид
5. Спиронолактон
артериальном давлении
изменения цветовосприятия.
2. Сухие глаза, нарушения зрения.
3. Сухие глаза, затуманивание зрения.
4. Затуманивание зрения,
покраснение глаз.
5. Нарушения зрения,
изменения цветовосприятия,
близорукость.
сердечного ритма
катаракта.
в цветовосприятии,
ореол вокруг светящихся объектов,
двоение, вспышки
2. Напроксен
3. Сулиндак
2. Затуманивание зрения, двоение, неврит.
3. Затуманивание зрения,
дегенерация сетчатки, конъюктивит.
при движении
двоение, расширение зрачка.
изменение цветовосприятия.
2. Скополамин
3. Фенобарбитал
повышение чувствительности к свету,
глаукома,
расширение зрачка, затруднения при чтении.
2. Затуманивание зрения,
повышение чувствительности к свету,
расширение зрачка, затруднения при чтении.
3. Затуманивание зрения,
повышение чувствительности глаз к свету,
повышение внутриглазного давления,
расширение зрачка, глаукома.
повышение внутриглазного давления
Ловастатин
содержания холестерина в крови
нарушения зрения
1. Литий, соли лития
2. Хлорпромазин
двоение,
сухие глаза
(несовместим с ношением контактных линз)
2. Обесцвечивание склеры,
двоение, катаракта,
нарушение зрения,
повреждение роговицы
2. Фенилпропаноломина
гидрохлорид
(ношение контактных линз сократить)
2. Ацетазоламид
1. Расстройства зрения,
изменения цветовосприятия.
2. Близорукость,
расплывчатость зрения.
нарушения зрения
ослабление способности к фокусировке,
восприятию глубины пространства,
расширение зрачка,
глаукома.
затруднение при чтении
2. Лоразепам
1. Уменьшение способностей
к фокусировке и восприятию
глубины пространства.
2. Затуманивание зрения, двоение.
2. Норгестрел
3. Норэтиндрон
4. Этинилэстрадиол
средства
двоение.
2. Изменение кривизны роговицы
(несовместим с ношением контактных линз).
3. Неврит, тромбоз сосудов сетчатки,
двоение.
4. Неврит, тромбоз сосудов сетчатки,
потеря зрения, двоение.
нарушение зрения
(несовместим с ношением контактных линз).
2. Хлорфенирамин
расширение зрачка.
2. Сухие глаза, расширение зрачка.
и приступах
затруднения при чтении.
уменьшение поля зрения,
изменения цветовосприятия,
двоение.
зрительного нерва,
затрагивает чувствительность
к свету.
изменения в роговице,
катаракта.
Источник
Глюкокортикоиды при глазных болезнях. Противопоказания к назначению глюкокортикоидов в офтальмологииГлюкокортикоиды (кортикостероиды) весьма популярны при лечении глазных болезней. Они заслуженно считаются сильными противовоспалительными, десенсибилизирующими и иммунодепрессивными средствами. Однако уже местное применение этих лекарств, не требующее больших доз, может давать нежелательные побочные эффекты. Офтальмологам известно замедление регенерационных процессов в глазу, ухудшение течения и более частое проявление его вирусных (герпетических) заболеваний, образование помутнений в хрусталике под влиянием стероидов. Описаны также трофические поражения роговицы, мидриаз, птоз, расстройства аккомодации, помутнения стекловидного тела, застойные диски, аллергические реакции в виде конъюнктивита и поверхностного кератита [Марголис М. Г., 1972]. Очень тяжелые и отнюдь не редкие осложнения вызывают стероидные препараты при их общем применении: симптомы болезни Иценко—Кушинга, особенно у детей, задержка их роста, в любом возрасте миопатии, эмоциональные и нервно-психические нарушения, остеопорозы, васкулиты, изменения гемостаза и иммуногенеза, гормонозависимость, желудочно-кишечные страдания от дискомфорта в эпигастрии до язв желудка и пр. Полной прямой зависимости развития указанных побочных реакций и осложнений от препаратов, длительности их применения, доз, возраста, пола, характера заболеваний при лечении кортикостероидами нет. Одни больные хорошо переносят лечение, проводимое годами, нередко принимая лекарства в больших дозах, у других же отрицательные явления возникают через 3—4 нед при использовании средних доз. Тем не менее значительно больше побочных реакций дают естественные глюкокортикоиды (кортизон, гидрокортизон), причем осложнения наступают тем чаще, чем выше дозы и длительнее применение этих средств. Значительно лучше переносят больные современные синтетические препараты среднего (триамцииолоп, преднизолон, преднизон, метилредпизолон), длительного (дексаметазон, бетаметазон, параметазон) и пролонгированного действия (кеналог). Однако следует учитывать их особенности. Так, противовоспалительный эффект триамцинолона в 1,5—2 раза выше, чом иредпизолоиа, поэтому его молено назначать больным с высоким артериальным давлепием, нарушениями углеводного обмена и пожилым людям. Преднизон и преднизолон меньше, чем кортизон и гидрокортизон, влияют на артериальное давление, электролитпый обмен, задержку жидкостей, но обладают повышенным ульцерогенным действием, в связи с чем не показаны больным гиперацпдным гастритом и язвенной болезнью желудка.
Дексаметазон, противовоспалительный эффект которого в 4— 10 раз выше, чем преднизолона, оказывает действие, в 30 раз превышающее действие последнего на кору надпочечников, поэтому должен назначаться короткими курсами и под контролем функционального состояния этой коры. Отмена препарата возможна только при медленном снижении его доз до минимальных. Параметазон и особенно кеналог, одна инъекция которого действует в течение 7г—1 мес, в силу их лучшей переносимости показаны для длительного применения при хронических заболеваниях и могут назначаться (кеналог) даже амбулаторно. Отрицательное действие гормонов уменьшают диета, а также некоторые лекарственные препараты. Для применения внутрь, как правило, требуются меньшие дозы, чем при парентеральном введении. При лечении болезней глаза первый путь предпочтительнее второго. Отмеченные выше особенности современных кортикостероидных препаратов позволяют в нужных случаях с большой пользой назначать их больным сахарным диабетем, ожирением, пептическими язвами желудка, а также больным старше 60 лет и беременным, хотя все эти болезни и состояния считались противопоказаниями к гормонотерапии. «Важно правильно выбрать препарат, определить наиболее рациональный метод и время введения гормона с одновременным введением препаратов, нейтрализующих побочное действие кортикостероидов» [Егорова Л. И. и др., 1978]. Однако в указанных случаях дозы препаратов должны быть снижены на 25—30%. Для большинства больных достаточны средние дозы глюкокортикостероидов; лишь по особым показаниям их можно повышать до максимальных. Длительность гормонотерапии глазных болезней, как правило, должна быть небольшой: курсы от 10 до 25—30 дней, реже 1,5 — 2 мес. Доза наиболее высока в первые 2—8 дней лечения и постепенно снижается в последующие дни. Например, дозу дексаметазона нужно снижать по 1/4 таблетки, преднизолона — по 0,5 — 1 таблетке каждые 2—4 дня. При отдельных хронических заболеваниях глаза или затрагивающих орган зрения общих страданиях (болезни Стилла, Фелти, ревматизм и др.) требуются более длительные курсы гормонотерапии, для которых более пригодны глюкокортикостероиды длительного и пролонгированного действия. – Также рекомендуем “Витаминотерапия при глазных болезнях. Кардиологические препараты в офтальмологии” Оглавление темы “Препараты в офтальмологии. Трудовая экспертиза при болезнях глаз”: |
Источник