Побочное действие отменять препарат
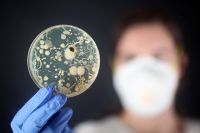
Чем запивать лекарства, как алкоголь влияет на действие таблеток, к чему приводит передозировка витаминов и какие сочетания препаратов смертельно опасны? Вместе с доктором Ириной Кондратенко разбираем ошибки, из-за которых назначенное лечение не работает.
Ирина Кондратенко
функциональный диагност, заведующая КПО реабилитационного центра «Элеос»
Ошибка №1. Самовольно прекращать назначенный курс
— У каждой болезни есть своя продолжительность лечения. Одни препараты принимаются всего несколько раз, другие — более продолжительный промежуток времени, третьи — пожизненно. Игнорировать рекомендации врача по этому вопросу нельзя.
Самое рискованное — это «игры» с антибиотиками. Они назначаются определенным курсом, как правило, от 5 дней до месяца, — все зависит от тяжести болезни и особенностей организма.
Прерывание курса способствует резистентности бактерий, то есть они становятся нечувствительными к конкретному препарату. За временным улучшением состояния следует ухудшение. И в данной ситуации часто приходится назначать более сильный антибиотик, не знакомый бактериальной инфекции. Таким образом, после обычного трахеита рецидив (возврат болезни) приводит порой к синуситу, воспалению легких и другим осложнениям.
Крайне внимательно нужно подходить также к гормонотерапии. Здесь очень важно соблюсти дозы и интервалы приема, назначенные врачом. Иначе снова нависает угроза сложнейшего рецидива болезни.
Если легкомысленно отнестись к бета-блокаторам (которые часто назначают при лечении нарушения сердечного ритма и артериальной гипертензии), может начаться тахикардия, экстрасистолия и другие осложнения. Да и вообще, сроки употребления любых лекарств должны быть соблюдены и изменяться только по назначению врача.
Ошибка №2. Принимать лекарства в неправильное время
— При разработке препарата фармкомпании в обязательном порядке проводят соответствующие испытания (лабораторные и клинические). При этом исследуется биодоступность — в широком смысле количество лекарственного вещества, доходящее до места его действия в организме, определяются оптимальная доза и время употребления.
Одно лекарство лучше всего усваивается утром, другое — перед едой, третье — после и так далее. Строгие требования к этому вопросу указываются в инструкции, если жестких условий нет, вариант применения определяет доктор в зависимости от особенностей организма конкретного пациента. Так, пищеварительные ферменты рекомендовано принимать во время еды, некоторые гормональные препараты часто назначаются утром за 30 минут до еды (именно в это время надпочечники особенно активны).
Малейшее отступление от правил времени употребления лекарств может привести к:
- снижению эффективности препарата;
- повышению вероятности побочных эффектов.
Ошибка №3. Запивать таблетки не водой
— Все же лучше не отступать от классики. Причем вода должна быть комнатной температуры. Слишком горячая температура может уменьшить в лекарстве действующие вещества, слишком холодная приведет к спазму сосудов и замедлению процессов всасывания.
Молоко многие препараты нейтрализует. То есть смысл в их приеме просто теряется.
В кофе и чае много активных веществ (таких, как танины, кофеин). Нередко они также приводят к сосудосуживающему эффекту и необходимые вещества хуже усваиваются.
Цитрусовый сок (особенно грейпфрутовый) тормозит влияние лекарств на рецепторы и опять-таки ухудшает всасывание и даже может спровоцировать проявление побочных действий.
Важно:
— Запивать лекарства необходимо большим количеством воды, особенно, если нужно выпить несколько таблеток одну за одной.
Наш пищевод имеет интересную анатомическую особенность — в области желудка располагается расширение (как карман). Часто таблетки задерживаются именно в данной зоне, потому что жидкости просто не хватает, чтобы протолкнуть их дальше. Из-за этого появляется дискомфорт (например, изжога), и препарат действует медленно. Два-три глотка — это мало. Чтобы перестраховаться, выпивайте хотя бы полстакана или стакан воды.
Ошибка №4. Сочетать алкоголь с приемом лекарств
— При сочетании алкоголя и препарата мы получаем усиление или ослабление эффекта либо провоцируем интоксикацию организма.
Знаю случай, когда пациент принял антибиотик и в тот же день выпил много алкоголя. Мужчина получил сильнейший токсический гепатит, который быстро спрогрессировал до цирроза печени. Была свидетелем и такой ситуации, когда нестероидное противовоспалительное средство вместе с алкоголем вызвало крапивницу и отек Квинке.
Ни в коем случае нельзя совмещать алкоголь и психотропные препараты. Их действие в таком случае становится непредсказуемым. Вплоть до смертельного исхода.
Как правило, больше всего страдают:
- печень;
- поджелудочная железа;
- почки.
Ошибка №5. Забывать о том, что некоторые лекарства не сочетаются
— Первое правило грамотного пациента — рассказать каждому из врачей, к которому он приходит по разным проблемам, о том, какие лекарства он принимает. Хотя, конечно, хороший специалист должен поинтересоваться этим самостоятельно.
К счастью, фатально не совместимых препаратов крайне мало. И все же, если сочетать, например, некоторые препараты, обладающие сорбирующим действием, с гипотензивными препаратами, всасывание последних будет сводиться к нулю. А вот эуфиллин и сердечные гликозиды — крайне опасная пара, которая может привести к остановке сердца! Обязательно советуйтесь с врачом.
Ошибка №6. Увеличивать или уменьшать дозировку без назначения доктора
— Как врач я стараюсь объяснять пациентам, когда они почувствуют действие препарата (сразу, через день или через неделю), чтобы человек понимал, что с ним происходит.
Например, люди с проблемами повышенного давления стремятся быстро понизить его при очередном скачке практически до идеального, глотая одну таблетку за другой. Хотя для организма это сильный стресс. Давление нужно сбивать постепенно.
При назначении дозировки врач учитывает уровень проблемы, пульс, давление, возраст, вес и другие особенности организма пациента. Своевольное увеличение дозы без учета данных параметров нередко приводит к ухудшению состояния и различным осложнениям.
Особенно опасно шутить с:
- антибиотиками;
- гипотензивными препаратами;
- гормонами;
- обезболивающими препаратами (так, передозировка анальгина приводит к ухудшению состояния крови).
Ошибка №7. Самолечение
— Чаще всего люди любят сами себе назначать витамины. Многие из них продаются без рецепта, значит, абсолютно безопасны? Это вовсе не так.
«Плохо себя чувствую — куплю поливитамины», — думает человек. Однако сегодня все чаще говорят о том, что неправильное их применение ведет к провоцированию онкозаболеваний. Почему? Если организм ослаблен, он совершенно не подготовлен ко встрече с теми самыми витаминами.
При паразитарной причине плохого самочувствия или при начальных стадиях онкологии поливитамины лишь ускорят процесс «цветения» проблемы. В общем, они становятся дополнительным источником питания для враждебных клеток или микроорганизмов.
Витамины группы В нередко вызывают аллергию. Опять-таки — почему? В желудке содержатся грибы, паразиты, из-за которых и проявляется такая реакция. Восстанавливаем микрофлору — исчезает и отрицательная реакция на данные витамины, которые организму очень нужны.
Всеми любимый витамин С тоже не так безобиден. Если у вас склонность к тромбозам, густая кровь, витамин С способен усугубить ситуацию, так как способствует сгущению крови.
Осторожным стоит быть также с железом. Если у вас анемия, совсем необязательно, что вызывает ее именно недостаток этого элемента. А вот переизбыток откладывается в печени, почках, легких и других органах и, как ржавчина, оседает на стенках сосудов.
Мы часто слышим и о дефиците витамина D в нашем организме из-за недостатка солнечного света. Да, это так. Но нужно точно знать, каков его уровень, и правильно выбрать подходящую форму применения. Избыток данного витамина ведет к появлению камней в почках и к другим проблемам.
Если вспомнить о микроэлементе К (калий), его переизбыток провоцирует сбои в работе сердца. В общем, говорить на эту тему можно бесконечно.
Вторая народная забава — травы. Они кажутся безобидными лишь на первый взгляд. Лечение всевозможными сборами — это целая наука. По незнанию ими можно очень серьезно себе навредить.
Первое: ни в коем случае не покупайте травы у поставщиков и обычных людей, у которых нет соответствующей лицензии! Почти любой сбор можно найти в аптеках, где отслеживаются необходимые нормы изготовления и хранения.
Второе: прежде чем начинать прием того или иного отвара, посоветуйтесь с врачом, внимательно прочитайте инструкцию.
Приведу пример. Хорошо знакомый многим зверобой действительно улучшает вкус чая и обладает полезными свойствами, но: ухудшает перистальтику кишечника, может вызвать атонию кишечника, влияет на всасываемость многих препаратов, возбуждает нервную систему. И такие скрытые минусы имеются практически у всех трав.
Учитесь на чужих ошибках, будьте внимательны к своему организму, и он вас отблагодарит.
Фото: Ирина Забирашко
Источник

Побочные действия лекарств — бич фармакологии. Их устранение и предупреждение — одна из главных задач врача.
Большинство современных лекарств имеют большой спектр побочных действий. Особенно, препараты нового поколения, сильнодействующие, синтетического происхождения.
Эта тенденция усиливается; они вытесняют лекарства умеренного действия, растительного или животного происхождения. Под предлогом, якобы, недостаточной эффективности, их стали презрительно называть фуфломицинами.
Хотя, до сих пор, фуфломицинами называли контрафактные препараты-пустышки, в которых занижен состав активного вещества, или отсутствует вообще. Подделывают всегда дорогостоящие лекарства известных брендов. Но, никак не дешевые лекарственные препараты.
Препараты украинского и российского производства, достаточно востребованы в процветающей Европе. В основном — естественного происхождения. Их пересылают почтой, передают своим знакомым и родственникам. Даже достаточно обеспеченным людям.
Действуют они не хуже дорогостоящих европейских лекарств. Зато, имеют минимальный спектр побочных эффектов. Но, в аптеках их становится все меньше.
Попробуйте сейчас найти в украинских аптеках гепатопротекторы — недорогие препараты растительного происхождения! Зато полно дорогостоящих высокоактивных синтетических импортных препаратов, для лечения печени. С огромным списком побочных действий.
Такое отношение медицинских чиновников, к препаратам легкого и умеренного действия, является несправедливым и спекулятивным. Это очень похоже на недобросовестную конкуренцию. Когда дискредитируются достаточно эффективные, недорогие и физиологичные средства.
Которые многие соотечественники автора принимали периодически долгие годы. Они себя неплохо зарекомендовали. Но, власть имущие рассуждают иначе. И делают выбор в пользу дорогостоящих импортных препаратов. Таким образом, достигается две цели.
- Первая — сокращаются сроки лечения;
- вторая — значительно увеличивается прибыль от продажи препаратов.
Но, чего стоит это пациенту?!
Вспомним, как лечили в советское время, ушибы и переломы. И как лечат их сейчас. В СССР назначали водные компрессы и обертывания, для уменьшения воспаления и отеков.
А еще — обезболивающие препараты, типа анальгина с папаверином, которые также вызывали побочные эффекты, и действовали кратковременно. Поэтому, их нельзя назвать эффективными. Только в исключительных случаях, зачастую разово, вводили наркотики.
Но, даже они не вызывали таких серьезных побочных эффектов, как эти новые средства, причем, массово. Их действие невозможно сравнить с теми, которые появились у автора, в связи с переломом руки и ушибом грудной клетки.
В виде реакции организма на обезболивающие, а также — противоотечные, противовоспалительные и противосудорожные препараты. Которые пришлось принимать на протяжении недели. Автору потребовалось больше времени на их устранение, чем длилось восстановление после травмы.
Эти побочные действия были достаточно серьезными. Выражались в желудочно-кишечном кровотечении, симптомами которого был черный (мелена) и ярко красный стул.
Не считая тошноты, рвоты и холероподобной диареи. Именно ее пришлось устранять дольше всего. Потому, что желудок отказывался переваривать, а кишечник — всасывать. При том, что прием лекарств частично смягчали водные процедуры.
Разве это — нормально?! А ведь такие осложнения способны привести даже к летальному исходу!
Автор нашла на форумах свидетельства многих пациентов, которые жаловались на подобные побочные действия. Особенно часто они нарушают функцию желудочно-кишечного тракта.
Побочные действия лекарств. Устранение
1. Принимать сорбенты, с целью поглощения токсических веществ. Например, по такой схеме.
- Весьма эффективым детоксикационным средством является кофейная клизма, которая предназначена для очищения печени.
Комплексную программу детоксикации организма, можно увидеть в этой статье.
2. Употреблять солевые растворы, типа регидрона, или аспаркама, с целью восстановления объема электролитов. Особенно, при диарее.
- Поскольку, например, низкий уровень калия в организме, может вызвать судороги, и даже привести к остановке сердца.
3. Позаботиться о восстановлении пищеварительной функции желудка, и всасывающей способности кишечника.
- То же самое следует делать после лечения антибиотиками, в частности, от хеликобактерии. С целью устранения побочных действий лекарств.
- Принимать соответствующие препараты, типа пробиотиков, и ферментов растительно-животного происхождения, вроде панкреатина или аллохола.
- Применять водные процедуры, в виде обертываний или компрессов; через день или два.
К сожалению, большинство эффективных и дешевых препаратов растительно-животного происхождения, умеренного действия, постепенно снимают с производства во многих странах. Отказывают в перерегистрации, забирают лицензии у производителей и аптек. Заменяя дорогостоящей, не физиологичной и сильнодействующей “синтетикой“.
Сопровождается этот процесс их дискредитацией. Поскольку, они не представляют коммерческой ценности для аптек. Зато, серьезно конкурируют с дорогостоящими и высокоактивными европейскими средствами, синтетического происхождения, которые на полтора-два порядка дороже.
Побочные действия лекарств. Предупреждение
- Если у вас наблюдались побочные действия от приема лекарств раньше, можно постараться смягчить или свести их к минимуму упреждающим способом, принимая сорбенты через некоторое время, после приема лекарств.
- Применять водные компрессы и обертывания, с целью уменьшения интоксикации.
- Частично, это снизит их терапевтический эффект. Но, это лучше, чем лечить уже возникшие осложнения.
Наиболее часто такое случается при травмах, и после операций. Особенно, в случаях присоединения инфекции, когда приходится принимать антибиотики.
Не зря о лекарствах говорят: одно лечим — другое калечим. Сейчас такое явление особенно актуально во всем ире. Именно поэтому, данная программа весьма актуальна.
Вы можете пропустить до конца и оставить ответ. Pinging в настоящее время не доступны.
Источник
Помните анекдот? «Скажите, доктор, а таблетки, которые вы мне прописали, имеют побочные эффекты?» — «Конечно! От них заметно худеет кошелёк».
Если бы все проблемы с лекарствами сводились к их цене, это было бы ещё полбеды! Однако, по некоторым данным, от 17 до 23% лекарственных средств потенциально опасны для здоровья из-за нежелательных побочных реакций, которые они вызывают.

И лечат, и калечат
Не так давно специалисты Государственного научно-исследовательского центра профилактической медицины провели анализ историй болезней 1531 пациента, которые амбулаторно проходили лечение в этом центре, и в ходе исследования выявили, что у 15% из них (то есть у 223 человек) наблюдались нежелательные побочные реакции, связанные с приёмом медикаментов. К счастью, среди них не оказалось фатальных случаев. А ведь, согласно статистике, нежелательные побочные эффекты занимают 4—6‑е место среди ведущих причин смертности.
Нежелательные реакции на медикаменты — проблема международная. По данным Европейского агентства лекарственных средств (European Medicines Agency), в странах Евросоюза от побочных эффектов лекарств ежегодно умирают 197 тысяч человек. И в США история похожая: каждый год нежелательные реакции от приёма медикаментов уносят жизни 160 тысяч пациентов. Это больше, чем погибает в автокатастрофах.
Кто-то возразит: «А как же обойтись без побочных?» И в качестве аргумента вспомнит слова известного советского клинического фармаколога академика Борис Вотчала: «Если препарат лишён побочных эффектов, следует задуматься, есть ли у него какие-либо эффекты вообще». Согласитесь, звучит довольно неожиданно и даже провокационно. Но дело в том, что лекарство, которое мы принимаем, взаимодействует не только с теми рецепторами, на которые направлено его действие, но и разносится с током крови по всему организму, выбирая другие мишени. Кроме того, в организме препарат подвергается трансформации, меняя свои биохимические свойства, что может привести к самым непредвиденным эффектам.

Список длинный, но неполный
В зависимости от времени проявления различают три типа побочных реакций:
— острые, возникающие в течение часа после приёма лекарства;
— подострые, которые развиваются спустя час и до суток после приёма медикаментов;
— латентные, которые проявляются более чем через сутки.
Во вкладыше-инструкции к любому лекарству мы найдём перечень побочных действий и противопоказаний, и чем серьёзнее препарат, тем этот список окажется длиннее. Однако уверенности в том, что все они там будут перечислены, нет никакой. Конечно же, перед регистрацией каждый препарат проходит жёсткую проверку. Но некоторые побочные реакции — а уж тем более фатальные — встречаются настолько редко, что выявить все их побочные действия в доклинической и клинической фазе исследований, то есть до поступления в продажу лекарственного средства, не всегда возможно. Поэтому для отслеживания случаев нежелательных лекарственных реакций очень важны постмаркетинговые исследования.
Часто бывает, что список нежелательных реакций приходится пополнять и через три, и через пять лет после того, как препарат вышел на рынок. А иногда побочные эффекты обнаруживаются спустя десятилетия. Так, например, губительное действие на клапаны сердца фенфлурамина, препарата из группы серотонинергических средств, было обнаружено только через 24 года после того, как он был одобрен к применению. И выявили этот нежелательный эффект, лишь когда стали чаще использовать этот препарат для лечения ожирения в качестве средства, подавляющего аппетит.

Сообщить куда следует…
В России мониторинг безопасности лекарственных средств возложен на Росздравнадзор, который собирает и обрабатывает всю информацию о побочных эффектах. Однако лишь 4% врачей сообщают в этот орган о не указанных в инструкции к препарату нежелательных реакциях, возникших у их пациентов. Кто-то из врачей считает подобные обращения пустой затеей, кому-то элементарно не хватает времени, чтобы заполнить специальную форму. А кто-то сомневается, правильно ли он назначил препарат, и не посылает сообщение о побочном эффекте из опасения, что его привлекут к ответственности. Как показывает практика, именно спонтанные сообщения с мест позволяют получить наиболее полную информацию для постмаркетинговых исследований препаратов.
Особенно тяжело собираются данные об отсроченных побочных реакциях медикаментов, которых тоже предостаточно. Ведь в случаях, когда прошло немало времени после приёма препарата, мало кому приходит на ум связать возникшие нарушения в работе организма именно с приёмом конкретного лекарства.
Справедливости ради надо отметить, что в последние годы число сообщений о нежелательных реакциях, поступающих в Росздравнадзор, потихоньку растёт. Если в 2014 году это ведомство получило 21 640 спонтанных сообщений о побочных эффектах лекарственных препаратов, то в 2015 году их было уже 23 520. Однако, согласно рекомендациям ВОЗ, нормой считается 600 сообщений на 1 млн жителей, то есть на нашу страну с её населением в 146 млн человек должно приходиться за год порядка 88 тысяч таких спонтанных сообщений о побочных реакциях. То есть у нас в стране собирается лишь четверть от положенного количества спонтанных сообщений. Правда, есть надежда, что с введением автоматизированной информационной системы процесс сбора данных о побочных эффектах всё же пойдёт быстрее.

Проверяют на молодых, принимают пожилые
Так или иначе, но проблема недостаточной изученности нежелательных побочных реакций стала особенно актуальной в наши дни, когда ассортимент лекарственных препаратов достиг небывалых масштабов. По некоторым данным, после выхода лекарства на рынок около 30% его реакций остаются неизученными, что порой приводит к тяжёлым последствиям.
Отчасти это происходит и потому, что предрегистрационные клинические испытания препарата проводятся на людях, имеющих относительно лёгкую форму заболевания. Кроме того, для участия в таких испытаниях набираются относительно молодые пациенты, тогда как основные потребители лекарств значительно старше — из категории 50+, и имеют более тяжёлые формы заболевания. По статистике, у пожилых частота побочных явлений, связанных с приёмом лекарств, наблюдается в 2–3 раза чаще, чем у людей моложе 30 лет. Кроме того, пожилые люди, как правило, принимают сразу несколько лекарственных препаратов, которые нередко вступают между собой в нежелательное взаимодействие.

В зоне риска весь организм
При пероральном приёме лекарств первым удар принимает на себя желудочно-кишечный тракт. Поэтому часто в списке побочных эффектов встречаются тошнота, нарушения пищеварения, желудочно-кишечные расстройства, вздутие живота, раздражение слизистой и даже изъязвления. К образованию язв, например, могут привести нестероидные противовоспалительные средства, ненаркотические обезболивающие, особенно если их принимают длительное время, антибиотики тетрациклинового ряда и некоторых других групп.
Нередко страдает от лекарств печень, в которой происходят главные процессы биотрансформации действующего вещества. Медикаменты могут вызвать различные поражения печени. Например, стеатогепатит, гиперплазию гладкой цитоплазматической сети, отложение пигмента, острые поражения — от дистрофии гепатоцитов до их массивного или локального некроза, холестаз, поражение и тромбоз сосудов печени, опухоли. По невыясненным пока причинам лекарственные поражения печени чаще развиваются у женщин, у пожилых, у людей с фоновыми заболеваниями печени, с ожирением, с почечной недостаточностью, с нарушением трофики, с сопутствующими системными заболеваниями, у злоупотребляющих алкоголем. Для печени особенно опасны синтетические эстрогены, антибиотики тетрациклинового ряда, антагонисты кальция, ацетилсалициловая кислота, парацетамол, нестероидные противовоспалительные препараты.

Почки тоже нередко попадают в зону поражения, ведь через них выводится из организма лекарственное вещество или его метаболиты. Нефротоксическое действие оказывают некоторые антибиотики, сульфаниламиды, бутадион.
Проникая через гематоэнцефалический барьер, лекарства могут привести к нарушению некоторых функций нервной системы — вызвать головокружение, головную боль, заторможенность, а длительное их применение способно вызвать депрессию, бессонницу, поражение вестибулярного аппарата.
Наиболее опасный побочный эффект при приёме лекарств — угнетение кроветворения, которое может выражаться в анемии (снижении уровня эритроцитов в крови) или в лейкопении (снижении уровня лейкоцитов). К примеру, лейкопению может вызвать длительный приём тетрациклина, нестероидных противовоспалительных препаратов, противотуберкулёзных средств.
Аллергические и псевдоаллергические реакции на лекарства тоже не такое уж редкое явление. По данным американских исследователей, их доля занимает от 1 до 5%, однако в больничных условиях, где применяется чаще внутримышечный и внутривенный способы введения лекарств, а сами препараты назначаются в больших дозах, они возникают значительно чаще — в 15–25% случаев.

Наиболее часто наблюдается аллергия на антибиотики (примерно в 26% случаев), сыворотки и вакцины (в 23% случаев), на анальгетики, сульфаниламиды и ацетилсалициловую кислоту — в 10% случаев, реакция на витамины фиксируется в 6%, на гормоны — в 3%, на местные анестетики — в 1% случаев. Остальные 29% аллергических реакций приходятся на сахароснижающие и другие противодиабетические препараты, мочегонные, психотропные, сердечно-сосудистые и прочие препараты.
Типичное проявление лекарственной аллергии — кожные реакции замедленного типа — эритема (покраснение), кожный зуд, крапивница, волдыри, которые возникают спустя несколько дней после начала приёма препарата. Но если у человека и раньше возникала аллергия на какое-либо лекарство, то при повторном его приёме реакция может развиться стремительно. Самые опасные аллергические реакции на лекарства — ангионевротический отёк Квинке и анафилактический шок, приводящие к смерти. Важнейшая из особенностей лекарственных аллергий состоит в том, что они не дозозависимы. То есть реакция может возникнуть даже на минимальное количество препарата.

Осторожность и ещё раз осторожность
К сожалению, врачи далеко не всегда предупреждают своих пациентов о возможных последствиях приёма лекарств. Сами больные тоже склонны игнорировать информацию на вкладышах к препаратам, где в самом конце перечислены противопоказания и побочные действия.
Нужно ли говорить, как важно назначать оптимальные дозы препаратов и постоянно напоминать пациентам о необходимости соблюдать схему приёма в течение всего курса.
При комбинированной фармакотерапии следует учитывать и возможное взаимодействие с другими медикаментами, а также с пищей и алкоголем.
Важно устанавливать интервалы между приёмом взаимно реагирующих веществ, не использовать одновременно лекарства со сходным механизмом действия и избегать полипрагмазии (одновременного приёма большого числа препаратов), которая серьёзно повышает риск нежелательных явлений.
При передозировке даже витамины, которые мы считаем абсолютным благом, готовы нанести вред здоровью. Например, избыток витамина А может вызвать головную боль, боль в мышцах и костях, головокружение, привести к выпадению волос, а превышение суточных доз витамина Е увеличивает риск повышения давления и гипертонического криза. Витамин D, который часто назначают детям для профилактики рахита, может вызвать у них бессонницу, рвоту, запоры, чередующиеся с поносами, и даже судороги, а также нарушение обмена веществ, которое приводит к потере организмом кальция, фосфора, белка. Передозировка витамина К может вызвать нарушение свёртываемости крови, а избыток витамина С — привести к снижению проницаемости капилляров и нарушению работы сердца.

На заметку
Виды нежелательных побочных реакций лекарственных средств
Фармакодинамические — обусловленные фармакологическими свойствами препаратов. Например, такие как ортостатические реакции при назначении гипотензивных средств (головокружение, слабость, обмороки, затуманивание сознания при приёме вертикального положения или долгом нахождении в нём), сухой кашель при приёме ингибиторов АПФ — препаратов, которые часто используются при лечении сердечно-сосудистых заболеваний.
Токсические — связанные с избирательной токсичностью лекарственных препаратов в отношении жизненно важных органов. Обычно токсические реакции зависят от дозы препарата.
Аллергические (псевдоаллергические) — такие реакции очень трудно предсказать. Чтобы снизить риск их возникновения, важно учитывать исходный аллергологический анамнез человека при назначении препаратов.
Идиосинкразия — генетически предопределённая повышенная реактивность и чувствительность к определённым лекарственным веществам, которая сохраняется и при повторном их принятии.
Тератогенные и эмбриотоксические — реакции, вызывающие морфологические аномалии и пороки развития плода. Самое громкое происшествие, связанное с тератогенной реакцией на лекарство, известно под названием «Талидомидовая трагедия»: в середине XX века произошло массовое рождение младенцев с пороками развития конечностей, вызванное тем, что их матери принимали во время беременности снотворное талидомид. Тератогенные и эмбриотоксические реакции обычно изучаются в экспериментах на животных и практически не исследуются в клинических условиях.
Синдром отмены (рикошета) — выражается в обострении болезни после внезапной отмены лекарственного средства.
Лекарственная зависимость — при отмене препарата у больного развивается тяжёлое психосоматическое состояние, требующее возобновления приёма лекарственного средства. Оно характерно для психотропных препаратов и наркотических обезболивающих.
Источник
