Побочное действие статинов на печень
Статины назначают людям с предрасположенностью к сердечно-сосудистым заболеваниям и тем, кто уже пережил сердечный приступ или имеет патологию сердца. Одна из основных опасностей приёма статинов – повреждение печени.
Статины – это класс лекарств, которые блокируют действие фермента печени, необходимого для выработки холестерина. Обычно их назначают для снижения уровня холестерина в крови. Это нужно пациентам с предрасположенностью к сердечно-сосудистым заболеваниям или уже имеющимся патологиям сердца (стенокардия, аритмия, атеросклероз, сердечный приступ, ишемический инсульт и проч.). В то же время статины с осторожностью назначают людям с болезнями печени. Почему? И есть ли альтернатива статинам? Об этом рассказываем далее.
Кому принимать статины
Согласно рекомендациям Американской кардиологической ассоциации, статины следует принимать следующим группам пациентов:
- тем, кто испытал сердечный приступ, инсульт, преходящие ишемические приступы, или тем, кто имеет в анамнезе сердечно-сосудистые заболевания, такие как стенокардия и заболевание периферических артерий;
- взрослые в возрасте 40–75 лет, у которых уровень «плохого» холестерина (ЛПНП) находится в диапазоне 70–189 миллиграммов на децилитр (мг/дл) и чей риск сердечного приступа или инсульта в течение следующих 10 лет составляет 7,5% или выше;
- взрослые в возрасте 40–75 лет, страдающие сахарным диабетом и имеющие уровень «плохого» холестерина в диапазоне 70–89 мг/дл;
- любой человек в возрасте 21 года и старше с очень высоким уровнем ЛПНП – 190 мг/дл и выше.
Самые популярные статины:
- аторвастатин (один из самых назначаемых);
- розувастатин (один из самых назначаемых);
- церивастатин;
- флувастатин;
- ловастатин;
- мевастатин;
- питавастатин;
- правастатин;
- симвастатин.
Аторвастатин и розувастатин являются наиболее эффективными, флувастатин считается самым слабым из препаратов этого класса.
Побочные эффекты статинов
У большинства пациентов, принимающих статины, побочные эффекты незначительны. Наиболее распространены:
- головная боль;
- боль в животе;
- вздутие живота;
- понос;
- сыпь;
- общее недомогание;
- мышечные боли.
По данным Американской кардиологической ассоциации, при отмене статинов у пациентов резко повышается риск сердечно-сосудистых осложнений.
У некоторых больных на фоне приёма статинов ухудшается память. Исследование учёных из Бристольского университета (Англия) показало, что, в частности, такой эффект могут оказывать правастатин и аторвастатин.
Статины также могут повысить риск развития катаракты. Специалисты Военно-медицинского центра Сан-Антонио в США выяснили, что использование статинов повышает вероятность катаракты на 27%.
Два наиболее серьёзных побочных эффекта от приёма этих лекарств – печёночная недостаточность и повреждение скелетных мышц, но они встречаются довольно редко.
Кому не рекомендован приём статинов
Людям с заболеваниями печени нужно тщательно взвесить все «за» и «против» вместе с врачом, прежде чем начинать приём статинов. При использовании препаратов этой группы возможно разрушение гепатоцитов (клеток печени), поэтому доктор обязательно должен сопоставить терапевтический эффект и риск гепатотоксичности у конкретного пациента.
Если патология печени стабильная хроническая, то низкие дозы статинов могут давать больше пользы, чем вреда. Если болезнь печени прогрессирует, статины не рекомендуются. В случае если заболевание печени развивается во время приёма статинов, нужно проконсультироваться с доктором о снижении дозы, изменении лекарства или полном отказе от статинов.
Пациенты, принимающие статины, должны сдать анализ крови через шесть недель после начала курса, чтобы проверить функцию печени. Далее, если проблем с печенью не обнаружено, следует делать анализ крови раз в год.
Статины не следует принимать:
- беременным и кормящим женщинам;
- женщинам, планирующим беременность.
Существуют противопоказания по сочетанию статинов с другими препаратами. Так, не рекомендован параллельный приём статинов с:
- ингибиторами протеазы (лечение СПИДа);
- эритромицином;
- итраконазолом;
- кларитромицином;
- дилтиаземом;
- верапамилом;
- фибратными препаратами (которые также снижают уровень ЛПНП).
Пациенты, принимающие статины, должны избегать грейпфрутов и грейпфрутового сока из-за потенциально опасных эффектов от их взаимодействия (грейпфрут усиливает действие многих лекарств).
Как поддержать печень при приёме статинов и чем их можно заменить
Для профилактики поражения печени и поддержания её работы в период применения статинов назначается диета Стол №5 и гепатопротекторы на основе урсодезоксихолевой кислоты (УДХК). Правда, последние исследования показывают, что сама УДХК может служить альтернативой статинам. В частности, работа доктора Сергея Вялова показала, что на фоне терапии препаратами урсодезоксихолевой кислоты у пациентов улучшаются показатели холестерина и глюкозы.
Итак, у статинов, как и любых других лекарственных средств, есть ряд побочных эффектов и противопоказаний. Если на фоне курса статинов у вас появились боли в мышцах или серьёзно ухудшились показатели печени, стоит поговорить с врачом об альтернативной схеме лечения. Если же побочные эффекты несущественны, можно продолжать приём этих препаратов, но обязательно дополнить их гепатопротекторами и диетой.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник
Для лечения нарушений липидного обмена назначают препараты разных групп. Но базисными средствами в терапии заболеваний, связанных с повышенным холестерином в крови, являются статины. Некоторые из них применяются и при патологиях печени. Эти медицинские средства достаточно эффективны, но длительный их прием может навредить пищеварительной железе и организму в целом. Поэтому важно знать, как они действуют и какие из них наиболее безопасны для печени.
Специфика действия препаратов
Статины – эта группа препаратов, угнетающих синтез фермента в печени, отвечающего за образование холестерина. Действие активных веществ этих средств также направлено на:
- снижение воспаления в кровеносных сосудах, риска возникновения атеросклероза;
- нормализацию тонуса вен и артерий;
- предотвращение инфаркта миокарда;
- понижение вероятности возникновения ишемического инсульта;
- ускорение процесса восстановления в период послеинфарктной реабилитации.
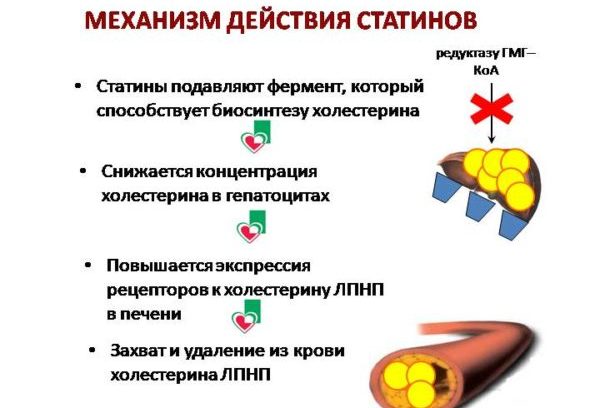
Механизм действия статинов
В зависимости от состава, способа изготовления и оказываемого эффекта все статины делят на 4 группы: первого, второго, третьего и четвертого поколения. Какой из них принимать – решает врач в индивидуальном порядке.
Прием статинов рекомендуется при наличии таких показаний:
- гиперхолестеринемия (при неэффективности диеты);
- ишемическая болезнь сердца;
- ожирение;
- сахарный диабет;
- стенокардия;
- перенесенный инфаркт, инсульт;
- высокий риск возникновения патологий сердца и сосудов.
Характеристика статинов
Несмотря на свойства, применение препаратов этой группы назначают не всегда: существуют факторы, исключающие возможность их использования в терапии и профилактике заболеваний сердечно-сосудистой системы. К ним относятся:
- индивидуальная непереносимость веществ, входящих в состав статинов;
- период кормления грудью;
- гепатит;
- цирроз;
- использование гормональных контрацептивов;
- заболевания опорно-двигательного аппарата;
- дисфункции щитовидной железы.
Лечение статинами противопоказано и при беременности. Исключения возможны в случаях, когда вероятность улучшить самочувствие будущей матери намного выше, нежели риск возникновения аномалий развития у плода.
Ольга: «У меня с детства сахарный диабет и я практически постоянно принимаю статины. Во время беременности врач сказал также не прекращать их прием, что они неопасны в моем случае, но в аннотации написано, что при беременности их пить нельзя. Не знаю, как быть: если бросить принимать, состояние здоровья однозначно ухудшится, а если нет, то как это отразится на ребенке?»
Возможные побочные явления
Статины – сильнодействующие препараты. Как правило, их принимают долго. Поэтому иногда на фоне терапии такими лекарственными средствами проявляются побочные эффекты. Рассмотрим основные из них.
Мышечные, суставные боли
Болевые ощущения в мышцах могут беспокоить в вечернее время суток, после активного рабочего дня. Возникновение миалгии напрямую связанно со способностью статинов разрушать мышечные клетки – миоциты. На их месте появляется воспаление. Это приводит к усилению выработки молочной кислоты и еще большему раздражению нервных окончаний.

Побочные действия статинов
При приеме статинов чаще всего поражается мышечная ткань нижних конечностей. Но этот побочный эффект проявляется всего у 0,4% больных и имеет временный характер. После прекращения терапии препаратами клетки восстанавливаются, а все болевые ощущения исчезают.
В редких случаях развивается рабдомиолиз – синдром, характеризующийся гибелью части мышечных волокон, возникновением острой почечной недостаточности из-за попадания продуктов распада в кровь.
Иногда у больных наблюдаются осложнения со стороны суставов. Снижая холестерин, статины также уменьшают количество внутрисуставной жидкости и изменяют ее свойства. Следствием этого становятся артриты и артрозы. Если вовремя не принять меры, может возникнуть контрактура суставов – сращение основных его элементов. Это грозит утратой подвижности в конечностях.
Сбои в работе ЖКТ
Такие последствия возникают у 2-3 % больных, принимающих статины. Могут беспокоить:
- тошнота;
- частая отрыжка;
- рвота;
- дискомфорт, болевые ощущения в области желудка, кишечнике;
- усиленный или, наоборот, пониженный аппетит.
Появление всех этих симптомов указывает на повышенную чувствительность к статинам и является поводом для коррекции их дозировки или замены другими медицинскими средствами, обладающими схожим принципом действия.
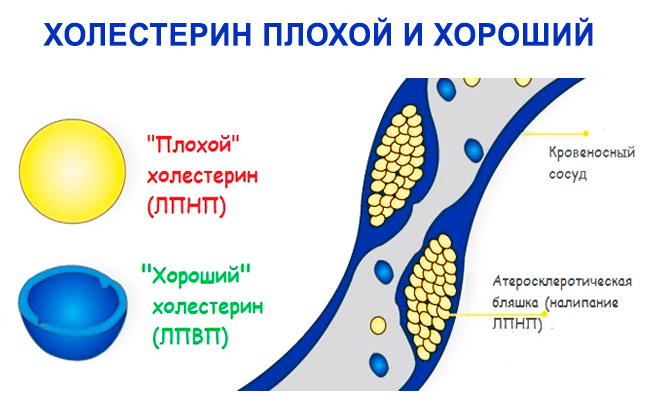
Хороший и плохой холестерин
До 80 % «вредного» холестерина вырабатывается именно в этом органе. Статины угнетают его синтез, но некоторые из них разрушают клетки печени. Это приводит к ухудшению работы органа, возникновению осложнений на фоне уже имеющихся патологий.
Такие побочные эффекты наблюдаются не у всех больных. Для оценки негативного влияния препаратов на гепатоциты регулярно проводятся печеночные пробы, исследование показателей общего и биохимического анализа крови.
Нарушения работы нервной и сосудистой систем
Длительный прием статинов может стать причиной возникновения таких симптомов:

Цефалгия
головокружение;
- цефалгия;
- общая слабость;
- снижение трудоспособности;
- сонливость;
- перепады настроения;
- изменение вкуса;
- нарушения чувствительности в разных частях тела;
- паралич лицевого нерва (основные его признаки: асимметрия лица, снижение подвижности на пораженной стороне);
- ухудшение памяти.
Все эти побочные явления появляются не всегда: согласно исследованиям, нарушения в работе нервной системы наблюдаются лишь у 2% больных, проходящих терапию статинами.
Статины помогают предупредить появление патологий сердечно-сосудистой системы. Но в некоторых случаях они вызывают нарушения в ее работе. Негативными последствиями от применения средств, понижающих холестерин, могут быть:
- усиленное сердцебиение;
- пониженное или повышенное (редко) артериальное давление;
- мигрень;
- аритмия.
В первую неделю приема статинов может наблюдаться усиление симптомов стенокардии, но со временем состояние больного нормализуется.
Другие последствия
Реакции кожного покрова наблюдается редко, но иногда возникают:
- крапивница;
- зуд;
- отечность;
- покраснение.

Противопоказания к назначению статинов
Длительное лечение статинами может негативно сказаться и на состоянии органов дыхания. На фоне их приема возможно:
- снижение иммунной защиты и инфекционные заболевания носоглотки;
- появление трудностей с дыханием;
- возникновение носовых кровотечений;
Также высока вероятность распространения уже имеющейся инфекции на нижние отделы дыхательных путей (в легкие). Это грозит развитием бронхита и пневмонии. Последствиями терапии препаратами этой группы также могут быть: анафилактический шок, синдром Стивена-Джонса. Но такие тяжелые реакции – крайне редкое явление, вероятность их появления минимальна.
Применение при НЖБП
Среди гиполипидемических средств, используемых для коррекции уровня холестерина при сердечно-сосудистых заболевания, статины считаются препаратами выбора. Но многие годы остается открытым вопрос о возможности и эффективности их применения при неалкогольной жировой патологии печени. Для оценки пользы и вреда препаратов этой группы было проведено не одно исследование.
Выяснилось, что использование статинов для лечения таких заболеваний печени как жировой гепатоз и стеатогепатит является не только возможным, но необходимым и безопасным.
После их применения отмечается снижение уровня общего холестерина, липопротеидов низкой плотности и печеночных ферментов. Но так как при приеме препаратов этой группы возможно разрушение гепатоцитов, прежде, чем их назначать, врачи обязательно должны сопоставлять терапевтический эффект и риск гепатотоксичности, изучать положительное воздействие статинов на процессы, происходящие в органе.
Основные препараты
Больным с таким диагнозом могут быть назначены препараты разных групп. Из статинов наиболее безопасными и эффективными являются:
- Аторвастатин. При заболеваниях, развившихся по причине нарушения обмена липидов, он рекомендуется наиболее часто. Дозировка препарата – от 40 до 80 мг. Это обеспечивает безопасное его использование и возможность корректировки дозы в зависимости от степени тяжести патологий. По данным исследований, это гиполипидемическое средство способно снизить вероятность возникновения инсульта в 2 раза.
Евгения: «Сдала анализы. Выяснилось, у меня высокий холестерин. Раньше были диагностированы: атеросклероз сосудов, панкреатит, холецистит и хронический пиелонефрит. Принимала Аторвастатин в течение 1,5 лет. Немного беспокоили боли в ногах, но показатель холестерина снизился с 7,9 до 5,57».
Розувастатин – статин синтетического происхождения. Он обладает выраженной гидрофильностью (поэтому не оказывает пагубного действия на печень), угнетает процесс образования липопротеидов низкой плотности (они – «ключевое звено» в синтезе холестерина). Этот препарат не воздействует на мышечную ткань. Риск возникновения судорог и некроза мышц во время его приема отсутствует.
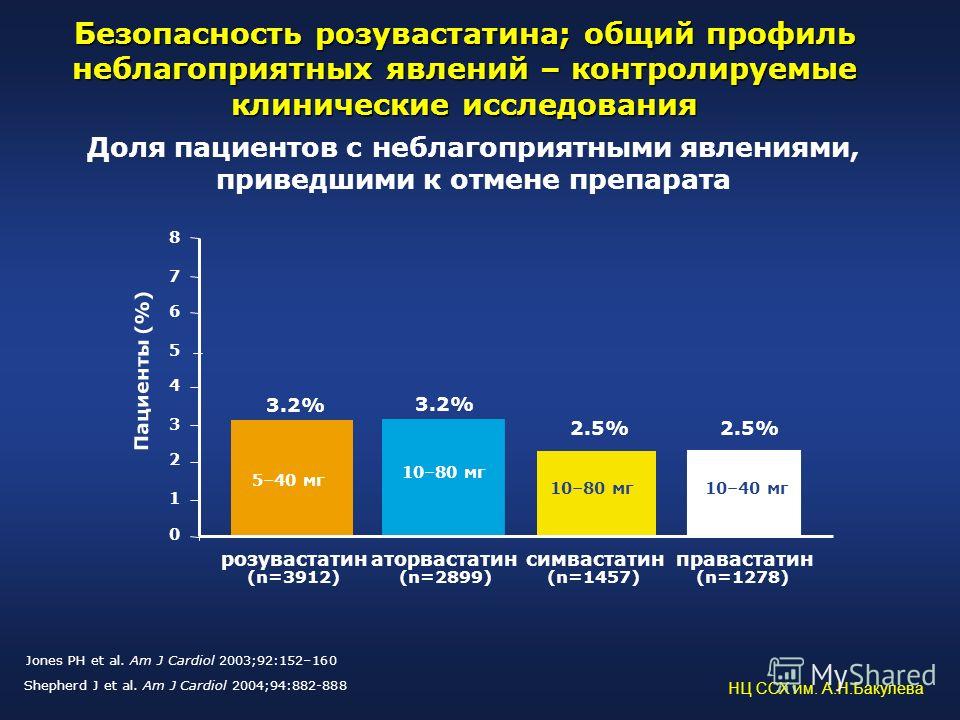
Исследования безопасности розувастатина
По сравнению с другими средствами группы статинов, Розувастин более эффективен: он снижает уровень ЛПНП и повышает количество ЛПВП на 40 и 10 % соответственно. Поэтому для лечения жировой печеночной болезни, сердечно-сосудистых заболеваний достаточно принимать его в дозировке 40 мг.
Эффект от терапии этим статином проявляется после первой недели применения. Через 14 дней эффективность Розувастина составляет 90-95 %. При условии регулярного применения по истечении месяца можно достичь наилучшего результата от лечения.
Андрей: «Принимал Розувастин при алкогольной болезни печени. Врач предупредил, что может усугубить состояние, а может улучшить. Побочных явлений от его приема у меня не было, показатели холестерина нормализовались».
Симвастин – статин первого поколения. Назначается при высоком риске атеросклероза. После его приема улучшается соотношение липидов, которые отвечают за выработку (утилизацию) холестерина, уменьшается вероятность появления тромбов в артериях и возникновения заболеваний сердечно-сосудистой системы в постинфарктный и постинсультный периоды, при диабете.
При длительном применении препарата нередко возникают побочные эффекты. Поэтому принимать его без предварительной консультации врача не рекомендуется.
Олег: «В 49 лет назначили Симвастин. Пил этот препарат курсами, с перерывом в 4 месяца. Показатели крови и общее самочувствие улучшились, но на фоне приема этого препарата появилась головная боль, слабость в ногах и теле, упало зрение. Как только прекратил лечение, побочные явления исчезли».
Анатолий, врач-гепатолог, г. Москва: «При неалкогольной жировой болезни, сопровождающейся нарушением липидного обмена, статины должны применяться. Но сложность такой терапии состоит в подборе правильной дозировки. Чем она выше, тем больше риск проявления побочных действий.
Прежде всего, необходимо провести анализ работы печени и выяснить, что является причиной постоянно повышенного АЛТ. При скрытом активном процессе в органе, длительном применении каких-либо медицинских препаратов или состоянии гипотиреоза также может развиться жировой гепатоз».
Как поддержать орган?
Для профилактики поражения печени, поддержания ее работы в период применения статинов дополнительно назначаются:
Коррекция рациона питания. Диета при жировом гепатозе подразумевает употребление пищи в вареном, запеченном или тушеном виде. Так как холестерин необходим организму для строения клеток, важно не исключать его, а ограничить употребление некоторых продуктов и блюд. Рекомендуется меньше есть:
- жареного;
- жирного;
- копченостей;
- острых, чрезмерно соленых и пряных блюд;
- маринованных, консервированных продуктов;
- крепкого чая, кофе и какао;
- свежего хлеба, выпечки из слоеного и сдобного теста.
Гепатопротекторы для печени. В их состав могут входить:
-
 эссенциальные фосфолипиды (Эссенциале, Фосфоглив) – стимулируют регенерацию тканей органа;
эссенциальные фосфолипиды (Эссенциале, Фосфоглив) – стимулируют регенерацию тканей органа; - растительные компоненты (Гепабене, Силибинин). Такие препараты помогают вывести продукты распада обмена веществ и токсины из организма;
- урсодезоксихолевая кислота (Урсосан, Урсофальк). Средства этой группы разжижают желчь и улучшают ее отток, укрепляют мембрану печеночных клеток.
-
Гепатопротекторы не только помогают предупредить разрушение тканей печени, но и ускоряют ее восстановление после применения статинов, усиливают эффективность основного лечения.
Стоит ли принимать лекарства?
Несмотря на возможное негативное влияние статинов на печень, необходимость их использования и эффективность при неалкогольной жировой патологии оправданы. Приведем клинический случай.
В отделение реанимации и интенсивной терапии поступила больная возрастом 73 года с жалобами на:
- высокое артериальное давление;
- головную боль;
- приступы удушья в ночное время суток;
- ощущение тяжести в грудной клетке;
- отечность нижних конечностей;
- быструю утомляемость.
В 35 лет пациентка начала прибавлять в весе, в 65 – перенесла лапароскопическую холицистэктомию. К врачам больше не обращалась. Женщина не курит, но ведет малоподвижный образ жизни. Мать и отец умерли в возрасте 67 и 69 лет, соответственно: женщина страдала гипертонической болезнью, а мужчина – сахарным диабетом 2 типа.
При поступлении общее состояние больной было тяжелым. После обследования выяснилось, что у нее ишемическая болезнь сердца, диабет, абдоминальное ожирение, атеросклероз аорты и выраженная жировая инфильтрация печени.
Пациентке назначили:
- диету;
- прием препаратов, снижающих артериальное давление;
- пролонгированные мононитраты.
 Помимо этого, учитывая наличие у больной дислипидемии, признаков неалкогольного стеатогепатита дополнительно была приписана комбинированная гиполипидемическая терапия (прием Симвастатина и препарата урсодезоксихолевой кислоты – Урсосана).
Помимо этого, учитывая наличие у больной дислипидемии, признаков неалкогольного стеатогепатита дополнительно была приписана комбинированная гиполипидемическая терапия (прием Симвастатина и препарата урсодезоксихолевой кислоты – Урсосана).
За время лечения самочувствие пациентки улучшилось: исчезли боли в груди и одышка, повысилась устойчивость к физическим нагрузкам, уменьшились отеки голеней и стоп, повысилась трудоспособность. Женщину выписали с больницы с рекомендациями продолжать терапию и регулярно проходить обследования.
Результаты исследований через 3 месяца: новые симптомы – отсутствуют, показатели липидного обмена – незначительно улучшились, рецидивы ангинозных приступов – не наблюдались.
Дозировка статина была увеличена. При этом постоянно проводился контроль уровня печеночных ферментов (АСТ и АЛТ).
Спустя 3 месяца пациентка снова прошла обследование, в ходе которого было обнаружено значительное улучшение показателей крови. Кроме этого, женщина снизила массу тела, избавилась от периферических отеков и болей в ногах при ходьбе.
Данное клиническое обследование подтверждает необходимость в назначении статинов при лечении неалкогольного жирового заболевания печени, сочетающейся с другими патологиями. Применять гиполипидемические средства в рамках комплексной терапии метаболических нарушений можно даже в пожилом возрасте.
Статины – одни из наиболее эффективных препаратов, используемых в терапии неалкогольной жировой болезни печени, сердечно-сосудистых заболеваний. Они помогают снизить вероятность развития осложнений на фоне имеющихся патологий и улучшить качество жизни в целом.
Но помимо пользы, их применение может нанести вред организму. Поэтому самостоятельно принимать препараты этой группы нельзя: подобрать правильную, безопасную для печени, дозировку лекарств способен только врач.
Смотрите также:
Поставьте оценку статье!
Загрузка…
Эксперт проекта (терапевт, ревматолог )
Образование:
- 2009 – 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 – 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 – наст.вр., Прохожу интернатуру по специальности акушерство и гинекология
Внимание! Вся информация на сайте размещена с целью ознакомления. Не занимайтесь самолечением. При первых признаках заболевания — обращайтесь к врачу за консультацией.
У вас остались вопросы после прочтения статьи? Или вы увидели ошибку в статье, напишите эксперту проекта.
Источник
