Побочные аллергические действия лекарственных средств
Лекарственное средство (препарат, лекарство) — это природное или искусственно созданное вещество (смесь веществ), представленное в форме таблетки, раствора или мази, которое предназначено для лечения, профилактики и диагностики заболеваний. Прежде чем препараты допускают к использованию, они проходят клинические исследования, в ходе которых выявляются их лечебные свойства и побочные эффекты.
С древних времён люди для спасения своей жизни и избавления от страданий использовали различные природные лекарственные средства, которые содержались в растениях или животном сырье. С развитием такой науки, как химия, выяснилось, что целебные свойства этих средств заключаются в определённых химических соединениях, которые избирательно воздействуют на организм. Постепенно эти “лечебные” соединения стали синтезировать в лабораторных условиях.
В связи с возникновением всё большего количества лекарств и широкого их применения для лечения разных патологий всё чаще стали возникать нежелательные реакции на препараты. Их можно разделить на две основные группы:
- предсказуемые и дозозависимые;
- непредсказуемые и дозонезависимые.
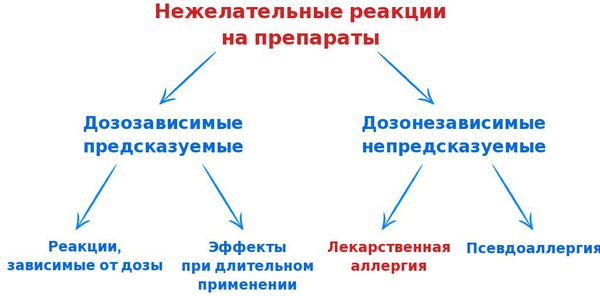
Также нежелательные реакции подразделяют на четыре типа:
- Нежелательные реакции, зависимые от дозы — реакции, связанные с фармакологическими свойствами препарата (например, токсичное влияние на печень парацетамола или кардиотоксичность дигоксина). Они составляют до 90% всех НР. Их возникновение предсказуемо и зависит от дозировки препарата. Летальность таких НР невысока. Для их устранения, как правило, достаточно уменьшить дозу лекарства или отменить его.
- Эффекты при длительном применении — предполагается зависимость от препарата, синдром отмены, толерантность (невосприимчивость) или эффекты подавления выработки гормонов (например, повышение артериального давления после отмены празозина и клофелина; тахикардия после отмены бета-блокаторов; развитие толерантности к нитратам или синдром Кушинга на фоне применения кортикостероидов). В таких случаях необходимо снизить дозу, сделать перерыв в приёме либо отменить препарат.
- Отсроченные эффекты — реакции, возникающие через какое-то время от начала приёма лекарства (например, нарушение репродуктивной функции или канцерогенность). Они встречаются редко и, как правило, являются дозозависимыми.
- Нежелательные реакции, не зависимые от дозы — реакции, в основе которых лежат иммуноаллергические или генетические механизмы. Они непредсказуемы и не зависят от дозы препарата. Возникают реже, чем первый тип НР, но имеют более серьёзные, жизнеугрожающие последствия (лекарственная аллергия, лекарственная непереносимость и идиопатические реакции). В таких случаях необходима отмена препарата и запрет на его дальнейшее использование.
Лекарственная аллергия — это реакция организма, связанная с повышенной чувствительностью к препарату, в развитии которой участвуют механизмы иммунной системы.[2] Аллергическую реакцию на препараты также называют лекарственной гиперчувствительностью.

В настоящее время количество пациентов, обращающихся к аллергологам в связи с предполагаемой аллергией на медикаменты, неуклонно растёт.
Вызвать лекарственную аллергию может любой препарат.[10] К лекарствам, чаще всего вызывающим аллергические реакции, относят:
- антибактериальные препараты — пенициллины и другие бетта-лактамные антибиотики, сульфаниламидные препараты и ванкомицин (гликопептидный антибиотик);
- анальгетики (болеутоляющие) и нестероидные противовоспалительные средства (НПВС) — аспирин, диклофенак, ибупрофен;
- пиразолоны — анальгин;
- местные анестетики — новокаин, прокаин, лидокаин.
Факторы риска лекарственной аллергии:
- другие виды аллергии, имеющиеся у человека;
- наследственность;
- одновременное применение большого количества препаратов;
- персистирование (длительное выживание в организме) герпес-вирусов (например, вируса Эпштейна — Барра);
- возраст (чем старше человек, тем выше риск развития аллергической реакции на препарат);[7]
- наличие нескольких заболеваний одновременно (особенно болезней печени и почек).[8][9]
Аллергия на лекарства может возникать на любых участках тела и в любых органах. Выраженность симптомов варьирует от минимального дискомфорта до жизнеугрожающих состояний, а их продолжительность — от нескольких минут до недель или месяцев.
Выделяют три группы симптомов лекарственной аллергии:
- проявления, возникающие в первые минуты или в течение часа после введения препарата — острая крапивница, анафилактический шок, бронхоспазм, ангиоотёк;
- аллергические реакции подострого типа, развивающиеся до 24 часов после применения препарата — макулопапулёзная экзантема, лихорадка, тромбоцитопения, агранулоцитоз;
- симптомы, формирующиеся в течение нескольких дней или недель после использования лекарства — сывороточная болезнь, поражение внутренних органов, лимфоаденопатия, васкулит, артралгия.
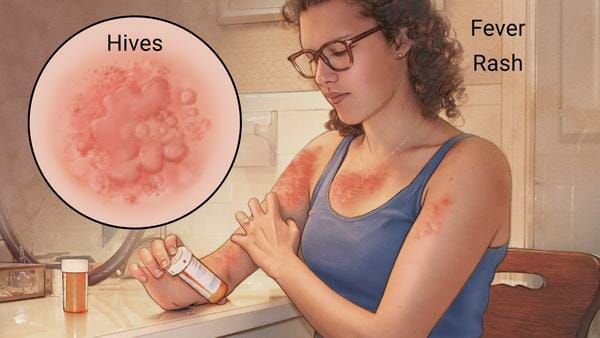
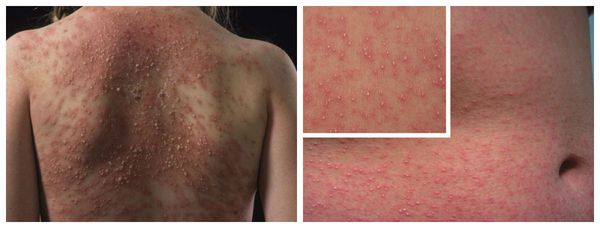
Наиболее частые проявления лекарственной аллергии:
- крапивница — возникновение на коже тела и лица элементов сыпи от мелких бледно-розовых до крупных пятен ярко розового или даже бордового цвета, занимающих практически всю площадь тела (отличительной особенностью является зуд этих элементов);
- повышение температуры на фоне высыпаний (не всегда);
- отёки лица или век (чаще всего асимметричный);
- поражение верхних дыхательных путей (бронхоспазм).
При лекарственной аллергии возможны нарушения различного характера:
- системные (поражающие весь организм);
- локализованные:
- кожные поражения;
- поражения других органов и систем.[11]
СИСТЕМНЫЕ ПОРАЖЕНИЯ
Анафилаксия — серьёзная жизнеугрожающая системная реакция гиперчувствительности. Она возникает буквально через несколько минут или часов после проникновения аллергена.
Об анафилаксии свидетельствует появление двух и более следующих симптомов:
- распространённая крапивница на коже и/или слизистых, которая сопровождается зудом и/или покраснением, отёком губ, языка или нёбного язычка;
- кашель, чихание, заложенность носа, хрипы в груди, одышка, затруднение дыхания (иногда с шумом и свистом) и, как следствие, гипоксемия (недостаток кислорода в крови);
- резкое падение артериального давления (АД), потеря сознания, паралич сфинктеров;
- изменения со стороны пищеварительной системы — спастические боли в животе и рвота.
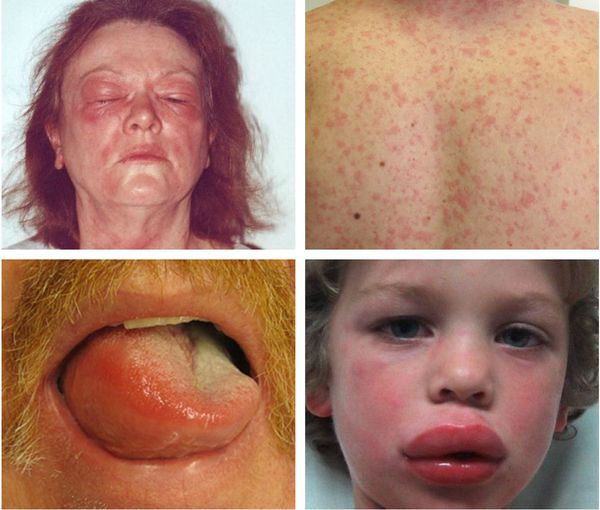
Ещё одним вариантом течения анафилаксии является острое изолированное снижение АД, также возникающее через несколько минут или часов после приёма препарата-аллергена. Систолическое (верхнее) давление взрослых снижается ниже 90 мм рт. ст. или более чем на 30% от исходного давления. Уровень АД детей и его снижение зависит от возраста.
Довольно часто аналогичные симптомы могут указывать на неаллергическую анафилаксию. Её лечение также не отличается от купирования аллергической анафилаксии. Разница лишь в том, что истинный анафилактический шок протекает намного тяжелее, а риск летальности выше.
Острые тяжёлые распространённые дерматозы:
- Многоформная экссудативная эритема (МЭЭ) — высыпания различной формы, представленные очаговыми покраснениями и “мишеневидными” папулами, которые могут перерасти в везикулы и буллы (пузыри), а также в эрозии. Сыпь, как правило, возникает на коже кистей, стоп, гениталий и слизистых оболочках.
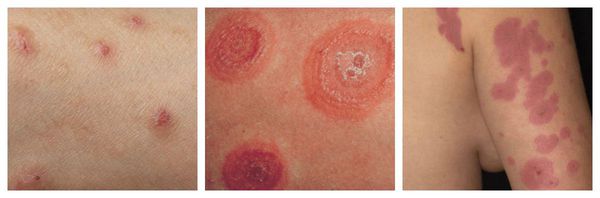
- Синдром Стивенса — Джонсона (ССД) — тяжёлая форма МЭЭ, при которой поражаются не только кожа и слизистые, но и внутренние органы. Площадь аллергических высыпаний на коже занимает не более 10%. Сопровождается лихорадкой и недомоганием.
- Токсический эпидермальный некролиз (синдром Лайелла) — тяжёлая аллергическая реакция, угрожающая жизни, проявляющаяся распространённым поражением кожного и слизистого покрова (более 30% поверхности), шелушением кожи, тяжёлой интоксикацией и нарушениями функционирования всех органов. Зачастую этому состоянию предшествует МЭЭ и ССД.[2]
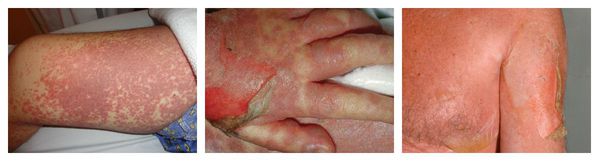
Сывороточная болезнь — аллергическая реакция, которая длится несколько дней или недель. Возникает после введения гетерологичных сывороток и применения пенициллинов, цитостатиков, сульфаниламидов (противомикробных препаратов) и НПВС. Первые проявления возникают спустя 1-3 недели от начала лечения. К ним относятся: сыпь, лихорадка, боль в крупных суставах и увеличение лимфоузлов. Реже аллергия сопровождается синдромом Гийена — Барре, гломерулонефритом (повреждением почечных клубочков), поражением периферических нервов и системным васкулитом.
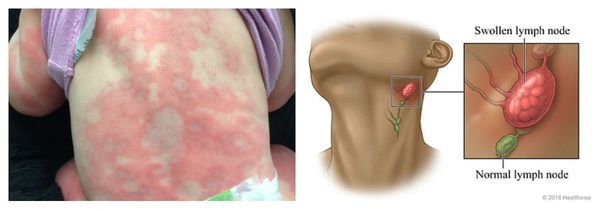
Системный лекарственный васкулит — аллергическая реакция, при которой на коже нижних конечностей и крестце возникает симметричная геморрагическая сыпь. Одновременно с этим появляется лихорадка, недомогание, боль в мышцах и анорексия. При более тяжёлом течении поражаются суставы, почки и желудочно-кишечный тракт. В редких случаях в лёгких появляются инфильтраты (скопления крови и лимфы), и нарушается функционирование нервных волокон (проявляется слабостью в мышцах и болью в поражённой области тела).
Лекарственно-индуцированный волчаночный синдром — аллергическая реакция, симптомы которой похожи на проявления системной красной волчанки. Отличие заключается в отсутствии “бабочки” на щеках (встречается крайне редко). Течение такой аллергии благоприятное. Она может проявляться болью в суставах и мышцах с увеличением размеров печени и нарушением функции почек (гломерулонефрит). После отмены препарата-аллергена состояние пациента улучшается спустя несколько дней или недель.
Лекарственная лихорадка — нежелательная реакция, отличающаяся от других лихорадок сохранением относительно хорошего самочувствия несмотря на высокую температуру и потрясающие ознобы. Исчезает спустя 2-3 для после отмены лекарства-аллергена, но в случае его повторного применения появляется спустя несколько часов.
Синдром лекарственной гиперчувствительности (DRESS-синдром) — потенциально жизнеугрожающая реакция на лекарственные средства, при которой возникает кожная сыпь и лихорадка, происходит увеличение лимфоузлов, развивается гепатит и другие системные поражения, а также повышается уровень лейкоцитов и эозинофилов в крови. Перечисленные симптомы могут развиваться от одной недели до трёх месяцев и продолжаться около нескольких недели даже после отмены препарата-аллергена.
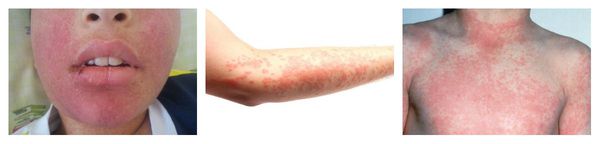
КОЖНЫЕ ПОРАЖЕНИЯ
Макулопапулезные высыпания — зудящая сыпь, которая внезапно появляется спустя 7-10 суток от начала приёма лекарства. Возникает преимущественно на туловище. Может перерасти в синдром Стивенса — Джонсона и синдром Лайелла. Провоцирующие препараты: пенициллины, НПВС, сульфаниламиды и противосудорожные препараты.
Крапивница — единичные или множественные волдыри различного размера и локализации, способные сливаться и сопровождаться ангиоотёком. Как правило, сыпь исчезает бесследно. Провоцирующие препараты: НПВС, ингибиторы АПФ, рентгеноконтрастные (йодосодержащие) вещества, витамины группы В, наркотические анальгетики, сульфаниламиды, пенициллины и другие антибиотики.
Ангиоотёк — безболезненный при прикосновении отёк различной локализации с чёткими границами, который иногда сопровождается сыпью как при крапивнице и кожным зудом.
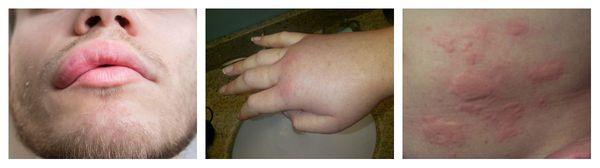
Аллергический васкулит — воспаление сосудистых стенок, которое сопровождается симметричными высыпаниями в виде мелких кровоизлияний на коже голеней (как правило, в нижней трети), ягодиц и рук. При этом кожа лица и шеи остаётся без изменений. Провоцирующие препараты: сульфаниламиды, барбитураты, соли золота и йодосодержащие препараты.
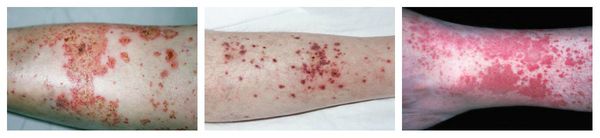
Контактный аллергический дерматит — аллергическое поражение кожи, возникающее в месте воздействия лекарства, которое проявляется эритемой, отёком, иногда появлением везикул и булл. В некоторых случаях возможно распространение воспаления на участок кожи, не контактировавший с лекарственным средством. Провоцирующие препараты: неомицин, левомицетин, сульфаниламиды, бензокаин, пенициллин и другие антибиотики.
Фиксированная эритема — воспалительное аллергическое высыпание в виде эритем, булл или отёчных бляшек разных размеров с чёткими конурами. Оно может возникнуть снова даже после кажущегося улучшения. Через два часа после повторного применения причинно-значимого лекарства высыпания появляются ровно на том же месте и сохраняются примерно 2-3 недели, оставляя хроническую поствоспалительную пигментацию. Провоцирующие препараты: тетрациклины, барбитураты, сульфаниламиды и НПВС.
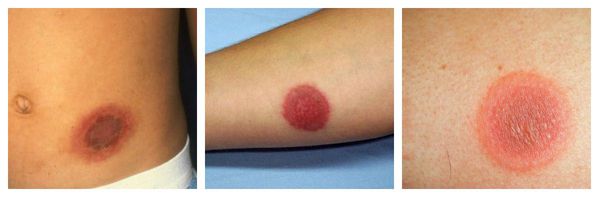
Фотодерматиты — аллергические высыпания в виде покраснения, возникающие на открытых участках тела, иногда сопровождающиеся появлением везикул и булл. Провоцирующие средства: препараты местного действия, в том числе и добавленные к мылу галогенизированные фенольные соединения, ароматические вещества, НПВС, сульфаниламиды и фенотиазины.
Феномен Артюса — Сахарова — местная аллергия в виде инфильтрата, абсцесса или фистулы, которая появляется через 7-9 дней или 1-2 месяца после контакта с лекарственным средством. Провоцирующие препараты: гетерологичные сыворотки и антибиотики, а также инсулин (спустя 1-2 месяца после его введения).
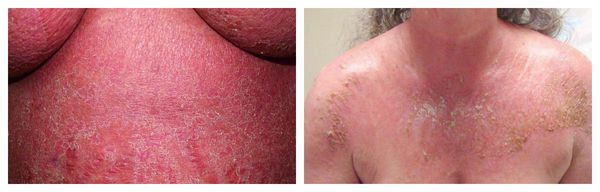
Эксфолиативная эритродермия — жизнеугрожающее распространённое поражение кожи (занимает более 50% её поверхности), представленное покраснением, инфильтрацией и обширным шелушением. Провоцирующие средства: препараты мышьяка, ртути и золота, пенициллины, сульфаниламиды и барбитураты.
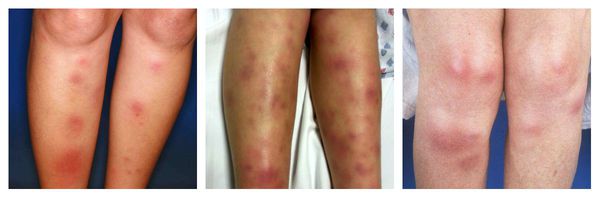
Узловатая эритема — аллергическая реакция в виде симметричных и болезненных при прикосновении подкожных красных узлов разного размера, которые обычно возникают на передней поверхности голеней. Может сопровождаться небольшим повышением температуры, недомоганием, болями в мышцах и суставах. Провоцирующие средства: сульфаниламиды, оральные контрацептивы, пенициллины, барбитураты, препараты брома и йода.
Острый генерализованный экзантематозный пустулёз — аллергическая реакция кожи, при которой на фоне покраснений возникают гнойничковые высыпания. Протекает с повышением температуры до 38°C и количества лейкоцитов в крови. Исчезает через 10-15 суток после отмены лекарства-аллергена. Провоцирующие препараты: блокаторы кальциевых каналов (дилтиазем), сульфаниламиды, аминопенициллины (ампициллин, амоксициллин) и макролиды.
ПОРАЖЕНИЯ ДРУГИХ ОРГАНОВ И СИСТЕМ
Помимо перечисленных клинических проявлений при лекарственной аллергии могут возникнуть:
- поражения органов дыхания — ринит, бронхоспазм, воспаление лёгкого и образование в нём эозинофильного инфильтрата (синдром Леффлера) — по причине аллергии на пиразолоны, карбамазепин, ацетилсалициловую кислоту и другие НПВС, ингибиторы АПФ, β-блокаторы, пенициллины и сульфаниламиды;
- поражения системы кроветворения — гемолитическая анемия и тромбоцитопения — в ответ на приём стрептомицина, хинидина, рифампицина, пенициллина, ибупрофена и прочих сульфаниламидов, производных сульфанилмочевины, тиазидных диуретиков и соли золота;
- поражение органов кровообращения — миокардит (встречается крайне редко) — при приёме сульфаниламида, пенициллина и метилдопы;
- поражения ЖКТ и гепатобилиарной системы — гастроэнтероколит, холестаз, острый гепатит, хронический гепатит (редко) — при приёме пиразолонов, сульфасалазина, карбамазепина, аллопуринола, сульфаниламидов, галотана, изониазида и фенитоина;
- поражения мочевыделительной системы (встречаются крайне редко) — острый интерстициальный нефрит и гломерулонефрит — следствие реакции организма на соли золота, НПВС, героин, каптоприл, сульфаниламиды, пеницилламин, пенициллины и другие β-лактамы, рифампицин, ципрофлоксацин и аллопуринол;
- поражения нервной системы — периферические невриты — реакция на соли золота и сульфаниламиды.
Большинство лекарств — это простые химические вещества небелковой природы, которые подвергаются метаболическим превращениям в организме. Если в результате биотрансформации препарата образуется вещество, которое способно соединяться с белком организма, то создаётся предпосылка для сенсибилизации — повышения чувствительности организма к чужеродным веществам (антигенам).
Так как в иммунологическом отношении лекарства являются неполноценными антигенами (т. е. гаптенами), то для сенсибилизирующего действия они должны превратиться в полный гаптен.
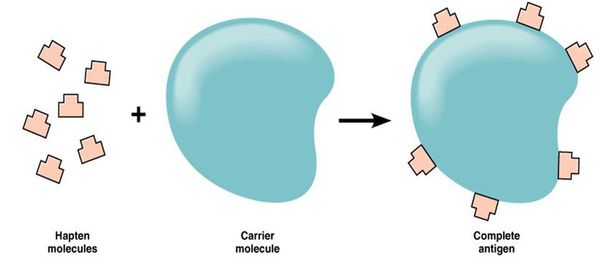
В связи с этим для развития лекарственной аллергии необходимы, по меньшей мере, три этапа:
- образование гаптена — превращение лекарственного препарата в форму, которая может реагировать с белками организма;
- соединение гаптена с белком конкретного организма или другой соответствующей молекулой-носителем, что приводит к образованию полного антигена;
- развитие иммунной реакции организма на образовавшийся комплекс гаптен-носителя, ставшего для организма чужеродным.
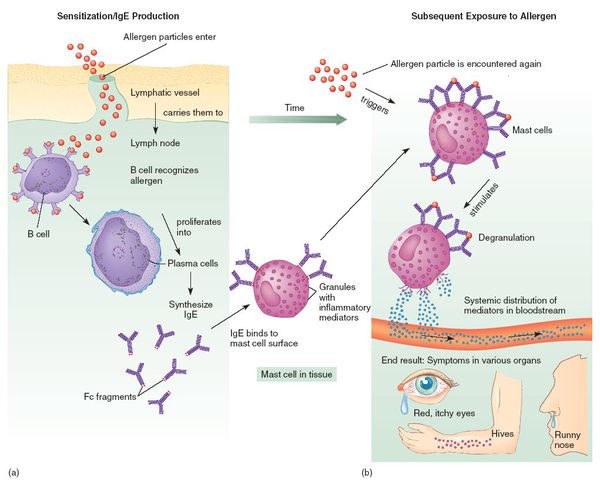
При развитии иммунного ответа на лекарственные препараты продуцируются гуморальные антитела (в том числе IgE) и сенсибилизированные Т-лимфоциты.
ЛА зачастую развивается после повторного приёма препарата. В редких случаях сенсибилизация не происходит, и аллергическая реакция возникает после первого применения лекарства. Такие ситуации относятся к псевдоаллергиям из-за отсутствия третьего этапа — развития иммунной реакции.[9]
Лекарственную аллергию можно классифицировать по механизму её развития.[2]
| Тип | Вид иммунного ответа | Патофизиология | Клинические симптомы | Типичная хронология реакции |
|---|---|---|---|---|
| I | IgE-зависимые реакции (немедленные) | Дегрануляция тучных клеток и базофилов | анафилактический шок, ангиоотёк, крапивница, ринит, бронхоспазм, конъюнктивит | от нескольких минут до одного часа (реже 1-6 часов) после последнего приёма препарата |
| II | Цитото- ксические реакции | комплимент- зависимая и IgG цитотоксичность | цитопения, гломерулонефрит, гемолитическая, волчаночноподобный синдром, анемия | на 5-15 день после начала приёма подозреваемого препарата |
| III | Иммуно- комплексные реакции | Иммунные комплексы IgM или IgG + комплимент или FcR | сывороточная болезнь, васкулит, крапивница, феномен Артюса | • на 7-8 день ⠀для сывороточной ⠀болезни ⠀и крапивницы; • на 7-21 день ⠀для васкулита |
| IV a | Th1 (IFNy) | Моноцитарное воспаление | контактный аллергический дерматит, экзема | на 1-21 день от начала приёма препарата |
| IV b | Th2 (IL-4 и IL-5) | Эозинофильное воспаление | DRESS-синдром, макулопапулёзная экзантема | • один или ⠀несколько дней ⠀для экзантемы; • 2-6 недель ⠀для DRESS- ⠀синдрома |
| IV c | Цитото- ксические Т-лимфоциты | Гибель кератиноцитов, вызванная CD4 или CD8 | макулопапулёзная экзантема, синдром Стивенса — Джонсона, синдром Лайелла, пустулёзная экзантема | • на 1-2 день ⠀для фиксированных ⠀высыпаний; • на 4-28 день ⠀для ССД и ТЭН |
| IV d | Т-лимфоциты (IL-8 CXCL8) | Нейтрофильное воспаление | острый генерализованный экзантематозный пустулёз | обычно на 1-2 день, но может быть и позже |
Источник
Лекарственная аллергия – это гиперчувствительность к определенным лекарственным препаратам, характеризующаяся развитием иммунной реакции в ответ на повторное проникновение в организм даже минимального количества аллергена. Проявляется симптомами поражения кожных покровов, бронхолегочной системы и других внутренних органов, кровеносных сосудов и суставов. Возможны системные аллергические реакции. Диагностика основана на сборе анамнеза, осмотре, данных лабораторных исследований и кожных тестов. Лечение – удаление проблемного лекарственного средства из организма, антигистаминные препараты, глюкокортикоиды, поддержание кровообращения и дыхания при системных реакциях, АСИТ.
Общие сведения
Лекарственная аллергия – развитие аллергических и псевдоаллергических реакций при введении в организм медикаментозных средств. По данным статистики, от 1 до 3% используемых в медицинской практике лекарственных препаратов могут приводить к развитию аллергии. Чаще всего гиперчувствительность развивается к антибиотикам пенициллинового ряда, нестероидным противовоспалительным средствам, местным анестетикам, вакцинам и сывороткам. В основе патогенеза лежат аллергические реакции немедленного и замедленного типа, а также иммунокомплексные и цитотоксические реакции. Основные клинические проявления – кожная сыпь по типу крапивницы, эритемы и контактного дерматита, ангиоотек, системные аллергические реакции (лекарственная лихорадка, сывороточная болезнь, системные васкулиты, анафилаксия). Чаще лекарственная аллергия встречается у взрослых в возрасте от 20 до 50 лет, среди них около 70% составляют женщины. Летальный исход, как правило, обусловлен развитием анафилактического шока и синдрома Лайелла.
Лекарственная аллергия
Причины
Лекарственная аллергия может отмечаться на любой медикамент, при этом различают полноценные антигены с наличием белковых компонентов (препараты крови, гормональные средства, высокомолекулярные препараты животного происхождения) и частичные (неполноценные) антигены – гаптены, приобретающие аллергенные свойства при контакте с тканями организма (альбуминами и глобулинами сыворотки крови, тканевыми белками проколлагенами и гистонами).
Перечень лекарственных препаратов, способных вызвать аллергическую реакцию, очень широк. Это, прежде всего, антибиотики (пенициллины, цефалоспорины, тетрациклины, аминогликозиды, макролиды, хинолоны), сульфаниламиды, анальгетики и нестероидные противовоспалительные средства, сыворотки и вакцины, гормональные препараты, местноанестезирующие средства, ингибиторы АПФ и другие лекарственные вещества.
Патогенез
При введении в организм проблемного медикамента развивается одна из разновидностей иммунных реакций: немедленного, замедленного типа, цитотоксическая, иммунокомплексная, смешанная или псевдоаллергическая.
- Реакция немедленного типа характеризуется образованием антител изотипа IgE при первом попадании аллергена в организм и фиксацией иммуноглобулинов на тканевых тучных клетках и базофилах крови. Повторный контакт с лекарственным антигеном запускает процесс синтеза и усиленного выброса медиаторов воспаления, развитие аллергического воспаления в пораженных тканях или во всем организме. По такому механизму обычно протекает лекарственная аллергия на пенициллин, салицилаты и сыворотки.
- При цитотоксических реакциях в качестве клеток-мишеней используются форменные элементы крови, клетки эндотелия сосудов, печени и почек, на которых фиксируется антиген. Затем происходит взаимодействие антигена с антителами класса IgG и IgM, включение в реакцию комплемента и уничтожение клеток. При этом отмечается аллергическая цитопения, гемолитическая анемия, поражение соединительной ткани и почек. Такой патологический процесс нередко возникает при употреблении фенитоина, гидралазина, прокаинамида и других медикаментов.
- Развитие иммунокомплексных реакций происходит при участии всех основных классов иммуноглобулинов, которые образуют с антигенами циркулирующие иммунные комплексы, фиксирующиеся на внутренней стенке кровеносных сосудов и приводящие к активации комплемента, повышению проницаемости сосудов, возникновению системного васкулита, сывороточной болезни, феномена Артюса-Сахарова, агранулоцитоза, артритов. Иммунокомплексные реакции могут встречаться при введении вакцин и сывороток, антибиотиков, салицилатов, противотуберкулезных средств и местных анестетиков.
- Реакции замедленного типа включают фазу сенсибилизации, сопровождающуюся образованием большого количества T-лимфоцитов (эффекторов и киллеров) и разрешения, наступающую через 1-2 суток. Патологический процесс при этом проходит иммунологическую (распознавание антигенов сенсибилизированными T-лимфоцитами), патохимическую (производство лимфокинов и активация клеток) и патофизиологическую (развитие аллергического воспаления) стадии.
- Псевдоаллергические реакции протекают по схожему механизму, только иммунологическая стадия при этом отсутствует, а патологический процесс сразу начинается с патохимической стадии, когда под действием медикаментов-гистаминолибераторов происходит интенсивный выброс медиаторов аллергического воспаления. Псевдоаллергию на лекарства усиливает употребление продуктов с повышенным содержанием гистамина, а также наличие хронических заболеваний пищеварительного тракта и эндокринных расстройств. Интенсивность псевдоаллергической реакции зависит от скорости введения и дозы препарата. Чаще псевдоаллергия встречается при использовании некоторых кровезаменителей, йодсодержащих веществ, используемых для контрастирования, алкалоидов, дротаверина и других препаратов.
Следует учитывать, что одно и то же лекарственное средство может вызывать как истинную, так и ложную аллергию.
Симптомы лекарственной аллергии
Клинические симптомы лекарственной аллергии многообразны и включают более 40 вариантов поражения органов и тканей, встречающихся в современной аллергологии. Чаще всего отмечаются кожные, гематологические, респираторные и висцеральные проявления, которые могут быть локализованными и системными.
Аллергические поражения кожных покровов чаще проявляются в виде крапивницы и ангионевротического отека Квинке, а также аллергического контактного дерматита. Несколько реже отмечается возникновение фиксированной эритемы в виде одиночных или множественных бляшек, пузырей или эрозий в ответ на использование салицилатов, тетрациклинов и сульфаниламидов. Наблюдаются и фототоксические реакции, когда поражение кожи возникает при воздействии ультрафиолетового излучения на фоне употребления некоторых анальгетиков, хинолонов, амиодарона, аминазина и тетрациклинов.
В ответ на введение вакцин (от полиомиелита, БЦЖ), антибиотиков пенициллинового ряда и сульфаниламидов может отмечаться развитие многоформной экссудативной эритемы с появлением на коже кистей и стоп и на слизистых оболочках пятен, папул и пузырьковых высыпаний, сопровождающихся общим недомоганием, лихорадкой и болями в суставах.
Лекарственная аллергия может проявляться в виде феномена Артюса. В месте введения препарата через 7-9 дней возникает покраснение, образуется инфильтрат с последующим абсцедированием, формированием свища и выделением гнойного содержимого. Аллергическая реакция на повторное введение проблемного медикамента сопровождается лекарственной лихорадкой, при которой через несколько дней после употребления препарата появляются озноб и повышение температуры до 38-40 градусов. Лихорадка самопроизвольно проходит через 3-4 дня после отмены лекарственного средства, вызвавшего нежелательную реакцию.
Системные аллергические реакции в ответ на введение медикаментозного препарата могут проявляться в виде анафилактического и анафилактоидного шока различной степени тяжести, синдрома Стивенса-Джонсона (многоформной экссудативной эритемы с одновременным поражением кожных покровов и слизистых оболочек нескольких внутренних органов), синдрома Лайелла (эпидермального некролиза, при котором также поражаются кожа и слизистые оболочки, нарушается работа практически всех органов и систем). Кроме того, к системным проявлениям лекарственной аллергии относятся сывороточная болезнь (лихорадка, поражение кожи, суставов, лимфатических узлов, почек, сосудов), волчаночный синдром (эритематозная сыпь, артриты, миозиты, серозиты), системный лекарственный васкулит (лихорадка, крапивница, петехиальная сыпь, увеличение лимфатических узлов, нефрит).
Диагностика
Для установления диагноза лекарственной аллергии необходимо проведение тщательного обследования с участием специалистов различного профиля: аллерголога-иммунолога, инфекциониста, дерматолога, ревматолога, нефролога и врачей других специальностей. Тщательно собирается аллергологический анамнез, проводится клинический осмотр, выполняется специальное аллергологическое обследование.
С большой осторожностью в условиях медицинского учреждения, оснащенного необходимыми средствами для оказания неотложной помощи, выполняются кожные аллерготесты (аппликационные, скарификационные, внутрикожные) и провокационные тесты (назальные, ингаляционные, подъязычные). Среди них достаточно достоверным является тест торможения естественной эмиграции лейкоцитов in vivo с лекарственными средствами. В числе лабораторных тестов, применяемых в аллергологии для диагностики лекарственной аллергии, используются базофильный тест, реакция бласттрансформации лимфоцитов, определение уровня специфических иммуноглобулинов классов E,G и M, гистамина и триптазы, а также другие исследования.
Дифференциальная диагностика проводится с другими аллергическими и псевдоаллергическими реакциями, токсическим действием медикаментов, инфекционными и соматическими заболеваниями.
Лечение лекарственной аллергии
Важнейший этап лечения лекарственной аллергии – устранение негативного воздействия медикамента путем прекращения его введения, уменьшения всасывания и быстрейшего выведения из организма (инфузионная терапия, промывание желудка, клизмы, прием энтеросорбентов и т. д.).
Назначается симптоматическая терапия с использованием антигистаминных препаратов, глюкокортикостероидов, средств для поддержания функций дыхания и кровообращения. Осуществляется наружное лечение. Оказание помощи при системных аллергических реакциях проводится в условиях реанимационного отделения стационара. При невозможности полного отказа от проблемного медикамента возможна десенситизация.
Источник
