Побочные действия болезни печени
Комментарии
Опубликовано в журнале:
Гастроэнтерология № 2, 2011, c.54
(приложение к consilium medicum )
Т.Е.Полунина, И.В.Маев
Кафедра пропедевтики внутренних болезней и гастроэнтерологии МГМСУ
Печень – это самый большой паренхиматозный внутренний орган, выполняющий жизненно важные функции и содействующий функциям многих систем организма. Печень участвует в метаболизме всех питательных веществ, в пищеварении, синтезе и резервировании необходимых организму веществ, в расщеплении, детоксикации и экскреции ненужных или вредных веществ, в кроветворении и осуществлении ряда других функций.
Учитывая роль печени в метаболизме химических веществ, можно априорно утверждать, что не существует лекарств, которые в определенных условиях не вызывали бы повреждение печени. Непрерывно возрастающий поток сведений о гепатотоксическом действии многих лекарственных препаратов свидетельствует о том, что медикаментозные поражения печени – одна из важнейших проблем гепатологии. Это в значительной степени обусловлено тем, что непросто отличить симптомы основного заболевания от побочных эффектов лечения. По данным литературы, частота лекарственных гепатитов составляет от 1 до 28% всех побочных действий, связанных с медикаментозной терапией. Примерно у 2% больных, госпитализируемых по поводу желтухи, причиной ее оказываются лекарства. В США в 25% случаев фульминантная печеночная недостаточность обусловлена лекарствами.
В настоящее время исследователи выделяют три механизма медикаментозного поражения печени:
Фаза I. Основная система, метаболизирующая лекарства, расположена в микросомальной фракции гепатоцитов гладкой эндоплазматической сети. К ней относятся монооксигеназы со смешанной функцией, цитохром С-редуктаза, цитохром Р-450. Кофактором служит восстановленный никотинамидадениндинуклеотидфосфат в цитозоле. Лекарства подвергаются гидроксилированию или окислению, которые обеспечивают усиление их поляризации.
Система гемопротеинов Р-450, расположенная в эндоплазматической сети гепатоцитов, обеспечивает метаболизм лекарств. При этом образуются токсичные метаболиты. Идентифицировано по меньшей мере 50 изоферментов системы Р-450, и нет сомнений, что их еще больше. У человека метаболизм лекарств обеспечивают цитохромы, относящиеся к трем семействам: P-450-I, P-450-II, P-450-III.
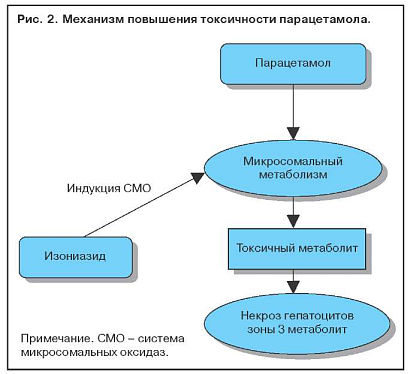
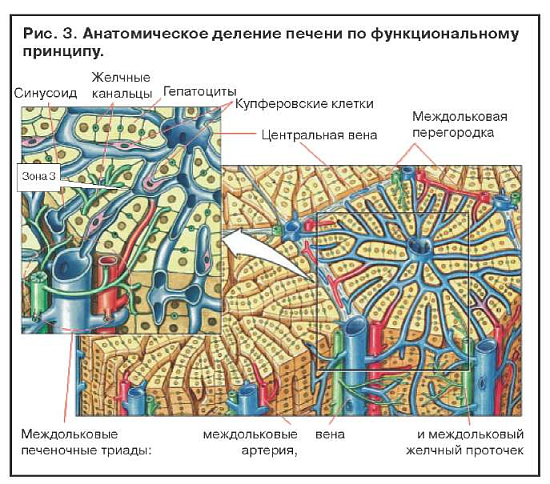
Увеличение содержания ферментов системы цитохрома Р-450 в результате индукции приводит к повышению выработки токсичных метаболитов. Когда два активных препарата конкурируют за один участок связывания на ферменте, метаболизм препарата с меньшей аффинностью замедляется и срок его действия увеличивается. Этанол индуцирует синтез P-450-II-E1 и тем самым увеличивает токсичность парацетамола. Повреждение клеток печени редко бывает обусловлено самим лекарственным препаратом. Токсичность парацетамола увеличивается и при лечении изониазидом, который также индуцирует синтез P-450-II-E1 (рис. 2). Некроз наиболее выражен в зоне 3, где отмечается самая высокая концентрация ферментов, метаболизирующих лекарства (рис. 3).
Фаза II. Механизм действия биотрансформации состоит в конъюгации метаболитов лекарственных препаратов с мелкими эндогенными молекулами. Обеспечивающие ее ферменты неспецифичны для печени, но обнаруживаются в ней в высоких концентрациях.
Фаза III. Продукты биотрансформации лекарств могут выделяться с желчью или мочой. Способ выделения определятся многими факторами, некоторые из них еще не изучены. Высокополярные вещества, а также метаболиты, ставшие полярными после конъюгации, выделяются с желчью в неизмененном виде.
Иммуноаллергические поражения печени связывают с метаболитом, который может оказаться гаптеном для белков клеток печени и вызвать их иммунное повреждение (рис. 4). При наличии генетического дефекта в печени лекарство превращается в токсический метаболит, ковалентно связывается с клеточным белком (глутатионом), приводя к некрозу гепатоцита, а также стимулирует образование антигена (гаптена) и сенсибилизирует Т-лимфоцит, который запускает иммунную гепатотоксичность. Повторная экспозиция (назначение лекарственного препарата) приводит к усилению иммунной реакции.
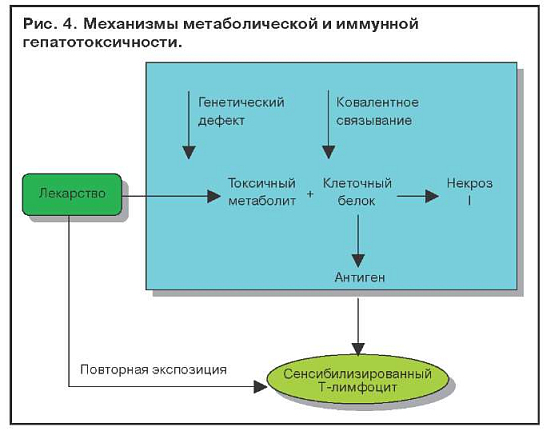
В этом процессе могут участвовать ферменты системы Р-450. На мембране гепатоцитов имеется несколько изоферментов Р-450, индукция которых может привести к образованию специфичеких антител к иммунному повреждению гепатоцита.
Идиосинкразия к диуретикам и тиениловой кислоте сопровождается появлением аутоантител, взаимодействующих с микросомами печени.
Известно шесть механизмов поражения гепатоцита (рис. 5):
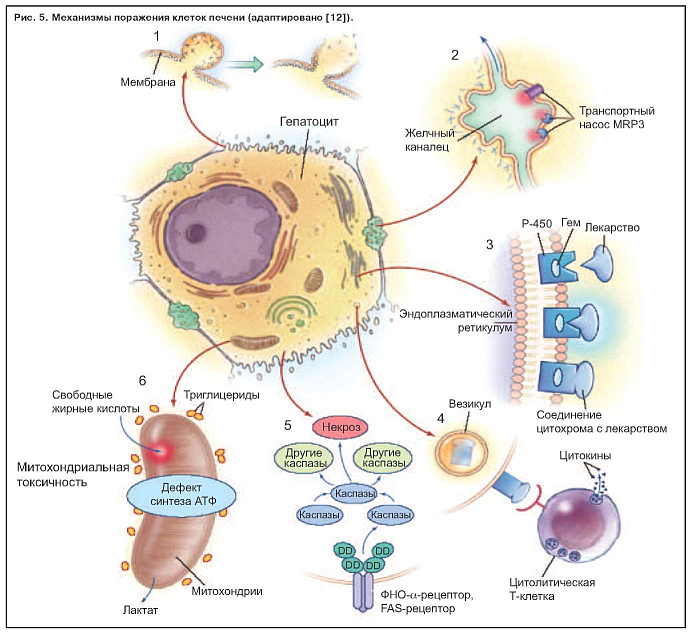
Повреждение клеток печени происходит в специфических структурах пораженных внутриклеточных органелл. Нормальный гепатоцит, показанный в центре рис. 5, может быть поврежден по крайней мере шестью способами, обозначенными цифрами от 1 до 6. Нарушение внутриклеточного гомеостаза кальция приводит к разрушению фибрилл актина на поверхности гепатоцита. Это приводит к вздутию мембраны клетки (1), а в дальнейшем к ее разрушению и лизису. При холестатических заболеваниях разрушение ворсинок актина (2) может происходить рядом с канальцем специфичной части клетки, ответственной за желчную экскрецию. Нарушение передачи в ворсинках актина мультирезистентного белка (MRP3) предотвращает экскрецию в билирубин органических соединений лекарственного препарата.
Многие гепатоцеллюлярные реакции активизируют гемсодержащий цитохром P-450 (3), производя при этом высокоэнергетические реакции, которые могут привести к ковалентной связи лекарственного средства с ферментом, таким образом создавая неактивные продукты метаболизма. Эти неактивные продукты метаболизма в виде пузырьков (4) мигрируют к поверхности клетки и могут быть причинами многогранного иммунного ответа, включающего цитолитические Т-лимфоциты и цитокины. Активация фактора некроза опухоли a (ФНО-a) является триггерным фактором для запуска каскад межклеточных каспаз (5), который заканчивается программированным апоптозом клеток с потерей ядерного хроматина.
Определенные препараты ингибируют функцию митохондрий гепатоцита двойным эффектом, снижая продукцию аденозинтрифосфата (АТФ) и ферментов дыхательной цепи (6). Свободные жирные кислоты не метаболизируются из-за нехватки аэробного дыхания в накоплении лактата и реактивных продуктов окисления. Их накопление приводит к повреждению митохондриальной ДНК. Эта структура повреждения характерна для множества средств, включая ингибиторы обратной транскриптазы нуклеозида, вальпроевой кислоты, тетрациклина, ацетилсалициловой кислоты. Они экскретируются в желчь и могут повредить эпителий желчного протока. DD обозначает смертельный домен.
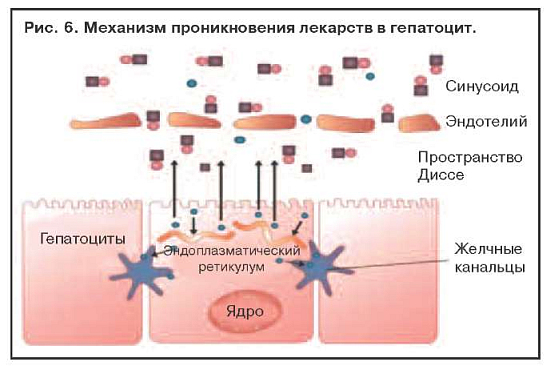
Проникновение лекарств в гепатоцит зависит от липофильности медикаментов. Жировая растворимость является важнейшим фактором при назначении медикаментов и попадании в системную циркуляцию с диффузным проникновением в энтероцит. Лекарства с незначительной липофильностью плохо абсорбируются и экскретируются с каловыми массами. В противоположность им лекарства, соединяющиеся в комплексе с протеином, обычно альбумином, обладают высокой проницаемостью в разные ткани, исключая жир. Практически все лекарственные препараты, назначенные per os, попадают в печень. Степень печеночной экскреции лекарств зависит от печеночного кровотока и активности метаболитов лекарственных энзимов. В печеночных синусоидах белки диффундируют к эндотелиальному ретикулуму, в дальнейшем к пространству Диссе, а далее – в гепатоциты, связанные ферментами как полярные компоненты. Некоторые водорастворимые молекулы возвращаются к синусоидам, другие – в билиарные канальцы (рис. 6).

Лекарственные поражения печени зависят от свойств лекарственного препарата, особенности больного и прочих факторов (рис. 7). Известно, что вероятность побочных реакций возрастает с увеличением количества одновременно принимаемых лекарств. Установлено, что, если больной принимает одновременно шесть или более препаратов, вероятность побочного действия у него достигает 80%.
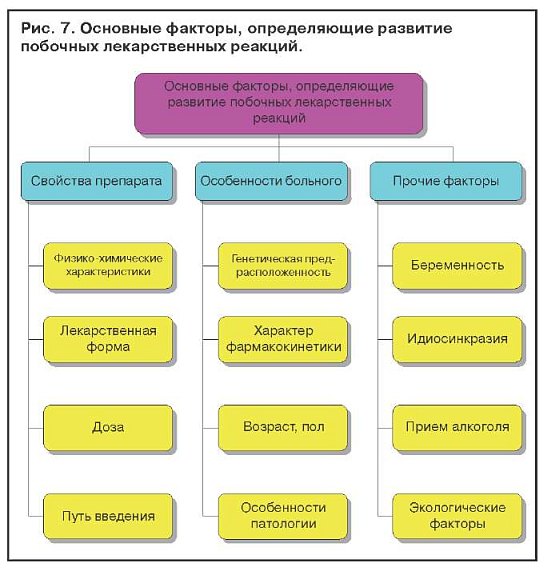
Беременность, стресс, бедное белками питание увеличивают риск токсичности медикаментов. Медикаменты, которые являются энзиматическими индукторами, могут потенцировать действие другого препарата.
Примеры взаимодействия лекарственных препаратов, обусловленного индукцией ферментов печени, представлены на рис. 8.
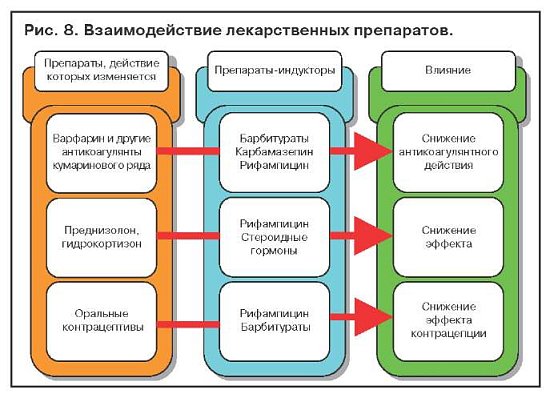
Список лекарств, которые вызывают лекарственные гепатиты, довольно значительный, но лекарственно-индуцированные гепатиты встречаются сравнительно редко. Гепатотоксические реакции, возникающие при применении салицилатов, тетрациклинов и антиметаболитов, зависят от дозы лекарств. Поражения печени, обусловленные лекарственной идиосинкразией, могут возникать при воздействии любых медикаментов. Так, например, галотан, изониазид и парацетомол могут вызвать массивный некроз печени; метилдофа – острый или хронический гепатит. Повреждения печени, связанные с лекарствами, обычно проявляют себя бессимптомным повышением печеночных ферментов, т.е. протекают субклинически, являясь «биохимической находкой» (безжелтушный вариант течения острого лекарственного гепатита). Дальнейший прием препаратов, вызвавших безжелтушный острый лекарственный гепатит, может привести к развитию тяжелых лекарственных гепатитов, сопровождающихся желтухой.
Гепатотоксический эффект лекарственных препаратов подразделяется на дозозависимый, который проявляется при приеме большого количества того или иного препарата, дозонезависимый, связанный с идиосинкразией, и поражения печени без нарушения пигментного обмена. На рис. 9 представлены фармакотерапевтические группы лекарственных препаратов, которые способны вызывать желтухи. Применение препаратов из представленных фармакотерапевтических групп при определенных условиях может вызывать поражения печени без желтухи.
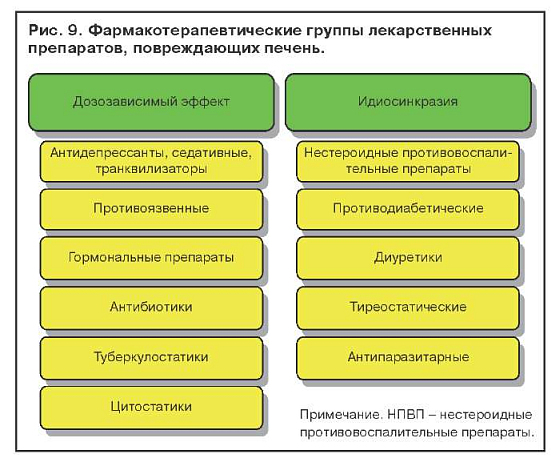
Острые медикаментозные гепатиты подразделяются на цитолитические, холестатические и смешанные формы, сочетающие признаки холестаза и цитолиза. Фактором, способствующим переходу гепатита в хронический, является длительный прием лекарств.
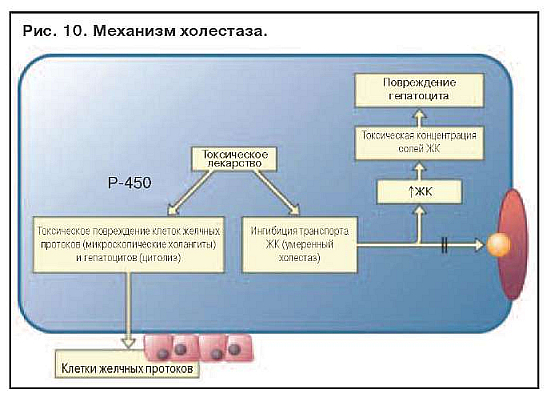
На рис. 10 представлен пример лекарственного повреждения печени. Токсическое лекарственное средство блокирует транспорт желчных кислот (ЖК) и
повреждает клетки желчных протоков и гепатоцитов, вызывая легкий холестаз. Аккумуляция ЖК ведет к повреждению гепатоцита, что приводит к смешанной реакции, включающей холестаз и цитолиз. Особенностью лекарственного холестаза является микроскопический холангит, проявляющийся поражением клеток мелких желчных ходов.
Современную классификацию лекарственных реакций печени представляет Ш.Шерлок (табл. 1).
Таблица 1. Классификация лекарственных реакций печени | ||
Тип реакции | Особенности гепатотоксического действия | Клинико-фармакологическая группа |
Холестаз | ||
Канальцевый | Зависим от дозы,обратим Развитие желтухи с «псевдохирургической» симптоматикой | Антибиотики Гормоны Противоязвенные Антиаритмики Иммунодепрессант |
Паренхиматозноканальцевый | Обратимая желтуха средней степени тяжести | Антибиотики. Уроанитисептики Цитостатики Пероральные сахароснижающие препараты |
Дуктулярный | Развитие желтухи с «псевдохирургической» симптоматикой | Антитиреоидные Туберкулостатики |
Сладж-синдром | Бессимптомное течение Возможен приступ желчной колики | Антибиотики цефалоспоринового ряда |
Цитолиз | ||
Некроз зоны 3 | Зависимая от дозы. Безжелтушная форма течения | НПВП Антибиотики Гормоны Противорвотные Активаторы образования тромбопластины |
Стеатогепатит | Дозозависимый, обратим. Желтуха средней тяжести | Гормоны Антибиотики Противопротозойные |
Острый гепатит | Мостовидные некрозы. Различные нарушения пигментного обмена | Статины Противотуберкулезные Нейролептики Противогрибковые Транквилизаторы и антидепрессанты Нейролептики Мочегонные |
Аллергические реакции | Часто сопровождаются гранулематозом | Антиаритмики Сульфаниламиды НПВП |
Фиброз | Портальная гипертензия. Цирроз | Антитиреоидные Противоподагрические Антихолинэстеразные |
Сосудистые реакции | ||
Пелиоз | Тромбоз | Половые гормоны Антиандрогены Антиэстрогены Антигонадотропные |
Неопластические реакции | ||
Гепатоцеллюлярная аденома | Носит доброкачественный характер | Антигонадотропные Половые и анаболические гормоны |
Тип реакции | Особенности гепатотоксического действия | Клинико-фармакологическая группа |
Холестаз | ||
Канальцевый | Зависим от дозы, обратим Развитие желтухи с «псевдохирургической» симптоматикой | Антибиотики Гормоны Противоязвенные Антиаритмики Иммунодепрессант |
Паренхиматозноканальцевый | Обратимая желтуха средней степени тяжести | Антибиотики. Уроанитисептики Цитостатики Пероральные сахароснижающие препараты |
Дуктулярный | Развитие желтухи с «псевдохирургической» симптоматикой | Антитиреоидные Туберкулостатики |
Сладж-синдром | Бессимптомное течение Возможен приступ желчной колики | Антибиотики цефалоспоринового ряда |
Цитолиз | ||
Некроз зоны 3 | Зависимая от дозы. Безжелтушная форма течения | НПВП Антибиотики Гормоны Противорвотные Активаторы образования тромбопластины |
Стеатогепатит | Дозозависимый, обратим. Желтуха средней тяжести | Гормоны Антибиотики Противопротозойные |
Острый гепатит | Мостовидные некрозы. Различные нарушения пигментного обмена | Статины Противотуберкулезные Нейролептики Противогрибковые Транквилизаторы и антидепрессанты Нейролептики Мочегонные |
Аллергические реакции | Часто сопровождаются гранулематозом | Антиаритмики Сульфаниламиды НПВП |
Фиброз | Портальная гипертензия. Цирроз | Антитиреоидные Противоподагрические Антихолинэстеразные |
Сосудистые реакции | ||
Пелиоз | Тромбоз | Половые гормоны Антиандрогены Антиэстрогены Антигонадотропные |
Неопластические реакции | ||
Гепатоцеллюлярная аденома | Носит доброкачественный характер | Антигонадотропные Половые и анаболические гормоны |
В большинстве случаев осложнения со стороны печени реализуются изолированным повышением уровня аминотрансфераз, без отчетливых клинических проявлений или сопровождаются астеническим синдромом. Бессимптомное повышение уровня аминотрансфераз может наблюдаться при использовании таких лекарственных средств, как изониазид, допегит, амиодарон. При повторном приеме перечисленных препаратов могут развиться тяжелые гепатиты со смертельным исходом. Поэтому на изолированное повышение активности аминотрасфераз необходимо обращать внимание, так как оно может свидетельствовать о развитии лекарственной патологии печени. Диапазон клинических проявлений лекарственных гепатитов разнообразен – от небольшого повышения уровня аминотрансферез, не сопровождающегося клинической симптоматикой, до молниеносных гепатитов и развития циррозов. У человека лекарственные поражения могут напоминать почти все существующие заболевания печени.
Лекарственные гепатиты, сопровождающиеся желтухой, могут протекать по цитолитическому, холестатическому или смешанному варианту. В ряде случаев может развиваться псевдохирургическая симптоматика (боли в животе, лихорадка, желтуха, увеличенный желчный пузырь). К лекарствам, способным вызвать острую псевдохирургическую симптоматику, относятся цитостатики, антидепрессанты, антиаритмические препараты.
Диагностика медикаментозных гепатитов представляет сложную проблему. Предлагается несколько критериев, позволяющих уточнить диагноз и подтвердить ее лекарственный характер:
Хронологический критерий очень показателен, хотя время появления осложнений после приема лекарства крайне разнообразно – от нескольких дней (иногда нескольких часов) до нескольких недель и месяцев. В случае полипрагмазии хронологический фактор очень трудно оценить.
Регресс клинических признаков осложнения после отмены лечения – довольно четкий диагностический признак. Регресс может быть длительным (более месяца), при этом учитывается нормализация уровня аминотрансфераз. При повторном применении лекарства, ранее уже вызвавшего гепатит, рецидив осложнения рассматривается как результат действия данного лекарства.
В ряде работ указывается на необходимость дифференциальной диагностики между медикаментозными гепатитами и вирусными гепатитами, гепатомой, первичным билиарным циррозом печени, алкогольным гепатитом. Кроме того, важно исключить поражение печени вследствие тяжелого инфекционного заболевания, шока, сердечно-сосудистой недостаточности, глистных инвазий, заболеваний желчных путей.
К исследованиям, позволяющим проводить дифференциальную диагностику лекарственного гепатита с другой возможной патологией печени, относятся биохимические исследования сыворотки крови (спектрпеченочных ферментов), иммуноферментный анализ (маркеры вирусных гепатитов и опухолевого процесса) и инструментальные методы исследования (ультразвуковое исследование, компьютерная томография, лапароскопия с биопсией печени, эндоскопическая ретроградная холангиопанкреатография).
Для коррекции лекарственных поражений печени рекомендовано использовать адеметионин (Гептрал).
Адеметионин (Гептрал) относится к аминокислотам или их производным. Это соединение играет важнейшую роль в биохимических реакциях трансметилирования, транссульфатирования и аминопропилирования, участвует в биосинтезе фосфолипидов, глутатиона, таурина и других биологически активных соединений (рис. 11). При применении адеметионина повышается элиминация свободных радикалов и других токсических метаболитов из гепатоцитов, стимулируются процессы регенерации. В эксперименте показана антифибротическая активность адеметионина. Препарат также оказывает антидепрессивное действие.
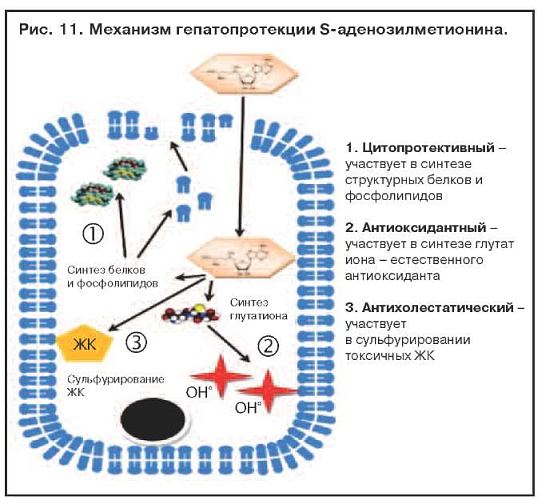
Наличие отчетливого гепатопротекторного действия практически при любой патологии печени, в томчисле при высоких показателях цитолиза и синдроме холестаза, является несомненным преимуществом адеметионина. Наилучшие показатели при лечении адеметионином наблюдаются при токсических гепатитах, в том числе алкогольных. Препарат максимально эффективен при парентеральном введении, так как обладает следующими эффектами:
Источник
Просмотров: 21888 Время на чтение: 5 мин.
Лекарственная болезнь печени
 Лекарственное поражение печени зачастую появляется у людей с хроническими заболеваниями, вынужденных годами принимать одни и те же лекарства. Но нередки случаи, когда лекарственная болезнь развивается молниеносно.
Лекарственное поражение печени зачастую появляется у людей с хроническими заболеваниями, вынужденных годами принимать одни и те же лекарства. Но нередки случаи, когда лекарственная болезнь развивается молниеносно.
Лекарственная болезнь печени — это побочный эффект от длительного (а иногда и краткосрочного) приёма того или иного медикамента. Так как печень участвует в расщеплении, детоксикации и выведении всех ненужных или вредных веществ, можно с уверенностью сказать: в природе не существует лекарств, которые при определённых условиях не вызывали бы поражения печени.
От степени гепатотоксичности лекарственного препарата зависит, когда появятся первые симптомы повреждения. Есть медикаменты, которые действуют практические молниеносно. К примеру, передозировка парацетамола в короткий срок может привести к полному отказу печени. Так произошло с жительницей США, которая самостоятельно лечила простуду и приняла сразу несколько лекарств, содержащих парацетамол. В конечном счёте ей провели экстренную трансплантацию печени.
Формы лекарственного поражения печени
Некроз гепатоцитов III зоны ацинуса
Причины:
- приём парацетамола, толуола, кокаина, салицилатов, трихлористого этилена и четырёххлористого углерода.
Некроз гепатоцитов I зоны ацинуса
Причины:
- приём фосфорорганических соединений и препаратов, содержащих железо.
Митохондриальные цитопатии
Причины:
- приём вальпроата натрия, аналогов нуклеозидов и антибиотиков тетрациклинового ряда.
Стеатогепатит
Причины:
- приём противомалярийных препаратов, антагонистов кальция, синтетических эстрогенов и амиодарона.
Фиброз
Причины:
- приём соединений мышьяка, ретиноидов, витамина А и цитостатиков.
Острый гепатит
Причины:
- приём аминогликозидных антибиотиков, противогрибковых и противотуберкулезных препаратов, препаратов никотиновой кислоты, антиандрогенных и антигипертензивных средств.
Хронический гепатит
Причины:
- приём нитрофуранов, миноциклина, фибратов и изониазида.
Реакция гиперчувствительности
Причины:
- приём противосудорожных и антитиреоидных препаратов, нестероидных противовоспалительных средств и сульфаниламидов.
Канальцевый холестаз
Причины:
- приём эстрогенов, андрогенов, циклоспорина А и анаболических стероидов.
Паренхиматозно-канальцевый холестаз
Причины:
- приём макролидов, блокаторов гистаминовых рецепторов, пенициллинов, сульфаниламидов и хлорпромазина.
Сладж-синдром
Причины:
- приём цефалоспоринов.
Склерозирующий холангит
Причины:
- приём этанола и химиотерапевтических препаратов.
Важно: при приёме потенциально опасных лекарственных препаратов следует обращать внимание даже на самые слабые симптомы, свидетельствующие о проблемах с почками или печенью. Это поможет своевременно диагностировать лекарственную болезнь.
Заболевания со сходными лекарственному поражению симптомами:
- аутоиммунный гепатит;
- алкогольный гепатит;
- алкогольный стеатоз;
- вирусные гепатиты.
Возможные осложнения:
- жировая дистрофия;
- почечная недостаточность;
- цирроз печени;
- портальная гипертензия.
Симптомы лекарственной болезни печени
Группа лекарственных поражений печени объединяет в себе целый ряд заболеваний, вызванных применением различных медикаментов. В каждом случае сначала выясняют, каким именно препаратом было вызвано поражение, и только после этого назначают лечение. Часто первые симптомы проявляются не сразу, а только спустя годы приёма лекарств.
Наиболее характерные симптомы:
- Больной быстро утомляется, испытывает постоянную слабость;
- Кожные покровы становятся бледными;
- Наблюдается тошнота;
- Попеременно уменьшается и увеличивается количество мочи;
- Появляются боли в эпигастральной области;
- Больной испытывает отрыжку содержимым желудка или газами;
- Снижается аппетит, резко снижается вес;
- Нарушается стул, периодически происходит вздутие живота;
- Расширяются вены на коже живота;
- Кожные покровы приобретают желтушный оттенок, моча становится более тёмной;
- Суставы становятся болезненными и менее подвижными;
- Больной испытывает сильный кожный зуд;
- В правом подреберье появляются резкие боли, которым сопутствуют приступы рвоты.
Лекарственное поражение печени: методы диагностики
При подозрении на лекарственную болезнь печени врач-гастроэнтеролог или гепатолог направляет пациента на биохимический анализ крови. Это необходимо, чтобы узнать, повышен ли уровень ферментов печени (АСТ, АЛТ и других).
Из инструментальных исследований могут потребоваться:
- компьютерная томография;
- УЗИ;
- биопсия печени (взятие образца ткани органа);
- магнитно-резонансная томография.
Заболевания со сходными симптомами
- аутоиммунный гепатит;
- алкогольный гепатит;
- алкогольный стеатоз;
- вирусные гепатиты.
Методы лечения
Лечение лекарственного поражения печени начинается с отмены препарата, вызвавшего заболевание. Также назначаются специфические антидоты (при их наличии) и урсодеоксихолевая кислота (УДХК). Прогноз на лечение в целом благоприятный, но он напрямую зависит от длительности приёма повреждающего лекарства. Среди возможных осложнений лекарственной болезни: жировая дистрофия, цирроз печени, почечная недостаточность, портальная гипертензия.
Диагностика и лечение лекарственной болезни у больных туберкулёзом
Пальму первенства в области лекарственных поражений печени во всём мире держит лечение туберкулёза. Это связано с тем, что микобактерия туберкулёза (МБТ) часто вырабатывает полирезистентность к большинству противотуберкулёзных препаратов (ПТП). Врачи-фтизиатры вынуждены преодолевать её назначением комплекса из 4–9 ПТП, каждый из которых потенциально гепатотоксичен.
Образуется порочный круг: лекарственная болезнь ведёт к необходимости снижения доз или отмены ПТП, что влечёт за собой ухудшение течения и исхода туберкулёзного процесса. И наоборот, усиление противотуберкулёзного лечения чревато развитием тяжёлого, иногда даже жизнеугрожающего поражения печени.
Поэтому при необходимости длительной лекарственной терапии хронических заболеваний необходимо:
- проводить регулярные исследования крови (биохимический и клинический анализы), гистологические исследования биоптата печени, билирубина, ЩФ, ГГТ, АЛТ, АСТ и пр.;
- регулярно делать УЗИ, КТ или МРТ;
- скорректировать терапию основного заболевания;
- принимать препарата урсосан для защиты печени, уменьшения и ликвидации её поражения. Дозировка — 10–15 мг/кг/сут ежедневно (в 2 приёма). Длительность: минимальная — 1 мес; оптимальная — до нормализации клинико-лабораторных показателей — 1,5-2 мес; в случае невозможности отмены или коррекции противотуберкулёзной терапии — постоянное сопровождение.
Также назначаются специфические антидоты (при их наличии) и глюкокортикостероиды. Подобный способ лечения лекарственного поражения печени у детей, больных туберкулёзом лёгких, защищён патентом федеральной службы Роспатент за №2011129412 с приоритетом от 18.07.2011 года.
Соавтор статьи:
Карина Тверецкая
- Редактор сайта
- Опыт работы — 11 лет
Источник

_100x100_d63.webp)