Побочные действия при применении местных анестетиков

Побочные эффекты при правильном применении местных анестетиков наблюдаются достаточно редко. В основном это аллергические реакции (крапивница, отек Квинке, анафилактический шок), отек и воспаление в месте введения ЛС.
Таблица. Концентрация и максимальные дозы местных анестетиков группы сложных эфиров

Побочные эффекты со стороны ЦНС и сердечно-сосудистой системы возникают редко, среди них: головная боль, тошнота, рвота, тремор, судороги, нарушение зрения и сознания, умеренно выраженные нарушения гемодинамики и сердечного ритма (снижение артериального давления (АД), брадикардия).
К факторам риска побочных эффектов относятся: дефицит холинэстеразы в плазме крови (для анестетиков группы сложных эфиров и артикаина), ранний детский возраст, почечная и печеночная недостаточность, сердечная недостаточность, бронхиальная астма (для ЛС с вазоконстрикторами).
Большинство серьезных побочных эффектов местных анестетиков связано с нарушением правил введения и передозировкой ЛС, а также недооценкой противопоказаний для их применения.
Для исключения внутрисосудистого попадания раствора местного анестетика следует обязательно проводить аспирационную пробу перед введением всей дозы ЛС. При случайном внутрисосудистом введении анестетика с эпинефрином возможны ишемия зоны введения, иногда прогрессирующая до некроза ткани, и тяжелые нарушения функции ЦНС вплоть до развития комы.
При передозировке инъекционно вводимых местных анестетиков наблюдаются следующие симптомы различной степени выраженности: фаза стимуляции ЦНС сменяется фазой угнетения, причем фаза стимуляции может быть короткой, почти невыраженной. Наблюдаются нарушения сознания, сонливость, бледность, тошнота, рвота, помутнение в глазах, преходящая слепота, диплопия, снижение АД, дрожание мышц. При тяжелой интоксикации (в случае быстрого введения в кровь) — гипотензия, сосудистый коллапс, судороги, угнетение дыхания (вплоть до полной его остановки).
Лечение передозировки: общие реанимационные мероприятия, симптомы со стороны ЦНС корригируют применением барбитуратов короткого действия или транквилизаторов группы бензодиазепинов, для коррекции брадикардии и нарушений проводимости используют холиноблокаторы, при артериальной гипотензии — адреномиметики.
Противопоказания и предостережения
- Гиперчувствительность к местным анестетикам и компонентам ЛС (вазоконстрикторам, сульфитам, парабенам). Тахиаритмии и закрытоугольная глаукома (для растворов с вазоконстрикторами).
- Декомпенсированная сердечная недостаточность.
- Тяжелые заболевания печени и почек в стадии декомпенсации.
- Ранний детский возраст.
- С осторожностью применять в период беременности и лактации.
- Все растворы местных анестетиков, содержащие вазоконстрикторы, следует с осторожностью назначать пациентам с сердечно-сосудистыми и эндокринными заболеваниями (гипертиреоз, сахарный диабет, пороки сердца, артериальная гипертензия и др.), а также получающим β-адреноблокаторы, трициклические антидепрессанты и ингибиторы моноаминоксидазы (МАО).
Взаимодействие
Большинство местных анестетиков расширяет сосуды, и для усиления и пролонгирования действия их сочетают с вазоконстрикторами, чаще всего — с эпинефрином. Метаболит прокаина парааминобензойная кислота (ПАБК) является антагонистом сульфаниламидов. Местные анестетики при сочетании с галотаном, энфлураном, изофлураном повышают чувствительность миокарда к симпатомиметикам, увеличивают риск развития аритмий (особенно при применении бупивакаина), усиливают действие средств, угнетающих ЦНС. Риск аритмий повышается при сочетании с сердечными гликозидами и леводопа.
Примеры ТН местных анестетиков, зарегистрированных в РФ
МНН | Синонимы |
Артикаин | Альфакаин, Артикаин ИНИБСА, Брилокаин, Септонест, Убистезин, Ультракаин DS, Ультракаин DS-forte |
Бензокаин | Анестезин |
Бумекаин | Пиромекаин |
Бупивакаин | Анекаин, Маркаин |
Лидокаин | Ксилодонт, Ксилокаин Лидокарт, Луан |
Мепивакаин | Мепивастезин, Мепидонт, Скандонест |
Прокаин | Новокаин |
Тетракаин | Дикаин |
Тримекаин | Тримекаин |
Г.М. Барер, Е.В. Зорян
Опубликовал Константин Моканов
Источник
Достаточно часто пациентам с любыми проявлениями побочных реакций на введение местноанестезирующих средств стоматологи или другие врачи рекомендуют исключить применение всех «-каинов», вследствие чего предпочитают в дальнейшем назначать потенциально более опасный общий наркоз.
Классификация анестетиков
Местноанестезирующие вещества в зависимости от химического строения подразделяют на две группы (табл. 1): производные эфиров бензойной кислоты (Ester-тип) и прочие (Amide-тип).
Таблица 1
Препараты, применяемые при местной анестезии
Группы местных анестетиков | |
I группа: Ester-тип | II группа: Amide-тип |
Прокаин (новокаина гидрохлорид) Тетракаин (дикаин) Бензокаин (анестезин) Бутетамин Хлоропрокаин Циклометикаин Проксиметакаин Бенкаин Оксетакаин | Лидокаин (ксикаин, ксилокаин, лигнокаин) Тримекаин (мезокаин) Прилокаин (цитанест) Мепивакаин (карбокаин, скандонест, мепикатон) Бупивакаин (маркаин) Левобупивакаин Ропивакаин (наропин) Этидокаин (дуранест) Артикаин (ультракаин) Пиромекаин (бумекаин) Цинхокаин (совкаин) Диклонин Прамокаин Убистезин и др. |
На самом деле большинство побочных реакций на местные анестетики связано не с истинными аллергическими реакциями, а вегетососудистыми расстройствами, токсическими и истерическими реакциями, а также побочным действием входящих в состав некоторых анестетиков добавок.
Истинный уровень аллергических реакций на местные анестетики неизвестен. Некоторыми авторами они описываются как редкие события, и их уровень составляет меньше чем 1% всех неблагоприятных реакций при применении местных анестетиков.
Классификация осложнений, связанных с приемом местных анестетиков:
1) Токсическое действие – судороги, гипотензия, остановка дыхания и циркуляторный коллапс, сонливость, мышечные фасцикуляции, желудочковые аритмии, фибрилляции и др.
Токсические реакции встречаются наиболее часто. Системные токсические эффекты являются следствием абсорбции или внутривенных инъекций местного анестетика в системное кровообращение. Кардиотоксичность и нейротоксичность местных анестетиков прямо связаны с концентрацией этих препаратов в плазме. Токсическая пороговая концентрация может быть превышена в результате случайной внутрисосудистой инъекции, передозировки или в результате продлённой инфузии препарата.
2) Псевдоаллергические реакции (ПАР).
Чаще встречаются у женщин от 40 до 80 лет, особенно с сопутствующими хроническими заболеваниями желудочно-кишечного тракта, гепатобилиарной системы, почек и нейроэндокринной системы.
Клинические симптомы ПАР разнообразны и соответствуют клинике истинных аллергических реакций, хотя механизмы развития отличаются от последних.
Наиболее тяжелыми являются: анафилактоидный шок, кожные проявления (токсикодермии, сыпи, дерматиты), вегетососудистые реакции.
3) Действие на центральную нервную систему (возбуждающее либо успокаивающее): нервозность, чувство страха, эйфория, спутанность сознания, головокружение, сонливость, туманное зрение или раздвоение в глазах, повышение или понижение температуры, ступор, подергивания, тремор, конвульсии, потеря сознания, угнетение и остановка дыхания.
Проявления возбуждения могут быть кратковременными или не встречаться совсем, тогда как первым проявлением интоксикации может быть сонливость, переходящая в бессознательное состояние, и остановку дыхания.
4) Действие на сердечно-сосудистую систему (обычно угнетающее): брадикардия (урежение частоты сердечных сокращений), гипотензия, сердечно-сосудистый коллапс, который может привести к остановке сердца.
Симптомы угнетения сердечно-сосудистой функции могут обычно появляться вследствие вазовагальной реакции, особенно если пациент находится в вертикальном положении. Реже они могут следовать из прямого эффекта лекарственного средства.
5) Местные реакции – отек и воспаление в месте инъекции, появление ишемических зон в месте введения (вплоть до развития тканевого некроза – при случайном внутрисосудистом введении); повреждение нерва (вплоть до развития паралича) – возникает только при нарушении техники инъекции.
6) Побочное действие, обусловленное измененной чувствительностью к местным анестетикам.
7) Идиосинкразия (пониженная чувствительность).
8) Истинная аллергия – гиперемия и зуд кожи, конъюнктивит, ринит, отек Квинке различной степени выраженности (включая отек верхней и/или нижней губы и/или щек, голосовой щели с затруднением акта глотания, крапивницу, затруднение дыхания), анафилактический шок.
Перекрестные аллергические реакции между анестетиками:
- Среди местных анестетиков I группы часто отмечаются внутригрупповые перекрестные аллергические реакции. В этом случае назначаются препараты из второй группы. Исключения: лидокаин – новокаин; лидокаин – бензокаин.
- Между препаратами II группы обладающими сходной структурой (лидокаин, прилокаин и мепивакаин) они также возможны.
- До недавнего времени считалось, что при непереносимости местных анестетиков I группы можно использовать препараты II группы из-за отсутствия межгрупповых перекрестных реакций. Однако имеются сообщения о возможности развития аллергических, в том числе анафилактических реакций, на лидокаин (ксикаин) при непереносимости новокаина, а также на бензокаин (анестезин) при непереносимости лидокаина.
Следует иметь в виду, что многие побочные эффекты местных анестетиков, например, отек в месте введения, артериальная гипотония, тахикардия, коллапс, встречаются как при аллергических, так и при неаллергических реакциях на эти препараты. Аллергические реакции при применении местных анестетиков чаще развиваются на добавки (бисульфит и парабензойная кислота и др.), входящие в их состав.
Добавки к анестетикам:
 1) Вазоконстрикторы
1) Вазоконстрикторы
Вазоконстрикторы – добавляются для повышения эффективности местной анестезии, а также для замедления поступления анестетиков в ток крови.
Адреналин
Адреналин применяется чаще всего.
Относительно безопасным разведением адреналина является концентрация 1:200000, которая может быть обеспечена только в карпулированных препаратах.
Норадреналин
В качестве вазоконстриктора норадреналин применяется реже.
Норадреналин, в отличие от адреналина, менее опасен у пациентов с сердечной патологией (ишемической болезнью сердца), но выше риск развития гипертонического криза при сопутствующей гипертонической болезни.
Применяют вместо адреналина при тиреотоксикозе и сахарном диабете. Противопоказан при глаукоме.
Филипрессин (октапрессин)
Филипрессин – синтетический препарат, не оказывающий прямого действия на сердце. Эффект связан с прямым действием его на гладкую мускулатуру сосудов.
Противопоказан при беременности, т.к. может вызвать сокращения миометрия.
Нежелательные системные воздействия вазоконстрикторов:
- подъем артериального давления,
- тахикардия,
- нарушению ритма сердца,
- приступы стенокардии,
- централизация кровообращения,
- головная боль.
Группа риска при использовании вазоконстрикторов: пациенты с глаукомой, тиреотоксикозом, сахарным диабетом; больные, принимающие препараты раувольфин, тиреоидные гормоны, трициклические антидепрессанты, антидепрессанты – ингибиторы МАО.
2) Консерванты
Парабены (метилпарабен – метил-4-гидрооксибензонат, этилпарабен)
В качестве консервантов применяются эфиры парагидроксибензойной кислоты (парабены), которые обладают антибактериальным и противогрибковым действием.
Надо помнить, что парабены входят в состав различных косметических препаратов, кремов, зубных паст и могут провоцировать контактный дерматит, поэтому существует реальная опасность аллергии к местноанестезирующему препарату.
Парааминобензойная кислота (ПАБК), которая является метаболитом новокаина, имеет похожее строение с парабенами, что может вызвать перекрестные аллергические реакции.
Многие лекарственные препараты (сульфаниламиды, пероральные антидиабетические, фуросемид и др.) являются производными ПАБК. Поэтому нецелесообразно использование препаратов, содержащих парабен, использовать при лекарственной аллергии на перечисленные медикаменты.
Наличие или отсутствие парабенов в местноанестезирующем препарате указывается производителем. Парабены могут вызывать сенсибилизацию организма, анафилактический шок.
3) Стабилизаторы
Сульфиты (дисульфит натрия или калия) применяются в качестве стабилизаторов вазоконстрикторов.
Аллергия к сульфитам наиболее часто встречается у пациентов с бронхиальной астмой (частота – около 5%), поэтому при лечении таких пациентов следует быть особенно осторожным.
Сульфиты вызывают отеки, крапивницы, бронхоспазм через ирритантные рецепторы, нервные и вагусные рефлексы.
Состав некоторых современных местных анестетиков:
- лидокаин (ксилокаин) в карпулах – содержит лидокаин, метилпарабен, хлорид натрия;
- ксилостезин F-форте в карпулах – содержит лидокаин, норадреналина гидрохлорид, безводный углекислый сульфит, углекислый хлорид;
- ксилокаин MPF – стерильный апирогенный раствор без метилпарабена (в карпулах);
- ксилокаин во флаконах – содержит метилпарабен;
- ксилокаин MPF с эпинефрином – стерильный апирогенный раствор содержит ксилокаин, эпинефрин, натрия метабисульфит, лимонную кислоту;
- мепивакаин (мепидонт, мевирин, мепивастезин, скан-дикаин, скандонест) – без добавления вазоконстрикторов, сульфитов, парабенов;
- ультракаин в карпулах – содержит артикаин, адреналин (0,006), дисульфит натрия, метилпарабен;
- ультракаин D-c форте – содержит артикаин, адреналин (0,012) и дисульфит натрия;
- септанест – содержит сульфиты, ЭДТА, парабенов не включает;
- убистезин, убистезин форте (на основе артикаина, не содержат парабенов, однако содержат в качестве консерванта сульфиты).
Диагностика
(Г. Лолор младший и др., 2000 г.):
1. При подозрении на аллергию к местным анестетикам их стараются не применять. Однако отказаться от этих препаратов часто бывает невозможно, поскольку их замена общими анестетиками повышает риск осложнений. Кроме того, некоторые из местных анестетиков (лидокаин, прокаинамид) назначают при аритмиях, и их не всегда можно заменить другими препаратами. Во всех случаях необходимо сопоставлять риск осложнений, к которым может привести применение препарата, с отрицательными последствиями отказа от него.
2. Если предшествующие реакции (как аллергические, так и неаллергические) были тяжелыми, необходимо полностью отказаться от местных анестетиков.
3. На основании анамнеза сложно оценить риск аллергических реакций, поэтому если в прошлом применение местных анестетиков сопровождалось реакциями, проводят кожные и провокационные пробы.
4. Больному следует объяснить, с какой целью проводятся кожные и провокационные пробы, предупредить о возможных осложнениях и получить от него письменное согласие на исследование.
5. Хотя надежность кожных проб с местными анестетиками окончательно не установлена, подбор безопасного средства для местной анестезии рекомендуется начинать именно с них.
6. Местный анестетик, используемый для проведения кожных и провокационных проб, не должен вызывать перекрестных реакций с препаратом, который ранее вызвал аллергию. Если препарат, вызвавший аллергическую реакцию, неизвестен, для проведения проб выбирают местный анестетик из II группы.
7. Во избежание ложноотрицательных результатов препараты, используемые для проведения кожных проб, не должны содержать сосудосуживающих средств. Для проведения провокационных проб и лечения лучше применять препараты, в состав которых входят сосудосуживающие средства, так как они усиливают обезболивающее и ограничивают системное действие местных анестетиков, а аллергические реакции на эти средства или на сульфиты, добавляемые к ним для стабилизации, возникают редко.
8. Препараты местных анестетиков, используемые для кожных и провокационных проб, не должны содержать эфиры параоксибензойной кислоты (консерванты), поскольку она часто вызывает аллергические реакции.
9. При отрицательных пунктационной и внутрикожной пробах проводят провокационную пробу с местным анестетиком. Провокационные пробы проводят под наблюдением врача-аллерголога, имеющего опыт лечения тяжелых аллергических реакций.
10. Если провокационная проба с местным анестетиком отрицательна, риск побочных действий препарата минимален.
Использованная литература:
1. Зайков, С.В Проблема лекарственной аллергии в анестезиологии / С.В Зайков, Э.Н. Дмитриева // Рациональная фармакотерапия. – 2009. – № 3.
2. Лолор-младший, Г. Клиническая иммунология и аллергология / Г.Лолор-младший, Т.Фишер, Д.Адельман: пер. с англ., М., «Практика», 2000 г. – 850 с.
3. Мурзич, А.В. Лекарственная аллергия / А.В. Мурзич, М.А. Голубев, А.Д. Кручинин // Южно-Российский медицинский журнал. – 1999. – № 2-3.
4. Фесенко, В.С. Интоксикация местными анестетиками: старая опасность, современные мифы, новые препараты и «серебряная пуля» / В.С. Фесенко // Клинические вопросы. – 2008. – 4(17).
5. Allergy to local anaesthetics in dentistry. Myth or reality? / Por J.C.Baluga a et al. // Allergologia et Immunopathologia. – 2001. – Vol.30.
6. Eggleston, S.T. Understanding allergic reactions to local anesthetics / S.T. Eggleston, L.W. Lush // Ann. Pharmacother. – 1996. – V.30, №7-8. – Р.851-857.
7. Main principles of pathogenesis, diagnostics and prevention of drug allergy caused by local anaesthetics / B.V. Machavariani et al. // Georgian Med. News – 2009. – V.168. – Р.67-72.
8. Por D El-Qutob Allergic reaction caused by articaine / Por D El-Qutob a et al. // Immunopathologia. – 2002. – Vol.33.
9. Speca S.J. Allergic reactions to local anesthetic formulations / S.J. Speca, S.G. Boynes, M.A. Cuddy // Dent. Clin. North. Am. – 2010. – V.54, №4. – Р.655-664.
Автор статьи врач-аллерголог Латышева А.Н.
Источник
Центральная
нервная система
(ЦНС) – сонливость, головокружение,
зрительные и слуховые нарушения и
двигательное беспокойство. В более
высоких концентрациях любые местные
анестетики могут вызывать нистагм,
дрожь и, наконец, тоникоклонические
судороги с последующей депрессией ЦНС
и смертью.
Периферическая
нервная система –
при аппликации слишком больших доз все
местные анестетики могут оказывать
токсическое действие на ткань нерва
(нейротоксичность).
Сердечно-сосудистая
система –
Действие местных анестетиков на
сердечно-сосудистую систему частично
связано с прямым эффектом на мембраны
гладких мышц и миокарда и непрямым
эффектом на вегетативные нервные
волокна. Как указано местные анестетики
блокируют натриевые каналы в миокарде
и этим подавляют аномальную пейсмекерную
активность, возбудимость и проводимость.
Все эти препараты уменьшают силу
сердечных сокращений и вызывают
расширение артерий, что приводит к
гипотензии.
Аллергические
реакции
– продукты метаболизма эфирных анестетиков
могут вызывать аллергические реакции.
Методы
местной анестезии
Терминальная
(аппликационная)
анестезия достигается путем нанесения
местного анестетика на кожу или слизистые
оболочки. Используется в офтальмологии
(2% раствор лидокаин – акос), ЛОР клинике,
при проведении эндоскопических процедур
(10% лидокаин – аэрозоль). Точка приложения
местного анестетика – терминали
афферентных волокон.
Инфильтрационная
анестезия –
послойное введение раствора местного
анестетика в ткани. Сначала препарат
вводится внутрикожно, затем подкожно.
После разреза кожи, под фасции и т.д.
Анестезия развивается в том месте, где
произведена инфильтрация. При этом
сохраняется тактильная и проприоцептивная
(сухожильная чувствительность), но
полностью отсутствует болевая. Такая
анестезия применяется при операциях
небольшого объема (удаление доброкачественных
новообразований, герниопластика и
.т.п.), а так же широко используется при
проведении болезненных манипуляций
(катетеризация сосудов, пункция
плевральной полости и т.д.). Для
инфильтрационной анестезии в настоящее
время используется 0,25 – 0,5% раствор
лидокаина или 0,25-0,5% раствор новокаина.
Требуется достаточно большое количество
анестетика.
Проводниковая
анестезия
– местный анестетик вводится в область
точки прохождения крупного ствола
афферентного нерва. При этом доза
анестетика относительно небольшая, и
анестезия развивается во всей зоне
иннервации данного нерва. Такая анестезия
часто применяется в травматологии,
стоматологии, при хирургических
вмешательствах на пальцах кисти и стопы.
В качестве анестетиков чаще всего
используют 2% раствор лидокаина, в
стоматологии – ультракаин.
Плексусная
анестезия
– введение анестетика в область крупного
сплетения (например, плечевого).
Современная концепция плексусной
анестезии, описанная Winnie и соавт. в 80 –
х г. г., основана на том факте, что все
основные сплетения в определенной точке
своего образования и распространения
проходят между двумя мышцами и поэтому
расположены между двумя фасциями этих
мышц и лежат в собственной “интерфасциальной
лакуне”, в связи с чем, при условии
точной идентификации данного пространства,
все сплетение может быть блокировано
путем однократной иньекции, без
необходимости выполнения повторных
иньекций, как при других методах
выполнения блокад. Для проведения такой
анестезии необходимо знать специальные
анатомические ориентиры, а для более
точного определения места введения
анестетика применяют специальные
приборы – нейростимуляторы. Применяют
как одноразовое введение местных
анестетиков, так и продленную анестезию,
с помощью многократного введения через
установленный в область нервного
сплетения, специальный катетер.
Используется 2% раствор лидокаина, 0,25%
раствор бупивакаина.
Эпидуральная
анестезия.
Эпидуральная
анестезия (ЭА), она же «перидуральная»
— один из методов регионарной анестезии,
при котором лекарственные препараты
вводятся в эпидуральное пространство.
Это пространство ограничено передним
и задним листком твердой мозговой
оболочки. Последний плотно спаян с
желтой связкой. Передне-задний размер
эпидурального пространства составляет
около 2-3 мм в грудном и 4-5 мм в поясничном
отделе. В эпидуральном пространстве
находятся венозные сплетения и небольшое
количество рыхлой соединительной ткани.
В настоящее время используют как
одномоментную ЭА (однократное введение
местного анестетика перед началом
операции), так и продленную ЭА, которая
предусматривает постановку катетера
для многократного введения анестетика
во время операции и в послеоперационном
периоде (рис.2).
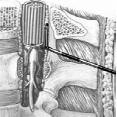
Рис.2.
Введение катетера в эпидуральное
пространство.
Механизм
действия эпидуральной анестезии связан,
преимущественно, с проникновением
препаратов через дуральные муфты в
субарахноидальное пространство, и
вследствие этого, блокадой прохождения
нервных импульсов (в том числе болевых)
по корешковым нервам и далее в спинной
мозг. При этом местный анестетик действует
на задние корешки спинного мозга,
устраняя болевую, но сохраняя при этом
тактильную и проприоцептивную
(сухожильную) чувствительность. За счет
воздействия на передние (двигательные)
корешки спинного мозга наступает не
полная релаксация скелетных мышц, а
блокада преганглионарных симпатических
волокон, что приводит к выраженной
вазодилатации артериол в зоне развития
эпидурального блока.
При
ЭА, аналгезия имеет сегментарный
характер, а выбор места пункции зависит
от области оперативного вмешательства.
(табл. 1).
Табл.1.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
