Подкожная инъекция противопоказания и осложнения
18 08 2020
Senior Nurse
Пока нет комментариев
Одним из обязательных навыков, которым обязана владеть медицинская сестра, является подкожная инъекция лекарственных препаратов. Наряду с внутримышечным и внутривенным введением лекарственных веществ подкожный метод очень распространен.
Оглавление
- Подкожное введение ЛС
- Места введения ЛС
- Оснащение
- Подготовка к процедуре
- Выполнение процедуры
- Окончание процедуры
- Осложнения
Подкожное введение лекарственных средств
Парентеральное (минуя пищеварительный тракт) введение лекарственных средств обусловлено быстротой их действия и лучшим усвоением. Подкожно-жировая клетчатка очень хорошо кровоснабжается — имеет обширную сеть капилляров. Это позволяет вводить лекарственные препараты именно подкожно для их быстрого всасывания в кровоток без нанесения вредного воздействия. Подкожная инъекция производится на глубину 15 мм. Количество вводимого препарата — до 2 мл, в исключительных случаях по назначению врача — до 5 мл.
Цель процедуры: введение лекарственного препарата в подкожно-жировой слой тканей.
Показания к подкожным инъекциям определяет лечащий или дежурный врач.
Противопоказания: непереносимость препарата; в месте предполагаемой инъекции не должно быть признаков воспаления, повреждений кожи, сыпи, подкожных инфильтратов.
Достоинства метода: быстрота дествия (20-30 минут), возможность введения препаратов, вызывающих образование гематом при внутримышечном введении (гепарин и др.), создание «депо» препарата в подкожно-жировой клетчатке для поддержания лекарственного вещества в организме на определенном уровне (инсулин и др.).
Подкожная инъекция: места введения препарата
Место введения препарата выбирает медицинская сестра. При этом следует ориентироваться на сам препарат и состояние кожи и подкожно-жировой клетчатки.
Подкожная инъекция производится в следующие участки тела:
- верхняя и средняя трети передне-наружной поверхности плеча
- верхняя и средняя трети передне-наружной поверхности бедра
- боковая поверхность передней брюшной стенки
- передняя брюшная стенка вокруг пупка
- подлопаточная область
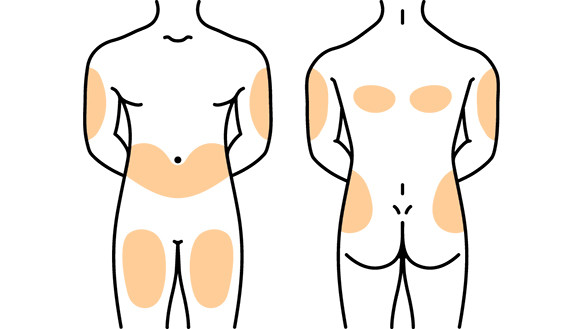
Эти участки тела характерны тем, что кожу с подкожной клетчаткой можно легко захватить в складку, нет опасности повреждения надкостницы (как при внутримышечной инъекции), крупных кровеносных сосудов и нервов.
Оснащение для проведения процедуры
- Мыло для мытья рук
- Кожный антисептик для рук
- Манипуляционный столик
- Кушетка
- Стерильный лоток для шприца с лекарственным средством
- Нестерильный лоток для израсходованных материалов
- Ножницы или пинцет (нестерильные) для открывания флаконов
- Пилка для открывания ампулы
- Шприц объемом 1 мл или 2 мл
- Спиртовые салфетки или стерильные ватные шарики + антисептик для обработки ампул, флаконов и кожи пациента (спирт этиловый 70%)
- Нестерильные перчатки
- Контейнер для сбора колющих отходов класса Б
- Контейнеры для сбора отходов классов А и Б
Подготовка к процедуре
Перед тем, как будет проведена подкожная инъекция, медицинская сестра должна выполнить следующие действия:
- Представиться пациенту, идентифицировать его личность, установить доброжелательный контакт.
- Сообщить пациенту о назначении ему врачом введения препарата подкожно.
- Выдать пациенту необходимую информацию о препарате в пределах своих прав и компетенции.
- Убедиться в наличии информационного согласия на проведение процедуры с отметкой о переносимости препарата.
- Вымыть руки гигиеническим способом, осушить одноразовым бумажным полотенцем. Кожу рук обработать специальным антисептиком, не осушать, ждать, когда обсохнут. Надеть маску и нестерильные перчатки.
- Взять флакон или ампулу с лекарственным средством, проверить срок годности, сверить название с назначением врача, убедиться в отсутствии внешних повреждений, оценить прозрачность раствора.
- Взять шприц необходимого объема с достаточной длиной и толщиной иглы, проверить срок годности и целостность упаковки, вскрыть шприц.
- Набрать лекарственное средство в шприц.
- При наборе препарата из ампулы: проверить название, внешний вид, дозировку и срок годности лекарственного средства, встряхнуть ампулу, чтобы раствор оказался в ее широкой части, надпилить шейку, протереть шейку салфеткой с антисептиком, надломить горлышко, набрать препарат.
- При наборе лекарственного средства из флакона: проверить название, внешний вид, дозировку и срок годности лекарственного средства, ножницами или пинцетом отогнуть часть крышки, закрывающую резиновую пробку, протереть пробку салфеткой с антисептиком, поместить иглу через пробку во флакон под углом 90 градусов, чтобы срез находился внутри флакона, перевернуть флакон вверх донышком, набрать раствор в шприц.
- Заменить иглу шприца на стерильную, выпустить из шприца воздух, не снимая колпачка с иглы, положить шприц в стерильный лоток. В тот же лоток положить салфетки для обработки инъекционного поля.
- Предложить пациенту занять удобное положение лежа на кушетке.
- Выбрать место инъекции, осмотреть и пропальпировать его на наличие признаков воспаления и инфильтрации. При их наличии поменять место инъекции, сообщить лечащему врачу.
Подкожная инъекция: алгоритм выполнения
На выбранном месте инъекции дважды обработать кожу пациента с помощью салфеток со спиртсодержащим антисептиком. Первая обработка — площадь около 10*10 см протирается салфеткой в одном и том же направлении. Затем вторая обработка — второй салфеткой так же площадь 5*5 см.
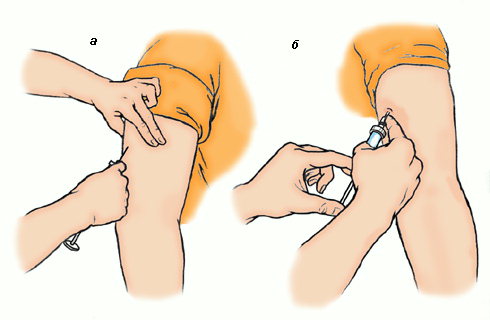
- Взять шприц в правую руку так, чтобы 2-й палец был на канюле иглы, остальные пальцы — на цилиндре шприца.
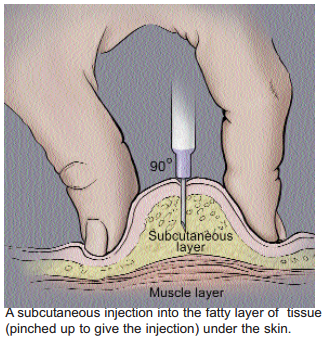
- Захватить кожу пациента в складку 1-м и 2-м пальцами левой руки таким образом, чтобы получился треугольник, обращенный основанием вниз.
- Быстрым движением ввести в складку иглу срезом вверх под углом 45º на 2/3 ее длины. Потянуть поршень на себя, чтобы убедиться, что игла не попала в кровеносный сосуд.
- Перенести левую руку на поршень шприца и медленно ввести препарат.
- Левой рукой прижать к месту инъекции салфетку с антисептиком и слегка помассировать место введения препарата, не сдвигая салфетку.
- Правой рукой, придерживая канюлю 2-м пальцем, извлечь иглу быстрым, но не резким движением.
- Наложить стерильную фиксирующую повязку на место инъекции на 5-10 минут.
- Справиться о самочувствии пациента.
При введении гепарина иглу следует вводить под углом 90°, не оттягивать поршень, не массировать место инъекции!
Окончание процедуры
- Использованные иглы поместить в контейнер для колющих отходов класса Б с помощью иглосъемника.
- Шприцы, перчатки, использованные салфетки поместить в контейнер для отходов класса Б.
- Вымыть руки гигиеническим способом, высушить одноразовым полотенцем.
- Через 10-20 минут после процедуры справиться о самочувствии пациента и его реакции на введение препарата. При наличии жалоб на самочувствие со стороны пациента сообщить лечащему врачу.
- Занести данные о процедуре «подкожная инъекция»в медицинскую документацию.
Подкожная инъекция: возможные осложнения
- Поломка иглы
- Медикаментозная эмболия
- Образование гематом, инфильтратов, абсцессов, флегмон
- Некроз мягких тканей
- Образование липодистрофии (при длительном и частом введении инсулина)
- Повреждения нервов с развитием параличей
- Аллергические реакции
Профилактика осложнений после подкожных инъекций:
- правильный выбор места инъекции
- чередование мест инъекции при инсулинотерапии
- четкое следование алгоритму проведения процедуры
- введение растворов не высокой и не низкой температуры
- строжайшее соблюдение правил асептики и антисептики
- исключение введения препарата в область имеющегося инфильтрата
- обязательная проверка отсутствия крови в шприце (кроме инъекций гепарина!)
Надеемся, у наших читателей подкожная инъекция будет выполняться четко и легко, по алгоритму и без осложнений!
Видео по теме подкожная инъекция
Помогите нашему проекту стать лучше!
© 2020 Медицинская сестра · Копирование материалов сайта возможно ТОЛЬКО С АКТИВНОЙ ССЫЛКОЙ НА СТРАНИЦУ ИСТОЧНИКА
Политика конфиденциальности
Источник
Цель: лечебная – введение лекарственного средства в подкожно-жировую клетчатку, местное обезболивание.
Показания: назначение врача.
Противопоказания: аллергические реакции на лекарственные средства, поражение яки и подкожно-жировой клетчатки любого характера в месте инъекции.
Осложнения: инфильтрат, ошибочное введение лекарственных средств, вирусный Ирюит, СПИД, аллергическая реакция, анафилактический шок, сепсис.
Места введения: верхняя треть наружной поверхности плеча, средняя треть переднебоковой поверхности бедра, переднебоковая поверхность брюшной стенки, подлопаточная область (редко).
Приготовьте: стерильные: шприц однократного применения вместимостью от 1-2 Щ. игла длиной 20 мм, ватные шарики, перчатки, лекарственное средство, назначенное ЧР*чом; кожный антисептик, КБСУ.
Алгоритм действия:
1. Объясните пациенту цель и ход процедуры, сообщите необходимую информацию о лекарственном средстве.
2. Проведите деконтаминацию рук на гигиеническом уровне, обработайте их кожным антисептиком, наденьте перчатки.
3. Вскройте пакет и соберите шприи (см. стандарт).
4. Наберите лекарственное средство (см. стандарт).
5. Усадите или уложите пациента.
6. Обработайте перчатки кожным антисептиком.
7. Обработайте место инъекции последовательно двумя стерильными ватными шариками, смоченными кожным антисептиком: вначале большую зону, затем – непосредственно место инъекции.
8. Разместите третий ватный шарик с кожным антисептиком между IV и V пальцами левой руки.
9. Возьмите в правую руку шприц: II пальцем правой руки держите канюлю иглы: V пальцем – поршень шприца: III, IV. I пальцами держите цилиндр.
10. Соберите 1 и И пальцами левой руки кожу в месте инъекции в складку треугольной формы, основанием вниз.
11. Введите иглу в основание кожной складки под углом 45° на глубину 2/3 длины иглы, придерживайте указательным пальцем канюлю иглы.
12. Перенесите левую руку на поршень, захватив II и III пальцами ободок цилиндра, I пальцем надавите на поршень и введите лекарственное средство (не перекладывайте шприц из одной руки в другую).
13. Приложите ватный шарик с кожным антисептиком к месту инъекции.
14. Извлеките иглу быстрым движением, придерживая ее за канюлю.
15. Сделайте легкий массаж места инъекции, не отнимая ватный шарик от кожи.
16. Сбросьте шприц, не надевая колпачок, ватные шарики и перчатки в КБСУ.
17. Вымойте и осушите руки.
18. Спросите пациента о самочувствии
ПРАВИЛА ВВЕДЕНИЯ ИНСУЛИНА
Для лечения инсулинозависимого сахарного диабета применяют препараты инсулина (инсулин-гормон поджелудочной железы, оказывает влияние на углеводный обмен. Способствует усвоению глюкозы клетками тканей организма (мышечной, жировой), облегчает транспорт глюкозы через клеточные мембраны, стимулирует образование из глюкозы гликогена и отложение его в печени.
По продолжительности действия инсулины делятся на 3 группы:
короткого действия (6-8 часов) – моносуинсупин, инсулрапт. актрапид, инсулин- регуляр-илетин, Н-инсулин, простой инсулин:
– средней продолжительности действия (14-18 часов) – инсулин-семиленте, семилонг. инсулонг, илетин и др.
– длительного действия (20-24-36 часов) – инсулин ультралепте, ультралонг, ультратард и др.
Конкретная комбинация и частота введения каждого препарата могут быть различными.
Суточная доза инсулина рассчитывается эндокринологом с учетом гликемии. Коррекцию доз инсулина в течение суток проводят под контролем глюкозурического и гликемического профиля.
Препараты инсулина выпускаются в жидком виде во флаконах, содержащие в 1 мл – 40 ЕД, либо 100 ЕД инсулина. Расчет необходимой дозы инсулина (обычно кратной 4 ЕД) проводится с учетом показателей глюкозурии и гипергликемии, исходя из того, что 1 ЕД инсулина сберегает от 2 до 5 г глюкозы.
Для введения инсулина используют специальные инсулиновые шприцы:
– с градуировкой 40 ЕД для введения инсулина из флаконов, содержащих в 1 мл 40 ЕД инсулина. Каждое деление данного шприца соответствует 1 ЕД инсулина;
– с градуировкой 100 ЕД для введения инсулина, выпускаемого во флаконах, содержащих в 1 мл 100 ЕД инсулина. Каждое деление данного шприца соответствует 2 ЕД инсулина;
– для того, чтобы правильно набрать инсулин в неинсулиновый шприц емкостью 1.0- 2,0 мл, нужно рассчитать цену деления шприца. Необходимо подсчитать количество делений в 1 мл шприца. В 1 мл – 40 ЕД инсулина, разделите на чйсло полученных делений, в 1 мл шприца 40:10= 4 ЕД – цена одного деления, т.е. 0,1 мл = 4 ЕД.
– Разделите нужную Вам дозу инсулина на цену одного деления и Вы определите, сколько делений на шприце должны быть заполнены лекарством. Например: 36 ЕД: 4 ЕД = 0,9 мл. при наборе инсулина данным шприцем из флакона, содержащего в 1 мл 100 ЕД инсулина. Одно маленькое деление соответствует 1 ЕД инсулина. Следовательно, в 0,1 мл этого шприца содержится 10 ЕД, 0,2 мл – 20 ЕД, 0,3 мл – 30 ЕД инсулина и т.д.
– шприц-ручки и соответствующих им инсулинов в специальных флаконах – пенфиллах. Шприц-ручки оснащены специальными иглами, которые позволяют производить практически безболезненные инъекции и при соблюдении общегигиенических правил могут использоваться без стерилизации специальной обработки в течение одной недели. В настоящее время в мире используются несколько видов шприц-ручек, выпускаемых различными фирмами и отличающиеся друг от друга техническими особенностями.
ВВЕДЕНИЕ ИНСУЛИНА
Цель: введение точной дозы инсулина в определенное время для снижения уровня глюкозы в крови.
Показания: лечение ИЗСД, кетоацидоза, комы.
Противопоказания: гипогликемическая кома, аллергическая реакция на данный исулин.
Осложнения: аллергическая реакция, липодистрофия, отеки.
Места введения: верхняя треть наружной поверхности плеча, средняя треть днебоковой поверхности бедра, переднебоковая поверхность брюшной стенки,
Приготовьте: флакончик с раствором инсулина, кожный антисептик, стерильныеные шарики, инсулиновые шприцы однократного применения, перчатки, КБСУ, в дезрастворе.
Алгоритм действия:
1. Объясните пациенту цель и ход процедуры и получите его согласие на проведение.
2. Проведите деконтаминацию рук на гигиеническом уровне, обработайте их кожным антисептиком, наденьте перчатки.
3. Прочитайте надпись на флаконе: название (проверьте название и буквенные обозначения инсулина на коробке и этикетке флакона), дозу, срок годности, сверьте с листом врачебных назначений.
4. Проведите визуальный контроль качества флакончика с инсулином. Обратите ’ внимание на концентрацию препарата т.е. на число ЕД инсулина в 1 мл. Внимательно изучите маркировки инсулина и шприца. Рассчитайте сколько единиц инсулина содержится в одном делении шприца, исходя из концентрации.
5. Покатайте между ладонями флакон с инсулином продленного действия в течение 3-5 минут, чтобы раствор стал равномерно мутным (не встряхивать!). Инсулин короткого действия прозрачный, его перемешивать не нужно.
6. Подогрейте флакончик с инсулином до температуры тела 36°-37°С на водяной бане.
7. Возьмите инсулиновый шприц в упаковке. Проверьте срок годности и герметичность упаковки. Вскройте упаковку, соберите шприц.
8. Вскройте пинцетом металлическую обкатку флакона.
9. Обработайте резиновую пробку ватным шариком, смоченным кожным антисептиком двукратно, отставьте флакончик в сторону, дайте высохнуть кожному антисептику.
10. Возьмите в руки инсулиновый шприц, оттяните поршень шприца на столько, сколько ЕД необходимо набрать. При этом в шприц набирается воздух. Количество воздуха должно равно вводимой дозе инсулина.
11. Введите набранный Вами воздух во флакон с инсулином.
12. Предложите пациенту лечь или сесть.
13. Обработайте место инъекции последовательно двумя ватными шариками, смоченными кожным антисептиком: вначале большую зону, затем непосредственно место инъекции. Дайте коже высохнуть.
14. Снимите колпачок со шприца, перед введением его выпустите воздух и доведите количество инсулина до нужной дозы.
15. Возьмите шприц в правую руку.
16. Соберите 1 и II пальцами левой руки обработанный участок кожи в треугольную складку основанием вниз.
17. Введите быстрым движением иглу под углом 30°-45° в середину подкожножирового слоя на длину иглы в основание складки, держа ее срезом вверх.
18. Освободите левую руку, опустите складку.
19. Вводите инсулин медленно, проверив, не попала ли игла в кровеносный сосуд..
20. Быстрым движением извлеките иглу, приложите сухой стерильный ватный шарик к месту инъекции. Снимите перчатки.
21. Накормите пациента.
22. Поместите использованный шприц, ватные шарики, перчатки в КБСУ.
23. Вымойте и осушите руки.
Примечание: – доза инсулина измеряется в единицах. Существуют три
различные концентрации каждого вида инсулина: 40 ЕД/мл, 80 ЕД/мл, 100 ЕД/мл. Важно понимать маркировку на шприце, поскольку объем вводимого инсулина зависит от его концентрации, т.е. количества единиц в миллилитре. Поэтому необходимо всегда использовать шприц, размеченный для той концентрации инсулина, который используется в данной инъекции. Неправильный выбор шприца может привести к ошибке в дозировке, что создаст серьезные проблемы как слишком высокий (гипергликемия) или слишком низкий (гипогликемия) уровень сахара в крови;
иногда подкожное введение инсулина в одно и тоже место может вызвать липоатрофию (вдавление в коже) или липогипертрофию (разрастание или утолщение ткани);
для лучшего эффекта действия инсулина по утрам инсулин лучше вводить в область живота, поскольку оттуда он лучше всасывается, днем – в верхнюю треть наружной поверхности плеча, вечером – в подкожно-жировую клетчатку бедра или ягодицы.
Источник
Подкожная инъекция — способ введения лекарственных средств, при котором лекарственный препарат попадает в организм путем введения инъекционного раствора через шприц в подкожную клетчатку. При проведении подкожной инъекции лекарственного препарата поступает в кровоток путем всасывания лекарственного средства в сосуды подкожной клетчатки. Обычно большинство лекарств в виде растворов хорошо всасываются в подкожной клетчатке и обеспечивают относительно быстрое (в течение 15-20 минут) всасывание в большой круг кровообращения. Обычно действие препарата при подкожном введении начинается медленнее, чем при внутримышечном и внутривенном введении, но быстрее, чем при пероральном применении. Чаще всего вводятся подкожно препараты, которые не имеют местной раздражающего действия, и хорошо всасываются в подкожной жировой клетчатке. Исключительно подкожно или внутривенно проводится введение гепарина и его производных (в связи с образованием гематом в месте введения). Подкожная инъекция применяется при необходимости введения в мышцу как водного, так и масляного раствора лекарственных препаратов, или суспензии, в объеме не более 10 мл (желательно не более 5 мл). Подкожно также проводятся прививки против инфекционных заболеваний путем введения в организм вакцины.
Применение
Подкожная инъекция является достаточно распространенным видом парентерального введения лекарств в связи с хорошей васкуляризацией подкожной клетчатки, способствует быстрому всасыванию лекарственных препаратов; а также в связи с простотой техники введения, что позволяет применять этот способ введения лицам без специального медицинского подготовки после усвоения соответствующих навыков. Чаще всего самостоятельно больные проводят в домашних условиях подкожные инъекции инсулина (часто с помощью шприц-ручки), может также проводиться подкожное введение гормона роста. Подкожное введение может применяться также для ввода масляных растворов или суспензий лекарственных веществ (при соблюдении условия непопадания масляного раствора в кровоток). Обычно подкожно лекарства вводятся, когда нет необходимости получить немедленный эффект от введения препарата (всасывания лекарственного средства при подкожной инъекции проходит в течение 20-30 минут после введения), или когда необходимо создать своеобразное депо препарата в подкожной клетчатке для поддержания концентрации лекарственного средства в крови на постоянном уровне длительное время. Подкожно также вводятся растворы гепарина и его производных в связи с образованием гематом в месте введения при внутримышечных инъекциях. Подкожно также могут вводиться препараты для местной анестезии. При подкожном введении рекомендуется вводить лекарственные препараты в объеме не более 5 мл во избежание перерастяжения тканей и образование инфильтрата. Не вводятся подкожно препараты, имеющие местно раздражающее действие и могут вызвать некрозов и абсцессов в месте введения. Для проведения инъекции необходимо наличие стерильного медицинского оборудования — шприца, и стерильной формы лекарственного препарата. Внутримышечно лекарственные средства могут вводиться как в условиях лекарственного заведения (стационарных и поликлинических отделений), так и в домашних условиях, пригласив медицинского работника домой, а при оказании экстренной медицинской помощи — и в машине скорой помощи.
Техника выполнения
Подкожная инъекция чаще всего проводится в наружную поверхность плеча, передньозовнишню поверхность бедра, подлопаточную участок, боковую поверхность передней стенки живота и участок вокруг пупка. Перед подкожной инъекцией лекарственный препарат (особенно в виде масляного раствора) необходимо разогреть до температуры 30-37 ° C. Перед началом инъекции медицинский работник обрабатывает руки дезинфицирующим раствором и одевает резиновые перчатки. Перед введением препарата место инъекции обрабатывают антисептическим раствором (чаще всего — этиловым спиртом). Перед проведением инъекции кожа в месте прокола берется в складку, и после этого игла устанавливается под острым углом к поверхности кожи (для взрослых — до 90 °, для детей и людей со слабо выраженным подкожным жировым слоем введение под углом 45 °). Игла шприца после прокола кожи вводится в подкожную клетчатку примерно приблизительно на 2/3 длины (не менее чем на 1-2 см), для предотвращения поломки иглы рекомендуется оставить над поверхностью кожи не менее 0,5 см иглы. После прокола кожи перед введением препарата необходимо оттянуть поршень шприца назад для проверки попадания иглы в сосуд. После проверки правильности нахождения иглы препарат вводится под кожу в полном объеме. После окончания введения препарата место инъекции повторно обрабатывают антисептиком.
Преимущества и недостатки подкожного применения лекарственных средств
Преимуществами подкожного применения лекарственных средств является то, что действующие вещества при введении в организм не меняются в месте контакта с тканями, поэтому подкожно можно применять лекарственные средства, которые разрушаются под действием ферментов пищеварительной системы. В большинстве случаев подкожное введение обеспечивает быстрое начало действия лекарственного средства. При необходимости пролонгированного действия препараты обычно вводятся подкожно в виде масляных растворов или суспензий, нельзя делать при внутривенном введении. Некоторые лекарственные препараты (в частности, гепарин и его производные) не могут вводиться внутримышечно, а только внутривенно или подкожно. На скорость всасывания препарата не влияет прием пищи и значительно меньше влияют особенности биохимических реакций организма конкретного человека, прием других препаратов, и состояние ферментативной активности организма. Подкожная инъекция относительно проста в исполнении, что делает возможным осуществление этой манипуляции при необходимости даже неспециалисту.
Недостатками подкожного применения является то, что часто при введении лекарственных средств внутримышечно наблюдается болезненность и образование инфильтратов в месте введения (реже — образование абсцессов), а при введении инсулина также может наблюдаться липодистрофия. При плохом развитии кровеносных сосудов в месте введения скорость всасывания препарата может снижаться. При подкожном введении лекарств, как и при других видах парентерального применения лекарственных препаратов, существует риск инфицирования пациента или медицинского работника возбудителями инфекционных заболеваний, передающихся через кровь. При подкожном введении увеличивается вероятность побочного действия лекарств в связи с большей скоростью поступления в организм и отсутствием на пути следования препарата биологических фильтров организма — слизистой оболочки желудочно-кишечного тракта и гепатоцитов (хотя и ниже, чем при внутривенном и внутримышечном применении) .. При подкожном применении не рекомендуется вводить более 5 мл раствора однократно в связи с вероятностью перерастяжение мышечной ткани и уменьшения вероятности образования инфильтрата, а также препараты, имеющие местно раздражающее действие и могут вызвать некрозов и абсцессов в месте введения.
Возможные осложнения подкожной инъекции
Наиболее частым осложнением подкожной инъекции является образование инфильтратов в месте инъекции. Обычно инфильтраты образуются при введении препарата в место уплотнения или отека, образовавшийся после предыдущих подкожных инъекций. Инфильтраты также могут образовываться при введении масляных растворов, не подогревались до оптимальной температуры, а также при превышении максимального объема подкожной инъекции (не более 5 мл одномоментно). При появлении инфильтратов рекомендуется наложить на место образования инфильтрата зигиваючий полуспиртовые компресс или гепаринов мазь, нанести на пораженный участок йодную сетку, провести физиотерапевтические процедуры.
Одним из осложнений, которые возникают при нарушении техники введения препарата, является образование абсцессов и флегмон. Эти осложнения чаще всего возникают на фоне неправильно пролеченных постинъекционный инфильтратов, либо при нарушении при проведении инъекции правил асептики и антисептики. Лечение таких абсцессов или флегмон проводится врачом-хирургом. При нарушении правил асептики и антисептики при проведении инъекций имовине заражения больных или медработников возбудителями инфекционных заболеваний, передающихся через кровь, а также возникновения септической реакции вследствие бактериального инфицирования крови.
При проведении инъекции тупой или деформированной иглой вероятно образование подкожных кровоизлияний. При возникновении кровотечения при проведении подкожной инъекции рекомендуется к месту инъекции приложить ватный тампон, смоченный спиртом, а позже — полуспиртовые компресс.
При неправильном выборе места инъекции при подкожном введении препаратов может наблюдаться повреждения нервных стволов, которое чаще всего наблюдается в результате химического поражения нервного ствола, когда близко от нерва создается депо лекарственного препарата. Это осложнение может привести к образованию парезов и параличей. Лечение данного осложнения проводится врачом в зависимости от симптомов и тяжести данного поражения.
При подкожном введении инсулина (чаще при длительном введении препарата в одно и то же место) может участок липодистрофии (участок рассасывания подкожной жировой клетчатки). Профилактикой данного осложнения является чередование мест инъекций инсулина и введение инсулина, который имеет комнатную температуру, лечение заключается во введении в участках липодистрофии по 4-8 ЕД суинсулин.
При ошибочном введении под кожу гипертонического раствора (10% раствора хлорида натрия или хлорида кальция) или других местно раздражающих веществ, может наблюдаться некроз тканей. При появлении данного осложнения рекомендуется обколоть пораженный участок раствором адреналина, 0,9% раствором хлорида натрия и раствором новокаина. После обкалывание места инъекции накладывается давящая сухая повязка и холод, а позже (через 2-3 суток) прикладывается грелка.
При использовании иглы для инъекций с дефектом, при чрезмерно глубоком введении иглы в подкожную клетчатку, а также при нарушении техники введения препарата может наблюдаться поломка иглы. При данном осложнении необходимо постараться самостоятельно получить обломок иглы из тканей, а при неудачной попытке обломок удаляется хирургическим способом.
Очень тяжелым осложнением подкожной инъекции является медикаментозная эмболия. Это осложнение возникает редко, и связано с нарушением техники проведения инъекции, и возникает в тех случаях, когда медработник при проведении подкожной инъекции масляного раствора лекарственного препарата или суспензии не проверит положения иглы и возможность попадания данного лекарственного препарата в сосуд. Это осложнение может проявляться приступами одышки, появлением цианоза, и часто заканчивается смертью больных. Лечение в таких случаях симптоматическое.
Изображения по теме
Источник