Показания и противопоказания переливания

Переливание крови и её компонентов – это серьёзная процедура, которая называется гемотрансфузия. Не так давно её делали только в крайнем случае, и она сопровождалась повышенными рисками для жизни человека. Однако медицина досконально изучила эту процедуру. Поэтому все риски для жизни теперь сведены к минимуму. Переливание крови позволяет избавиться от серьёзных заболеваний. Кроме того, его делают даже в профилактических целях. Переливание крови и её компонентов применяют в хирургии, гинекологии, онкологии. Чтобы процедура прошла удачно, её должен выполнять профессионал, зная показания к проведению переливания и отсутствие противопоказаний. Только так процедура даст положительный результат без возможных осложнений.
Показания переливания крови
Показания к переливанию крови и её компонентов бывают двух видов: абсолютные и относительные. Каждый из них рассмотрим по отдельности.
Абсолютные показания проведения переливания крови и её компонентов — те ситуации, когда процедура является единственным способом лечения патологии. К таковым относятся следующие ситуации:
- Потеря большого количества крови, при которой возникает острая форма анемии. Такое состояние может привести к летальному исходу. Кровопотеря может составить до 30% от общего количества, резко понижаются уровень гемоглобина и кровяное давление. В этом случае нужно как можно быстрее восстановить утраченную кровь. Переливание при такой ситуации варьируется от 300 мл до 3-х литров. Иногда количество переливаемой крови может быть даже больше верхнего предела. Такая процедура начинается сразу после устранения причины кровотечения, в противном случае все усилия будут напрасными.
- Травматический или операционный шок. Такое состояние требует немедленного переливания крови. В этом случае для вливания подойдёт и плазма. В зависимости от состояния пациента объём вливаемой субстанции варьируется от 250 мл до 1 литра. Вместе с плазмой или кровью больному следует ввести специальные жидкости, которые помогают справиться с шоком.
- Тяжёлое операционное вмешательство, при котором происходят повреждение тканей и потеря большого количества крови.

Относительные показания проведения переливания крови и её компонентов – это такие ситуации, при которых можно обойтись без этой процедуры, поскольку она является вспомогательным методом лечения. К таковым относятся:
- Заболевания с гнойными образованиями и воспалительным процессом. В такой ситуации переливание крови делается, чтобы нормализовать деятельность иммунной системы человека. Процедура проводится несколько дней подряд. При этом вливания крови не превышают 100 мл за редким исключением.
- Анемия.
- Ожоговая болезнь. Если такое заболевание протекает в шоковой форме, то больному назначается вливание крови от 1 до 2 литров в день. В том случае, если в этот период произошла интоксикация организма, то пациенту назначают по 2 литра вливания плазмы в сутки. Для этого используется свежезамороженная плазма. Если же ожоговая болезнь протекает в септической стадии, то пациенту назначают введение от 100 до 250 мл каждые 4 дня. Наряду с этим, врач может назначить переливание плазмы.
- Предоперационный период. Помимо этого, переливание крови врач может назначить и при самой операции, если существует риск развития анемии.
- ДВС-синдром. В этом случае делают вливание плазмы. Только оно поможет при такой форме патологии.
- Нарушения свёртываемости крови, которая развивается из-за недостатка антикоагулянтов плазмы. В такой ситуации показано введение свежезамороженной плазмы.
- Переизбыток антикоагулянтов непрямого действия. В этом случае тоже предусмотрено вливание плазмы.
- Недостаток в крови компонентов, которые нужны для её нормального свёртывания. Такая ситуация может произойти из-за цирроза печени или различных гепатитов. Для нормализации состояния назначают вливания плазмы.

Медицина рекомендует переливание крови и её компонентов для восстановления работы органов и систем организма при нарушении их деятельности. Назначить процедуру и провести её может только врач.
Противопоказания переливания крови
Вливание крови и её компонентов создаёт дополнительную нагрузку на сердечно-сосудистую систему. Помимо этого, такая процедура может привести к обострению заболеваний в хронической форме. Чтобы не допустить этой ситуации, нужно знать противопоказания к переливанию крови. Они, как и показания, бывают двух видов – абсолютные и относительные.
При абсолютных противопоказаниях переливание крови находится под строгим запретом. К ним относятся следующие патологии:
- сердечно-лёгочная недостаточность в острой форме, при которой наблюдается отёк лёгких;
- инфаркт миокарда.
При относительных противопоказаниях допускается переливание крови и её компонентов, если произошла большая кровопотеря или пациент находится в состоянии травматического шока. Однако если таких ситуаций не наблюдается, то процедуру проводить нельзя.
К относительным противопоказаниям относятся следующие патологии:
- нарушение мозгового кровообращения в тяжёлой форме;
- некоторые сердечные патологии;
- туберкулёз;
- некоторые патологии печени и почек;
- ревматизм;
- септический эндокардит;
- свежие тромбозы и эмболии.
Подготовка пациента к проведению процедуры
Процедура переливания крови требует подготовки. Прежде нужно узнать резус-фактор пациента. Помимо этого, следует выяснить его группу крови. Это требуется, чтобы подобрать подходящего донора. На этом же этапе проводится исследование всего организма с целью обнаружения патологий и противопоказаний.
Когда до процедуры остаётся двое суток, у пациента вновь берётся кровь, чтобы выяснить, существуют ли у него аллергические реакции.
Перед тем как начать непосредственно саму процедуру, у больного опустошаются мочевой пузырь и кишечник. Для этого ему ставят клизму. Перед переливанием следует исключить приём пищи.
На этом этапе происходит выбор состава вливания. Это может быть и сама кровь, и её компоненты – лейкоциты или тромбоциты. Всё зависит от того, для чего проводится процедура. Определить вводимый состав может только врач. Так, при анемии, лейкопении и нарушении свёртываемости крови свою эффективность доказали именно компоненты крови. Даже небольшое количество такого состава поможет решить имеющуюся проблему.
Переливание крови и её компонентов помогает избавиться от серьёзных патологий, а иногда оно может спасти жизнь человеку. Однако чтобы исключить все опасные последствия, процедуру должен выполнять только профессионал после тщательного обследования пациента.
Источник
Абсолютные – случаи, когда переливание нельзя заменить другими методами лечения (острая потеря крови).
Относительные – когда переливание крови улучшает течение болезни; при возможности можно заменить другими методами лечения.
• Показаниями к переливанию крови являются:
шок различного происхождения, острая кровопотеря, анемии различного происхождения, острые токсикозы.
Абсолютные противопоказания к переливанию крови:
•Тяжёлая печёночная недостаточность;
•Острая и хроническая почечная недостаточность;
•Травмы и заболевания головного мозга (ушиб, инсульт, тромбоз, опухоль и т.д.);
•Острая и тяжелая хроническая сердечно-сосудистая недостаточность;
•Милиарный туберкулёз;
•Свежие инфаркты миокарда, почек, лёгких, селезенки.
Относительные противопоказания:
•Острый тромбофлебит;
•Аневризма аорты;
•Тяжелая ишемическая болезнь сердца;
•Резко выраженная гипертоническая болезнь;
•Эндокардит в активной фазе;
•Склонность к аллергическим реакциям и заболеваниям
28.Кровезаменители и препараты крови. Классификация показания к применению.
Препараты крови
а) белковые препараты – Альбумин (белок плазмы), протеин (белок плазмы) (при шоках, ожогах, гипопротеинемии, истощении);
б) гемостатические препараты – Антигемофильная плазма – содержит VIII и IX факторы свертывания (при гемофилии); Фибриноген – белок свертывающей системы крови (при шоке, сепсисе, патологических родах); Гемостатическая губка – препарат местного действия; Криопреципитатсодержит антигемофильный фактор (при гемофилии).
в) препараты иммунологического действия – гамма-глобулин – временный пассивный иммунитет, антитела в концентрированном виде (антистафилококковый, противостолбнячный)
Кровезаменители.
Кровозамещающей жидкостью называется физически однородная трансфузионная среда с целенаправленным действием на организм, способная временно заменить определенную функцию крови.
Противошоковые препараты(гемодинамические):
•Полиглюкин – хорошо замещает до 2 литров потерянной крови, быстро увеличивает ОЦК, хорошо удерживает АД. Показан при шоке и острой кровопотере.
•Полифер – функция та же, но ещё участвует в синтезе гемоглобина за счёт имеющегося железа.
•Реополиглюкин – увеличивает ОЦК, уменьшает вязкость крови, чем снижает опасность тромбообразования, обладает диуретическим эффектом, поэтому его применяют при интоксикации.
•Желатиноль – увеличивает ОЦК, разжижает кровь, улучшает микроциркуляцию.Показан при шоках и интоксикациях.
Дезинтоксикационные препараты:
•Гемодез – после В/В введения препарата 80% гемодеза, через 4 -6 часов, выводится почками. Как все дезинтоксикационные препараты, связывает, нейтрализует и выводит токсические вещества из организма.
•Гемодез Н – в отличие от гемодеза содержит ионы натрия, калия и кальция. Более эффективен, чем гемодез. Снижает содержание токсических веществ, усиливает диурез.
Препараты для парентерального питания:
•Белковые гидролизаты: гидролизин, аминокровин, аминопептид. Вводятся внутривенно медленно 10-30 капель в минуту до 2л в сутки.
Смесь синтетических аминокислот: полиамин, инфузамин.
•Жировые эмульсии: интралипид, липофундин. Применяются при заболеваниях ЖКТ, голодании более 3 дней.
•Углеводы: Глюкоза – 5,10,20,40% растворы. Манит, сорбит, ксилит – применяются и при сахарном диабете.
Регуляторы водно-солевого обмена:
изотонический раствор хлорида натрия, хлосоль, ацесоль, дисоль, трисоль, раствор Рингера, гидрокарбонат натрия – как правило при тяжелых состояних пациентов если говорим про гнойную ЧЛХ.
«Искусственная кровь» – переносчик кислорода (перфторан).
При переливании гемокорректоров необходимо проводить биологическую пробу. В отличие от пробы при переливании крови, которая проводится струйно, здесь проведение капельное (30-40 капель в мин.) трёхкратное, с 3-х. минутным интервалом. В случае несовместимости появляются те же клинические симптомы несовместимости.
29.Хранение и консервирование крови. Определение годности крови для переливания.
Консервирование крови помогает заготовлять кровь заблаговременно, всегда иметь запас и транспортировать кровь на значительные расстояния.
Консервирование крови позволяет широко применять переливание крови, т. к. разрешает иметь в любое время предварительно приготовленную цельную кровь, эритроцитную, лейкоцитную и тромбоцитную массы в неограниченном количестве.
Идея консервации крови принадлежит русскому врачу В.В Сутугину (1865). Он для сохранения крови использовал холод. В 1867 г. петербургский врач Н. Раутенберг использовал для консервирования крови углекислый натрий, а с 1914 г. в качестве стабилизатора крови применяется лимоннокислый натрий, предложенный бельгийским врачом Hustin.
Немаловажное значение для выполнения непрямого переливания крови имеет наличие соответствующей посуды и условий для хранения заготовленной крови. В настоящее время забор крови производится в полиэтиленовые пакеты, которые затем утилизируются. Использованием этих пакетов достигается исключение пирогенной реакции у реципиента, возможность соблюдения строжайшей стерильности. К тому же они более удобны в обращении, чем стеклянные сосуды.
Консервированную кровь хранят в специальных холодильниках при температуре +2…+ 8 ºС. Транспортировка консервированной крови может осуществляться любым видом транспорта. Для переливания крови из сосуда реципиенту применяются специальные одноразовые системы, которые состоят из прозрачных синтетических трубок и фильтров
Консервант позволяет сохранять кровь при Т + 4 °С до 3-4 недель в пригодном для переливания состоянии.
Благодаря успехам криобиологии разработаны эффективные методы долгосрочного хранения крови в течение 8-10 лет в условиях глубокого холода (-79, -196°С). Значение долгосрочного хранения замороженной крови исключительно велико, т. к. только этот метод позволяет создавать запасы крови и её компонентов, особенно крови редкой групповой принадлежности.
Перечень мероприятий перед переливанием.
Переливание гемотрансфузионных сред производится медицинским персоналом при соблюдении правил асептики и антисептики с использованием одноразовых устройств для внутривенного введения, имеющих фильтр.
Перед переливанием крови необходимо проверить ее на наличие инфицированности, сгустков и гемолиза.
•Кровь, пригодная для переливания, не содержит сгустков.
•Плазма над осевшими эритроцитами прозрачна и имеет соломенно-желтый цвет.
•При инфицированности в плазме образуются муть и хлопья.
•При гемолизе (разрушение эритроцитов) плазма приобретает розовую окраску («лаковая» кровь).
30.Гемотрансфузии. Методика и техника. Пробы на совместимость переливаемой крови.
В зависимости от органа, в который проводится трансфузия различают:
•Внутриартериальные
•Внутривенные
•Внутрикостные
Бывают гемотрансфузии прямые и непрямые. Наиболее широко используется непрямые переливания.
По скорости – капельные и струйные.
Также выделяют:
•Реинфузия – переливание больному во время хирургической операции его собственной крови, изливавшейся в серозные полости.
•Обменная – определенный объем крови реципиента замещают соответствующим объемом крови донора.
•Массивная гемотрансфузия – количество переливаемой крови более 30% от ОЦК.
По виду используемой крови:
•Переливание собственной крови (аутогемотрансфузия): реинфузия, трансфузия заранее заготовленной крови.
•Переливание донорской крови. Прямое переливание – непосредственно от донора к больному без стабилизации и консервации крови. Недостатки: риск попадания мелких тромбов, непроверенность крови, риск инфицирования донора (!). Непрямое – кровь заготовлена заранее и подвергается стабилизации или консервации. Обменное переливание – применяется при гемолитической желтухе новорожденных, массивном внутрисосудистом гемолизе.
ТЕХНИКА ГЕМОТРАНСФУЗИИ Переливание крови и ее компонентов производит лечащий врач, дежурный врач, врач
отделения или кабинета переливания крови, а во время операции — хирург или анестезиолог, непосредственно не участвующие в операции или проведении наркоза. В подавляющем большинстве случаев используется непрямое переливание консервированной донорской крови. При этом врач, выполняющий процедуру, должен выполнить определенные требования:
1.Определить показания к гемотрансфузии, выявить противопоказания, собрать трансфузиологический анамнез.
2.Определить группу крови и резус-фактор реципиента.
3.Выбрать соответствующую (одногруппную и однорезусную) кровь и макроскопически оценить ее годность.
4.Перепроверить группу крови донора (из флакона) по системе АВО.
5.Провести пробу на индивидуальную совместимость по системе АВО.
6.Провести пробу на индивидуальную совместимость по резус-фактору.
7.Провести биологическую пробу.
8.Произвести гемотрансфузию.
9.Заполнить документацию.
10.Осуществить наблюдение за пациентом после гемотрансфузии. Определение показаний и противопоказаний к гемотрансфузии, группы крови по системе АВО и резусфактора производится по общим правилам, изложенным выше.
Пробы на индивидуальную совместимость проводятся в процессе подготовки к гемотрансфузии.
Ставят две реакции: пробу на индивидуальную совместимость по системе АВО и по резус-
фактору. Предварительно для постановки реакций у реципиента из вены берут кровь, которую разделяют на сгусток и сыворотку (отстаиванием или центрифугированием). а) Проба на индивидуальную совместимость по системе АВО
На белую поверхность (тарелку, пластинку) наносят крупную каплю (0,1 мл) сыворотки крови реципиента и маленькую капельку (0,01 мл) крови донора из флакона и смешивают их между собой, периодически покачивая тарелку (пластинку). Реакция проводится при температуре 15-25°С, результаты оценивают через 5 минут: отсутствие агглютинации эритроцитов донора свидетельствует о совместимости крови донора и реципиента по системе АВО. Появление агглютинации указывает на их несовместимость — такую кровь данному больному переливать нельзя.
б) Проба на индивидуальную совместимость по резус-фактору После того как установлена совместимость крови донора и реципиента по системе АВО,
необходимо установить совместимость в отношении резус-фактора. Проба на совместимость по резус-фактору может быть проведена в одном из двух вариантов:
•проба с использованием 33% полиглюкина,
•проба с использованием 10% желатина.
Источник
На фоне успехов в клинической медицине внедрено множество методик эффективного лечения различных человеческих патологий. На сегодняшний день достигнуты отличные результаты в трансфузиологии, то есть процессе переливания и смешивания крови, ее компонентов и заменителей. Данный раздел медицинской науки также изучает миелотрансплантацию, то есть терапию гемобластозов и коррекцию кровотечений.
Переливание и смешивание крови – достаточно серьезная и сложная процедура. Не так давно к данной методике прибегали лишь в крайних случаях, так как, несмотря на огромное количество показаний, противопоказаний к переливанию крови не меньше, если даже не больше. На сегодняшний день эта процедура и ее особенности достаточно изучены, чтобы говорить о том, что при ее проведении практически все риски жизни и здоровья человека равняются нулю.
Основные правила проведения процедуры
Несмотря на большое количество показаний и противопоказаний к переливанию крови, эту процедуру проводили еще медики с древних времен, хотя зачастую неудачно. Но эти опыты позволяли выяснить, что кровь каждого человека имеет резус-фактор.
В дальнейшем ученые научились консервировать компоненты крови, изобрели заменители. Также разработан ряд правил, которые позволяют свести риски к минимуму, в частности:
- гемотрансфузия обязательно проводится в стерильных условиях;
- независимо от того, применялась ранее подобная методика, определен ли резус-фактор и прочие показатели, лечащий врач обязан самостоятельно провести исследования, как пациента, так и донора на совместимость и заболевания;
- недопустимо использование любых материалов, которые не проверены на предмет наличия вирусов опасных заболеваний: СПИДа, сывороточного гепатита и сифилиса;
- принимаемый материал от донора не может храниться более 21 дня и то, при условии соблюдения температурного режима;
- одноразовая доза крови, принимаемая от донора, не может превышать 500 миллилитров.
Вопрос переливания крови в перинатальном периоде всегда решается индивидуально.
В каких случаях показана процедура
Выделяют два типа случаев, когда необходима процедура гемотрансфузии: абсолютные и относительные показания. Как понятно из названия, абсолютные показания – это когда другого способа лечение не предусмотрено. Относительные показания – случаи, когда можно обойтись другими методиками лечения заболевания.
Абсолютные показания
Процедура гемотрансфузии показана при наличии острой формы анемии, так как наличие такой патологии не редко приводит к летальному исходу. Анемия может привести к утрате крови до 30%, в данном случае значительно снижается уровень гемоглобина и кровяного давления. Объем переливания крови при низком гемоглобине варьируется от 300 миллилитров до 3-х литров. В ряде случаев переливают даже больше высшего разрешенного уровня. Однако, в данном случае, эффекта от гемотрансфузии можно достичь только при условии того, что будет полностью устранена причина кровотечения.
При операционном или травматическом шоке данная процедура не просто показана, а обязательна. В данном случае, может использоваться даже плазма. В зависимости от того, сколько утрачено крови, объем переливания может достигать 1 литра. Наряду с кровью или/и плазмой в организм пациента вводятся специальные лекарственные средства, стимулирующие преодоление тяжелого состояния.
Сильное кровотечение (более 15%) также дает повод для проведения процедуры незамедлительно. Появление такого состояния возможно даже при тяжелейшем хирургическом вмешательстве.

Относительные показания
В качестве вспомогательной методики лечения, процедура гемотрансфузии проводится при сильном воспалительном процессе или наличии гнойных образований. Переливание крови позволяет стабилизировать состояние человека и нормализовать работу иммунной системы. Но, при данных обстоятельствах процедура должна проводиться на протяжении нескольких дней, а количество вводимой крови не превышает 100 миллилитров.
Переливание крови при низком гемоглобине и анемии может проводиться не в острой форме, а, как вспомогательная методика лечения.
При наличии ожоговой болезни, когда пациент находится в состоянии шока, ему может быть показана данная процедура. Объемы в этом случае достаточно большие, от 1 до 2 литров. Повышенная доза назначается при интоксикации организма. Вместо крови может использоваться свежезамороженная плазма. На септической стадии, количество переливаемой крови снижается, до 100-250 миллилитров.
В случае, если результаты обследований дают возможность предположить острую кровопотерю в момент проведения операции, то в предоперационный период может проводиться процедура гемотрансфузии.
ДВС-синдром также является относительным показателем для использования процедуры переливания крови.
Помимо этого, кровь и плазма может вводиться для улучшения состояния при наличии некоторых патологий:
- гепатиты различных форм и типов;
- цирроз печени.
Противопоказания
Наряду с показаниями, и противопоказания к переливанию крови разделяются на абсолютные и относительные. При любых обстоятельствах, обострение ряда заболеваний является противопоказанием к проведению процедуры. В данном случае запрет связан с тем, что гемотрансфузия вызовет только обострение существующей патологии, которая и так находится в острой форме.
Абсолютные противопоказания к переливанию крови:
- инфаркт миокарда;
- острая форма сердечно-легочной недостаточности, в частности, если в наличии отек легких.
Ни при каких обстоятельствах нельзя проводить переливания если несовместимы показатели АВ0 и Rh. Наличие иммунных заболеваний у донора либо хрупкие вены – является полным противопоказанием. Невозможен забор компонентов от человека, у которого гипертония находится на 3 стадии или в анамнезе имеются нарушения кровообращения в мозгу, бронхиальная астма или эндокардит.
Относительные противопоказания к переливанию крови:
- ряд сердечных заболеваний;
- ревматизм;
- проблемы с кровообращением в мозгу, тем более, если патология находится на стадии обострения;
- туберкулез;
- тромбозы и эмболии;
- проблемы с почками и печению;
- септический эндокардит.

Дополнительные критерии оценки необходимости проведения процедуры
Особое значение для определения необходимости проведения процедуры трансфузии имеет аллергический анамнез, который врач должен оценить перед процедурой.
Особого оценивания требует ситуация:
- если переливание крови проводилось недавно, не позднее 3 недель;
- если у женщины были проблемы с вынашиванием плода или был выкидыш;
- нагноительные процессы, которые долгое время не проходят;
- распадающиеся злокачественные новообразования;
- аутоиммунные заболевания;
- разнообразные формы заболевания крови.
При наличии хотя бы одного из этих показателей пациента относят в группу риска и чаще всего проводят процедуру с использованием заменителей.
Совместимость
Очень часто встает вопрос: “Какую группу крови можно переливать всем?”. На сегодняшний день существуют специальные таблицы совмещения, согласно которым:
- человеку с IV группой крови можно вливать любую другую, то есть он является универсальным реципиентом;
- при наличии III группы реципиенту можно вливать I и III группы;
- если у пациента II группа крови, то ему подойдет донорский материал I и II группы.
Так какую группу крови можно переливать всем? Первую, которая считается универсальной.
Немаловажное значение имеет резус-фактор. Самое главное, что если он Rh+, то есть положительный, то для переливания подойдет группа с отрицательным резус-фактором (Rh-). Проводить процедуру в обратном порядке нельзя, в противном случае произойдет склеивание эритроцитов.
Виды переливания
На сегодняшний день выделяют ряд разновидностей проведения трансфузии:
- внутриартериальное введение, то есть через крупную артерию;
- внутривенное, введение в венозный синус или вену;
- внутрикостное, то есть в губчатое вещество;
- внутриматочное, показано при острой кровопотери и наличии гемолитической болезни плода;
- внутрисердечное.
По скорости введения существует струйная и капельная методика. Обратная методика проводится в период проведения операции, то есть пациенту переливается его же кровь. Обменная методика предполагает переливание, замещающее частично собственную кровь, кровью донора. Термин массивная гемотрансфузия предполагает введение крови в объеме от 30% и более.
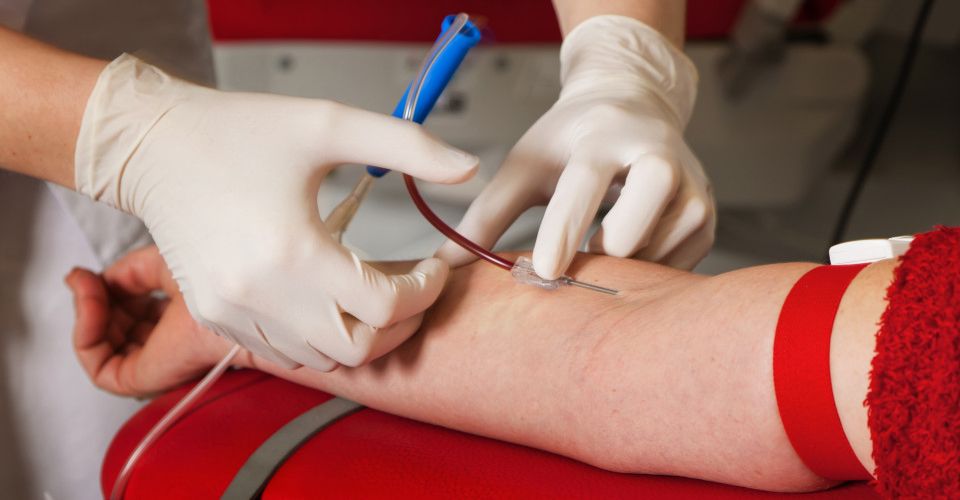
Последствия процедуры
Наряду с показаниями и противопоказаниями к переливанию крови следует выделить положительный и отрицательный эффект от процедуры. В частности, если все прошло хорошо, то у пациента наблюдается быстрое восстановление организма, в особенности, если речь идет о сниженном гемоглобине, интоксикациях, отравлениях и анемии.
К негативным последствиям следует отнести эмболический шок, который может произойти вследствие нарушения методики проведения процедуры. Если неправильно подобран донор, либо у него перед переливанием не выявили конкретное заболевание, то у реципиента могут наблюдаться симптомы патологии, которую имел донор.
Источник
