Показания и противопоказания прот

Физиотерапией называют раздел медицинской науки, изучающий лечебно-профилактическое воздействие на человеческий организм природных и искусственных факторов. Природными являются вода, грязи, климат. Искусственными или преформированными — электричество, ультразвук и т. п.
Применяемые в физиотерапии реабилитационные факторы включают в себя:
- постоянные токи низкого напряжения;
- переменные токи;
- магнитное поле;
- электрическое поле;
- электромагнитное излучение;
- гидро-, бальнео-, термо-, баро-, оксигенобаротерапию;
- механические колебания (ультразвук, массаж, кинезитерапию) и др.
Лечебное действие
При физиотерапевтическом воздействии наблюдаются такие позитивные эффекты, как:
- иммуномодулирующий (гипосенсибилизация, иммуностимуляция);
- анальгезирующий (устраняется спазм, отек);
- миорелаксация и миостимуляция;
- повышение/снижение свертываемости крови;
- изменение микроциркуляции, метаболизма и активности клеток за счет гиперплазии и дефибролизации;
- регуляция (снижение/повышение) функциональной активности ЦНС.
Показания
Физиотерапевтические факторы позволяют купировать различные клинические синдромы: болевой, интоксикационный, общих воспалительных изменений. Физиотерапия применима при сердечной, легочной, почечной, печеночной, сосудистой недостаточности 1–2 степени. При повышенном и пониженном артериальном давлении.
Методы физиотерапии помогают при диспептическом синдроме, нарушениях стула, желтухе, внешнесекреторной недостаточности поджелудочной железы, печеночной и почечной коликах. Процедуры облегчают состояние больных с судорожным или мышечно-тоническим синдромом, синдромом Рейно. Помогают страдающим нарушениями функций суставов, деформациями позвоночника, дефигурацией суставов.
Физиотерапию назначают при наличии гипо- и гипертиреоза, ожирения, отеков. А также при энцефалопатии, нейропатии, вегето-сосудистой дистонии, неврозах. Процедура показана при корешковом, корешково-сосудистом и рефлекторном синдромах и т. д.
В целом показаниями к физиотерапии считаются:
- воспалительные патологии;
- травматические повреждения;
- обменно-дистрофические заболевания;
- нарушения секреции внутренних органов;
- функциональные нарушения центральной и вегетативной нервной системы;
- моторные расстройства ЖКТ.
Противопоказания
Применение физических факторов имеет ограничения. К абсолютным противопоказаниям относят:
- гипертермию (повышение температуры тела, лихорадочное состояние);
- геморрагический, миелопластический, гемолитический синдромы;
- эпилептический синдром;
- сердечную, сосудистую, дыхательную, печеночную, почечную недостаточность в фазе декомпенсации;
- кахексию.
Относительными противопоказаниями считаются:
- системные заболевания крови;
- состояние алкогольного и наркотического опьянения;
- беременность (2–3 триместры);
- неотложные состояния при инфекциях;
- острый период некоторых заболеваний (инфаркт, инсульт).
Особенности физиотерапевтического лечения
В течение процедуры пациент может ощущать вибрацию, покалывание, тепло или не испытывать никаких ощущений. Время воздействия физического фактора может быть различным. От нескольких минут при светотерапии до нескольких часов при магнитотерапии. Количество сеансов также может быть разным. Например, при УВЧ достаточно 5–6 процедур, а гальванизация потребует до 20.
Как правило, ухудшение состояния пациента при физиотерапии говорит о неправильном подборе типа воздействия и его дозировки. Однако при хронических патологиях на фоне пониженной реактивности организма на начальных этапах лечения вероятно обострение, которое вскоре проходит.
Записывайтесь на прием в Клинику И. Медведева и получайте всю пользу физиотерапевтических процедур для профилактики, лечения и реабилитации.
Источник
Протонная терапия – клинические центры протонной терапии ¦ Противопоказания для протонной терапии
Для лечения заболеваний, сопровождающихся интенсивным ростом и делением клеток, которое необходимо подавить, применяется протонная терапия. В ситуациях развития различных гистологических типов злокачественной опухоли, вне зависимости от их месторасположения и наличия метастазов, протонная терапия зарекомендовала себя как новая, относительно безопасная методика.
Благодаря физическим характеристикам протонного луча, возможности его точной фокусировки на злокачественную опухоль, появилась возможность максимального лечебного эффекта с минимальным риском развития осложнений. Это достигается в первую очередь с помощью правильной и тщательной подготовки пациента, одним из мероприятий которой является выявление определенных противопоказаний к проведению процедуры.
Основные виды противопоказаний к проведению протонной терапии
Выделяют две основные группы противопоказаний к проведению лучевой терапии рака с помощью протонного луча. Такое деление на группы связано с возможностью проводить протонную терапию вообще, а не только ограничение начала процедуры во времени. К этим группам противопоказаний относятся:
- Абсолютные противопоказания – в случае их наличия, возможности проведения протонной терапии нет вообще, так как она будет неэффективной или даже приводить к негативным последствиям.
- Относительные противопоказания – определенные патологические или физиологические состояния организма пациента, при прохождении которых возможно назначение проведения курса протонной терапии.
Абсолютные противопоказания к протонной терапии
Единственным противопоказанием, при котором протонное лечение не проводится вообще, является лейкоз – онкологическое заболевание крови, которое характеризуется бесконтрольным ростом опухоли из клеток предшественников элементов крови в костном мозге. Это связано с тем, что облучение абсолютно неэффективно, так как нет определенной локализации опухоли, процесс развивается в красном костном мозге, который присутствует во всех губчатых костях организма.
Относительные противопоказания к протонной терапии
К этим противопоказаниями относятся заболевания и состояния организма, которые не дают возможность проводить процедуры протонного лечения. После проведения определенных лечебных мероприятий, стихания острых проявлений патологического процесса и улучшения лабораторных показателей, можно начинать проведение протонной терапии. К таким состояниям относятся:
- Острая или хроническая соматическая патология, приводящая к функциональной недостаточности внутренних органов – патология сердца с развитием сердечной недостаточности, заболевания почек и печени, патология центральной и периферической нервной системы.
- Инфекционная патология в острый период, сопровождающаяся выраженной интоксикацией (попадание токсинов в системный кровоток) организма с повышением температуры тела и лихорадкой – острая респираторная вирусная инфекция, бактериальные инфекционные заболевания с различной их локализацией.
- Патология желез внутренней секреции с нарушением их эндокринной функции выработки гормонов – сахарный диабет 1 и 2 типа, заболевания щитовидной железы с ее гипер- или гипофункцией, недостаточность гормонального функционирования надпочечников.
- Гипертоническая болезнь – сосудистая патология, при ней отмечается значительное повышение системного артериального давления выше нормального.
- Беременность и кормление грудью – относительное противопоказание, начинать протонную терапию лучше после родов. В случае, если потенциальный риск от отсутствия применения протонной терапии для матери превышает риск развития осложнений у плода, то это лечение проводится с условием обеспечения максимальной защиты растущего плода.
- Острая психическая патология с выраженным двигательным и речевым возбуждением.
- Кахексия – истощение организма, вследствие онкологического или другого патологического процесса, сопровождается значительным снижением веса.
- Клаустрофобия – психологическое состояние, при котором развивается боязнь закрытых пространств, является относительным противопоказанием, так как сама процедура проводится в небольшом закрытом помещении.
Любой патологический процесс, который является относительным противопоказанием, подлежит терапевтической коррекции. Поэтому вначале проводятся лечебные мероприятия, направленные на коррекцию этого состояния, снижение его проявлений и улучшение всех функциональных показателей организма, измененных во время течения патологического процесса. Выздоровление или клинико-лабораторная ремиссия (улучшение) позволяют врачу онкологу назначить или возобновить прерванную процедуру протонной терапии.
8(925)483-37-00– срочная организация лечения в Германии
ЗАПРОС в КЛИНИКУ
Источник
Реинфузия аутокрови в область суставов призвана помочь в борьбе с болевыми синдромами и воспалительными процессами в суставах.
Подробнее…
Одно из существенных преимуществ процедур с применением плазмы крови пациента — возможность восстановить функции больного сустава без операции.
Как проводятся процедуры…
Реинфузия аутокрови в область суставов может быть рекомендована для лечения различных заболеваний суставов.
Посмотреть показания…
Курс лечения может включать в себя 4–6 инъекций, назначается индивидуально с учетом возраста, диагноза и состояния пациента.
Узнать стоимость лечения…
PRP-терапия — молодое, но перспективное направление в лечении болезней опорно-двигательного аппарата. В чем особенности этого метода и почему он заинтересовал врачей разных стран — читайте в нашем обзоре.
На чем основан лечебный эффект PRP-терапии
Аббревиатура PRP — это сокращение от английского Platelet rich plasma, то есть плазма крови, обогащенная тромбоцитами. Тромбоциты же не что иное, как клетки крови, которые ответственны за образование сгустка, перекрывающего пораженные сосуды. Так считалось довольно долго, но в конце прошлого века стало ясно, что эти клетки — не просто материал для «пробки», предотвращающей утечку крови. После того, как сгусток сформирован, именно вещества, выделяемые тромбоцитами, начинают регулировать процессы очищения раны от поврежденных белков и активность фибробластов — клеток, создающих коллаген и эластин. Эти белки — структурная основа соединительной ткани, каркаса, формирующего наш организм.
Активная разработка методики началась в 1997–1998 гг., когда независимо друг от друга появились статьи американских ученых Whitman[1] и Marx[2], посвященные использованию обогащенной тромбоцитами плазмы в челюстно-лицевой хирургии (хотя, если проследить до истоков, первые работы в этом направлении пришлись еще на 70-е годы прошлого века[3]). После этого количество исследований стало расти как снежный ком. Методика нашла свое применение во многих отраслях медицины, начиная с косметологии и заканчивая нейрохирургией, но особенно актуальной она стала в спортивной медицине, травматологии и ортопедии.
Обогащенная тромбоцитами плазма получается из собственной крови пациента, подвергнутой центрифугированию. Поскольку разные элементы крови имеют разный размер и вес, после обработки на центрифуге в пробирке создается несколько слоев, позволяющих легко удалить все ненужное, оставив необходимые для терапии тромбоциты. В норме содержание тромбоцитов в плазме крови 180–320×109/л. После обогащения их становится 1000–2500×1009/л.
При этом сами тромбоциты содержат в себе множество биологически активных веществ — так называемых факторов роста (см. табл.).
Таблица. Факторы роста и их роль в организме человека.
| Фактор роста | Функция |
|---|---|
| Инсулиноподобный фактор роста (IGF) | Клеточный рост, дифференцировка и миграция клеток |
| Тромбоцитарный фактор роста (PDGF) | Играет важную роль в процессе регенерации и выживания клеток |
| Трансформирующий фактор роста (TGF-β) | Уменьшает воспалительные явления, стимулирует синтез коллагена, подавляет апоптоз (гибель клеток) |
| Фактор роста эндотелия сосудов (VEGF) | Оказывает влияние на проницаемость стенок сосудов, улучшает кровоснабжение тканей |
| Эпидермальный фактор роста (EGF) | Запускает процесс обновления, деления клеток |
| Фактор роста фибробластов (FGF) | Стимулирует рост кровеносных сосудов, увеличивает количество фибробластов |
Если говорить о хрящевой ткани, то сама по себе она обладает довольно ограниченной способностью к восстановлению. В ней нет сосудов, и все питание происходит за счет синовиальной жидкости, находящейся в полости сустава. Именно поэтому для эффективной терапии сустава лекарственные вещества вводят непосредственно в их полость. И поэтому же возможность доставить вещества, активирующие регенерацию, непосредственно к хрящу не могла не привлечь внимание специалистов. Кроме того, активированная плазма снижает воспаление и быстро уменьшает болевой синдром — одну из главных проблем при хронических патологиях суставов.
У метода есть и другие преимущества:
- нет аллергии, так как используются собственные ткани пациента;
- нет возможности для передачи инфекции с кровью, так как, опять же, используется собственная (гомологичная) кровь;
- нет побочных эффектов и системного действия — влияния на печень, почки и другие органы, как это бывает у лекарств;
- минимальное количество возможных осложнений.
После проведения PRP-терапии ожидается:
- улучшение кровообращения в области пораженного сустава;
- устранение спазма мышц, окружающих сустав;
- ускорение восстановления хряща как за счет биологически активных веществ, регулирующих этот процесс, так и за счет снабжения его необходимыми компонентами;
- нормализация состава суставной жидкости;
- ускорение реабилитации после травмы, операции.
Терапия должна увеличить качество жизни пациента — за счет устранения боли и расширения диапазона движений в суставе.
Подготовка к процедуре PRP
Эффективность процедуры напрямую зависит от качества полученной плазмы. И самое главное, что может на это повлиять — не оборудование и квалификация врача (хотя от этого тоже многое зависит), но поведение самого пациента. Курение, злоупотребление алкоголем уменьшают активность антиоксидантной защиты организма в целом и тромбоцитов в частности. Поэтому и эффективность терапии может оказаться под вопросом.
Минимум за 2 недели до PRP суставов необходимо:
- прекратить принимать лекарства, изменяющие свертываемость крови (в том числе ацетилсалициловую кислоту);
- прекратить принимать другие нестероидные противовоспалительные средства (которые почти всегда назначаются при патологии суставов для снятия болевого синдрома);
- исключить алкоголь и курение (если не получается на 2 недели, то хотя бы за сутки до процедуры);
- разнообразить рацион питания, включив источники витаминов группы B (цельные злаки, черный хлеб) и С (квашеная капуста, черная смородина), либо принимать поливитамины.
Разумеется, желательно соблюдать режим дня, высыпаться и избегать стрессов, но в современном мире эти рекомендации, увы, практически невыполнимы.
Технология проведения PRP-терапии
Независимо от того, какой именно сустав поражен, технология самой процедуры примерно одинакова, различается лишь техника внутрисуставных инъекций, но в любом случае врач, проводящий PRP-терапию, обязан владеть ей в совершенстве. В ходе процедуры можно выделить следующие 6 этапов:
- Из вены забирается от 20 до 50 мл крови;
- Кровь помещается в специальную пробирку, позволяющую легко отделить фракции;
- Образец помещается в центрифугу;
- После центрифугирования в шприц набирается 3–5 мл обогащенной тромбоцитами плазмы;
- Препарат вводится в полость сустава;
- Пациенту предлагается несколько раз согнуть и разогнуть конечность в суставе, чтобы введенный препарат равномерно распределился в его полости до образования геля.
В редких случаях бывает достаточно 1 процедуры, но чаще приходится сделать 3 манипуляции с интервалом в 7 дней. Некоторые специалисты рекомендуют в зависимости от сложности случая до 5 процедур.
Что касается ощущений сразу после процедуры, то иногда боль в суставе может усилиться, но в течение нескольких дней болевой синдром уменьшается.
Показания и противопоказания к PRP-терапии
PRP-терапия может быть рекомендована в следующих случаях:
- травмы связок, сухожилий и мышц (растяжения, надрывы);
- спортивные травмы (хронические);
- артриты;
- артрозы;
- тендовагиниты;
- плантарный фасциит (пяточная шпора);
- другие хронические патологии сухожилий и связок.
Противопоказания к PRP-терапии могут быть временными (относительными) и абсолютными.
Относительные противопоказания:
- острая инфекция, в том числе ОРВИ, герпесвирусная инфекция;
- температура тела выше 38°С;
- применение препаратов, влияющих на свертывающую систему крови.
Абсолютные противопоказания:
- онкологическая патология;
- аутоиммунные заболевания;
- нарушения свертываемости крови;
- тромбоцитопении (низкое количество тромбоцитов) и тромбоцитопатии (нарушение нормальной функции тромбоцитов);
- гемоглобин крови ниже 90 г/л;
- индивидуальная непереносимость натрия цитрата (вещества, предупреждающего свертывание крови в пробирке);
- иммунодефицит;
- сепсис.
Кроме того, не рекомендуется проводить манипуляцию, если человек не способен осознать ее смысл и возможные последствия (некоторые психические патологии).
Стоимость курса лечения обогащенной тромбоцитами плазмой
Цены на 1 сеанс PRP-терапии в Москве начинаются от 4 тысяч рублей и могут достигать 10 тысяч. Как и при других медицинских услугах, это будет зависеть от уровня клиники и ее местоположения (стоимость аренды тоже учитывается в ценообразовании), стоимости используемых расходных материалов, дополнительного сервиса. Конечно же, имеет значение и квалификация врача: очевидно, что прием у специалиста, имеющего научное звание и большой опыт лечения суставов, будет стоить дороже консультации врача-интерна.
PRP-терапия суставов — новый и хорошо зарекомендовавший себя метод лечения. Но, несмотря на то, что имеющиеся результаты весьма обнадеживают, не стоит считать метод панацеей. Как и все новое, PRP-терапия требует дальнейшего изучения. Поэтому не стоит самостоятельно назначать себе курс лечения, заниматься этим должен только врач после тщательной диагностики.
Источник
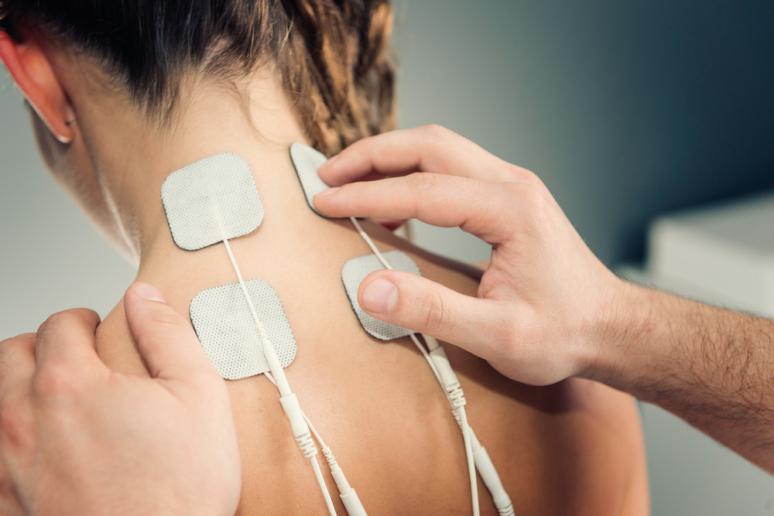
 Представляем Вашему вниманию интервью с врачом-физиотерапевтом Эльдаром Маратовичем Кадышевым на тему: «Физиотерапия: виды, показания, противопоказания».
Представляем Вашему вниманию интервью с врачом-физиотерапевтом Эльдаром Маратовичем Кадышевым на тему: «Физиотерапия: виды, показания, противопоказания».
— Как давно физиотерапия применяется в отечественной и мировой медицине? Насколько эффективна?
— Первые отделения физиотерапии начали появляться в 1950-х годах. Важно отметить, что на данный момент отделение физиотерапии значительно отличается от того, что было в советское время. Большинство производителей оборудования предоставляют данные о положительной динамике, что подтверждается клиническими исследованиями. Аппараты, имеющиеся в арсенале физиотерапевта сегодня, позволяют эффективно воздействовать на организм, способствуя скорейшей реабилитации. Во всем мире физиотерапия используется во многих сферах медицины: косметология, спортивная медицина, реабилитация, хирургия и т.д.
— Какие виды физиотерапевтических процедур бывают?
— Можно выделить следующие виды физиопроцедур:
- криотерапия – использование холодовых факторов на организм. В данный момент наиболее популярные методы локального воздействия, которые вызывают снижение температуры тканей (до 15 °С.). В охлажденных тканях происходит выраженное сужение, а затем расширение сосудов, уменьшается проводимость нервных волокон. В итоге достигается обезболивающий и противоотечный эффект. Данная процедура эффективна при заболеваниях опорно-двигательного аппарата (травмы суставов и связок, артрозы, артриты, бурситах и т.д.);
- коротковолновая терапия, КВ-диатермия (раньше данный метод назывался УВЧ, т.к. работал на другой частоте) – использование электромагнитной энергии для глубокого прогревания тканей организма. Под влиянием повышения температуры и улучшения притока крови, усиливается активность биохимических процессов, возрастает обмен веществ и ускоряются процессы регенерации поврежденных тканей. Данная процедура показана при воспалительных заболеваниях опорно-двигательного аппарата, органов дыхания, при заболеваниях периферической нервной системы;
- ударно-волновая терапия (УВТ). В основе лечебного воздействия лежат акустические колебания на костную и соединительную ткань. В результате волна оказывает локальное воздействие на измененные участки ткани: рубцовые изменения, кальцификаты, остеофиты, что способствует растворению микрокристаллов солей кальция, при этом не влияя на здоровые ткани организма- устраняется фактор, причиняющий боль. В итоге происходит купирование или значительное снижение болевого синдрома. УВТ применяется в травматологии, ортопедии, неврологии;
- лазеротерапия – использование лазерного излучения, генерируемого оптическими волнами разной длины. Лазер проникает в ткани на глубину 2–5 см, стимулируя восстановление поврежденных тканей, снимая спазмы и боль, улучшая тканевый обмен.
- лекарственный электрофорез – метод воздействия на организм постоянного тока с лекарственным препаратом. Лекарственное вещество под действием тока распадается на ионы и проникает в ткани. Уменьшается побочное действие лекарств, поскольку они поступают в организм в малых дозах, минуя желудочно-кишечный тракт. Лекарственный электрофорез оказывает на организм противовоспалительное, рассасывающее, местно-анестезирующее действие, улучшает приток крови.
— Какие есть показания и противопоказания к физиотерапевтическим процедурам?
— Физиотерапевтические факторы позволяют уменьшить или полностью купировать такие синдромы как: болевой, отечный, воспалительный.
Физиотерапия применима при:
- заболеваниях опорно-двигательного аппарата (артроз, артрит, ограничение подвижности суставов, последствия после травм, различные дорсопатии);
- болезни органов дыхания (хронический бронхит, пневмония, бронхиальная астма);
- ЛОР-заболевания (синуситы, тонзиллит, ангина, ларингит);
- заболевания нервной системы (невралгии, невропатии, туннельные синдромы);
- мужские половые болезни (болезнь Пейрони, простатит, импотенция);
- гинекологические заболевания: (эндометрит, сальпингоофорит, подготовка к ЭКО);
- кожные заболевания: (дерматит, экзема, рубцы, трещины).
Противопоказания к физиотерапии:
- лихорадочное состояние больного (температура выше 37.5) и интоксикация организма;
- недопустимо влияние электрического и магнитного поля на пациентов с кардиостимулятором;
- наличие новообразований;
- заболевания сердечно-сосудистой системы в стадии декомпенсации;
- общее тяжелое состояние больного;
- острые стадии заболевания.
— Какие ограничения по физиотерапии есть для беременных и кормящих?
— Большинство лекарственных препаратов не было исследовано при беременности, поэтому используют их только при острой необходимости. В приоритете лечение, оказывающее действие только на очаг воспаления, избегая общее воздействие на организм, в том числе – на плод. Задача врачей заключается в том, чтобы максимально снизить медикаментозную нагрузку на организм беременной женщины.
Здесь на помощь может прийти физиотерапия. Например, при заболеваниях верхних дыхательных путей возможно использование УФ-лазера, который воздействует местно, снимая воспаление и отек, но не оказывая влияния на плод.
При грудном вскармливании прием медикаментов также нежелателен. По сравнению с беременностью спектр физиопроцедур значительно расширен. Чаще всего кормящие женщины обращаются с лактостазом. В данном случае назначается процедура ультрафонофореза для устранения застойных явлений в протоках молочных желез.
— Существуют ли особые правила по порядку проведения физиопроцедур?
— Совместное действие нескольких процедур позволяет усилить воздействие на патологический процесс в организме. Например, при дорсопатии воздействие ультразвука хорошо сочетается с импульсными токами. Но не всегда большое количество процедур способствует быстрому выздоровлению, а иногда может привести и к обострению хронических заболеваний. Поэтому назначение процедур подбирается строго индивидуально, учитывая назначения лечащего врача, стадию и патогенез заболевания, общее состояние пациента.
Также надо отметить, что большинство физиопроцедур имеют накопительный эффект, поэтому важно пройти весь курс лечения до конца. Обычно курс лечения включает в себя не менее 5 процедур с интервалом 1 или 2 дня.
— Кто определяет необходимость в физиопроцедурах? Может ли пациент сам попросить лечащего врача о них?
— Лечащий врач собирает данные о заболевании пациента и оценивает необходимость подключения других специалистов. На этом этапе пациент приходит на консультацию к физиотерапевту, который выявляет возможные противопоказания и назначает курс лечения.
— Как прохождение физиотерапевтических процедур влияет на восстановление пациента? Понижает ли необходимость в лекарственных средствах?
— Физиопроцедуры обладают следующими воздействиями:
- обезболивание;
- улучшение кровообращения и лимфообращения;
- рассасывание и профилактика образований рубцов;
- улучшение обменных процессов в тканях;
- стимуляция процессов восстановления тканей.
Физиотерапия является важной частью комплексного лечения и оздоровления пациентов. Правильное использование физиотерапевтических факторов повышает эффективность лечения, препятствует развитию осложнений, уменьшает медикаментозную нагрузку.
Прием врач-физиотерапевт Эльдар Маратович Кадышев осуществляет в клинике «Чудо доктор» – г. Москва, ул. Школьная, д. 49.
Подготовила интервью:
Мария Зеленская,
Руководитель по связям с общественностью Ассоциации медицинских журналистов,
Шеф-редактор журнала «Дайджест Академии акушерства и гинекологии»
Источник
