Приказ по вакцинации детей противопоказания нейтропения
Диагноз “Нейтропения” мамы детей первого года жизни слышат достаточно часто, особенно в контексте причин для отказа от плановой прививки.
???? Нейтропения – это снижение абсолютного количества циркулирующих в периферическом кровотоке нейтрофилов.
???? Нейтрофилы являются разновидностью лейкоцитов, клеток крови, которые отвечают за иммунитет против бактериальных и грибковых инфекций.
В общем анализе крови значения могут быть представлены в относительных величинах (в %).
Чтобы рассчитать абсолютное количество нейтрофилов нужно количество лейкоцитов умножить на % нейтрофилов и поделить на 100.
К примеру, у ребенка 9 тыс. лейкоцитов, из них 20% нейтрофилов. Это 1800 клеток/мкл.
А еще можно воспользоваться удобным онлайн-калькулятором.
Нормы содержания нейтрофилов зависят от возраста:
(Источник)
У детей до 1 года нижней границей нормы считается количество нейтрофилов 1000 кл/мкл, у детей старше года – 1500 кл/мкл.
Нейтропения может быть разной степени тяжести: легкая, средняя, тяжелая.
Источник
Нетяжелая нейтропения обычно не несет никакой опасности. Риск бактериальных и грибковых инфекций и осложнений увеличивается у детей при уровне нейтрофилов <500 кл/мкл, особенно при агранулоцитозе.
Снижение количества нейтрофилов у детей может носить приобретенный или наследственный характер.
???? Приобретенные нейтропении встречаются гораздо чаще наследственных и могут быть следствием:
– доброкачественной нейтропении детского возраста, которая характеризуется отсутствием
а) антинейтрофильных антител
б) инфекционных осложнений
в) других причин для снижения количества нейтрофилов.
– первичной аутоиммунной нейтропенией за счет иммунно-опосредованного снижения количества нейтрофилов из-за выработки антител к ним после контакта с инфекцией, рядом лекарственных препаратов (таблица 2).
Инфекции, которые могут вызвать нейтропению, включают, но не ограничиваются следующим списком:
Бактериальный сепсис Вирусные инфекции (грипп, корь, ВЭБ, ЦМВ, вирусные гепатиты, ВИЧ) Токсоплазмоз Бруцеллез Тиф Туберкулез Малярия Лихорадка денге Риккетсиозная инфекция Бабезиоз
Наиболее часто источником инфекции становится эндогенная флора. Staphylococcus aureus – кожные инфекции. Смешанная флора из полости рта. Грамотрицательные бактерии наблюдаются при инфекциях мочевыводящих путей и желудочно-кишечного тракта, особенно Escherichia coli и Pseudomonas. Также может возникнуть инфекция Candida albicans.
Medscape: Neutropenia. Christopher D Braden, DO; Chief Editor: Emmanuel C Besa, MD Updated: Sep 18, 2018
– непосредственного влияния на костный мозг перенесенных вирусных инфекций (ЦМВ, ВЭБ, парвовирус, HHV-6, ВИЧ, вирусные гепатиты и тд) и ряда лекарственных препаратов (см таблицу 2).
– вторично аутоиммунной нейтропении на фоне системной красной волчанки, синдрома Эванса.
– повышенного разрушения нейтрофилов в увеличенной селезенке на фоне гиперспленизма.
– заболеваний крови (острых лейкозов, лимфом, миелодиспластических синдромов, апластических анемий).
???? Врожденные нейтропении встречаются намного реже.
Выделяют тяжелую врожденную нейтропению, циклическую нейтропению, синдром Швахмана–Даймонда, гипер IgM-синдром, синдром Чедиака-Хигаси, анемия Фанкони и множество других. Эти заболевания относят к врожденным иммунодефицитам.
Такие тяжелые заболевания не бывают без клинических проявлений. Нередко имеют наследственный характер. В основном это рецидивирующие серьезные бактериальные и грибковые инфекции (отиты, пневмонии, омфалиты, абсцессы, сепсис), прогрессирующее ухудшение показателей крови и самочувствия ребенка.
Можно ли вакцинировать детей с НП?
Можно! И даже нужно!
Ограничения для вакцинации неживыми вакцинами для детей с нейтропенией НЕТ вообще. Даже в РФ!
???? Прививки НЕЖИВЫМИ вакцинами детям с нейтропенией любой степени тяжести могут проводиться в отсутствие других противопоказаний.
Напомню, что половина календарных прививок это именно прививки от бактериальных инфекций, и тем, у кого по ним выше риск (мало пограничников) лучше запастись оружием для отражения атаки.
Важно, что нейтрофилы в формировании адекватного иммунного ответа на вакцинацию совершенно не на главных ролях. В этом процессе солируют антиген-презентирующие клетки (дендритные клетки, моноциты/макрофаги), так что снижение количества нейтрофилов не приводит к снижению эффективности вакцинации.
???? Вакцинация детей ЖИВЫМИ вакцинами
– При врожденных иммунодефицитах допустима при количестве нейтрофилов больше 500 кл/мкл, предпочтительна замена на инактивированные вакцины. Жаль, что не так уж много живых вакцин имеют неживые аналоги. Из нац.календаря РФ – это только полиомиелит.
– У детей после перенесенных онкогематологических заболеваний ЖИВЫЕ вакцины вводятся в ремиссии заболевания не ранее чем через 3 мес после завершения лечения, остальная вакцинация – по графику.
– Для начала вакцинации живыми вакцинами больных острым лимфобластным лейкозом срок отвода будет дольше (12 мес ремиссии). Вакцинацию при онкологических заболеваниях мы с вами еще рассмотрим подробно в отдельной серии публикаций.
Подведем итоги:
При уровне нейтрофилов более 500 кл/мкл нет ограничений для вакцинации ЛЮБЫМИ видами вакцин у большинства детей, о чем нам и сообщают федеральные клинические рекомендации по диагностике и лечению пациентов с врожденной нейтропенией. Живые не делают при показатели <500 кл/мл.
Выдержка из Федеральных клинических рекомендаций по диагностике и лечению пациентов с врожденной нейтропенией Вакцинация
Вакцинация живыми вакцинами возможна при уровне гранулоцитов стойко выше 500 клмкл, по возможности необходима замена на инактивированные. Вакцинация инактивированными вакцинами проводится по стандартному графику.
Так что если ваш педиатр дает медотвод ТОЛЬКО на основании того, что нейтрофилов меньше 1000 кл/мл, то он противоречит не только здравому смыслу, но и официальным рекомендациям. Уточните у него, есть ли еще какие-то причины, по которым он хочет отлоить вакцинацию, чтобы убедиться, что медотвод обоснован.
Основная причина медотводов на первом году жизни – доброкачественная нейтропения детского возраста – не является противопоказанием к вакцинации!
Огромная благодарность за помощь в подготовке материала Вадиму Куваеву, врачу-гематологу, г.Самара
Если статья вам понравилась, не забудьте поблагодарить автора канала нажав “Мне нравится” и подпишитесь на канал, чтобы узнать больше о вакцинации.
Источник
- Приложение N 1. Национальный календарь профилактических прививок
- Приложение N 2. Календарь профилактических прививок по эпидемическим показаниям
Приказ Министерства здравоохранения РФ от 21 марта 2014 г. N 125н
“Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям”
С изменениями и дополнениями от:
16 июня 2016 г., 13 апреля 2017 г., 19 февраля, 24 апреля 2019 г., 14 сентября 2020 г.
В соответствии со статьями 9 и 10 Федерального закона от 17 сентября 1998 г. N 157-ФЗ “Об иммунопрофилактике инфекционных болезней” (Собрание законодательства Российской Федерации, 1998, N 38, ст. 4736; 2000, N 33, ст. 3348; 2003, N 2, ст. 167; 2004, N 35, ст. 3607; 2005, N 1, ст. 25; 2006, N 27, ст. 2879; 2007, N 43, ст. 5084; N 49, ст. 6070; 2008, N 30, ст. 3616; N 52, ст. 6236; 2009, N 1, ст. 21; N 30, ст. 3739; 2010, N 50, ст. 6599; 2011, N 30, ст. 4590; 2012, N 53, ст. 7589; 2013, N 19, ст. 2331; N 27, ст. 3477; N 48, ст. 6165; N 51, ст. 6688) приказываю:
Утвердить:
национальный календарь профилактических прививок согласно приложению N 1;
календарь профилактических прививок по эпидемическим показаниям согласно приложению N 2.
Зарегистрировано в Минюсте РФ 25 апреля 2014 г.
Регистрационный N 32115
Утвержден национальный календарь профилактических прививок. Прописан порядок их проведения.
Предусмотрена обязательная вакцинация против туберкулеза, пневмококковой и гемофильной инфекций, дифтерии, коклюша, полиомиелита, вирусного гепатита В, столбняка. Календарь также включает прививки против кори, краснухи, эпидемического паротита. Указаны категории и возраст граждан, кому ставятся перечисленные вакцины.
Прививки могут делать медорганизации, имеющие соответствующую лицензию.
Перед вакцинацией лицу или его законному представителю разъясняется необходимость иммунопрофилактики инфекционных болезней, возможные поствакцинальные реакции и осложнения, а также последствия отказа от прививки. Оформляется информированное добровольное согласие на медицинское вмешательство.
Все лица, которым должны проводиться профилактические прививки, предварительно осматриваются врачом (фельдшером).
Приведены требования к медработникам, проводящим вакцинацию. Так, они должны пройти обучение по вопросам применения иммунобиологических лекарственных препаратов и оказания медпомощи в экстренной или неотложной форме.
Установлен календарь профилактических прививок по эпидемическим показаниям. Речь идет о вакцинации против туляремии, чумы, бруцеллеза, сибирской язвы, бешенства, лептоспироза, клещевого вирусного энцефалита, лихорадки Ку, желтой лихорадки, холеры, брюшного тифа, вирусного гепатита А и пр.
Приказ Министерства здравоохранения РФ от 21 марта 2014 г. N 125н “Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям”
Зарегистрировано в Минюсте РФ 25 апреля 2014 г.
Регистрационный N 32115
Настоящий приказ вступает в силу по истечении 10 дней после дня его официального опубликования
Текст приказа опубликован в “Российской газете” от 16 мая 2014 г. N 109
В настоящий документ внесены изменения следующими документами:
Приказ Министерства здравоохранения РФ от 14 сентября 2020 г. N 967н
Изменения вступают в силу с 23 октября 2020 г.
Приказ Минздрава России от 24 апреля 2019 г. N 243н
Изменения вступают в силу с 26 июля 2019 г.
Приказ Минздрава России от 19 февраля 2019 г. N 69н
Изменения вступают в силу с 31 марта 2019 г.
Приказ Минздрава России от 13 апреля 2017 г. N 175н
Изменения вступают в силу по истечении 10 дней после дня официального опубликования названного приказа
Приказ Минздрава России от 16 июня 2016 г. N 370н
Изменения вступают в силу по истечении 10 дней после дня официального опубликования названного приказа
Источник
Что такое нейтропения?
Нейтропения – это состояние, при котором в периферической крови человека снижается количество нейтрофилов (подкласса лейкоцитов, белых кровяных клеток) ниже определенной нормы. Обратите внимание, что речь идет об абсолютном числе нейтрофилов, а не об относительных единицах (не о процентах).
Нередко бывает так, что по процентам нейтрофилов маловато, родителей это пугает, однако при пересчете в абсолютные числа оказывается, что нейтрофилов – совершенно нормальное количество. Как посчитать абсолютное количество нейтрофилов – мы доступно расскажем чуть ниже.
Чем опасна нейтропения?
Нейтрофилы – это клетки крови, отвечающие за борьбу с бактериальной инфекцией, а значит, чем ниже уровень нейтрофилов, тем выше риск возникновения, и/или тяжелого течения бактериальных инфекций у человека. Однако этот риск начинает повышаться только при значительном снижении количества нейтрофилов, поэтому нельзя говорить что нейтропения однозначно приводит к частым бактериальным инфекциям.
Как выявляется нейтропения?
При рецидивирующих инфекциях, скажем, фурункулезе, упорном импетиго, или повторных средних отитах – врач может заподозрить снижение защитных функций организма, и назначить общий анализ крови (ОАК) с целью посмотреть уровень нейтрофилов. Но чаще всего нейтропения обнаруживается совершенно случайно, при сдаче ОАК по иному поводу, например, при плановом диспансерном обследовании ребенка 1го года жизни.
Где именно в ОАК указано количество нейтрофилов?
Это зависит от того, какой у Вас бланк.
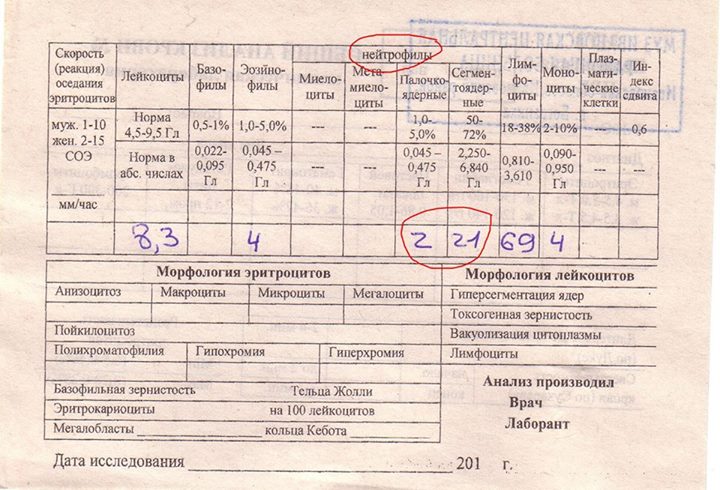
Если бланк старого образца (такие обычно пишут, когда лейкоцитарную формулу в ОАК считают “вручную”, под микроскопом), то на обороте бланка Вы увидите такую картину:

Здесь лейкоциты – абсолютное число, а эозинофилы, нейтрофилы, лимфоциты и моноциты – относительные, то есть проценты от общего количества лейкоцитов. Именно поэтому их сумма всегда равняется 100.
То есть в этом анализе 23% нейтрофилов.
Чтобы оценить абсолютное количество – составим простую пропорцию.
Всего лейкоцитов 8,3 Г/л
это 100%
Из них нейтрофилов – 23%
8,3 = 100%
х = 23%
Произведение крайних членов пропорции всегда равно произведению средних. А значит:
х = (23*8,3)/100
х = 1,9 Гл
Удобнее смотреть на нейтрофилы, переведя их в “клетки на микролитр крови”, то есть умножив на 1000.
1,9 Гл = 1900 кл/мкл
Если же у Вас перед глазами бланк из автоанализатора, но в нем нейтрофилы уже посчитаны автоматически, как в относительных величинах (в процентах), так и в абсолютных:
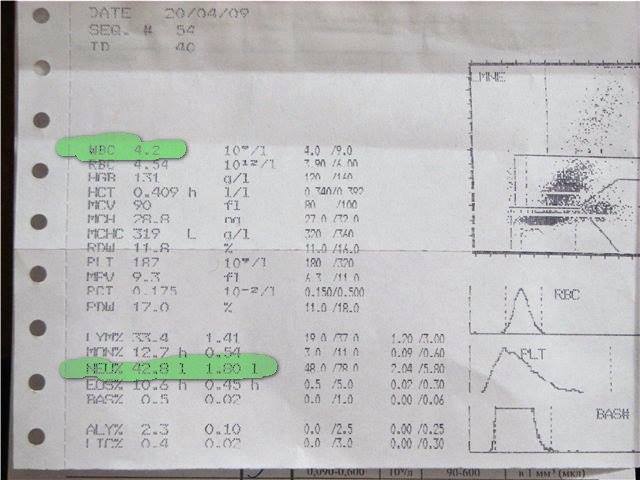
Лейкоцитов (белых кровяных клеток, white blood cells, WBC) здесь 4,2 Гл, из них 42,8% – нейтрофилов. Это 1,8 Гл, или 1800 кл/мкл нейтрофилов.
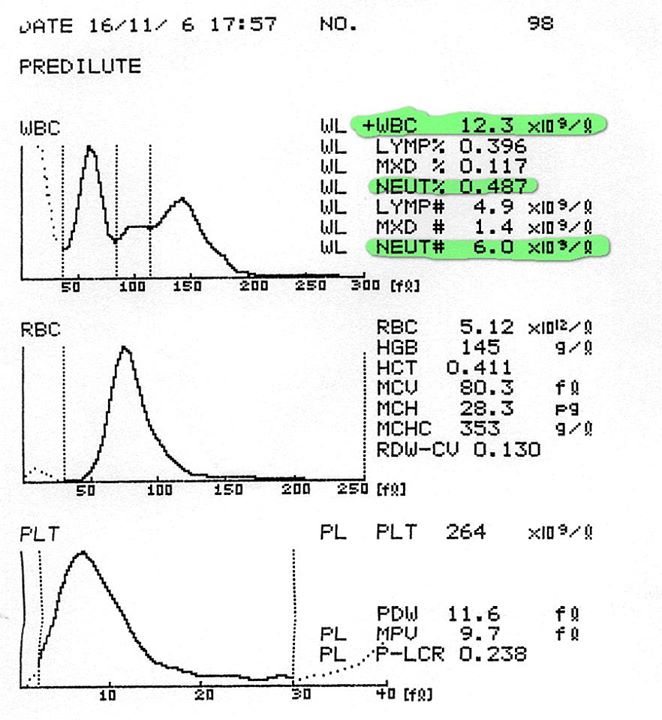
Здесь лейкоцитов 12,3 Гл
Нейтрофилов 48,7%, то есть 6000 кл/мкл
Обратите внимание, что в данных примерах (1 и 2) указанные нормы относятся ко взрослому человеку, и не подходят к детям. Так бывает нередко. Поэтому не пытайтесь ориентироваться на нормы на бланке, не посоветовавшись с врачом, даже если автоанализатор пометил их стрелочкой вниз (↓) или звездочкой (*).
Каковы нормы нейтрофилов в периферической крови ребенка?
Перевод:
Нормы нейтрофилов у детей отличаются от взрослых норм. У младенцев в возрасте от 2 недель до 1 года нижний предел нормального количества нейтрофилов составляет 1000 кл/мкл. У детей старше первого года жизни, как и у взрослых, нижний предел составляет 1500 кл/мкл.
Степень тяжести нейтропений у детей старше года, и у взрослых, рассчитывают так:
* выше 1500 кл/мкл – норма
* от 1500 до 1000 кл/мкл – легкая степень нейтропении
* от 1000 до 500 кл/мкл – средняя степень нейтропении
* от 500 до 100 кл/мкл – тяжелая степень нейтропении
* при тяжелой степени нейтропении рассчитывается общее количество гранулоцитов в абсолютных числах (нейтрофилы + базофилы + эозинофилы), и если оно ниже 100 кл/мкл – состояние называется агранулоцитоз.
У детей младше года – эти цифры на треть ниже.
Каковы причины нейтропении у детей?
Наиболее частая причина — это доброкачественная нейтропения детского возраста. В этом случае она совершенно не опасна, и проходит за несколько месяцев или несколько лет. Обычно никак себя не проявляет, а значит – не требует никакого лечения, никаких ограничений в быте, диете или вакцинации. Но об этом – чуть ниже.
Реже – нейтропения может вызываться приемом некоторых лекарств. Антибиотики (особенно левомицетин), жаропонижающие препараты (особенно анальгин) и многие другие препараты способны вызывать временное (на несколько месяцев) снижение уровня нейтрофилов. Ну и, разумеется, к нейтропении часто приводят препараты, применяемые для лечения злокачественных опухолей и/или препараты, назначаемые после трансплантации органов.
Гораздо реже – нейтропения может быть симптомом заболеваний крови, и требовать активного лечения. В случаях, когда нейтропения сопровождается рецидивирующими упорными инфекциями, и/или количество нейтрофилов падает ниже 500-100 кл/мкл – требуется консультация гематолога, для исключения
этих редких, но серьезных заболеваний
.
Если у моего ребенка нейтропения – значит он беззащитен перед болезнетворными бактериями?
Не совсем так. Обычно у нас нейтрофилов “с запасом”. Если их количество упадет ниже нормы, но не до критических цифр (не ниже 100 кл/мкл) то у ребенка увеличивается риск бактериальных инфекций. Но это вовсе не значит, что этот риск обязательно реализуется.
Однако, безусловно, педиатр будет иметь это в виду в случае инфекционного заболевания ребенка, и раньше и активнее, чем другим детям, назначать ему антибиотики.
А если цифры нейтрофилов ниже 100 кл/мкл?
Это довольно опасно. Такие дети требуют особого контроля и изоляции от всякой инфекции. Но даже при таких низких цифрах если ребенок внешне здоров – ему не требуется профилактической антибиотикотерапии, или иных агрессивных мер. В подавляющем большинстве случаев критично тяжелая нейтропения длится всего несколько дней или недель, затем цифры вновь возрастают, без всякого лечения.
Как я могу помочь своему ребенку, как ускорить увеличение уровня нейтрофилов?
Никак. То есть, разумеется, есть препараты, увеличивающие количество нейтрофилов, но назначаются они только гематологом, и только при тех заболеваниях, которые мы с Вами выше назвали термином “гораздо реже”.
Обычная аутоиммунная доброкачественная нейтропения, или, скажем, циклическая нейтропения – не требуют лечения совсем. Лекарственная нейтропения требует только отмены лекарства, которое ее вызвало.
Но почему бы все же не назначить препарат для увеличения нейтрофилов, раз у ребенка с нейтропенией есть высокий риск бактериальных инфекций?
Лекарства – это не конфеты. Врач исходит из того, что всякое лечение – приносит вред. Если вред от лечения больше, чем вред от выжидательной тактики – лечение не назначается. Доброкачественная нейтропения – классический тому пример. Поэтому обычно мы ждем и наблюдаем, и этого достаточно, и все проходит само.
Вот если гематолог подтвердит у ребенка серьезное заболевание, проявляющееся нейтропенией, например, синдром Костманна, то специфическое лечение будет оправданным, оно будет неизбежным и пожизненным.
А помогают ли при нейтропении народные методы? Гомеопатия? Иглоукалывание?
Нет.
А что такое агранулоцитоз, и как он связан с нейтропенией?
Агранулоцитоз – это, если немного упростить, крайняя степень нейтропении. Дословно агранулоцитоз означает отсутствие, или чрезвычайно низкое содержание в периферической крови гранулоцитов.
Гранулоциты – это лейкоциты, которые при окрашивании под микроскопом имеют “гранулы” или “зернистость” при их рассмотрении. Все лейкоциты делятся на гранулоциты и агранулоциты (имеющие и не имеющие “гранулы”). К гранулоцитам относятся не только нейтрофилы, но и базофилы, и эозинофилы (см “старый” бланк анализа ОАК выше).
Агранулоцитоз ставится в том случае, если общее количество гранулоцитов в крови не превышает 100 кл/мкл (по другим источникам – 500 кл/мкл). Агранулоцитоз – опасное состояние, и обязательно требует консультации гематолога.
Мы сдали ОАК ребенку перед плановой вакцинацией, педиатр выявил нейтропению и на этом основании отложил ребенку вакцинацию. Правильно ли это?
На этот вопрос не получится ответить коротко.
Сперва отметим, что сдавать анализы перед прививками – совершенно бессмысленно и даже вредно. Как, например, вредно сдавать мочу на посев у ребенка, не имеющего симптомов. Потому что есть такая штука, как бессимптомная бактериурия, и если даже посев мочи покажет, что моча не стерильна – это не потребует лечения.
Однако выделение бактерий с мочой встревожит родителей, и у них, а иногда даже у врача, начнут “чесаться руки” дать ребенку антибиотик – что с точки зрения современной медицины совершенно бессмысленно. Поэтому в современных международных рекомендациях врачам запрещается сдавать посев мочи ребенку, не имеющему симптомов ИМВП.
Точно также и с анализами перед прививкой. Если ребенок внешне здоров, то ему незачем сдавать анализы – там не выявится ничего, что могло бы отложить иммунизацию, зато может выявиться что-то что вызовет волнение, или даже необоснованное дообследование или лечение. Поэтому сдавать анализы перед прививкой – не нужно, достаточно осмотра педиатром.
Еще один довод против сдачи анализов без показаний: анализы иногда делают неверно. И тогда они уж точно вызывают беспричинное беспокойство и необоснованное лечение.
Ну, и последнее об этом: Вам следует знать, что не существует никаких приказов, которые требовали бы сдавать какие-либо анализы, и проходить какие-либо консультации врачей (кроме педиатра) перед прививкой. Повсеместно распространенная практика “сдайте ОАК, ОАМ и консультацию невролога перед прививкой” – это или ненужная перестраховка, или местечковая необоснованная традиция, или откровенное выколачивание денег из пациента.
Теперь по сути.
С точки зрения доказательной медицины, общепризнанных современных подходов, нейтропения легкой и средней тяжести – не является поводом для откладывания иммунизации. При определенных условиях врач может отложить только введение живых вакцин, например MMR (корь + эпидпаротит + краснуха).
С точки зрения российской медицины все иначе. Бытует мнение, что нейтропения ниже 800 кл/мкл – это временное противопоказание к вакцинации. Это мнение кочует из учебника в учебник, из статьи в статью, например:
Профилактические прививки проводятся по возрасту при абсолютном числе нейтрофилов более 800 в 1 мкл (
источник
).
Вакцинация детей до года с ХДНДВ возможна при уровне нейтрофилов выше 800 клеток в 1 мкл, детей старше года – не менее 1000 клеток в 1 мкл (
источник
).
5.9. Неправомерен отказ от вакцинации ребенка без соответствующей клинической картины, у которого выявлены отклонения показателей иммунного статуса, не достигающих уровней, характерных для конкретного иммунодефицитного состояния. Нерезкое снижение уровней сывороточных иммуноглобулинов, изменения в соотношении субпопуляций лимфоцитов, снижение численности Т-клеток и т.д. закономерно возникают при различных заболеваниях и состояниях, не достигая пороговых уровней и не сопровождаясь соответствующими клиническими проявлениями. Эти состояния не должны отождествляться с иммунодефицитами, их патологическое значение не доказано, они чаще всего отражают циклические колебания весьма динамичных иммунологических параметров во время болезни и реконвалесценции.
Что тут можно сказать?
Ни для кого не секрет, что российская медицина все больше отстает от медицины развитых стран. Ни для кого не секрет, что юридически врач в России почти никак не защищен от негодующего пациента. Итогом всего этого является “хронический перестраховочный подход” наших врачей.
Если врач не привьет Вашего ребенка из-за нейтропении – это ничем ему не грозит, как минимум. А как максимум – Вы даже сочтете его отличным врачом, мол – вот другие привили бы, а этот с “индивидуальным подходом”, сразу видно что заботится о детях, не для галочки прививает. Если даже такой ребенок, скажем, заболеет коклюшем из-за того, что АКДС-вакцинация была отложена ради нейтропении – врачу ничего не будет. Он сошлется на “научные” статьи, где сказано про “ниже 800 – не прививать” и к нему ни один юрист не придерется.
А вот если врач привьет вашего ребенка, то при неудачном стечении обстоятельств, несмотря на вышеупомянутый приказ, он рискует остаться крайним. Поди докажи потом, что это не из-за прививки у ребенка развился агранулоцитоз, хотя на момент прививки нейтропения была вполне безобидной. Понимаете, перед каким выбором оказывается врач? Ну и что, по-Вашему, должно заставить его идти на риск?
Поэтому или ищите другого врача, который более смел, доверяет Вам и не станет откладывать вакцинацию “на всякий случай”. Или смиритесь, и ждите пока нейтрофилы поднимутся выше 800 клеток.
Где я могу получить более подробную информацию об этой проблеме?
Выше были приведены пара ссылок на сайт emedicine.com, они дают вполне исчерпывающую информацию, достаточную даже врачу. Помимо этого Вы можете прочесть, например, эту
статью
:
Статья на английском, поэтому хочется перевести несколько наиболее интересных абзацев для людей, не владеющих английским языком перевод:
У детей с нейтропенией (прим.перев) важно соблюдать ежедневную гигиену полости рта и регулярно обращаться к стоматологу для профилактического осмотра, особенно при хронических и длительных формах нейтопении. Это позволит избежать хронических заболеваний десен или зубной инфекции.
Важен также хороший уход за кожей и быстрая антисептическая обработка поверхностных порезов, ссадин и любых повреждений кожных покровов. Вакцинация детей с нейтропениями не только возможна, но и более актуальна, нежели у обычных детей. График вакцинации никак не изменяется, если нейтропения не связана с иммунодефицитным синдромом.
Детям, которые имеют нарушенную функцию Т- или B-лимфоцитов, не следует вводить живые или ослабленные вакцины.
Посещение детского сада или школы не противопоказано большинству детей с легкой или среднетяжелой нейтропенией, хотя контакта с явно больными детьми все же следует избегать. Дети с тяжелой степенью нейтропении или тяжелыми бактериальными инфекциями в анамнезе на фоне нейтропении – нуждаются в изоляции, дабы избежать встречи с инфекционными агентами.
…Вместо постскриптума. Завершая нашу статью, еще раз подчеркнем: если у Вашего ребенка нейтропения – не впадайте в панику. У врачей есть поговорка “редкие болезни – бывают редко”. Держите руку на пульсе, контролируйте ОАК через интервалы, которые посоветует врач, обсудите с врачом лекарства, которые принимает ребенок, и откажитесь от тех лекарств, которые врач сочтет подозрительными в плане причины нейтропении. Этого, скорее всего, будет вполне достаточно.
В практике педиатра дети раннего возраста с нейтропениями встречаются ежемесячно. При этом злокачественные причины нейтропений педиатры видят всего несколько штук за жизнь. Например, я видел пациента с синдромом Костманна один раз в жизни, а деток без всяких симптомов болезней, но с нейтропенией в ОАК – сотни.
Были детки и с 400кл/мкл, и даже с 120 кл/мкл нейтрофилов. Наблюдали, иногда – откладывали вакцинацию, восстанавливались за 2-5 месяцев и продолжали прививаться и жить как жили. Даже к гематологу не всегда направлял. Потому что чаще всего – это совершенно безобидное состояние, которое проходит само.
Автор: Бутрий Сергей Александрович
Источник
