Проявление побочных действий аминогликозидов

Побочные эффекты аминогликозидов и отравление ими
а) Ототоксичность аминогликозидов (признаки нарушения слуха из-за антибиотиков). Первым симптомом поражения улитки обычно является шум в ушах, обычно непрерывный и с высоким тоном. К моменту появления жалоб на тугоухость, вероятно, происходят существенное снижение чувствительности в высокочастотном диапазоне и повышение порога слышимости на 25—30 дБ в области низких речевых частот.
У амбулаторных пациентов обычно заметны вестибулярные нарушения, что проявляется в атаксической походке, спотыкании и потере равновесия при поворотах.
Большинство наблюдаемых случаев ототоксичности относится к хроническому типу, который принято считать практически необратимым, хотя, согласно имеющимся оценкам, вероятность улучшения составляет от 10 до 55 %. Стрептомицин в основном вестибулотоксичен, тогда как ампициллин, по-видимому, исключительно кохлеотоксичен.
б) Нервно-мышечная блокада. Все аминогликозиды способны, хотя и редко, вызывать нервно-мышечную блокаду и в результате паралич. По-видимому, это связано с нарушением поступления кальция в саркоплазму из-за подавления пресинаптического выделения ацетилхолина и блокады постсинаптических ацетилхолиновых рецепторов. К агентам, усиливающим нервно-мышечную блокаду в сочетании с аминогликозидами, относятся курареподобные средства, сукцинилхолин, магний и ботулинотоксин.
в) Факторы риска применительно к нефротоксичности аминогликозидов. К факторам риска относятся неправильный выбор аминогликозида, длительная терапия, высокая суммарная доза средства, гипотензия, гиповолемия, высокие максимальная или минимальная сывороточные концентрации лекарства и фоновая болезнь печени.
Аминогликозиды различаются по своему нефротоксичному потенциалу и в порядке его убывания обычно располагаются в такой последовательности: неомицин > гентамицин > тобрамицин > амикацин > нетилмицин > стрептомицин. К другим факторам риска относятся метаболический ацидоз, дефицит калия, гипомагниемия, повышение активности паратгормона и ожирение.
При одновременном применении с аминогликозидами аддитивное нефротоксичное действие проявляют амфотерицин В, ванкомицин, пиперациллин, клиндамицин, цисплатин, блокаторы кальциевых каналов, нестероидные противовоспалительные средства и рентгеноконтрастные вещества.
г) Факторы риска применительно к ототоксичности аминогликозидов. По снижению кохлеотоксичного потенциала эти средства можно расположить в таком порядке: неомицин > амикацин = канамицин > тобрамицин = канамицин = амикацин = неомицин > нетилмицин. По убыванию вестибулотоксичности выстраивается следующий ряд: стрептомицин > гентамицин > тобрамицин = канамицин = амикацин = неомицин > нетилмицин.
К факторам риска относятся пожилой возраст, длительная терапия, бактериемия, плохое физическое состояние, лихорадка, дисфункция почек и печени и сочетание приема аминогликозидов с другими ототоксичными агентами.
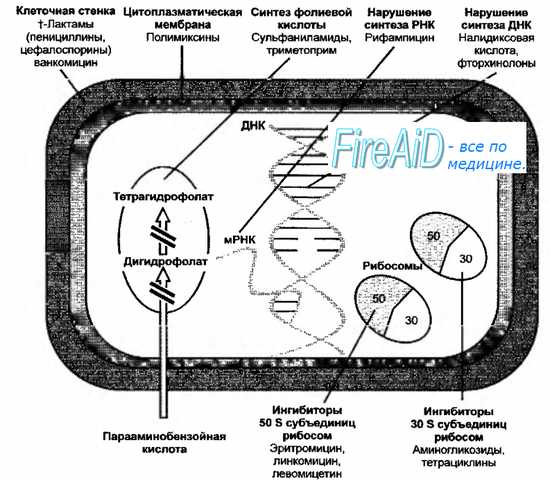
Механизмы действия противомикробных средств – их мишени
– Также рекомендуем “Отравление азтреонамом (монобактамом) и его побочные эффекты”
Оглавление темы “Отравление лекарствами”:
- Синдром Рея (Рейе) от аспирина и других салицилатов
- Лабораторная диагностика отравления аспирином и другими салицилатами
- Лечение отравления аспирином и другими салицилатами
- Схема лечение поноса и болей в животе связанных с приемом антибиотиков
- Побочные эффекты аминогликозидов и отравление ими
- Отравление азтреонамом (монобактамом) и его побочные эффекты
- Отравление имипенемом (карбапенемом) и его побочные эффекты
- Отравление цефалоспоринами и их побочные эффекты
- Отравление азитромицином, кларитромицином (макролидами) и их побочные эффекты
- Отравление эритромицином и его побочные эффекты
Источник

Аминогликозиды – это антибиотики полусинтетического или природного происхождения. Они оказывают бактерицидное действие и уничтожают чувствительные к ним патогенные микроорганизмы. Терапевтическая эффективность аминогликозидов выше, чем у бета-лактамных антибиотиков. В клинической практике их применяют в лечении тяжелых инфекций, сопровождающихся ингибированием иммунитета.
Аминогликозиды хорошо переносятся организмом, не провоцируя появление аллергии, однако они обладают высокой степенью токсичности. Аминогликозиды вызывают гибель патогенов лишь в аэробных условиях, они малоэффективны по отношению к анаэробным бактериям. Данная группа насчитывает несколько полусинтетических и около десятка природных антибиотиков, производимых из актиномицетов.
Классификация аминогликозидов
На сегодняшний день существует несколько классификаций аминогликозидных антибиотиков: по спектру антимикробной активности, по особенностям развития резистентности при длительном применении препарата, когда в процессе терапии наблюдается редукция или полное прекращение лечебного действия медикамента, по времени введения в клиническую практику.
Реклама
Одна из самых популярных классификаций предложена И.Б. Михайловым, автором учебника «Клиническая фармакология». В её основу взят спектр действия аминогликозидов и особенности возникновения сопротивляемости и устойчивости бактерий к аминогликозидам. Он выделил 4 генерации (поколения) антибактериальных препарата (далее АБП) данной группы. К антибиотикам аминогликозидам относятся:
- 1 п-ие – стрептомицин®, канамицин®, неомицин®, паромомицин®;
- 2 п-ие – гентамицин®;
- 3 п-ие – тобрамицин®, сизомицин®, амикацин®;
- 4 п-ие – изепамицин®.
По времени введения в клиническую практику и по областям применения предлагают следующую классификацию:
- препараты 1 – ой генерации. Их применяют против микобактерий из группы Mycobacterium tuberculosis complex, являющихся возбудителями туберкулёза. Лекарства первого поколения менее активны по отношению к стафилококкам и грамотрицательной флоре. В современной медицине уже практически не используются, так как устарели.
- препараты 2 – ой генерации. Представителем второй группы является гентамицин®, отличающийся высокой активностью по отношению к синегнойной палочке. Его внедрение обусловлено возникновением антибиотикорезистентных штаммов бактерий.
- препараты 3 – ей генерации. Аминогликозиды 3 поколения проявляют бактерицидную активность к Enterobacter, Klebsiella, Pseudomonas aeruginosa и Serratia
- препараты 4 – ой генерации. Изепамицин® показан в лечении нокардиоза, абсцессов головного мозга, менингитов, урологических заболеваний, гнойных инфекций и сепсиса.
Последние поколения были изобретены, когда стали известны молекулярные механизмы резистентности и обнаружены специфические энзимы, которые инактивируют антимикробный препарат.
Небольшой экскурс в историю
Стрептомицин является первым антибиотиком из группы аминогликозидов. Его вывели в 40-х годах прошлого столетия из лучистого гриба стрептомицета. Род Streptomyces является самым крупным родом, синтезирующим АБП, и его используют уже больше 50 лет в промышленном производстве антибактериальных медикаментов.
Новоявленный стрептомицин, механизм действия которого связан с угнетением синтеза белка в клетке патогена, влияет на окислительные процессы в микроорганизме и ослабляет его углеводный обмен. Антибиотики аминогликозиды – препараты, которые стали выпускаться сразу после антибиотиков пенициллинового ряда. Несколько лет спустя фармакология представила миру канамицин.
На заре эры антибиотикотерапии стрептомицин и пенициллин назначались для лечения многих инфекционных заболеваний, которые в современной медицине не считаются показаниями к назначению аминогликозидных лекарств. Бесконтрольное применение спровоцировало появление резистентных штаммов и перекрестной устойчивости. Перекрестная устойчивость – это способность микроорганизмов обладать резистентностью к нескольким антибиотическим веществам со сходным механизмом действия.
Впоследствии стрептомицин стали использовать лишь в составе специфической химиотерапии туберкулеза. Сужение терапевтического диапазона связано с его отрицательным воздействием на вестибулярный аппарат, слух и токсическим действием, проявляющимся поражением почек.
Амикацин®, относящийся к четвертому поколению, считается препаратом резерва. Он оказывает ярко выраженный эффект, однако отличается толерантностью, поэтому его назначают лишь очень небольшому проценту пациентов.
Читайте далее: Изобретение антибиотиков или история спасения человечества
Показания и область применения
Аминогликозидные антибиотики иногда назначают в случае неустановленного точно диагноза и при подозрении на смешанную этиологию. Диагноз подтверждается при успешном лечении недуга. Терапия аминогликозидами практикуется при следующих заболеваниях:
- криптогенном сепсисе;
- инфекционном поражении ткани клапанного аппарата сердца;
- менингитах, возникающих как осложнение при черепно-мозговой травме и экстренном нейрохирургическом вмешательстве;
- нейтропенической лихорадке;
- внутрибольничной пневмонии;
- инфекционном поражении почечной лоханки, чашечек и паренхимы почки (воспаление почек);
- интраабдоминальных инфекциях;
- синдроме диабетической стопы;
- воспалении костного мозга, компактной части кости, надкостницы, а также окружающих мягких тканей;
- инфекционном артрите;
- бруцеллёзе;
- воспалении роговицы;
- туберкулёзе.
Антибактериальные препараты вводят для предупреждения послеоперационных инфекционно-воспалительных осложнений. Аминогликозиды нельзя применять в лечении внебольничной пневмонии. Это обусловлено отсутствием активности антибиотиков в отношении Streptococcus pneumoniae.
Парентеральное введение препарата практикуется при внутрибольничной пневмонии. Не совсем верно назначать аминогликозиды при дизентерии и сальмонеллёзе, так как эти возбудители локализуются внутри клеток, а данная группа антибиотиков активна лишь при наличии аэробных условий внутри бактериальной клетки-мишени. Нецелесообразно применять аминогликозиды против стафилококков. Альтернативой станут менее токсичные антимикробные средства. То же самое касается инфекций мочевыводящих путей.
Из-за ярко выраженной токсичности не рекомендуется применение аминогликозидных антибиотиков для орошения воспалённых тканей брюшины и проточно-промывного дренирования.
При склонности к аллергическим реакциям эффективны лекарственные формы, содержащие в своём составе глюкокортикостероиды.
Грамотное назначение аминогликозидов должно сопровождаться:
- строгим расчётом дозировки с учётом возраста, общего состояния здоровья, хронических заболеваний, локализации инфекции и т.д.
- соблюдением режима дозирования, интервалов между приёмами препарата;
- правильным выбором пути введения;
- диагностикой концентрации фармакологического средства в крови;
- мониторингом уровня креатинина в плазме крови. Его концентрация – это важный показатель деятельности почек.
- проведением акуметрии, измеряющей остроту слуха, определяющей слуховую чувствительность к звуковым волнам различной частоты.
Читайте: Уникальные данные о совместимости антибиотиков между собой в таблицах
Реклама
Аминогликозиды: побочные эффекты и противопоказания
Возникновение побочных эффектов – это верный спутник антибиотикотерапии. Обусловлено способностью данной фармакологической группы вызывать нарушения физиологических функций организма. Столь высокий уровень токсичности становится причиной:
- снижения чувствительности слухового анализатора, посторонних звуков в ушах, ощущением заложенности;
- поражения почек, которое проявляется снижением скорости клубочковой фильтрации жидкости через нефроны (структурно-функциональная единица органа), качественным и количественным изменением мочи.
- головных болей, головокружения, расстройств моторики, или атаксии. Данные побочные эффекты проявляются особенно ярко у людей преклонного возраста.
- вялости, упадка сил, утомляемости, непроизвольных сокращений мышц, потерей чувствительности в области рта.
- нейромышечных расстройств, затрудненного дыхания вплоть до полного паралича мышц, отвечающих за этот физиологический процесс. Побочный эффект усиливается из-за совместного приёма антибиотиков с медикаментозными средствами, которые снижают тонус скелетной мускулатуры. Во время антимикробной терапии аминогликозидами нежелательно проводить переливание цитратной крови, в которую добавляют лимоннокислый натрий, предотвращающий её от свёртывания.
Читайте далее: Что делать, если тошнит от антибиотиков, как избежать диспепсию
Повышенная чувствительность и склонность к аллергическим реакциям в анамнезе являются противопоказаниям для приёма всех препаратов данной группы. Это связано с возможной перекрёстной гиперчувствительностью.
Системное использование аминогликозидов ограничивается следующими патологиями:
- обезвоживанием организма;
- тяжёлой почечной недостаточностью, сопряжённой с аутоинтоксикацией и повышенным содержанием в крови азотистых продуктов обмена;
- поражением преддверно-улиткового нерва;
- миастенией;
- болезнью Паркинсона.
Лечение аминогликозидами новорождённых, недоношенных детей и пожилых людей не практикуется.
Аминогликозиды в таблетках считаются менее эффективными, чем в ампулах. Это связано с тем, что инъекционные формы обладают большей биодоступностью.
Основным преимуществом аминогликозидов является то, что их клиническая эффективность зависит не от поддержания постоянной концентрации, а от максимальной концентрации, поэтому их достаточно вводить один раз в день.
Период беременности и лактация
Аминогликозиды – это мощные антимикробные препараты, влияние которых на плод до конца не изучено. Известно, что они преодолевают плацентарный барьер, оказывают нефротоксическое действие и в некоторых случаях подвергаются метаболическим превращениям в органах и тканях плода.
Концентрация антибиотиков в околоплодных водах и пуповинной крови может достигать критических показателей. Стрептомицин настолько агрессивен, что иногда его приём оборачивается полной двусторонней врождённой глухотой. Применение аминогликозидов в период вынашивания ребёнка оправдано лишь при сопоставлении всех рисков и по витальным показаниям.
Препараты аминогликозидного ряда попадают в грудное молоко. Американский педиатр Джек Ньюмен в своей работе «Мифы о грудном вскармливании» утверждает, что в женское молоко проникает десять процентов от объёма средства, принятого матерью. Он полагает, что столь минимальные дозы не несут угрозы жизнь и здоровью будущего малыша. Однако педиатры настоятельно рекомендуют отказаться от лечения антибиотиками во время грудного вскармливания во избежание осложнений.
Читайте далее: Будущее уже наступило — список новейших антибиотиков широкого спектра действия
На нашем сайте Вы можете познакомиться с большинством групп антибиотиков, полными списками входящих в них препаратов, классификациями, историей и прочей важной информацией. Для этого создан раздел «Классификация» в верхнем меню сайта.
Реклама
Источник
Автор: врач-клиническй фармаколог Трубачева Е.С.
Аминогликозиды являются одними из самых часто применяющихся препаратов в клинической практике. Причем часто это использование ничем не обосновано. Примером классической ошибки использования этой группы препаратов является назначение их при бронхолегочной патологии, так как активность против пневмококков крайне низкая, так же как и концентрация препаратов в бронхо-легочном секрете. Поэтому аминогликозиды требуют отдельного и очень пристального рассмотрения, так как:
Особенностями этой группы являются:
- Аминогликозиды обладают более мощным чем бета-лактамы бактерицидным действием, которое развивается более быстро.
- Антибактериальный эффект связан с нарушением синтеза белка на рибосомах.
- Степень бактерицидного действия зависит от их концентрации в сыворотке крови, т.е. это концентрационно-зависимые препараты. Чем выше концентрация, тем мощнее антибактериальный эффект.
- Значительно большая токсичность чем у бета-лактамы, но они редко вызывают аллергические реакции. Пациент с аллергической реакцией на аминогликозиды встречается настолько редко, что это можно считать казуистикой.
- Все аминогликозиды следует использовать исключительно и только против грамотрицательной флоры.
- Обладают общими побочными эффектами, такими как ото- и нефротоксичность.
Несколько слов о классификации.
Аминогликозиды разделены на 3 поколения исходя из их микробиологической активности и способности преодолевать приобретенную лекарственную устойчивость.
Первое поколение:
- Стрептомицин
- Неомицин
- Канамицин
Второе поколение:
- Гентамицин
- Тобрамицин
- Нетилмицин
Третье поколение:
- Амикацин
Основное клиническое значение аминогликозиды имеют в терапии:
- Нозокомиальных инфекций, вызванных аэробными грамотрицательными бактериями
- Инфекционного энодокардита
- Стрептомицин используется только при лечении туберкулеза и некоторых зоонозов
- Неомицин – самый токсичный аминогликозид и поэтому используется исключительно местно.
К достоинствам аминогликозидов относятся:
- Активность против синегнойной инфекции!
- Постантибиотический эффект в отношении грамотрицательных возбудителей
- Отсутствие инокулюм-эффекта (ослабление антимикробного действия в условиях высокой микробной обсемененности)
- Зависимость действия от концентрации в крови – управляемая терапия
- Синергизм с бета-лактамами
- Редкие случаи аллергии или идиосинкразии
- Возможность применения у больных с аллергией на бета-лактамы
Несколько слов о значении синергизма. Классическим примером использования данного явления является совместное назначение ампициллина с гентамицином и, традиционно, на это явление возлагаются большие надежды, что является не совсем обоснованным, так как является исключительно вероятностным, но совершенно не обязательным, так как многие даже внебольничные (или «дикие») возбудители, приобрели резистентность как к первому, так и к второму препарату.
К общим недостаткам аминогликозидов относятся:
- Высокая вариабельность фармакокинетики
- Слабое проникновение в мокроту, желчь, ликвор, внутренние среды глаза
- Снижение активности при гипоксии и ацидозе
- Высокая ото- и нефротоксичность
Кроме того следует помнить о том, что:
- Не надо лечить внебольничные пневмонии аминогликозидами. Основной возбудителем пневмонии является пневмококк, который к ним устойчив от природы. И подобная терапия является грубейшей ошибкой.
- Стрептококки, включая зеленящий, также малочувствительны к этой группе, но здесь можно использовать свойство выраженного синергизма между аминогликозидами и бета-лактамами. Главное не смешивать эти в одном шприцу
- Не смотря на то, что сальмонеллы и шигеллы in vitro чувствительны к агликозидам, для лечение шигеллеза и сальмонеллеза их применять нельзя, т.к. препараты плохо проникают внутрь клеток человека, где и локализуются эти возбудители. А потому, чтобы избежать путаницы данные микроорганизмы не следует тестировать на чувствительность к аминогликозидам вообще
Для лучшего понимания этой группы следует сказать несколько слов о фармакокинетике препаратов, чтобы внести ясность в показания для использования.
1. Пути введения
- Аминогликозиды лучше всего вводить в/м, так как после этого введения максимальная концентрация достигается через 30-60 мин. А при приеме внутрь или ректальном введении всасывается менее 1% препаратов.
- Аминогликозиды хорошо всасываются с ожоговой и раневой поверхности – поэтому применять их нужно крайне осторожно, на очень ограниченных участках и в очень малых количествах из-за риска побочных эффектов
- Кроме того аминогликозиды способны абсорбироваться из брюшной, плевральной и суставной поверхностей – отсюда такой вид введений чреват развитием токсического действия…
Отсюда получаем однозначный вывод – нельзя проводить никаких экспериментов – эту группу препаратов вводим строго в/м или если это местные формы, то используем их очень осторожно.
2. По сравнению с бета-лактамами а/гликозиды хуже проходят через тканевые барьеры:
- Препараты плохо проходят через ГЭБ и ГОБ, в желчь.
- Концентрация в желчи составляет 30%, в ликворе на фоне воспаления 25% от концентрации в сыворотке крови.
- В бронхиальном секрете опять же нет высоких концентраций…
И это при том, что бактерицидное действие этой группы строго концентрационно-зависимое! А значит использование их при лечении инфекций в вышеуказанных областях приведет к неэффективности антибактериальной терапии.
3. Наибольшие концентрации, превышающие сывороточные уровни, создаются:
- в тканях почек,
- перилимфе и эндолимфе внутреннего уха.
Пиковые концентрации в моче в 25-100 раз превышают концентрации в крови и отмечаются через час после введения. Выведение из кортикального слоя почек и жидкостей внутреннего уха происходит очень медленнее и период полувыведения составляет 30-100 часов! Поэтому небольшие концентрации а/гликозидов могут наблюдаться в моче до 10-20 дней после последнего введения. Кроме того, при воспалении может отмечаться накопление препаратов в полостях суставов, плевры, перикарда и брюшины!
4. Аминогликозиды не метаболизируются в печени и выводятся почками в неизмененном состоянии путем клубочковой фильтрации. При нормальной функции почек Т1/2 составляет 1,3-3,5 часа, а вот при почечной недостаточности увеличивается в 30-40 раз!… При лихорадке же наоборот укорачиваться.
Как уже стало понятно амигликозиды более токсичны, чем бета-лактамы и всегда, применяя их, мы должны помнить о риске ото- и нефротоксичности, а также о риске нервно-мышечной блокады.
Факторы риска нежелательных лекарственных реакций (НЛР) делятся на лекарственные и нелекарственные.
К лекарственным относятся:
- Использование высоких доз аминогликозидов
- Длительное применение (более 7-10 дней)
- Короткий интервал между курсами аминогликозидов
- Короткий интервал между курсами аминогликозидов
- Неконтролируемое введение в брюшную или плевральную полость
- Сопутствующее применениедругих ототоксичных или нефротоксичных препаратов
- Сопутствующее или предшествующее введение миорелаксантов
Нелекарственные включают:
- Пожилой возраст
- Гипокалиемию
- Гипотензию
- Септический шок
- Дегидротацию
- Анемию
- Заболевание почек
- Вестибулопатию
- Ботулизм
- Миастению
- Паркинсонизм
Ототоксичность может проявляться в виде вестибуло- и/или кохлеатоксичности и развивается в следствие повреждения 7 пары ЧМН
Нефротоксичность (при применении аминогликозидов более 7 дней встречается у четверти пациентов) проявляется в виде поражения эпителия проксимальных канальцев вплоть до тубулярного некроза и проявляется замедлением клубочковой фильтрации с формированием неолигурической почечной недостаточности.
Нефротоксичность обратима и чаще всего отмечается при применении гента- и неомицина.
Меры контроля НЛР являются:
- Повторные клинические анализы мочи
- Определение клиренса креатинина каждые 3 дня (при снижении показателя на 50% – отмена препарата)
Меры профилактики НЛР следующие:
- не превышать максимальные суточные дозы
- контролировать функцию почек до назначения аминогликозидов и затем каждые 2-3 дня, путем расчета клиренса креатинина
- максимальная продолжительность терапии 7 дней (исключение, когда польза превышает потенциальный риск: бак эндокардит – 14, и туберкулез – 2 месяца)
- нельзя назначать одновременно 2 аминогликозида, или заменять один другим после 7-ми дневного курса лечения
- повторный курс может быть не ранее чем через 4-6 недель (когда препарат уж окончательно будет выведен из организма)
- контролировать слух и вестибулярный аппарат.
Когда же мы можем применять аминогликозиды?
Показаниями к назначению являются:
1. Тяжелые инфекции различной локализации (2-е и 3-е поколение в сочетании с бета-лактамами, гликопептидами или антианаэробными, в зависимости от предполагаемых возбудителей):
- Нозокомиальная пневмония (включая вентилятор-ассоциированную)
- Пиелонефрит
- Интраабдоминальные инфекции
- Инфекции органов малого таза
- Диабетическая стопа
- Послеоперационный или посттравматический остеомиелит
- Послеоперационный или посттравматический менингит
- Сепсис
2. Инфекционный эндокардит
3. Бактериальные зоонозы
4. Туберкулез
5. Деконтаминация кишечника
6. Местное применение – дерматология, офтальмология, оториноларингология
А для того, чтобы максимально избежать вышеописанных побочных реакций необходимо использовать следующие правила дозирования аминогликозидов:
1. Расчет должен проводится строго на килограмм массы тела и детям и взрослым! Самые распространенные препараты используются в следующих дозировках:
- Амикацин – 15-20 мг/кг/сут
- Гентамицин – 3-5 мг/кг/сут
2. Дозу можно ввести либо в два либо в одно введение, но лучше это сделать в одно введение, потому что:
- Гарантированно высокая максимальная концентрация обеспечит максимальный эффект (бактерицидное действие относится к концентрационно-зависимым)
- Меньшая или одинаковая токсичность
- Более удобно и для больного, и для персонала
- Более экономично
3. При превышении идеальной массы тела на 25% и более дозу нужно снижать на 25% (так как препараты не накапливаются в жировой ткани, а распределяются в сосудистом русле и внеклеточной жидкости)
А при истощении – увеличивать на 25%
4. У пожилых дозу необходимо снижать, так как у них имеется возрастное снижение клубочковой фильтрации
5. И в зависимости от функции почек также изменяется и дозирование:
- Сначала мы рассчитаем клиренс эндогенного креатинина (КК) до введения по формуле:
для мужчин:
KK =
[140 – возраст (лет)] x масса тела (кг)
Креатинин сыворотки (мкмоль/л) x 0,8
для женщин:
KK =
[140 – возраст (лет)] x масса тела (кг) х 0,85
Креатинин сыворотки (мкмоль/л) x 0,8
- Затем повторяем эту процедуру через 2-3 дня после введения.
- Если КК падает на 25% – это говорит о нефротоксическом действии, если на 50% – препарат нужно немедленно отменять.
Уважаемые коллеги! Даная статья носила исключительно обзорный характер. Более подробно о самой группе, ее побочных действиях и правилах дозирования Вы можете ознакомиться по следующим ссылкам:
Источник
