Противопоказанием к аппендэктомии при остром аппендиците является
1. Острый аппендицит- это воспаление:
- 1. желчного пузыря;
- 2. подвздошной кишки;
- 3. дивертикуля Меккеля;
- 4. червеобразного отростка;
- 5. слепой кишки.
2. На прием к хирургу обратился больной с внезапными болями в животе. Больной отмечает, что боли начались в эпигастрии, затем через некоторое время спустились в правую подвздошную область. Какое заболевание следует заподозрить у больного?
- 1. острый холецистит;
- 2. перфоративная язва желудка;
- 3. острый аппендицит;
- 4. почечная колика;
- 5. кишечная непроходимость.
3. При обследовании больного в амбулатории хирург выявил ряд симптомов. Какие из них не характерны для гангренозной формы аппендицита?
- 1. усиление болей;
- 2. ослабление болей;
- 3. выраженная тахикардия;
- 4. повышение температуры тела;
- 5. положительный симптом Щеткина_ блюмберга.
4. Развитие патологического процесса при остром аппендиците начинается:
- 1. с серозного покрова червеобразного отростка;
- 2. со слизистой червеобразного отростка;
- 3. с мышечного слоя червеобразного отростка;
- 4. с купола слепой кишки;
- 5. с терминального отдела тонкой кишки.
5. Основной симптом, позволяющий диагностировать тазовое расположение червеобразного отростка:
- 1. симптом Щеткина-Блюмберга;
- 2. симптом Ровзинга;
- 3. ректальное исследование;
- 4. напряжение мышц в правой подвздошной области;
- 5. симптом Кохера-Волковича.
6. Какие исследования имеют наибольшее значение в дифференциальной диагностике острого аппендицита и острых гинекологических заболеваний:
- 1. определение симптома Ровзинга;
- 2. клинический анализ крови;
- 3. вагинальное исследование;
- 4. пункция заднего свода влагалища;
- 5. гинекологический анамнез.
7. Какие из приведенных симптомов соответствуют клинической картине острого аппендицита:
- 1. боль в эпигастрии,постепенно перемещающаяся в правую подвздошную область;
- 2. исчезновение печеночной тупости;
- 3. болезненность живота,максимально выраженная в точке Мак-Бурнея;
- 4. вздутие живота;
- 5. тенезмы;
8. При лечении аппендикулярного инфильтрата нецелесообразно применение:
- 1. физиотерапевтического лечения;
- 2. антибиотиков;
- 3. стационарного лечения;
- 4. блокада по Роману;
- 5. щадящей диеты.
9. Какой из нижеперечисленных приемов необязателен для диагностики острого аппендицита:
- 1. пальпация передней брюшной стенки;
- 2. клинический анализ крови;
- 3. пальцевое ректальное исследование;
- 4. ирригоскопия;
- 5. влагалищное исследование.
10. Основным симптомом острого аппендицита является:
- 1. симптом Щеткина-Блюмберга;
- 2. симптом Ровзинга;
- 3. напряжение мышц и локальная болезненность в правой подвздошной области;
- 4. симптом Ситковского;
- 5. симптом Образцова.
11. Абсцесс Дугласова пространства после аппендэктомии характеризуется следующими главными признаками:
- 1. гектической температурой;
- 2. болями в глубине таза и тенезмами;
- 3. ограничением подвижности диафрагмы;
- 4. нависанием стенок влагалища или передней стенки прямой кишки;
- 5. напряжением мышц передней брюшной стенки.
12. Экстренная аппендэктомия не показана при:
- 1. остром катаральном аппендиците;
- 2. остром аппендиците во второй половине беременности;
- 3. первом приступе острого аппендицита;
- 4. неясном диагнозе острого аппендицита у пожилых людей с тяжелыми сопутствующими заболеваниями;
- 5. остром аппендиците у детей.
13. Симптомами абсцедирующего аппендикулярного инфильтрата являются все, кроме:
- 1. субфебрильной температуры;
- 2. кишечного кровотечения;
- 3. длительности заболевания 3-5 суток;
- 4. повышения числа лейкоцитов в крови;
- 5. пальпируемого болезненного опухолевидного образования в правой подвздошной области.
14. У больного после аппендэктомии на 5 сутки на фоне уменьшения локальной болезненности произошло ухудшение общего состояния:повышение температуры тела, гектические размахи ее, повышение количества лейкоцитов в крови со сдвигом лейкоформулы влево.В глубине таза появились умеренные боли,преходящие дизурические расстройства, тенезмы.С какого дополнительного метода исследования вы начнете выявление причины описанной выше картины?
- 1. ирригоскопии;
- 2. повторных анализов крови и мочи;
- 3. пальцевого исследования прямой кишки;
- 4. ректороманоскопии;
- 5. диагностической релапаротомии.
15. Что служит противопоказанием для оперативного лечения по поводу острого аппендицита:
- 1. беременность 35-36 недель;
- 2. старческий возраст;
- 3. аппендикулярный инфильтрат без признаков абсцедирования;
- 4. гипертонический криз;
- 5. недавно перенесенный инфаркт миокарда.
16. При каком из ниже перечисленных заболеваний отмечается острая «кинжальная» боль в эпигастрии:
- 1. острый аппендицит
- 2. острый холецистит
- 3. острый панкреатит
- 4. острая кишечная непроходимость
- 5. перфоративная язва желудка
17. Определите триаду основных симптомов, характерных для острого аппендицита:
- 1. боль в правой подвздошной области;
- 2. болезненность в правой подвздошной области;
- 3. мышечный дефанс в правой подвздошной области;
- 4. положительный симптом Ортнера;
- 5. положительный симптом Щеткина- Блюмберга.
18. С помощью каких методов исследования можно доказать наличие абсцесса дугласова пространства:
- 1. обзорная рентгенография брюшной полости
- 2. мануальные исследование живота
- 3. пальцевое исследование per-rectum
- 4. ирригоскоия
- 5. ректороманоскопия
19. Чем обусловлено утверждение о том, что больных с аппендикулярным
инфильтратом необходимо лечить консервативно:
- 1. лечение консервативное, так как операция чревата генерализацией
гнойно-воспалительного процесса на соседние органы - 2. в условиях инфильтрата происходит надежное отграничение червеобразного
отростка, а операция связана с риском повреждения полых органов - 3. утверждение неверно, больных с инфильтратом необходимо оперировать
- 4. лечение консервативное,так как в условиях инфильтрата происходит
расплавление червеобразного отростка и самовыздоровление - 5. лечение консервативное ввиду тяжести состояния больного и высокого
риска операции.
20. Что наиболее опасно применять при подозрении на острый аппендицит:
- 1. пузырь со льдом на живот;
- 2. антибиотики;
- 3. промывание желудка;
- 4. слабительное или клизму;
- 5. экстренную лапаротомию.
21. После типичной аппендэктомии по поводу острого катарального аппендицита больному без сопутствующих заболеваний в послеоперационном периоде назначают:
- 1. антибиотики;
- 2. анальгетики;
- 3. сульфаниламиды;
- 4. наркотические препараты;
- 5. слабительные.
22. Острый аппендицит у детей отличается по своей клинике от типичной картины:
- 1. локальной болезненностью в правой подвздошной области;
- 2. более быстрым развитием разлитого перитонита;
- 3. более выраженным лейкоцитозом;
- 4. выраженной интоксикацией;
- 5. более резким напряжением мышц в правой подвздошной области.
23. Причиной нагноения раны после аппендэктомии является:
- 1. пожилой возраст больного;
- 2. инфицирование раны в ходе операции;
- 3. наличие в анамнезе перенесенный инфаркт миокарда;
- 4. рак слепой кишки;
- 5. все верно.
24. Наиболее рациональный метод обработки культи червеобразного отростка у взрослых:
- 1. перевязка шелковой лигатурой с погружением культи;
- 2. погружение неперевязанной культи;
- 3. перевязка шелковой лигатурой без погружения культи;
- 4. перевязка кетгутовой лигатурой с погружением культи;
- 5. перевязка кетгутовой лигатурой без погружения культи.
25. Меккелев дивертикул является элементом:
- 1. подвздошной кишки;
- 2. 12-ти перстной кишки;
- 3. представляет собой выпячивание желчных ходов;
- 4. часто возникает после аппендэктомии;
- 5. восходящей кишки.
26. Какие симптомы характерны для гангренозной формы острого аппендицита:
- 1. доскообразный живот;
- 2. уменьшение болевых ощущений;
- 3. внезапное усиление болей в правой подвздошной области;
- 4. тахиаритмия;
- 5. положительный симптом Щеткина- Блюмберга в правой подвздошной области.
27. Введение тампона в правую подвздошную ямку после аппендэктомии показано при:
- 1. гангрене червеобразного отростка;
- 2. ретроцекальном расположении червеобразного отростка;
- 3. капиллярном кровотечении из тканей в зоне червеобразного отростка;
- 4. подозрении на отрыв верхушки отростка при ретроградном его удалении;
- 5. при выпадении каловых камней во время выделения червеобразного отростка.
28. При осложнении острого аппендицита аппендикулярным инфильтратом показано консервативное лечение, потому что:
- 1. возможно самоизлечение;
- 2. возможно рассасывание инфильтрата;
- 3. при попытке произвести аппендэктомию возможна перфорация подвздошной кишки;
- 4. после рассасывания инфильтрата развивается легкая форма заболевания- хронический аппендицит;
- 5. при попытке выделить червеобразный отросток из инфильтрата может развиться перитонит.
29. При дифференциальной диагностике поддиафрагмального абсцесса с правосторонней нижнедолевой пневмонией наиболее важными признаками абсцесса являются:
- 1. ограничение подвижности правого купола диафрагмы при рентгеноскопии грудной клетки
- 2. наличие надпеченочного уровня жидкости при обзорной рентгенографии брюшной полости;
- 3. получение гноя при пункции плевральной полости;
- 4. ]получение гноя при пункции поддиафрагмального пространства;
- 5. затемнение нижней доли правого легкого при рентгеноскопии грудной клетки.
30. Развитие пилефлебита наиболее вероятно при одной из следующих форм острого аппендицита:
- 1. аппендикулярной колике;
- 2. катаральном аппендиците;
- 3. флегмонозном аппендиците, протекающим с воспалением брыжейки червеобразного отростка;
- 4. первичном гангренозном аппендиците.
- 5. все ответы верны.
31. После аппендэктомии по поводу острого катарального аппендицита без
сопутствующих заболеваний и осложнений в первые дни после операции
назначают:
- 1. антибиотики;
- 2. анальгетики;
- 3. сульфаниламиды;
- 4. слабительные;
- 5. дезагреганты.
32. Выделите симптом аппендицита:
- 1. Ортнера;
- 2. Кохера;
- 3. Курвуазье;
- 4. Менделя;
- 5. Мейо-Робсона.
33. Какой оперативный доступ следует производить при типичной
аппендэктомии:
- 1. нижняя срединная лапаротомия;
- 2. разрез Волковича-Дьяконова;
- 3. средняя срединная лапаротомия;
- 4. разрез по Пирогову;
- 5. правосторонний параректальный разрез.
34. Какой орган брюшной полости не вовлекается в аппендикулярный
инфильтрат при тазовом расположении отростка:
- 1. слепая кишка;
- 2. селезенка;
- 3. сальник;
- 4. мочевой пузырь;
- 5. петли подвздошной кишки.
35. Какое осложнение после аппендэктомии может случиться в
первые часы после операции:
- 1. нагноение подкожной клетчатки
- 2. инфильтрат брюшной полости
- 3. кровотечение из аппендикулярной артерии
- 4. острая спаечная кишечная непроходимость,
- 5. кишечный свищ
36. Противопоказанием к аппендэктомии при остром аппендиците с местным
перитонитом является:
- 1. беременность 36-38 недель;
- 2. непереносимость новокаина;
- 3. нарушения свертываемости крови;
- 4. сахарный диабет;
- 5. противопоказаний нет.
37. Какой из перечисленных диагностических приемов НЕ обязателен для
постановки диагноза острого аппендицита:
- 1. пальпация живота;
- 2. пальцевое ректальное исследование;
- 3. влагалищное исследование;
- 4. клинический анализ крови;
- 5. УЗИ брюшной полости.
38. У больного П. на 6-й день после аппендэктомии по поводу
гангренозного аппендицита повысилась температура тела, появились
озноб, боли внизу живота, тенезмы, боли в конце мочеиспускания,
Л-14,1х10 59 0/л. Какое осложнение может быть у больного:
- 1. правосторонняя плевропневмония;
- 2. поддиафрагмальный абсцесс;
- 3. межкишечный абсцесс;
- 4. абсцесс дугласового пространства;
- 5. абсцесс забрюшинного пространства.
39. К вам поступил больной с аппендикулярным инфильтратом без признаков абсцедирования. Комплекс каких консервативных мероприятий наиболее целесообразен у данного больного в первые 3 дня:
- 1. холод на живот;
- 2. антибиотикотерапия;
- 3. местно УФО или УВЧ;
- 4. тепло на правую подвздошную область;
- 5. парентеральное применение протеолитических ферментов.
40. Для дифференциальной диагностики острого аппендицита и правосторонней почечной колики вы предпримете:
- 1. введение спазмолитиков;
- 2. введение наркотиков;
- 3. срочное исследование мочи;
- 4. хромоцистоскопию;
- 5. ангиографию почечных артерий.
41. У больного 18 лет на 7-ые сутки после операции аппендэктомии развился абсцесс малого таза. Что вы предпримете:
- 1. массивную антибиотикотерапию;
- 2. вскроете абсцесс нижне-срединным доступом и дренируете малый таз;
- 3. вскроете абсцесс через правую подвздошную область;
- 4. дренируете абсцесс через переднюю стенку прямой кишки;
- 5. вскроете абсцесс правосторонним внебрюшинным доступом.
42. У больного 40 лет на 2–ые сутки после операции аппендэктомии, произведенной по поводу гангренозного аппендицита, развился парез кишечника, озноб, стали беспокоить боли в правой половине живота, увеличилась печень и появилась желтуха. Симптомов раздражения брюшины не отмечено. О развитии какого осложнения острого аппендицита в первую очередь можно подумать:
- 1. перитонит;
- 2. поддиафрагмальный абсцесс;
- 3. межкишечный абсцесс;
- 4. пилефлебит;
- 5. подпеченочный абсцесс.
43. Флегмона забрюшинного пространства как осложнение острого аппендицита развивается при:
- 1. переднем подпеченочном расположении червеобразного отростка;
- 2. местном перитоните в правой подвздошной области;
- 3. ретроперитонеальном расположении червеобразного отростка;
- 4. медиальном расположении червеобразного отростка;
- 5. расположении червеобразного отростка латерально от слепой кишки.
44. Вы должны оперировать больного с типичной картиной острого аппендицита. Каким оперативным доступом целесообразно произвести аппендэктомию в данном случае:
- 1. нижнее-срединная лапаротомия;
- 2. разрез Волковича-Дьяконова;
- 3. правосторонний параректальный доступ;
- 4. поперечная лапаротомия над лоном;
- 5. правосторонний трансректальный доступ.
45. Первично-гангренозный аппендицит развивается вследствие:
- 1. массивного спаечного процесса в брюшной полости;
- 2. ретроцекального расположения червеобразного отростка;
- 3. нарушение реологических свойств крови;
- 4. тромбоза артерии червеобразного отростка;
- 5. снижение реактивности организма больного.
46. В лечении разлитого перитонита аппендикулярного происхождения основное значение имеет:
- 1. устранение источника перитонита;
- 2. антибактериальная терапия;
- 3. коррекция вводно-электролитных нарушений;
- 4. санация брюшной полости;
- 5. все ответы верны.
47. Для диагностики острого аппендицита используют все методы, кроме:
- 1. лапароскопии;
- 2. клинического анализа крови;
- 3. ректального исследования;
- 4. ирригоскопия;
- 5. влагалищного исследования.
48. Для дифференциальной диагностики между нижнедолевой правосторонней пневмонией и острым аппендицитом следует использовать все, кроме:
- 1. аускультации органов дыхания;
- 2. лапароскопии;
- 3. рентгеноскопии органов грудной клетки;
- 4. клинического анализа крови;
- 5. колоноскопии.
49. Особенностями клиники острого аппендицита у пожилых людей является:
- 1. возможность развития первично-гангренозной формы;
- 2. слабая выраженность болевого синдрома;
- 3. неукротимая рвота;
- 4. гектическая лихорадка;
- 5. слабая выраженность симптомов раздражения брюшины.
50. Характерными особенностями острого аппендицита у детей являются:
- 1. превалирование общих симптомов над местными;
- 2. быстрое развитие деструктивных форм;
- 3. 3.кровянистые выделения из прямой кишки;
- 4. выраженные диспептические явления;
- 5. 5.быстрое развитие аппендикулярного инфильтрата.
Источник
Показания, этапы и техника операции при аппендиците
а) Показания для аппендэктомии:
– Плановые/абсолютные показания: клинически несомненная болезненность в правом нижнем отделе живота, воспроизводимая в сомнительных случаях при осмотре через короткие промежутки времени (то есть, каждые несколько часов).
– Противопоказания: нет.
– Альтернативные вмешательства: лапароскопическая операция.
б) Предоперационная подготовка. Предоперационные исследования: ультразвуковое исследование, лабораторные исследования и гинекологическое обследование носят дополнительный характер и служат, главным образом, для исключения других заболеваний.
в) Специфические риски, информированное согласие пациента:
– Лапаротомия – единственно верная операция, чтобы доказать или исключить острый аппендицит при наличии соответствующих симптомов
– Несостоятельность культи червеобразного отростка (менее 2% случаев) с формированием свища или перитонитом
– Наличие болезни Крона или дивертикула Меккеля
– Формирование абсцесса (внутрибрюшной, менее 5% случаев)
– Кишечная непроходимость от спаечного тяжа (менее 4% случаев)
– Повреждение подвздошно-пахового нерва
– Раневая инфекция (до 30% в случае флегмонозного гнойного воспаления)
– Летальность от 0,2% (неосложненный аппендицит) до 10% случаев (перфорация, перитонит)
г) Обезболивание. Общее обезболивание (интубация) (в развитых странах), местная анестезия (в странах третьего мира).
д) Положение пациента. Лежа на спине.
е) Оперативный доступ при аппендиците. Классический разрез по Мак-Бернею, трансректальный или околосрединный доступ, иногда также нижнесрединная лапаротомия.
ж) Этапы операции:
– Доступ
– Рассечение апоневроза наружной косой мышцы
– Разделение мышцы
– Разрез брюшины
– Мобилизация купола слепой кишки
– Выведение купола слепой кишки в рану
– Анатомия червеобразного отростка
– Скелетизация червеобразного отростка
– Раздавливание основания отростка
– Перевязка и удаление – Погружение культи отростка
– Шов брюшины
– Шов мышцы
– Шов апоневроза наружной косой мышцы
– Ретроцекальное расположение отростка
– Отводящие швы
– Антеградная аппендэктомия
– Мобилизация восходящей ободочной кишки
– Выведение ретроцекального отростка вперед
з) Анатомические особенности, серьезные риски, оперативные приемы:
– Диагноз – клинический; отрицательные данные ультразвукового исследования и нормальные лабораторные показатели не исключают острого аппендицита!
– У очень молодых, очень старых пациентов и людей с выраженным ожирением симптомы часто стерты, даже при обширном воспалении.
– Всегда выполняйте разрез ниже линии, соединяющей две передневерхние ости подвздошных костей.
– Немного наклонный разрез обеспечивает лучшую экспозицию в случаях атипичного расположения отростка путем продления разреза криволинейным образом латерально и краниально, с соответствующим разделением внутренней косой мышцы; также возможно медиальное продление разреза с включением влагалища прямой мышцы.
– Ход подвздошно-пахового нерва – по внутренней косой мышце.
– Положение червеобразного отростка чрезвычайно изменчиво; симптомы часто стерты, особенно при ретроцекальном расположении.
– Тении – ориентиры для поиска червеобразного отростка.
– В сомнительных случаях, особенно у женщин, желательно начинать с лапароскопии и только затем выполнять лапароскопическую аппендэктомию.
– Невоспаленный отросток потребует дальнейшей ревизии брюшной полости: брыжеечные лимфатические узлы, терминальный отдел подвздошной кишки, дивертикул Меккеля, яичники и маточные трубы.
– При гангренозном аппендиците кисетный шов должен быть наложен на интактную стену толстой кишки.
– В случаях, когда червеобразный отросток распался в полости абсцесса и не определяется, а также при значительном воспалении стенки толстой кишки достаточно интенсивного дренирования области абсцесса.
– Если стенка толстой кишки очень отечна, будет достаточно простой перевязки культи отростка без ее инвертирования кисетным швом.
– После аппендэктомии при флегмонозном или гангренозном червеобразном отростке, исследование тонкой кишки не предпринимается из-за риска распространения бактерий по брюшной полости.
и) Меры при специфических осложнениях. Абсцесс: повторная операция и адекватный дренаж, возможно пальцевое определение положения абсцесса в кармане Дугласа с последующим трансректальным дренированием.
к) Послеоперационный уход после удаления аппендикса:
– Медицинский уход: удалите назогастральный зонд на 1-й день; антибиотикотерапия, начатая интраоперационно при перфоративном аппендиците, должна быть продолжена. Удалите дренаж на 2-4 день.
– Возобновление питания: разрешите небольшие глотки жидкости вечером 1-го дня, твердая пища – со 2-3-го дня.
– Функция кишечника: возможны клизмы небольшого объема или пероральный прием легкого слабительного средства.
– Активизация: сразу же.
– Период нетрудоспособности: 1-2 недели.
л) Этапы и техника операции при аппендиците:
1. Доступ
2. Рассечение апоневроза наружной косой мышцы
3. Разделение мышцы
4. Разрез брюшины
5. Мобилизация купола слепой кишки
6. Выведение купола слепой кишки в рану
7. Анатомия червеобразного отростка
8. Скелетизация червеобразного отростка
9. Раздавливание основания отростка
10. Перевязка и удаление
11. Погружение культи отростка
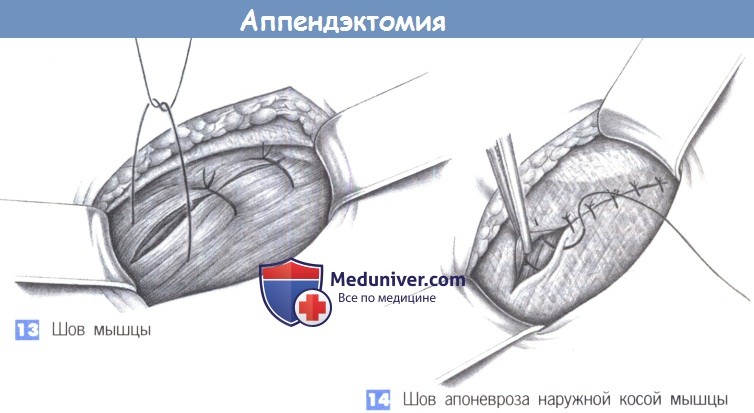
12. Шов брюшины
13. Шов мышцы
14. Шов апоневроза наружной косой мышцы
15. Ретроцекальное расположение отростка
16. Отводящие швы
17. Антеградная аппендэктомия
18. Мобилизация восходящей ободочной кишки
19. Выведение ретроцекального отростка вперед
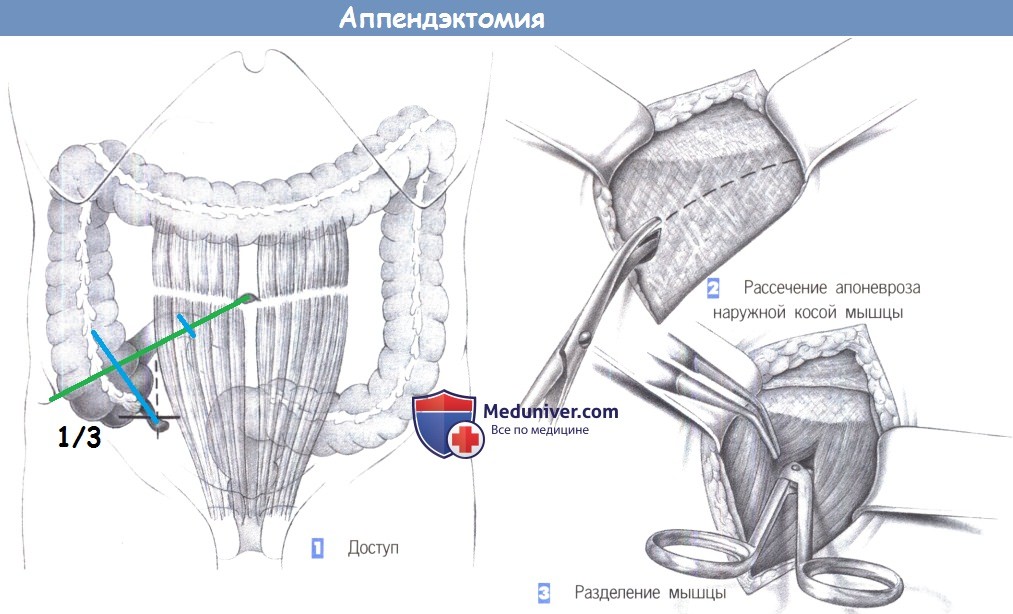
1. Доступ. Выполняется горизонтальный разрез кожи по направлению кожных линий, немного выше линии оволосения над лоном. Линия разреза должна проходить ниже линии, соединяющей передневерхнюю подвздошную ость и пупок. Альтернативный околосрединный разрез дает плохой косметический результат.
2. Рассечение апоневроза наружной косой мышцы. После рассечения кожи, подкожного слоя и подкожной фасции Скарпа, выделяется апоневроз наружной косой мышцы. Он рассекается в направлении от латерокраниального до медиокаудального, по ходу волокон. (На иллюстрации операционное поле показано так, как его видит хирург: слева – верх, справа – низ).
3. Разделение мышцы. Определяются и тупо разделяются ножницами и зажимом внутренняя косая и поперечная мышцы. Обратите должное внимание на промежуточный слой между мышцами, который особенно выражен с латеральной стороны. Мышцы разводятся двумя крючками Ру.
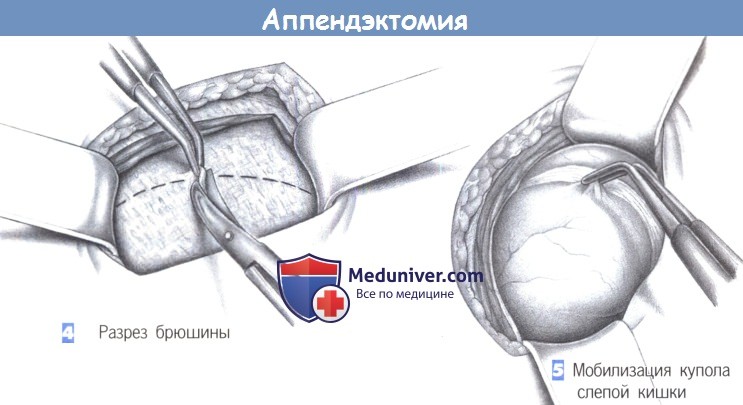
4. Разрез брюшины. После разведения мышц крючками обнажаются поперечная фасция и брюшина. Они рассекаются между зажимами; разрез наклонен к вертикальной оси.
5. Мобилизация купола слепой кишки. После вскрытия брюшины обнаруживается купол слепой кишки, и слепая кишка мобилизуется. Осторожная тракция пинцетом (предупреждение: опасайтесь раздавливания стенки кишки) позволяет обнаружить основание червеобразного отростка.
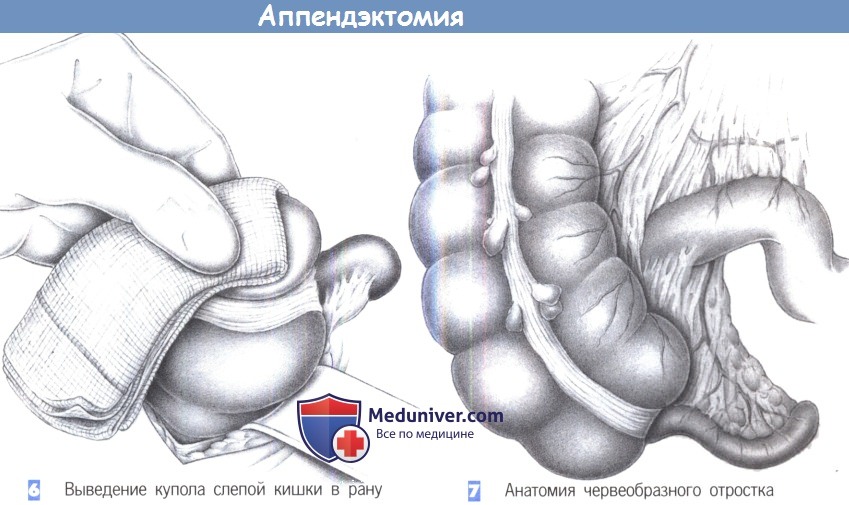
6. Выведение купола слепой кишки в рану. После точной идентификации слепая кишка захватывается через влажную салфетку и выводится вперед в рану. Кишка постепенно поднимается вперед путем попеременной тракции в краниальном и каудальном направлении.
7. Анатомия червеобразного отростка. Червеобразный отросток находится на продолжении taenia libera (передней тении). Брыжеечка червеобразного отростка идет позади подвздошной кишки, поверх краевой аркады подвздошно-ободочной артерии. Поэтому скелетизация брыже-ечки червеобразного отростка проводится по задней поверхности подвздошной кишки.
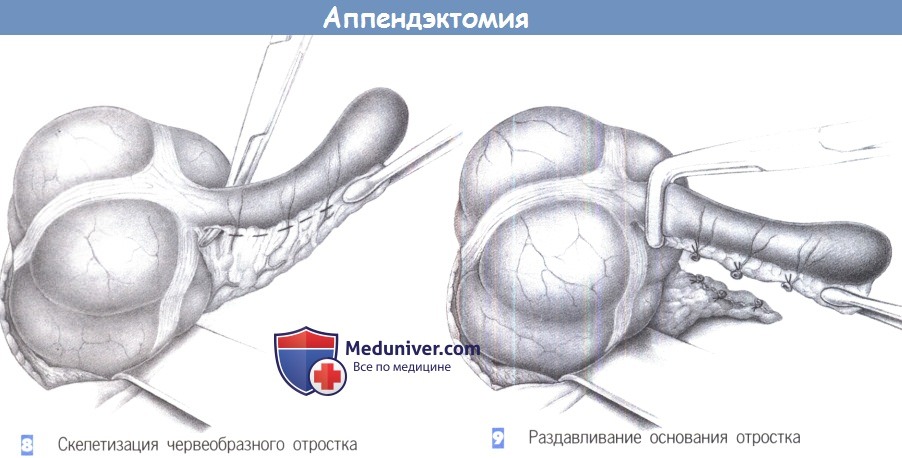
8. Скелетизация червеобразного отростка. После того, как купол слепой кишки полностью выведен в рану, брыжеечка червеобразного отростка захватывается зажимом Пеана. Последовательная скелетизация аппендикса начинается с помощью зажимов Оверхольта близко к стенке кишки. Прилегающая артерия должна быть точно идентифицирована и лигирована.
9. Раздавливание основания отростка. После полной скелетизации отростка его основание раздавливается зажимом. Это раздавливание необходимо для разрушения слизистой оболочки и профилактики последующего формирования мукоцеле. Однако на основании опыта, полученного при лапароскопической аппендэктомии, этот маневр едва ли имеет какое-либо рациональное оправдание. Хотя лигатура, накладываемая на раздавленное место, имеет меньший шанс прорезаться сквозь отросток, отечный вследствие воспаления.
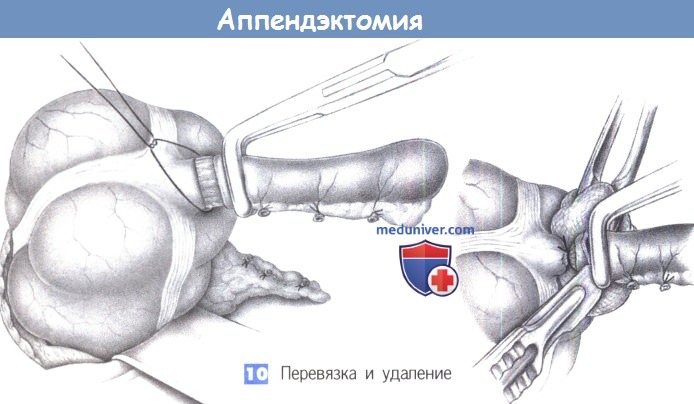
10. Перевязка и удаление. Отросток перевязывается в месте раздавливания и пересекается на тупфере скальпелем на 0,5 см дистальнее места раздавливания. Скальпель, тупфер и отросток теперь загрязнены содержимым кишки и по правилам асептики должны быть отданы операционной сестре для отдельной утилизации.
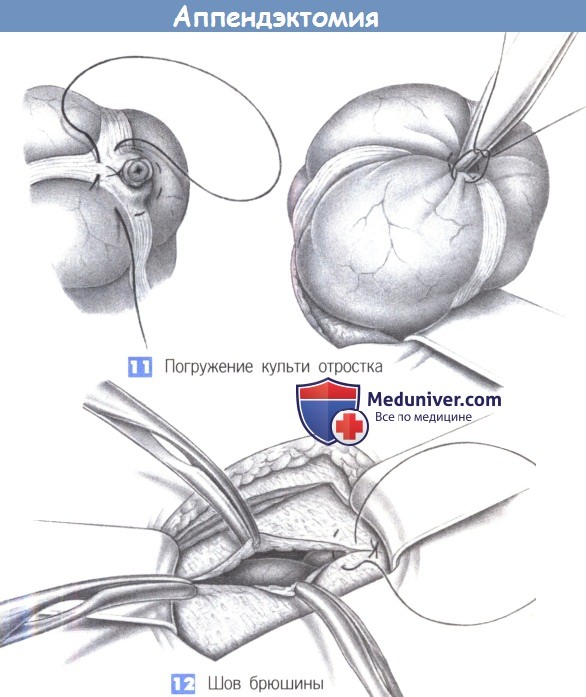
11. Погружение культи отростка. Культя отростка вворачивается в слепую кишку кисетным швом с помощью пинцета. До этого культя обрабатывается дезинфицирующим раствором.
12. Шов брюшины. Края брюшины обозначаются четырьмя зажимами Микулича, и брюшина сводится непрерывным рассасывающимся швом (2-0 PGA).

13. Швов мышцы. Закрытие поперечной и внутренней косой мышцы достигается глубокими отдельными швами (2-0 PGA).
14. Шов апоневроза наружной косой мышцы. Апоневроз наружной косой мышцы может быть восстановлен непрерывным швом (2-0 PGA) или, при выраженном воспалении, отдельными швами.
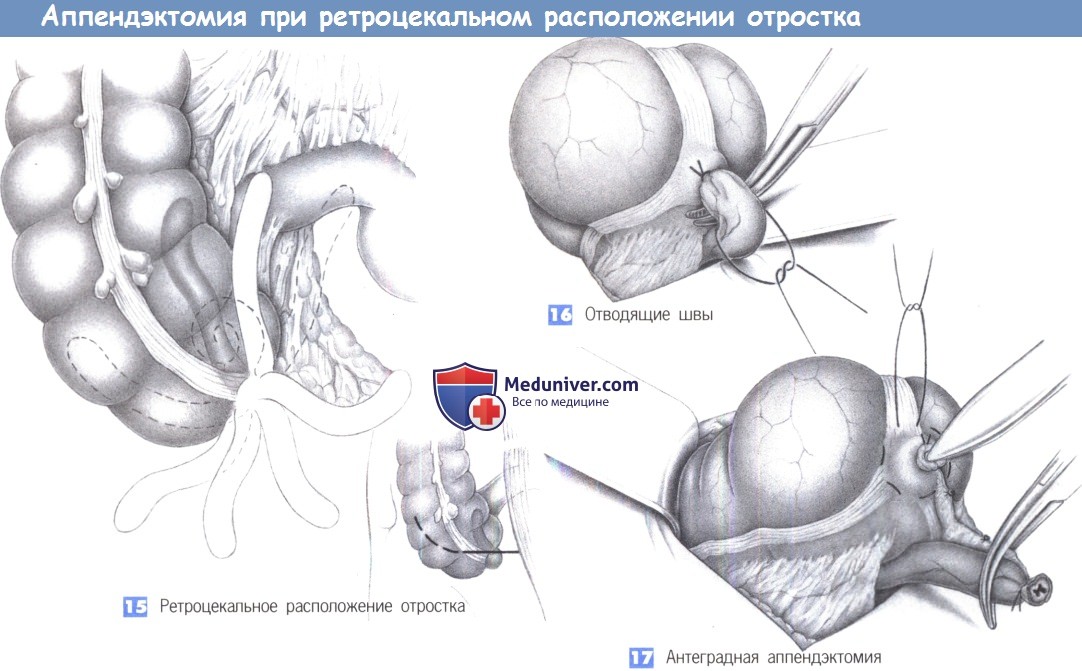
15. Ретроцекальное расположение отростка. Из многочисленных вариаций расположения отростка более всего распространено его ретроцекальное положение, что иногда затрудняет операцию. Для получения лучшего обзора возможно расширение нижней поперечной лапаротомии в медиальном или латеральном направлении до полной правой поперечной нижней лапаротомии.
16. Отводящие швы. Если отросток настолько припаян к забрюшинному пространству, что невозможно вывести его вперед, отведение слепой кишки латерально иногда позволяет расположить ложе отростка таким образом, чтобы его можно было удалить под визуальным контролем. Однако зачастую это невозможно и отросток приходится удалять антеградным способом. С этой целью на аппендикс рекомендуется последовательно наложить несколько швов-держалок («отводящие швы») для его поэтапной мобилизации с шагом в 1-2 см.
17. Антеградная аппендэктомия. После рассечения отростка его культя перевязывается и вворачивается кисетным швом. Следующая стадия – пошаговая мобилизация и отсечение отростка вместе с его брыжейкой. Нужно быть внимательным, чтобы извлечь отросток целиком.
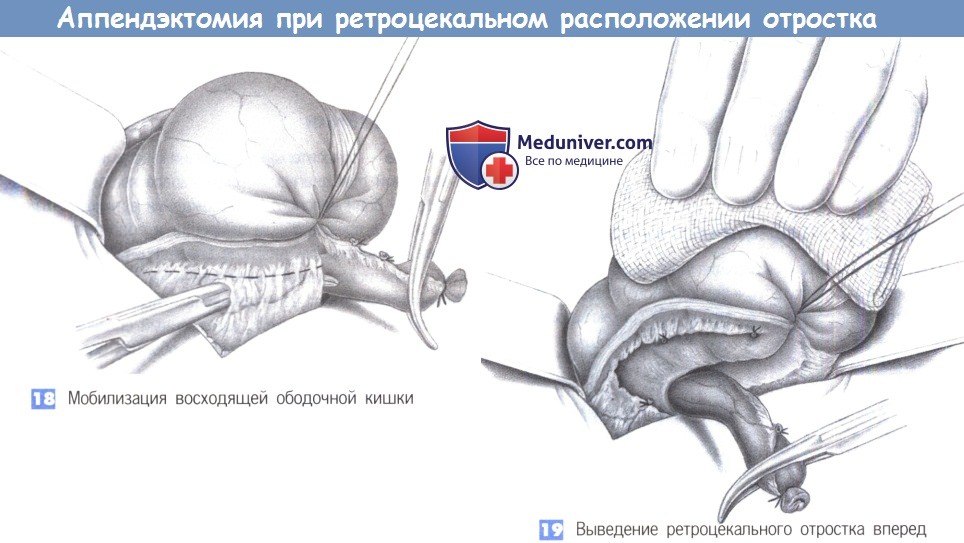
18. Мобилизация восходящей ободочной кишки. При длинном отростке и его выраженной ретроцекальной фиксации иногда приходится освобождать восходящую ободочную кишку от ее прикреплений и смещать ее медиально. Боковые сращения обычно не содержат сосудов, однако при необходимости должны быть наложены зажимы.
19. Выведение ретроцекального отростка вперед. После полной мобилизации купола слепой кишки становится возможна мобилизация отростка под контролем зрения. Этот маневр необходимо выполнять с осторожностью, так как отросток может быть расположен в непосредственной близости от правого мочеточника и двенадцатиперстной кишки.
Учебное видео по технике аппендэктомии (удалению червеобразного отростка)
– Также рекомендуем “Показания, этапы и техника лапароскопической аппендэктомии”
Оглавление темы “Этапы и техника операций на кишечнике”:
- Показания, этапы и техника операции при аппендиците
- Показания, этапы и техника лапароскопической аппендэктомии
- Показания, этапы и техника петлевой трансверзостомии (двуствольной колостомии)
- Показания, этапы и техника операции Гартмана с наложением сигмостомы
- Показания, этапы и техника закрытия стомы
- Показания, этапы и техника удаления полипа толстой кишки (аденомы)
- Показания, этапы, техника наложения анастамоза между подвздошной и поперечно-ободочной кишкой
- Показания, этапы и техника гемиколэктомии справа
- Показания, этапы и техника илеоцекальной резекции
- Показания, этапы и техника резекции сигмы
Источник
