Противопоказания для анестезии при родах
Роды – естественное окончание беременности, одним из признаков которого является боль. Эта боль и есть основная причина переживаний и страхов среди будущих мам. Множественные волнения на эту тему вполне объяснимы, ведь во время родов интенсивность боли настолько велика, что забыть это невозможно. И насколько тяжело или легко женщине дадутся роды – во многом зависит не только от состояния ее здоровья на время родов, но и общая психологическая подготовка к завершению беременности.
Многие женщины вполне готовы мужественно перенести естественные родовые мучения без помощи обезболивающих средств ради уменьшения рисков для себя и ребенка, считая по старинке роды с анестезией опасными, влекущими за собой осложнения. Другие же, напротив, несмотря на противопоказания для проведения процедуры, склонны рискнуть и собой, и малышом, только бы не было больно, и просят, чтобы им была проведена анестезия при родах. Бывают случаи, когда врачи идут навстречу просьбе женщины применить обезболивание при родах только на основании ее просьбы, если у нее наблюдается панический страх перед предстоящим болезненным процессом, ведь стресс у мамы вреден и для ребенка. Но если для анестезии есть прямые показания, и в таких случаях вопрос не обсуждается.
Какое бывает обезболивание при родах
Обезболивание родов способно обеспечить женщине не только отсутствие или уменьшение физических мучений на время родов, но и психологический комфорт. Благодаря этому рожать становится намного спокойнее, стресс отсутствует, вероятность нарушения родовой деятельности на почве сильнейших переживаний (особенно у впечатлительных рожениц) падает, что хорошо и для ребенка тоже.
Но существует принципиальная разница, какой препарат при родах применить можно, а какой нет, так как не придумали еще таких анестетиков, у которых были бы только плюсы. Всегда найдутся препараты, несовместимые с процессом родов в силу того, что они могут нанести вред здоровью матери или ребенка, а это уже минусы. Поэтому выбор анестетика и метода обезболивания полностью зависит от многих факторов и подбирается индивидуально, чтобы свести любое возможное негативное влияние к минимуму. Также у каждого метода своя степень эффективности, и если она недостаточна, может использоваться комбинированное обезболивание.
Многие женщины до последнего пребывают в сомнениях, стоит ли применять местный наркоз в родах. Но если, несмотря на страхи перед возможными последствиями и на отсутствие прямых показаний, состояние роженицы близко к панике из-за предстоящей боли, то использовать обезболивание на это время однозначно нужно. Ведь и страх, и боль приводят к скачку адреналина в крови, а это излишняя нагрузка на сердце, и она очень опасна. Избежать ее можно при помощи анестезии.
В целом обезболивание родов делится на виды: немедикаментозный, медикаментозный, эпидуральная анестезия как местный наркоз.
- Немедикаментозный способ. Для этого проводятся специальные курсы для беременных с целью правильного психологического настроя женщин на предстоящее важнейшее в их жизни мероприятие, обучение дыхательной гимнастике во время схваток. Во время схваток можно проводить физиопроцедуры и прочие на время отвлекающие от боли приемы.
- Медикаментозный способ. В этом случае роженице предлагают лекарственные препараты (анальгетики), ослабляющие боль. Это может быть препарат внутрь или обезболивающий укол. Действует такой способ относительно.
- Эпидуральная (она же перидуральная) анестезия. Это наиболее распространенный и очень эффективный способ снять болевые ощущения при помощи введения препарата в позвоночник через катетер. Он безопасен как для женщины, так и для ее ребенка. При этом обезболивающий укол ставят между 3 и 4 позвонком в эпидуральное пространство позвоночника. В первой фазе родов может помочь спинальная анестезия (здесь катетер уже не используется). Многих женщин пугает вероятность паралича после укола в позвоночник (якобы из-за попадания иглы в спинной мозг), но это невозможно, так как там, куда делают укол при обезболивании родов, задеть спинной мозг нереально. Действует же эпидуральная анестезия столько, сколько потребуется, благодаря возможности добавлять анестетик через катетер при необходимости.
Анестетики для эпидуральной анестезии при родах
Перидуральная анестезия в акушерстве считает безопасными для мамы и ребенка следующие виды обезболивающих препаратов: бупивакаин, лидокаин, ропивакаин. Если эти анестетики по каким-то причинам противопоказаны, анестезиолог сделает укол с тримепередином или морфином. Последние иногда способны вызвать побочные явления: рвоту, зуд, тошноту, но в этом случае врач введет специальные средства, купирующие это состояние.
Показания к эпидуральной анестезии
Существует ряд показаний, при которых можно и нужно будет провести эпидуральную анестезию:
- кесарево сечение (ранее применяли только наркоз);
- длительные мучительные роды;
- сбой родовой деятельности;
- непереносимость сильной боли при родах;
- стрессовое состояние, эмоциональное перенапряжение;
- соматические заболевания;
- болезни дыхательной и сердечно-сосудистой систем;
- заднее предлежание плода;
- слишком молодой возраст будущей мамы;
- преждевременные роды;
- повышенное артериальное давление;
- крупный плод, многоплодие;
- гестоз.
Если у роженицы обнаружено хоть что-то из перечисленного, в обязательном порядке будет проведена перидуральная анестезия. Помимо этих показаний, обезболивание можно использовать по просьбе роженицы, с условием, что в роддоме есть опытный анестезиолог, который сделает анестезирующий укол профессионально.
Выбранный подходящий препарат можно вводить не раньше, чем наступит раскрытие матки на 3-4 см, хотя катетер целесообразно установить раньше этого момента, пока схватки еще не слишком интенсивны и болезненны, чтобы женщина была в силах пролежать неподвижно в позе эмбриона около получаса.
У эпидуральной анестезии есть свои плюсы и минусы.
Плюсы: роженица в абсолютном сознании, она услышит самый первый крик своего ребенка, «отход» от анестезии гораздо легче, чем, например, если бы потребовался наркоз, вредного воздействия на ребенка нет.
Минусы: есть определенные противопоказания и возможны последствия и осложнения (эти минусы условны, так как противопоказания, последствия и осложнения могут отсутствовать).
Противопоказания
Если есть противопоказания для анестезии, роженице придется терпеть, даже если очень больно, либо врач применит другие методы обезболивания, чтобы не спровоцировать осложнения и последствия:
- поражение кожи спины в месте потенциальной инъекции (делать укол в позвоночник в таком случае нельзя);
- плохая свертываемость крови;
- повышенное внутричерепное давление;
- низкий уровень тромбоцитов;
- выраженная деформация (позвоночник имеет дефекты, небольшое искривление) в месте введения препарата;
- непереносимость анестетиков;
- вероятность кровотечений по акушерской части;
- отказ;
- бессознательное состояние во время родов (скорее всего, будет проведено кесарево сечение под наркозом);
- неврологические проблемы, психические нарушения роженицы.
Эти противопоказания для проведения эпидурального обезболивания способны вызвать серьезные осложнения, если пренебречь ими.
Последствия и осложнения эпидуральной анестезии при родах
Вероятность возникновения осложнений при эпидуральной анестезии не так велика, но все же она есть. Поэтому анестезиолог должен предупредить роженицу обо всех возможных последствиях, так как бывают ситуации, когда их не избежать.
Реакция на анестетик. Обо всех аллергических реакциях принято сообщать анестезиологу заранее, и тогда риск такого последствия сведется к нулю. Когда такое происходит, это может привести к серьезному нарушению здоровья.
Отсутствие обезболивающего эффекта. Такое иногда случается: укол сделан, но все еще больно. Тогда анестезиолог, судя по состоянию роженицы, может ввести дополнительную дозу препарата. В отдельных случаях приходится переустанавливать катетер или можно использовать какие-либо другие виды обезболивания.
Понижение артериального давления. Эта реакция на укол с введенным через катетер анестетиком если и случается, долго она не продлится, так как за давлением (как и за состоянием в целом) ведется врачебное наблюдение. Как только будет замечено понижение, доктор сделает внутривенно укол с препаратом, приводящим давление к норме.
Тяжесть в ногах, онемение. Ощущение длится ровно столько, сколько действует препарат. Такая реакция не опасна.
Дрожь. Ощущение очень неприятное, но абсолютно безопасное как для матери, так и для ребенка. Проходит дрожь самостоятельно, лечения или врачебной помощи здесь не требуется, волноваться из-за этого не стоит.
Парестезия. Это достаточно болезненное чувство «прострела» в позвоночнике. Возникает при технических трудностях проведения анестезии (искривление позвоночника). Боль непродолжительная, исчезает сама в течение нескольких секунд.
Трудности с дыханием. Очень редкое явление, когда появляется чувство нехватки кислорода. Для нормализации дыхания применяется кислородная маска.
Трудности с мочеиспусканием. Проходит через сутки самостоятельно, специально делать ничего не нужно.
Боли в спине (пояснице). Длиться могут от нескольких дней до нескольких месяцев, что реже. Ощущаются именно в том месте, где был введен катетер. Когда боли спины длятся долгое время (до полугода), следует провериться на предмет других проблем, так как анестезия здесь уже вряд ли является причиной.
Головные боли после родов. Обычно возникают по причине вытекания жидкости из эпидурального пространства сквозь отверстие, оставленное иглой (и где был введен катетер) при проведении анестезии. Обычно головные боли после родов с анестезией проходят за несколько дней, реже – недель. Показан постельный режим (или просто чаще находиться в лежачем положении), обильное питье, можно также принимать обезболивающие препараты, а сколько долго – смотреть по состоянию.
Попадание анестетика в вены эпидурального пространства. В течение беременности эти вены расширяются, и теоретически в них можно попасть иглой, результатом чего будет потеря сознания или нарушится работа сердца. Но этого можно не бояться, так как введения анестетика в эпидуральное пространство не будет до тех пор, пока анестезиолог при помощи теста не убедится, что игла (катетер) находится в нужном месте.
Проводить наркоз или нет – зачастую решают врачи, опираясь на наличие показаний. Если показаний нет, то применять обезболивание или отказаться – личное пожелание будущих мам, большинство из которых все же мужественно решаются на естественные роды без анестезии ради полноценного собственного участия в процессе рождения ребенка. Тем более что все болезненные ощущения, испытанные при родах, забываются через очень скорое время.
Источник
/О беременности/Роды
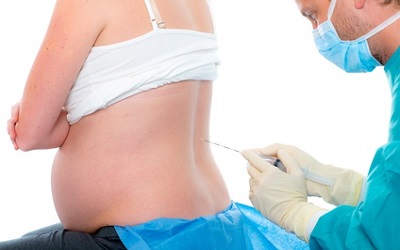 Анестезиологическая практика в акушерстве очень консервативна, использует спинальную анестезию, эпидуральную анестезию и общий наркоз.
Анестезиологическая практика в акушерстве очень консервативна, использует спинальную анестезию, эпидуральную анестезию и общий наркоз.
- спинальная анестезия в родах
- эпидуральная анестезия на родах
- общий наркоз на родах
В практике столкнулась с тем, что пациенты часто путают спинальную и эпидуральную анестезии, неправильно трактуют общий наркоз, сильно испуганы и недоверчивы.
Спинальная и эпидуральная анестезии предполагают введение местного анестетика в непосредственной близости от спинного мозга. Хотя эти виды анестезий принципиально близки, каждый из них имеет свои анатомические, физиологические и клинические особенности.
Спинной мозг находится в центре позвоночного столба и окружен спино-мозговой жидкостью; и все это в свою очередь, окружено твердой мозговой оболочкой, далее Т.М.О.(pia dura). Отсюда, эпидуральная- поверх твердой мозговой оболочки, субдуральная – под Т.М.О.
Спинальная анестезия
Спинальная анестезия – самая быстрая по технике выполнения. В позвоночник на уровне поясницы проводится укол длинной и тонкой иглой. Толщина иглы чуть больше волоса, поэтому прокол практически безболезненный (все болезненные ощущения при проколе только с кожного покрова). Игла проходит почти до спинного мозга (за Т.М.О.). правильность постановки иглы врач определяет по появившейся капле спино-мозговой жидкости из иглы.
” Препарат вводится однократно. Игла удаляется. Так как местный анестетик попадает непосредственно к спинному мозгу, то клинические ощущения развиваются уже через 1-2 минуты.
О них надо обязательно говорить своему анестезиологу, так как по ощущениям анестезиолог будет определять уровень развившейся анестезии, её глубину и, возможные осложнения, которые могут развиться.
Что должно быть?
- тепло, которое появляется в ягодицах и бедрах и постепенно снижается к ступням;
- тяжесть в ногах;
- «мурашки»;
- покалывание;
- может быть общая слабость, головокружение, тошнота и рвота – этого пугаться не надо.
Такие ощущения возникают из-за снижения артериального давления (АД), так как все сосуды в нижней части тела расслабляются и расширяются.
Спинальная анестезия блокирует все виды чувствительности. В зависимости от препарата действует от 30 минут до 3-х часов. Продлить её нельзя!
Условия, которые необходимо выполнять при использовании спинальной анестезии
Есть необходимые условия, которые надо обязательно выполнять, чтобы снизить риск возникновения осложнений. Самое простое и важное,- это горизонтальное положение без подушки до возвращения чувствительности и, с подушкой в течение 12 часов.
Для чего?- поскольку возникает прокол Т.М.О., то спино-мозговая жидкость при вертикальном положении может вытекать и, как следствие, возникают головные боли, которые трудно лечатся.
Про боли в спине…
Акушерских анестезиологов и нейроаксиальные методы обезболивания часто обвиняют в любой неврологической симптоматике, возникающей в послеродовом периоде. Однако следует помнить, что и беременность, и процесс родов сами по себе могут стать причиной неврологических нарушений. Нервы могут повреждаться опускающейся головкой плода или во время наложения акушерских щипцов. Также причиной неврологических нарушений могут быть длительные, затянувшиеся роды. Использование ранорасширителей во время операции кесарево сечение также может привести к неврологическим осложнениям.
Эпидуральная анестезия
Эпидуральная анестезия – более сложная и продолжительная по выполнению. Может выполняться как для лечения дискоординации родовой деятельности, так и для обезболивания 1 периода родов, операции кесарева сечения, для послеоперационного обезболивания.
” При эпидуральной анестезии препарат вводится в пространство, окружающее нервы, выходящие из спинного мозга, поэтому возможны варианты от обезболивания со слабой двигательной блокадой до глубокого с полной двигательной блокадой.
Эпидуральная анестезия технически сложнее, чем спинальная. Сначала проводится обезболивание кожи, затем, врач, работая длинной и толстой иглой, подходит к пространству, где идут нервы, и вводит по игле катетер, по которому и подается препарат. При этом препарат может вводиться сколь угодно долго (допустимый максимум 7 суток).
Ощущения развиваются через 5-20 минут и полностью схожи с клиникой спинальной анестезии. Разница состоит в том, что при спинальной анестезии чувствительности нет вообще, а эпидуральная анестезия снимает исключительно болевые импульсы на определенном заданном уровне. Женщина при этом может ощущать прикосновение, растяжение, давление,- это норма.
” При спинальной и эпидуральной анестезии женщина остается в сознании (при операции кесарева сечения в том числе); все слышит, видит своего анестезиолога и может с ним общаться. После извлечения ей сразу же покажут малыша, дадут поцеловать, приложат к груди.
Общий наркоз
Самое страшное слово – общий наркоз. Его проводят при операции кесарева сечения только при состояниях, угрожающих жизни матери или ребенка.
” Все препараты вводятся внутривенно. Происходит мгновенная потеря сознания. Женщина ничего не видит, не слышит, не чувствует. Для общей анестезии используются наркотические анальгетики. При внутривенном введении они очень быстро попадают к плоду, поэтому акушеры работают быстро.
После операции, если все в порядке, мама увидит малыша только у себя в палате, через 2 часа. Один из обсуждаемых вопросов среди пациентов – показания и противопоказания. С показаниями разобрались.
Теперь, почему «нельзя». . .
Противопоказания к применению анестезии
Нельзя абсолютно:
• Отказ роженицы
• Отсутствие необходимых условий и оснащения
• Выраженная гиповолемия и реальный риск массивного кровотечения (отслойка плаценты, разрыв матки, гипотоническое кровотечение)
• Коагулопатия (нарушение свертываемости крови)
• Признаки аорто-ковальной компрессии (чтобы их избежатьна столе женщину поворачивают на левый бок, при этом сосуды освобождаются от давления беременной матки)
• Лечение антикоагулянтами
• Сепсис
• Инфекция кожи в месте пункции
• Повышенное внутричерепное давление
• Аллергия к анестетикам
• АВ-блокады и др. сердечные проблемы
• Выраженный дистресс плода (выпадение пуповины, брадикардия)
• Обострение герпетической инфекции
Нельзя относительно:
• Экстренность ситуации и отсутствие времени на подготовку роженицы и выполнения манипуляций
• Наличие пороков развития плода, антенатальная гибель плода
• Эмоциональная неустойчивость роженицы
• Некоторые заболевания сердца
• Существующая возможность расширения объема операции
• Периферическая нейропатия
• Психические заболевания
• Низкий уровень интеллекта (олигофрения)
• Лечение гепарином
• Несогласие хирургической бригады
• Деформация позвоночника
• Перенесенные ранее повреждения позвоночника.
Как влияет анестезия и препараты на плод
Вопрос, который задают все – как влияет анестезия и препараты на плод?
НИКАК – если это спинальная или эпидуральная анестезия.
ВЛИЯЮТ – если это общий наркоз.
Препараты для спинальной и эпидуральной анестезии (лидокаин, бупивакаин, ропивакаин) используются во всем мире, и лучше еще не придумали. При введении они разлагаются «там же». У них большая молекула, и в кровь матери они попадают в крайне незначительном количестве. Если плацента зрелая и нормальная (к 32-40 неделям беременности), то она не пропустит препарат. В других случаях в кровоток плода попадут лишь единичные молекулы, которые не разрушились в крови. НО,. . . пока препарат дойдет до крови малыша женщина станет матерью. Проще говоря, не успевает препарат дойти до ребенка.
При общем наркозе всё по-другому и зависит от скорости работы акушеров – «чем быстрее, тем лучше». Используемые наркотические анальгетики во всем своем объеме проникают через плаценту к плоду и, соответственно, вызывают те же эффекты, что и у женщины. Это – угнетение сознания, дыхания, сердцебиения. Рожденные малыши часто спят и плохо дышат…они в наркозе. Но,…и эти прапараты бывают разные. Их использование зависит от исходной конкретной ситуации, причин оперативного родоразрешения. Фентанил, промедол, морфин- опиаты, проникают везде, угнетают всё. Кетамин- синтетический наркотик. Единственный препарат, который вызывает обратные реакции. Он поднимает давление, возбуждает дыхательный и сердечно-сосудистый центры. Малыш хоть и будет спать, но дыхание и сердцебиение сильно не нарушатся. Следует помнить, что для каждого препарата есть четкие и строгие показания! Применение какого-либо препарата зависит от конкретной ситуации, сложности, тяжести мамы и малыша.
В заключении хочу сказать, что при любом виде анестезии очень важно взаимопонимание между врачом и пациентом, насколько велико ваше доверие к врачу. От этого зависит как быстро, безболезненно и эффективно пройдет наркоз. Прежде всего, успокойтесь, спросите у врача всё, что вас интересует. Врач обязан вам рассказать обо всем процессе анестезии.
Я – врач-анестезиолог, перед операцией стараюсь рассказывать все про анестезию, в процессе – проговариваю, что и как буду делать. Во время операции стараюсь беседовать с женщинами, держать за руку. Весь процесс анестезии проходит более гладко, если сама женщина спокойна и уверенна.
Я – пациент. В своей жизни сама не раз оказывалась на операционном столе.
Я – мама. Моё материнство началось с операции кесарево сечение под эпидуральной анестезией.
Обновлено и дополнено 8.08.2015
Автор: Светлана Верещагина, врач анестезиолог-реаниматолог, 2 категория
Обсуждение на форуме (“связанная” тема)
Девочки, читаю и удивляюсь. Общий наркоз – это если других вариантов вообще нет. В смысле «в вену укололи и всё»? Ну это же какое-то отрицание действительности ???? ЭА намного безопаснее для всех – и для мамы, и для малыша. Если есть возможность – надо ее выбирать. Спросите у любого анестезиолога – реаниматолога, вам скажут, что выбор очевиден. Не хочу никого пугать подробностями по общий наркоз, аудитория чувствительная ) но если захотите, сами всё узнаете и спросите и взвесите. И ничего в ЭА страшного нет. Разумеется, есть случай побочки, но у большинства рожениц всё хорошо. А уж аргумент типа «мне страшно быть в сознании во время операции», ну блин, возьмите себя в руки как-то. попросите успокоительное уколоть в конце концов ???? всем самых благополучных родов и безболезненных и не страшных ????????????
Кысочка
Катетер это эпидуралка вроде. А общий через вену потом. Думаю, из-за него так тяжело было.
Хотя во второй раз после родов, когда делали ручное обследование под общим наркозом, мне было очень легко после и голова еще где-то час кружилась после того, как я очнулась. А потом сразу в душ пошла. Это было в 25 как раз, анестезиолог женщина в годах. Я ее секунд 5 видела, она уже после родов пришла.
У меня экстренное кс было. Ввели катетер и прилепили к ключице. Потом туда какие то лекарства вливали. Сначала ощущения были не фонтан – как овощ лежала и тоже мычала только. Сознание мутное такое было а потом и вовсе стало ужасно,что хотелось спрыгнуть со стола ..после того как дочу вытащили, хирург начал меня потрошить, как рыбу и было очень больно, я начала возмущаться если можно это так назвать и анестезиолог велел медсестре “отключай её,она мне надоела, больно ейвидите ли, че думала рожать это щикотно”. Все,дальше мультики смотрела, очнулась с маской и очень тяжело от наркоза отходила. Это они мне общий наркоз вкатили. А когда лежала вреанимации ,привозили с кс девчонок-все были бодры,веселы по сравнению со мной и говорили ,что им делали эпидуралку, но разницу тоже никто не знал.так у них как выяснилось была тётя анестезиолог, а у меня дядя. Это было в 25мед санчасти. Про этого дядю вообще отдельный рассказ, хамло и было каких поискать.
Видимо все же мне спинальную делали.
Кысочка
Так укол или катетер был? Подействовала мгновенно?
Спинальный мгновенно действует и сразу дышать тяжело, так как чуть ли не до диафрагмы действует. Я только мычать могла, маску с кислородом надели потом.
А эпидуралка действует минут через 10 и в принципе комфортно с ней лежать. Ставят катетер и лежишь себе, лекарство льется.
Если плановая операция, скорее всего эпидуралку ставили. Мне экстренно делали кс, ставили спинальный наркоз, так как ребенок задыхался и надо было действовать мгновенно.
Amary
Спасибо, доходчиво написано, но витоге так я и не поняла -какая у меня была анестезия.
shsp
(20/08/2015)
Amary
спасибо за ссылку, интересная статья )
shsp
Кысочка https://sibmama.ru/anesteziya.htm
Почитайте статью в первом сообщении. Ощущения совершенно разные и техники тоже. У меня и то, и другое было.
Добавлено спустя 41 секунду:
Кысочка
Обычно эпидуралку ставят, если не экстренно.
shsp
(20/08/2015)
Кысочка
Вообще это одно и тоже , если меня не подводить память.
девочки, подскажите, пожалуйста, чем отличается спинальная от эпидуральной анестезии?
у меня было кс год назад, пытаюсь понять что мне ставили…в роддоме никто не ответил на этот вопрос в тот момент.
А у меня первые роды веселые были – поставили эпидуралку для лечения дискоординации родовой деятельности. Повезли на КС – поставили спинальный наркоз, чтоб моментально подействовал. Я только мычать могла, периодически отрубалась, маску надели. Половину операции не помню.
Во вторые роды рожала сама, без анестезии, но после естественных родов врачам надо было сделать ручное обследование матки под общим наркозом. Поставили, мгновенно отрубилась, легко и быстро пришла в себя.
А вот 5 лет назад делали операцию под общим наркозом, вот я мучилась… 2 дня тошнило и вообще полный ужас был. Думаю, то ли наркоз в роддоме был легче, то ли эндорфины после благополучных родов мне помогли и я так быстро оклемалась.
Причем та операция была с эндотрахеальным наркозом, потом горло болело, надрали там все. А в роддоме внутривенно ввели.
Добавлено спустя 2 минуты 4 секунды:
Sony@
так промедол это ж не анестезия, ну, в глобальном смысле, на меня вообще никак не подействовал, какой там “медсон”, как накрывало от схваток, так и накрывало. Мне в первый раз его вводили. Итого мне в первый раз общий наркоз только не делали, это помимо геля, прокола пузыря, окситоцина… Короче, кролик подопытный, а не роженица.
Добавлено спустя 1 минуту 53 секунды:
И спина года полтора еще болела именно в месте прокола от эпидуралки. А ставили… Ставили раза с 3 эпидуралку, спинальный наркоз со второго (но на операционном столе я извивалась, полное раскрытие, “небо в алмазах”).
netochka
Что могу точно сказать, реакция на наркозы у меня вообще нормальная, не могу пожаловаться, так что вы меня тогда успокоили. Видимо, наркоз угнетает дыхание и сердцебиение, когда ребенку и так тяжело, то есть когда он буквально готов уже проходить по родовым путям, а введен промедол мне был действительно в середине родовой деятельности. Спасибо!
Sony@
Я не специалист по медицине, вопросы анестетиков изучала постольку, поскольку грозило плановое КС. Мне кажется вы зря так сильно переживаете. Промедол используют для обезболивания родов. как раз тогда. когда идет очень болезненное раскрытие, для помощи мамочке, как и было у вас. Главное, что его вводят при раскрытии от 4-8 см, ну то есть по середине процесса, что бы не было вредного слияния на ребенка и угнетения его дыхания ( что было при более поздном введении) и чтобы не помешать развитию процесса (при более раннем введении). Конечно, чаще ставят эпидуралку, поскольку реакция на промедол может быть разной. Тот же промедол используют для общего наркоза при проведении длительных операции, но там дозы на порядок выше.
В общем промедол используют для обезбаливания родов, и, судя по описанию, вам его применили адекватно. Другое дело – что можно было эпидуралку поставить, да и реакцию индивидуальную на препарат никто не отменял. Но корить себя за это не стоит!
| netochka писал(а): |
| Sony@ Извините, не поняла немного, вам делали общий наркоз при вагинальных родах? Не при КС? |
Именно. В выписке черным по белому значилось: “Промедол”.
Sony@
Извините, не поняла немного, вам делали общий наркоз при вагинальных родах? Не при КС?
Девочки, я что-то в смешанных чувствах. Написано в статье, что самый вредный – общий наркоз, так называемый медикаментозный сон. В комментариях – что просили именно общий вместо эпидуральной или спинальной анестезии. Случаи КС опускаю, конечно. Мне делали при первых родах тот самый “медсон”, причем в активной фазе родовой деятельности, на два часа. Проснулась полупьяная, от того, что потуги начались. Сейчас после статьи просто в ужасе, а если бы я проспала? Что было бы с ребенком? Ведь это я позвала акушерок (рожала в 11 роддоме г. Барнаула, туды его в качель), а не они обнаружили такой факт. Еще и обвитие было, правда нетугое. Плюс вредности всякие.
“Следует помнить, что для каждого препарата есть четкие и строгие показания! Применение какого-либо препарата зависит от конкретной ситуации, сложности, тяжести мамы и малыша.”
“общий наркоз. Его проводят при операции кесарева сечения только при состояниях, угрожающих жизни матери или ребенка.”
Угрожающих? Активно и, конечно, болезненно раскрывающаяся шейка матки после отхождения вод в середине родовой деятельности?!
Скорее, угрожающих спокойствию персонала.
Я в шоке вообще. Конечно, я к первым родам так не готовилась морально и физически, как ко вторым. Была вообще лопухом. Но и от персонала тоже после статьи в шоке пребываю.
1 | 2 | 3 | 4 | 5
[Рассказы о родах]
Рождение ребёнка – это то ещё приключение…
Увидели ошибку?
выделите фрагмент текста мышкой и нажмите “ctrl+enter”
ошибки в отзывах пользователей не исправляются
Источник
