Противопоказания для искусственного оплодотворения

Быстрый ритм современной жизни, постоянные стрессы и малоподвижный образ жизни негативно влияют на репродуктивную функцию как женщин, так и мужчин. Даже если физически пара здорова, беременность может не наступать по самым разным причинам. В некоторых случаях организму нужно лишь немного помочь.
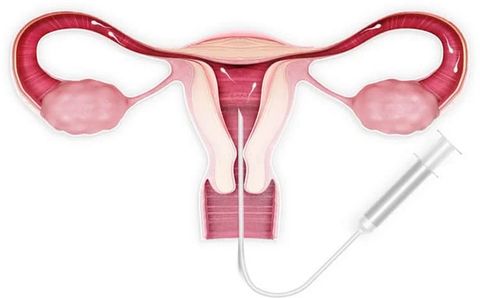
Действенным и безопасным методом является искусственная внутриматочная инсеминация. Этот способ рекомендован и для одиноких женщин, которые мечтают стать матерью. Ведь при этом сексуальный контакт не обязателен, и даже не требуется наличие потенциального кандидата в отцы. Все манипуляции выполняются врачом в условиях кабинета. Что такое искусственная инсеминация, чем она отличается от ЭКО и насколько эффективна — рассмотрим в этой статье.
Что за процедура и ее преимущества
Внутриматочная инсеминация (ВМИ) относится к технологиям искусственного зачатия. Но в отличие от ЭКО она не требует длительной и болезненной подготовки, а также отсутствует восстановительный период.
Суть этого вспомогательного репродуктивного метода заключается в том, что в период овуляции женщине в полость матки вводят обработанную в лаборатории семенную жидкость. Сперма может быть полового партнера/супруга, а также возможно использование замороженного материала донора.

К основным преимуществам ВМИ относятся:
- Безболезненность, то есть нет нужды в применении анестезии и госпитализации.
- Нет вреда для организма, а значит отсутствуют побочные эффекты.
- После процедуры (15-20 минут) женщина идет домой.
- Можно проводить неоднократно.
- Введение семенной жидкости сразу в полость матки позволяет избежать шеечного фактора бесплодия. При естественном половом контакте большая часть сперматозоидов гибнет в шейке матки из-за патологического состава цервикальной слизи.
Проведение искусственного оплодотворения при помощи инсеминации значительно увеличивает возможность зачатия по сравнению с естественным актом. Это происходит благодаря предварительной обработке семенного материала, то есть женщине вводят сперму с самыми активными и подвижными сперматозоидами. Также врачи проводят процедуру только в период овуляции, наступление которой контролируется при помощи УЗИ.
Основные показания к процедуре
Внутриматочная инсеминация может использоваться у семейных пар с нерегулярной половой жизнью, а также одиноких женщин по их личному запросу. Но также такой метод показан при следующих проблемах со здоровьем:
- аллергия на сперму у женщины;
- низкая активность сперматозоидов;
- проведение химиотерапии у мужчины (при этом сперма берется до прохождения курса);
- аномальное строение пениса;
- нарушения эректильной функции;
- вагинизм;
- нерегулярный менструальный цикл, при котором трудно определить овуляционный период;
- частичная или полная ретроградная эякуляция, то есть сперма при наличии оргазма не выделяется наружу, а забрасывается в мочевой пузырь;
- повышенная вязкость спермы.
Нередко такой метод помогает при бесплодии неясного происхождения или иммунологической (генетической) несовместимости партнеров.
Как правильно подготовиться
Предварительно рекомендуется пройти полное обследование, чтобы выявить причину ненаступления беременности естественным путем. Анализы назначаются репродуктологом после совместной консультации пары.
Женщина проходит осмотр у гинеколога, мужчина — у андролога. В список обязательных исследований входит:
- анализ на ИППП;
- исследование крови на СПИД, гепатит;
- мазки на определение скрытых инфекций мочевыделительной системы;
- внутривагинальное УЗИ;
- спермограмма;
- исследование проходимости маточных труб;
- гормональный скрининг.
Также врач осуществляет контроль месячного цикла женщины с целью выявления наиболее благоприятной даты проведения процедуры. При необходимости может быть назначена гормональная терапия. Инсеминация назначается только, если при помощи УЗИ было выявлено созревание 3-х и более фолликулов.
Важно! У женщины не должно быть проблем с овуляцией и проходимостью маточных труб. В противном случае проведение ВМИ будет малоэффективным.
Внутриматочная инсеминация: методика проведения
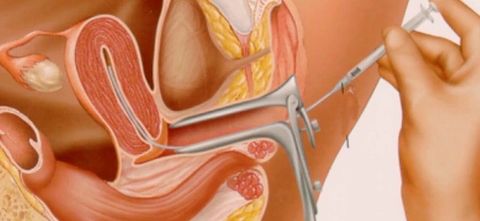
Дата процедуры назначается на день овуляции у женщины. Пара приезжает совместно. Предварительно партнер сдает сперму, которую отправляют в лабораторию для специальной обработки и повышения ее качества.
Женщина располагается в гинекологическом кресле в кабинете репродуктолога. Обработанную семенную жидкость медленно вводят в полость матки при помощи специального шприца и катетера. Инсеминация занимает около 5 минут. Затем женщине рекомендуется в течение 30 минут полежать.
Спустя 2—3 недели назначается повторный прием и анализ на ХГЧ. Если беременность наступила, то женщина становится на учет к акушеру-гинекологу. При отрицательном результате процедуру повторяют.
Подготовка семенного материала
Предварительная подготовка биоматериала занимает около часа. Проводится обработка спермы в специальной центрифуге с целью отделения подвижных сперматозоидов от малоактивных. В результате создается концентрированная жидкость, которая содержит максимальное количество активных и здоровых сперматозоидов. Для повышения качества ее разбавляют специальной питательной средой.
Если для процедуры планируется использовать биоматериал донора, то его размораживают и проверяют за 1,5 часа до проведения процедуры.
Можно ли провести процедуру дома
Провести такую процедуру возможно в домашних условиях, но ее эффективность будет ниже по сравнению с проведением инсеминации у специалиста. Так как в этом случае отсутствует предварительная обработка спермы, а также невозможно ее ввести внутриматочно.
Для домашней инсеминации потребуется:
- стерильный шприц с емкостью на 10 мл;
- емкость для семенной жидкости (стерильная);
- влагалищное зеркало или расширитель (необязательно).
Все эти инструменты приобретаются в аптеке. Проводить процедуру лучше в защищенном от солнечного света помещении, так как солнце негативно может повлиять на семенную жидкость.
Женщине нужно находиться в горизонтальном положении. Для усиления эффекта под ягодицы положите небольшой валик, так таз будет немного приподнят. Шприц с семенной жидкостью вводят во влагалище на 3—5 см, и медленно нажимают на поршень. Спешить не стоит.
После процедуры вставать не рекомендуется в течение 1—1,5 часов.
Когда инсеминация противопоказана
Несмотря на простоту и безопасность, эту процедуру не проводят людям со следующими патологиями:
- генетические заболевания, при которых не рекомендуется иметь детей;
- онкологический диагноз;
- непроходимость маточных труб или обнаружения в них спаек;
- острая стадия любого хронического заболевания;
- тяжелые пороки сердечно-сосудистой системы;
- отсутствие овуляции.
Зачатие и беременность при таких состояниях может угрожать жизни женщины. Поэтому перед тем, как провести репродуктивную процедуру проконсультируйтесь с врачом и пройдите обследование.
Внутриматочная инсеминация: риски и осложнения
Иногда после процедуры возможно ощущение небольшого дискомфорта в низу живота. Могут возникать тянущие боли. Но такие симптомы проходят самостоятельно в течение 2—3 суток. Если предварительно была проведена гормонотерапия, то небольшое ухудшение самочувствие — это норма.
Возможные осложнения:
- Инфицирование половых путей — возникает из-за некачественного выполнения процедуры. Например, несоблюдения полной стерильности используемых инструментов. Чаще всего такое осложнение возникает при домашней инсеминации. Важна и личная гигиена женщины перед процедурой.
- Многоплодная беременность.
- Аллергическая реакция на материал донора или обработанную сперму партнера.
- Гиперстимуляция яичников.
Эффективность внутриматочной инсеминации по сравнению с ЭКО довольно низкая. Обычно после ВМИ долгожданная беременность наступает только в 15% случаев. Чаще всего требуется проведение 2—3 процедур. Но и это не гарантирует положительный результат. Много зависит от опыта врача и особенностей организма женщины.
В любом случае, если оба партнера физически здоровы, то на начальном этапе нужно прибегнуть к наиболее щадящей процедуре для организма — внутриматочной инсеминации. Эта процедура также выгодна с финансовой точки зрения, по сравнению с другими репродуктивными технологиями.
Источник
Оглавление
- Какие противопоказания к ЭКО бывают?
- Противопоказания к ЭКО у женщин
- Противопоказания к ЭКО у мужчин
- Генетические заболевания и ЭКО
Сделайте первый шаг запишитесь на прием к врачу!
Экстракорпоральное оплодотворение сегодня является общепринятой методикой лечения бесплодия. Появившись в конце 20-го века, она используется в центрах репродуктологии во всех развитых странах мира. Сама процедура считается не только эффективной, но и безопасной. Тем не менее, все же существуют состояния организма пациентов и ситуации, несовместимые с возможностью проведения ЭКО. Их игнорирование не только приводит к отторжению эмбриона и потере ребенка, но часто может нанести серьезный ущерб здоровью, а в некоторых случаях даже привести к летальному исходу.
Какие противопоказания к ЭКО бывают?
Все противопоказания к этой процедуре изложены в Приложении 2 к приказу № 107 Министерства здравоохранения РФ от 30.08.2012 года. Условно их можно разделить на две основные категории:
- Относительные – это преодолимые состояния организма пациентов или факторы среды, после устранения которых ЭКО может быть успешно проведено;
- Абсолютные – такие противопоказания непреодолимы, и при их наличии в анамнезе успешное использование экстракорпорального оплодотворения невозможно.

Противопоказаниями к проведению ЭКО являются не только заболевания (то есть патологические состояния организма), но и другие причины, в той или иной степени влияющие на репродуктивные функции:
- прием некоторых лекарственных препаратов или некоторые методики лечения (например, гормональная, химио- или радиотерапия);
- факторы внешней среды – излучение, температурные нагрузки, тяжелая физическая работа, стрессы;
- особенности образа жизни, такие как режим или рацион питания, курение, употребление алкоголя или психоактивных веществ.
Наличие противопоказаний к ЭКО свойственно как женщинам, так и мужчинам, так как в искусственном оплодотворении используются половые клетки обоих родителей. Чтобы выявить относительные или абсолютные ограничения для использования этой репродуктивной технологии, семейная пара проходит комплексное медицинское обследование. Это обязательное условие для разработки индивидуального протокола ЭКО, позволяющее уберечь пациентов от лишних денежных трат, психических потрясений и ущерба их здоровью.
Противопоказания к ЭКО у женщин
К этой категории относятся излечимые заболевания женской репродуктивной системы, которые осложняют или делают невозможным искусственное оплодотворение или имплантацию уже зачатого эмбриона в эндометрий матки.
К специфическим относительным противопоказаниям к ЭКО для пациенток можно отнести следующие виды патологий. При их наличии искусственное оплодотворение откладывается на неопределенный срок до их полного устранения или достижения женщиной такого состояния, при котором процедура даст реальный результат, при этом не навредив здоровью. Для этого назначается предварительный курс лечения, по результатам которого врач определяет возможность зачатия и выбирает конкретную программу для достижения максимальных шансов на успешное возникновение беременности.

Доброкачественные опухоли репродуктивных органов. К ним относятся миомы, различные виды кисты яичников, аномальное разрастание эндометрия (слизистой, выстилающей полость матки). Успешность экстракорпорального оплодотворения зависит от расположения, характера и размера опухоли. В зависимости от этого врач может выбрать одну из 2 стратегий:
- Проведение ЭКО без удаления опухоли. Такой способ применим только в том случае, если размер новообразования не превышает 3 см. В некоторых случаях допускается пересадка и при больших опухолях, но тогда учитывается их конкретное расположение в органе. Эта стратегия позволяет провести оплодотворение, не откладывая его до проведения операции, что особенно актуально для женщин, чей возраст приближается к 35 годам. Однако, из-за воздействия гормональных препаратов при стимуляции яичников опухоль может начать расти и принять угрожающие размеры уже после подсадки эмбрионов. Чтобы этого избежать, врач подбирает наиболее щадащий режим стимуляции или исключает его из процедуры ЭКО.
- Проведение ЭКО после удаления опухоли. Данная тактика применяется при новообразованиях, чей размер намного превышает 3 см и сильно сокращает шансы на успешную имплантацию или рождение ребенка. В этом случае сначала хирургически удаляется само новообразование, затем пациентка проходит курс восстановления и только после этого осуществляется само ЭКО. Преимущество данной тактики заключается в меньших рисках для матери и ее ребенка, в том числе и на этапе стимуляции яичников. Недостаток – существенное увеличение сроков, что может не подойти женщинам старше 35 лет.
Выбор той или иной тактики при доброкачественных новообразованиях женских половых органов осуществляется врачом на основании предварительных обследований пациентки. Только после них выносится заключение терапевта об отсутствии противопоказаний к ЭКО или возможности проведения процедуры при их наличии.
Некоторые аномалии репродуктивной системы. К ним относятся врожденные или приобретенные (вследствие травм, хирургических операций, болезней) нарушения анатомического строения половых органов, мешающие естественному зачатию, но не исключающие оплодотворения и деторождения как такового. Распространенный примеры – спаечные процессы во влагалище, шейке матки, фаллопиевых трубах. В зависимости от характера конкретной аномалии может осуществляться их предварительное хирургическое устранение или ЭКО проводится без него, если нарушение не мешает получению яйцеклетки, подсадке эмбриона и рождению ребенка.
Инфекционные заболевания. Согласно приказу Министерства здравоохранения РФ № 107 Министерства здравоохранения РФ от 30.08.2012 года, ЭКО не проводится при наличии у будущей матери следующих инфекций:
- средней тяжести (ОРЗ, ОРВИ, грипп);
- различных форм туберкулеза;
- гепатита А, В, С, D, G;
- сифилиса;
- острых воспалительных патологий любой локализации;
- вируса иммунодефицита человека (ВИЧ).
Сделайте первый шаг запишитесь на прием к врачу!
В большинстве случаев вступать в протокол ЭКО нельзя до полного излечения инфекционной патологии. Исключения составляют хронические, трудноизлечимые или неизлечимые заболевания – например, ВИЧ, гепатиты, туберкулез. В этих случаях врач может провести экстракорпоральное оплодотворение, если пациентка находится в стадии устойчивой ремиссии

В случае с ВИЧ ЭКО назначается только при наличии вируса у одного из партнеров. При этом пол заболевшего родителя имеет значение:
- У ВИЧ-инфицированных мужчин перед ЭКО сперму предварительно обеззараживают, уничтожая вирусные частицы. Если повторный тест эякулята не показал наличие в нем вирионов – он используется для оплодотворения, если были повторно обнаружен вирус, то используется генетический материал донора.
- У ВИЧ-положительных женщин ЭКО может проводиться только на 3 стадии развития заболевания, когда риск внутриутробной передачи вируса ребенку минимален (хотя и не исключен полностью). Будущая мать обязана употреблять противовирусные препараты при ЭКО и весь период беременности. Кроме того, наличие у нее ВИЧ делает невозможным проведение инвазивных операций, из-за чего ей подсаживается только один эмбрион (чтобы избежать многоплодной беременности). А это существенно снижает шанс на успешное оплодотворение.
Гормональные нарушения. Выработка половых гормонов влияет не только на репродуктивную систему будущей матери, но и ее здоровье в целом. При гормональных нарушениях ЭКО не проводится потому, что эта процедура включает стимуляцию яичников, которая может создать опасную нагрузку на организм пациентки. Поэтому перед экстракорпоральным оплодотворением устраняется эндокринное заболевание, вызвавшее сбой в выработке гормонов, или отменяется (корректируется) гормональная терапия, прием контрацептивов. Если по каким-либо причинам такой вариант невозможен, врач может подобрать протокол ЭКО с щадящим режимом стимуляции яичников или полным его отсутствием.
Абсолютные противопоказания к ЭКО у женщин включают непреодолимые патологии, которые делают процедуру невозможной или чрезмерно угрожающей жизни матери.
Злокачественные опухоли. В подавляющем большинстве случаев рак является причиной для полного отказа от ЭКО – независимо от того, в каком органе развивается опухоль. Стимуляция яичников или гормональная поддержка матери после имплантации способны спровоцировать ее резкий рост, тем самым создавая серьезную угрозу жизни самой женщины. Даже после полного излечения от злокаче6ственной онкологии этот риск слишком велик. Однако, в некоторых случаях при согласии пациентки и ее полном информировании о возможной опасности, после консультации с онкологом врач-репродуктолог может провести процедуру.
Пороки развития матки. Этот орган играет важнейшую роль в имплантации эмбриона, его развитии и рождении. При аномалиях анатомического строения матки или ее полном отсутствии (в том числе приобретенном) вынашивание ребенка абсолютно невозможно при существующем уровне развития медицинских технологий. Стать матерью женщина с такой проблемой может только двумя способами:
- с помощью суррогатной матери – при этом у пациентки должны иметься собственные функционирующие яичники для получения яйцеклеток;
- усыновив чужого ребенка – такой способ используется, если от пациентки нельзя получить генетический материал.
Тяжелые соматические (общие) заболевания. ЭКО категорически противопоказано при неизлечимых патологиях любых органов или систем, если проведение процедуры создаст неоправданно высокий риск для здоровья или жизни женщины – в частности:
- заболевания крови и нарушения кроветворной функции – лейкозы, лимфомы, лимфогранулематоз, анемия, гемофилия и т. д.;
- сердечно-сосудистые заболевания – пороки сердца и сосудов, аневризмы, тяжелые разновидности гипертонии и кардиомиопатии;
- эндокринные патологии – синдром Бернета, сахарный диабет, давший осложнения на почки и/или глазную сетчатку;
- различные виды нефропатии, заболевания печени, поджелудочной железы;
- неврологические патологии нервной системы – инсульты, рассеянный склероз и т. д.;
- психические заболевания – шизофрения, клинические депрессии в тяжелой стадии, трудно контролируемые психозы.
Сделайте первый шаг запишитесь на прием к врачу!
Помимо относительных и абсолютных противопоказаний к ЭКО у женщин имеются также заболевания, которые сложно отнести к одной из этих категорий:
- цирроз печени в начальной стадии без признаков кровотечений или печеночной недостаточности;
- легкие формы эпилепсии с нечастыми или контролируемыми приступами;
- муковисцидос, не успевший осложниться легочной недостаточностью;
- наличие искусственного клапана сердца – ЭКО допускается, если у пациентки имеется 1 имплантат.

В этих и некоторых других ситуациях ЭКО осуществимо, но несет определенную угрозу жизни и здоровью как самой матери, так и ребенка. Решение о проведении в каждом конкретном случае принимает врач на основании данных диагностических обследований, анализа и сопоставления рисков для пациентки и шансов на успешное наступление беременности.
Противопоказания к ЭКО у мужчин
В связи с тем, что мужчина участвует только в процессе самого оплодотворения, ограничений для него при экстракорпоральном оплодотворении гораздо меньше и подавляющее большинство из них – относительные, то есть потенциально преодолимые. У будущих отцов наиболее распространенными противопоказаниями к ЭКО являются:
Половые инфекции. Сифилис, гонорея, хламидиоз, микоплзмоз, герпес, ВИЧ и другие венерические заболевания – распространенная причина отказа от проведения ЭКО с использованием спермы их носителя. Однако, существующие методы лечения этих патологий, а также очистки эякулята от возбудителей в подавляющем большинстве случаев позволяют получить чистый генетический материал, пригодный для экстракорпорального оплодотворения.
- Нарушения качества спермы. Другой распространенной, но преодолимой проблемой, с которой сталкиваются мужчины при проведении ЭКО – недостаточное количество или полное отсутствие здоровых и активных сперматозоидов в эякуляте. Качество спермы можно повысить, исключив из жизни будущего отца вредоносные факторы, такие как стрессы, излучение, вредные привычки и т. д. Если это не помогает, врач может отобрать из его спермы наиболее жизнеспособную половую клетку и искусственно внедрить ее в яйцеклетку. При полном отсутствии сперматозоидов в эякуляте их можно извлечь непосредственно из яичка.
- Онкологические заболевания. В отличие от женщин, у мужчин рак не является абсолютным противопоказанием к ЭКО, так как не затрагивает половые клетки. Однако, забор генетического материала у страдающего онкологией отца лучше выполнить до противоопухолевой терапии, так как воздействие химических средств и/или излучения существенно снижает количество жизнеспособных и активных сперматозоидов.
К абсолютным противопоказанием для мужчин при проведении ЭКО можно отнести патологии, при которых их организм не вырабатывает сперматозоиды, из-за чего их нельзя извлечь ни из эякулята, ни из яичек. Это могут быть как врожденные аномалии развития половых органов, приобретенное отсутствие тестикул, некоторые эндокринные расстройства и другие нарушения. В таком случае единственный выход – воспользоваться генетическим материалом мужчины-донора.

Генетические заболевания и ЭКО
Важным аспектом, влияющим на проведение экстракорпорального оплодотворения, является наличие у одного или обоих родителей наследственных заболеваний. Само ЭКО при этом возможно, но велик риск передачи дефектных генов ребенку, из-за которых у него могут развиться врожденные патологии. В таком случае возможно два варианта действий:
- Провести экстракорпоральное оплодотворение с учетом всех рисков для ребенка и самой матери. При этом генетиче6ский материал и оплодотворенные эмбрионы подвергаются предварительному генетическому скринингу, который позволяет выявить дефектные гены и определить примерные шансы на проявление у ребенка врожденных патологий. Однако результаты таких исследований не точны на 100%, поэтому всегда есть риск, что патология не будет замечена и разовьется в плоде.
- Отказаться от проведения ЭКО и использовать донорский генетический материал. При этом один или сразу оба пациента не будут биологическими родителями будущему ребенку, из-за чего на такой шаг решается не каждая семейная пара.
Сделайте первый шаг запишитесь на прием к врачу!
В любом случае, при наличии генетических заболеваний родителям придется сделать нелегкий выбор. Большое значение имеет профессионализм и тактичность врача – зачастую именно он будет выбирать, какой способ преодоления бесплодия выбрать, исходя из рисков и возможностей конкретной ситуации.
Источник
