Противопоказания для переливания крови абсолютные
На фоне успехов в клинической медицине внедрено множество методик эффективного лечения различных человеческих патологий. На сегодняшний день достигнуты отличные результаты в трансфузиологии, то есть процессе переливания и смешивания крови, ее компонентов и заменителей. Данный раздел медицинской науки также изучает миелотрансплантацию, то есть терапию гемобластозов и коррекцию кровотечений.
Переливание и смешивание крови – достаточно серьезная и сложная процедура. Не так давно к данной методике прибегали лишь в крайних случаях, так как, несмотря на огромное количество показаний, противопоказаний к переливанию крови не меньше, если даже не больше. На сегодняшний день эта процедура и ее особенности достаточно изучены, чтобы говорить о том, что при ее проведении практически все риски жизни и здоровья человека равняются нулю.
Основные правила проведения процедуры
Несмотря на большое количество показаний и противопоказаний к переливанию крови, эту процедуру проводили еще медики с древних времен, хотя зачастую неудачно. Но эти опыты позволяли выяснить, что кровь каждого человека имеет резус-фактор.
В дальнейшем ученые научились консервировать компоненты крови, изобрели заменители. Также разработан ряд правил, которые позволяют свести риски к минимуму, в частности:
- гемотрансфузия обязательно проводится в стерильных условиях;
- независимо от того, применялась ранее подобная методика, определен ли резус-фактор и прочие показатели, лечащий врач обязан самостоятельно провести исследования, как пациента, так и донора на совместимость и заболевания;
- недопустимо использование любых материалов, которые не проверены на предмет наличия вирусов опасных заболеваний: СПИДа, сывороточного гепатита и сифилиса;
- принимаемый материал от донора не может храниться более 21 дня и то, при условии соблюдения температурного режима;
- одноразовая доза крови, принимаемая от донора, не может превышать 500 миллилитров.
Вопрос переливания крови в перинатальном периоде всегда решается индивидуально.
В каких случаях показана процедура
Выделяют два типа случаев, когда необходима процедура гемотрансфузии: абсолютные и относительные показания. Как понятно из названия, абсолютные показания – это когда другого способа лечение не предусмотрено. Относительные показания – случаи, когда можно обойтись другими методиками лечения заболевания.
Абсолютные показания
Процедура гемотрансфузии показана при наличии острой формы анемии, так как наличие такой патологии не редко приводит к летальному исходу. Анемия может привести к утрате крови до 30%, в данном случае значительно снижается уровень гемоглобина и кровяного давления. Объем переливания крови при низком гемоглобине варьируется от 300 миллилитров до 3-х литров. В ряде случаев переливают даже больше высшего разрешенного уровня. Однако, в данном случае, эффекта от гемотрансфузии можно достичь только при условии того, что будет полностью устранена причина кровотечения.
При операционном или травматическом шоке данная процедура не просто показана, а обязательна. В данном случае, может использоваться даже плазма. В зависимости от того, сколько утрачено крови, объем переливания может достигать 1 литра. Наряду с кровью или/и плазмой в организм пациента вводятся специальные лекарственные средства, стимулирующие преодоление тяжелого состояния.
Сильное кровотечение (более 15%) также дает повод для проведения процедуры незамедлительно. Появление такого состояния возможно даже при тяжелейшем хирургическом вмешательстве.

Относительные показания
В качестве вспомогательной методики лечения, процедура гемотрансфузии проводится при сильном воспалительном процессе или наличии гнойных образований. Переливание крови позволяет стабилизировать состояние человека и нормализовать работу иммунной системы. Но, при данных обстоятельствах процедура должна проводиться на протяжении нескольких дней, а количество вводимой крови не превышает 100 миллилитров.
Переливание крови при низком гемоглобине и анемии может проводиться не в острой форме, а, как вспомогательная методика лечения.
При наличии ожоговой болезни, когда пациент находится в состоянии шока, ему может быть показана данная процедура. Объемы в этом случае достаточно большие, от 1 до 2 литров. Повышенная доза назначается при интоксикации организма. Вместо крови может использоваться свежезамороженная плазма. На септической стадии, количество переливаемой крови снижается, до 100-250 миллилитров.
В случае, если результаты обследований дают возможность предположить острую кровопотерю в момент проведения операции, то в предоперационный период может проводиться процедура гемотрансфузии.
ДВС-синдром также является относительным показателем для использования процедуры переливания крови.
Помимо этого, кровь и плазма может вводиться для улучшения состояния при наличии некоторых патологий:
- гепатиты различных форм и типов;
- цирроз печени.

Противопоказания
Наряду с показаниями, и противопоказания к переливанию крови разделяются на абсолютные и относительные. При любых обстоятельствах, обострение ряда заболеваний является противопоказанием к проведению процедуры. В данном случае запрет связан с тем, что гемотрансфузия вызовет только обострение существующей патологии, которая и так находится в острой форме.
Абсолютные противопоказания к переливанию крови:
- инфаркт миокарда;
- острая форма сердечно-легочной недостаточности, в частности, если в наличии отек легких.
Ни при каких обстоятельствах нельзя проводить переливания если несовместимы показатели АВ0 и Rh. Наличие иммунных заболеваний у донора либо хрупкие вены – является полным противопоказанием. Невозможен забор компонентов от человека, у которого гипертония находится на 3 стадии или в анамнезе имеются нарушения кровообращения в мозгу, бронхиальная астма или эндокардит.
Относительные противопоказания к переливанию крови:
- ряд сердечных заболеваний;
- ревматизм;
- проблемы с кровообращением в мозгу, тем более, если патология находится на стадии обострения;
- туберкулез;
- тромбозы и эмболии;
- проблемы с почками и печению;
- септический эндокардит.

Дополнительные критерии оценки необходимости проведения процедуры
Особое значение для определения необходимости проведения процедуры трансфузии имеет аллергический анамнез, который врач должен оценить перед процедурой.
Особого оценивания требует ситуация:
- если переливание крови проводилось недавно, не позднее 3 недель;
- если у женщины были проблемы с вынашиванием плода или был выкидыш;
- нагноительные процессы, которые долгое время не проходят;
- распадающиеся злокачественные новообразования;
- аутоиммунные заболевания;
- разнообразные формы заболевания крови.
При наличии хотя бы одного из этих показателей пациента относят в группу риска и чаще всего проводят процедуру с использованием заменителей.
Совместимость
Очень часто встает вопрос: “Какую группу крови можно переливать всем?”. На сегодняшний день существуют специальные таблицы совмещения, согласно которым:
- человеку с IV группой крови можно вливать любую другую, то есть он является универсальным реципиентом;
- при наличии III группы реципиенту можно вливать I и III группы;
- если у пациента II группа крови, то ему подойдет донорский материал I и II группы.
Так какую группу крови можно переливать всем? Первую, которая считается универсальной.
Немаловажное значение имеет резус-фактор. Самое главное, что если он Rh+, то есть положительный, то для переливания подойдет группа с отрицательным резус-фактором (Rh-). Проводить процедуру в обратном порядке нельзя, в противном случае произойдет склеивание эритроцитов.
Виды переливания
На сегодняшний день выделяют ряд разновидностей проведения трансфузии:
- внутриартериальное введение, то есть через крупную артерию;
- внутривенное, введение в венозный синус или вену;
- внутрикостное, то есть в губчатое вещество;
- внутриматочное, показано при острой кровопотери и наличии гемолитической болезни плода;
- внутрисердечное.
По скорости введения существует струйная и капельная методика. Обратная методика проводится в период проведения операции, то есть пациенту переливается его же кровь. Обменная методика предполагает переливание, замещающее частично собственную кровь, кровью донора. Термин массивная гемотрансфузия предполагает введение крови в объеме от 30% и более.
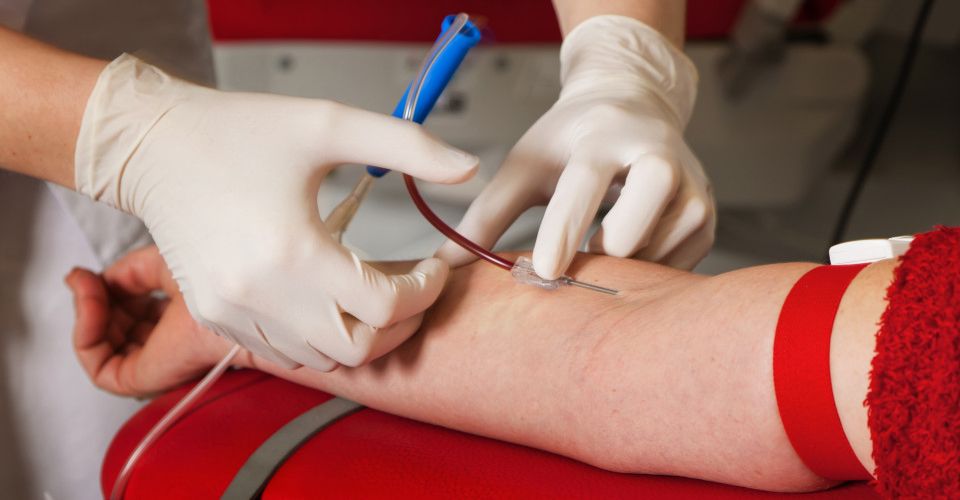
Последствия процедуры
Наряду с показаниями и противопоказаниями к переливанию крови следует выделить положительный и отрицательный эффект от процедуры. В частности, если все прошло хорошо, то у пациента наблюдается быстрое восстановление организма, в особенности, если речь идет о сниженном гемоглобине, интоксикациях, отравлениях и анемии.
К негативным последствиям следует отнести эмболический шок, который может произойти вследствие нарушения методики проведения процедуры. Если неправильно подобран донор, либо у него перед переливанием не выявили конкретное заболевание, то у реципиента могут наблюдаться симптомы патологии, которую имел донор.
Источник
Переливание крови и её компонентов – это серьёзная процедура, которая называется гемотрансфузия. Не так давно её делали только в крайнем случае, и она сопровождалась повышенными рисками для жизни человека. Однако медицина досконально изучила эту процедуру. Поэтому все риски для жизни теперь сведены к минимуму. Переливание крови позволяет избавиться от серьёзных заболеваний. Кроме того, его делают даже в профилактических целях. Переливание крови и её компонентов применяют в хирургии, гинекологии, онкологии. Чтобы процедура прошла удачно, её должен выполнять профессионал, зная показания к проведению переливания и отсутствие противопоказаний. Только так процедура даст положительный результат без возможных осложнений.
Показания переливания крови
Показания к переливанию крови и её компонентов бывают двух видов: абсолютные и относительные. Каждый из них рассмотрим по отдельности.
Абсолютные показания проведения переливания крови и её компонентов — те ситуации, когда процедура является единственным способом лечения патологии. К таковым относятся следующие ситуации:
- Потеря большого количества крови, при которой возникает острая форма анемии. Такое состояние может привести к летальному исходу. Кровопотеря может составить до 30% от общего количества, резко понижаются уровень гемоглобина и кровяное давление. В этом случае нужно как можно быстрее восстановить утраченную кровь. Переливание при такой ситуации варьируется от 300 мл до 3-х литров. Иногда количество переливаемой крови может быть даже больше верхнего предела. Такая процедура начинается сразу после устранения причины кровотечения, в противном случае все усилия будут напрасными.
- Травматический или операционный шок. Такое состояние требует немедленного переливания крови. В этом случае для вливания подойдёт и плазма. В зависимости от состояния пациента объём вливаемой субстанции варьируется от 250 мл до 1 литра. Вместе с плазмой или кровью больному следует ввести специальные жидкости, которые помогают справиться с шоком.
- Тяжёлое операционное вмешательство, при котором происходят повреждение тканей и потеря большого количества крови.

Относительные показания проведения переливания крови и её компонентов – это такие ситуации, при которых можно обойтись без этой процедуры, поскольку она является вспомогательным методом лечения. К таковым относятся:
- Заболевания с гнойными образованиями и воспалительным процессом. В такой ситуации переливание крови делается, чтобы нормализовать деятельность иммунной системы человека. Процедура проводится несколько дней подряд. При этом вливания крови не превышают 100 мл за редким исключением.
- Анемия.
- Ожоговая болезнь. Если такое заболевание протекает в шоковой форме, то больному назначается вливание крови от 1 до 2 литров в день. В том случае, если в этот период произошла интоксикация организма, то пациенту назначают по 2 литра вливания плазмы в сутки. Для этого используется свежезамороженная плазма. Если же ожоговая болезнь протекает в септической стадии, то пациенту назначают введение от 100 до 250 мл каждые 4 дня. Наряду с этим, врач может назначить переливание плазмы.
- Предоперационный период. Помимо этого, переливание крови врач может назначить и при самой операции, если существует риск развития анемии.
- ДВС-синдром. В этом случае делают вливание плазмы. Только оно поможет при такой форме патологии.
- Нарушения свёртываемости крови, которая развивается из-за недостатка антикоагулянтов плазмы. В такой ситуации показано введение свежезамороженной плазмы.
- Переизбыток антикоагулянтов непрямого действия. В этом случае тоже предусмотрено вливание плазмы.
- Недостаток в крови компонентов, которые нужны для её нормального свёртывания. Такая ситуация может произойти из-за цирроза печени или различных гепатитов. Для нормализации состояния назначают вливания плазмы.

Медицина рекомендует переливание крови и её компонентов для восстановления работы органов и систем организма при нарушении их деятельности. Назначить процедуру и провести её может только врач.
Противопоказания переливания крови
Вливание крови и её компонентов создаёт дополнительную нагрузку на сердечно-сосудистую систему. Помимо этого, такая процедура может привести к обострению заболеваний в хронической форме. Чтобы не допустить этой ситуации, нужно знать противопоказания к переливанию крови. Они, как и показания, бывают двух видов – абсолютные и относительные.
При абсолютных противопоказаниях переливание крови находится под строгим запретом. К ним относятся следующие патологии:
- сердечно-лёгочная недостаточность в острой форме, при которой наблюдается отёк лёгких;
- инфаркт миокарда.
При относительных противопоказаниях допускается переливание крови и её компонентов, если произошла большая кровопотеря или пациент находится в состоянии травматического шока. Однако если таких ситуаций не наблюдается, то процедуру проводить нельзя.
К относительным противопоказаниям относятся следующие патологии:
- нарушение мозгового кровообращения в тяжёлой форме;
- некоторые сердечные патологии;
- туберкулёз;
- некоторые патологии печени и почек;
- ревматизм;
- септический эндокардит;
- свежие тромбозы и эмболии.
Подготовка пациента к проведению процедуры
Процедура переливания крови требует подготовки. Прежде нужно узнать резус-фактор пациента. Помимо этого, следует выяснить его группу крови. Это требуется, чтобы подобрать подходящего донора. На этом же этапе проводится исследование всего организма с целью обнаружения патологий и противопоказаний.
Когда до процедуры остаётся двое суток, у пациента вновь берётся кровь, чтобы выяснить, существуют ли у него аллергические реакции.
Перед тем как начать непосредственно саму процедуру, у больного опустошаются мочевой пузырь и кишечник. Для этого ему ставят клизму. Перед переливанием следует исключить приём пищи.
На этом этапе происходит выбор состава вливания. Это может быть и сама кровь, и её компоненты – лейкоциты или тромбоциты. Всё зависит от того, для чего проводится процедура. Определить вводимый состав может только врач. Так, при анемии, лейкопении и нарушении свёртываемости крови свою эффективность доказали именно компоненты крови. Даже небольшое количество такого состава поможет решить имеющуюся проблему.
Переливание крови и её компонентов помогает избавиться от серьёзных патологий, а иногда оно может спасти жизнь человеку. Однако чтобы исключить все опасные последствия, процедуру должен выполнять только профессионал после тщательного обследования пациента.
Источник
Онкологическая клиника в Москве ¦ ПЕРЕЛИВАНИЕ КРОВИ ОНКОБОЛЬНЫМ ¦ Переливание эритроцитарной массы
Переливание компонентов крови в Европейской клинике
В своей практике врачам нередко приходится назначать переливание крови в тяжелых случаях, когда не остается других эффективных способов быстро нормализовать состояние больного.
Цельную кровь переливают не всегда, поскольку, например, у раковых пациентов она может стимулировать метастазирование. Негативное свойство цельной крови заключается в большом разнообразии антигенных раздражителей, которые в ней содержатся.
После получения ее от донора и хранения в течение определенного времени часть клеток разрушается и теряет свои функциональные свойства, а кроме того, появление значительного количества таких «обломков» чревато большой нагрузкой на почки и иммунную систему реципиента.
По этой причине обычно используют отдельные фракции крови строго по показаниям. В них спектр возможных антигенов намного меньше, и они не содержат клеток и компонентов, в которых нет необходимости.
В Европейской клинике хирургии и онкологии нередко приходится прибегать к переливанию крови и ее компонентов, так как здесь проводится лечение пациентов с тяжелой раковой и соматической патологией.
Благодаря многолетнему опыту работы и высокому уровню подготовки врачей, количество осложнений от переливания крови и ее фракций сведено к минимуму.
Четкое следование предписанным протоколам и постоянный мониторинг состояния пациентов позволяет вовремя диагностировать и предотвращать любые негативные побочные эффекты проводимой терапии.
Получение эритромассы
Если целью лечения данного конкретного пациента является устранение анемии, то нет необходимости переливать цельную кровь, поскольку перечень осложнений для такой процедуры гораздо обширней, чем, например, при переливании эритромассы.
Существует много способов ее заготовки, но основной смысл заключается в отстаивании и центрифугировании крови, удалении плазмы и аппаратном фракционировании форменных элементов. При этом иногда эритроциты отмывают в растворе, что позволяет снизить антигенную нагрузку.
В ряде случаев их погружают в крио-протекторный раствор, который дает возможность осуществлять замораживание без разрушения клеток. Также готовят эритроцитарную взвесь, в которой помимо отмытых (от остатков плазмы и других форменных элементов) эритроцитов содержится физиологический раствор.
Такая взвесь не содержит антигенов, ассоциированных с лейкоцитами, тромбоцитами, и сывороточных белков. Отмытую эритроцитарную взвесь используют для тех больных, у которых в анамнезе были аллергические реакции при трансфузии крови и ее компонентов.
Показания к переливанию эритромассы
Общим показанием к переливанию эритроцитарной массы является падение гемоглобина ниже 70 г/л и гематокрита ниже 25%. Такая ситуация может быть при острых кровотечениях, когда человек потерял треть объема циркулирующей крови.
Хронические кровопотери также могут быть показанием для переливания крови. При заболеваниях желудочно-кишечного тракта происходит нарушение всасывания железа и витаминов, в частности В12 и фолиевой кислоты, что приводит к развитию анемии.
При онкологической патологии из-за синдрома интоксикации подавляется красный росток кроветворения, что приводит к развитию апластической анемии.
При лейкозах и лимфомах избыточное производство лейкоцитов приводит к инфильтрации костного мозга раковыми клетками, в результате чего активность кроветворной системы, не имеющей отношение к производству пула мутировавших клеток, сильно снижается и развивается анемия.
Различные болезни пищеварительной системы, которые сопровождаются образованием эрозий и язв, часто приводят к хронической кровоточивости и возникновению выраженной анемии, которая нуждается в соответствующей терапии.
У женщин патология репродуктивной системы нередко провоцирует анемию: это могут быть не только новообразования, но и предраковые состояния, а также полипы полости и шейки матки, которые в результате механической травматизации кровоточат, приводя к потере гемоглобина.
Противопоказания к переливанию крови
Противопоказания к переливанию крови при тяжелых кровопотерях и анемиях носят относительный характер и не могут быть препятствием для этой процедуры.
В случае выраженной сердечной недостаточности введение в кровеносное русло избыточного объема жидкости может вызвать дополнительную нагрузку на сердечную мышцу и тогда приходится вводить пациенту мочегонные и вазодилататоры.
Следует также проявлять осторожность при выраженной почечной недостаточности.
Эритромасса содержит некоторое количество разрушенных клеток и свободного гемоглобина, которые могут засорять почечные канальцы и усиливать дисфункцию.
Кроме того, возможно разрушение части эритроцитов из-за возможного присутствия антиэритроцитарных антител и развитие гемолиза.
Процедуры переливания стараются избегать при острых инсультах, печеночной недостаточности, эндокардите, который сопровождается уменьшением сердечного выброса.
Процедура переливания эритромассы
Эритроциты необходимо человеку, поскольку основная их функция – это перенос кислорода в молекулах гемоглобина. При их снижении организм испытывает кислородное голодание, что проявляется в общей слабости, бледности, снижении умственной и физической выносливости.
Критическая потеря крови с форменными элементами приводит к гиповолемическому шоку и смерти. По этой причине необходимо замещать как утраченный объем, так и клетки крови для быстрого улучшения состояния пациента.
Перед переливанием донорский материал тестируют на антигены системы AB0, резус-фактор и Келл-антигены. Это позволяет минимизировать риски иммунного конфликта между кровью донора и реципиента.
Кроме того, после того, как эритромасса доставлена в отделение проводят пробу на совместимость. Для этого берут две капли сыворотки крови пациента в пробирке, добавляют одну каплю эритромассы и две капли полиглюкина – все тщательно перемешивают.
Затем доливают 3 мл физиологического раствора. Если материал пациента и донорских эритроцитов не совместимы, то образуются мелкие агглютинаты, которые выглядят, как мелкий красный песок в растворе и на стенках пробирки.
В этом случае переливать такой материал нельзя и подыскивают другую эритромассу. Если испытание на совместимость пройдено благополучно, то проводят биологическую пробу.
Для этого в вену пациента вводят 10 мл эритромассы и выжидают 3-5 минут: при отсутствии неблагоприятных симптомов, испытание повторяют еще два раза. Если пациент хорошо отреагировал на биологическую пробу, то вводят основной объем эритромассы.
Вводимый раствор предварительно прогревают до 38ºС. Соблюдение всех необходимых правил позволяет максимально сократить риски осложнений.
Перед самой трансфузией врач осматривает пациента и заносит в историю болезни данные о его текущем состоянии. В процессе непосредственно переливания производится мониторинг самочувствия больного, измеряется пульс, давление.
После процедуры документально оформляется протокол переливания крови. Весь процесс введения эритромассы занимает 30-40 минут и происходит со скоростью 40-60 капель в минуту.
Чаще всего осложнением от такой манипуляции бывает кожная сыпь, вызванная освобождением гистамина, лихорадка, озноб.
После окончания переливания эритромассы человек проводит в постели 2-3 часа, и медсестра отслеживает его состояние: измеряет температуру, пульс и давление.
На следующий день собирают анализ мочи и крови для мониторинга функции почек и общей реакции организма.
Как правило, при соблюдении всех установленных протоколов побочных эффектов почти не бывает, зато самочувствие пациента быстро улучшается за счет устранения кислородного голодания и активации метаболизма.
+7(925)191-50-55 – европейские протоколы лечения в Москве
ЗАПРОС в КЛИНИКУ
Источник
