Противопоказания для постановки эпидурального катетера

Эпидуральная анестезия в настоящее время набирает всё большую популярность среди врачей и пациентов. И не зря: такая процедура даёт хорошую эффективность и имеет достаточно мало противопоказаний.
Эпидуральная анестезия считается современным методом в медицинской практике, однако о ней было известно уже давно. Ещё в начале двадцатого столетия специалистами было обнаружено, что если кокаин ввести в эпидуральное пространство, то наблюдается прекрасный обезболивающий эффект. Но, не смотря на такое важное научное открытие, анестезию по многим причинам не стали широко применять в медицине. Около века на постсоветском пространстве многие врачи так и продолжали использовать «общий наркоз», игнорируя при этом долгое время более щадящий и лёгкий метод обезболивания.
На данный момент мы можем смело рассчитывать на эпидуральное (синоним – перидуральное) обезболивание, которое обширно применяется в абдоминальной хирургии, онкологии, травматологии и ортопедии, акушерстве, гинекологии, урологии и довольно часто — в педиатрии. Итак, давайте узнаем и рассмотрим, что такое эпидуральная анестезия, как выполняют данную процедуру, какие у неё имеются побочные эффекты, болит ли она и почему именно этот наркоз, а не общий?
Сегодня этот метод считается самым распространённым в анестезиологии. Сколько же пациентов выбирают такой современный вид обезболивания, как эпидуральная анестезия?
Если верить статистике, то в развитых странах Европы и США им пользуются в 75-80% случаев.
Техника выполнения
Самая главная задача для анестезиолога – это правильно поставить катетер в эпидуральное (перидуральное) пространство. Под эпидуральным пространством расположен спинной мозг, который также окружён оболочкой (именно в это место необходимо попасть иглой для получения такого наркоза, как спинальная анестезия).
Перидуральная анестезия осуществляется с помощью специальной иглы (игла Туохи), которая имеет определённый диаметр (1-2 мм) и длину (9 см). Местный анестетик, попадая в эпидуральное пространство, блокирует проводящие нервные волокна, которые напрямую связаны со спинным мозгом. Таким образом, происходит перидуральная анестезия того или иного, в зависимости от уровня анестезии, участка тела.

Игла Туохи
Чтобы выполнить обезболивающую процедуру, необходимо иметь набор для эпидуральной анестезии, в который входит следующее (возможны дополнительные компоненты):
- игла Туохи (эпидуральная игла);
- эпидуральный катетер;
- шприц низкого сопротивления;
- коннектор
- бактериальный фильтр;

1-игла Туохи. 2-коннектор с катетером. 3-бактериальный фильтр. 4-шприц низкого сопротивления
Как делают эпидуральную анестезию?
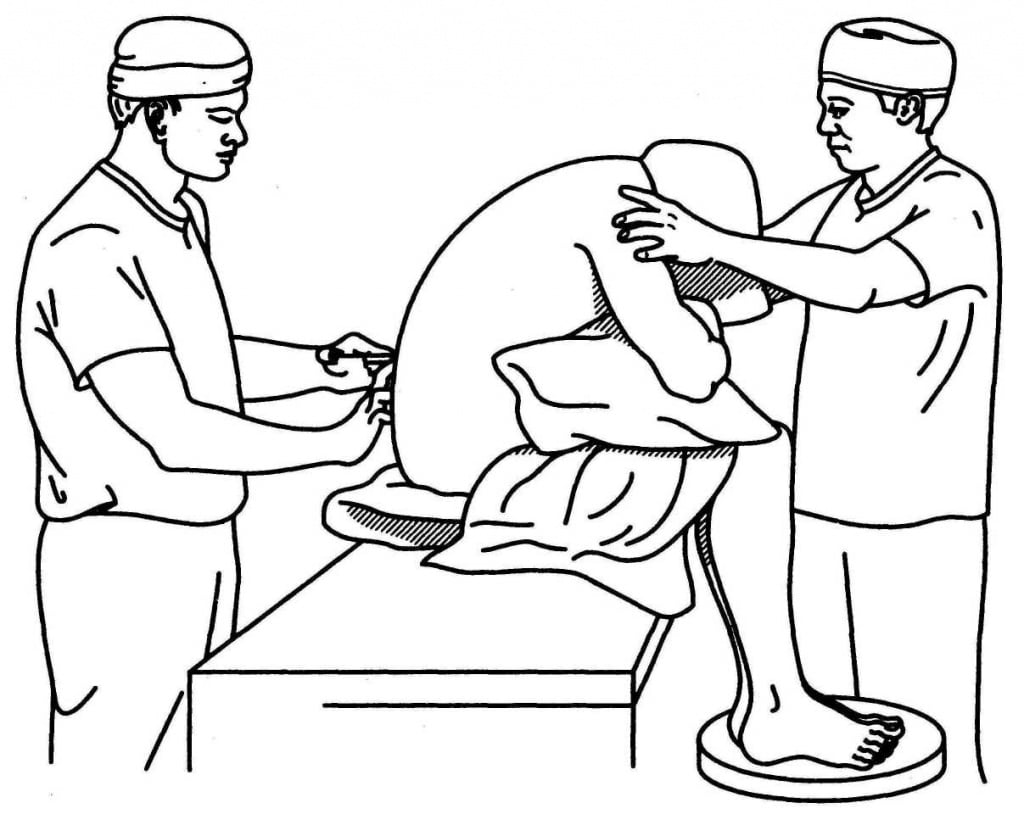
Манипуляция совершается врачом анестезиологом и медицинской сестрой. Перед началом проведения процедуры набор для эпидуральной анестезии выкладывается в стерильный лоток или на стерильную пеленку.
Пациент находится в положение сидя, хотя допускается и положение на боку с согнутыми к груди ногами. Пациента просят выгнуть спину дугой, либо «кошечкой» для того, чтобы удобнее было нащупать нужные ориентиры и попасть иглой в необходимую область. При этом врач рекомендует больному не совершать никаких движений, чтобы правильно и быстро выполнить свою работу.
Место установки катетера зависит от хирургического пособия (операции). Это чаще всего поясничный, нижний грудной или высокий грудной уровни. Задача врача на этом этапе – пальпационным методом (потрогать руками) выбрать необходимое место, куда будет вводиться игла.
Место инъекции обкладывается стерильным материалом (пелёнки, простыни, одноразовые фартуки), оставляется лишь небольшое окошко в области позвоночника, которое потом обрабатывается антисептиком. Либо просто спина широко обрабатывается антисептическим раствором. Все зависит от материальных возможностей медицинского учреждения. Так как процедура может доставить болевые ощущения пациенту, то место сначала «замораживают»-нужное место обкалывают местным анестетиком (чаще всего это лидокаин). Пациент при этом может сказать о том, что немного распирает в зоне укола, может ощущать лёгкое жжение, которое длится недолго. Затем врач начинает «поиск» нужного пространства посредством иглы Туохи и шприца низкого давления, и установки в это пространство эпидурального катетера
Этот этап манипуляции считается самым важным и безболезненным для пациента: под действием предыдущей анестезии прокол иглой, как правило, практически не чувствуется или не ощущается вообще. Правильная техника выполнения требует большого врачебного мастерства, чтобы удачно провести такую процедуру,как эпидуральная анестезия.
Когда игла попала в необходимую область, через неё производится введение катетера. Через эту тоненькую трубочку будет подаваться препарат для выполнения анестезирующего действия. Пациент на данном этапе также не ощущает никакого дискомфорта.
После установки катетера в позвоночник, игла извлекается. Далее к нему подсоединяется коннектор (переходник), чтобы можно было шприцом ввести необходимый препарат.
Прежде чем ввести полную дозу анестетика, врач вводит «тест-дозу». Это один из дополнительных методов для подтверждения правильного расположения эпидурального катетера. Для этого вводится несколько миллилитров препарата и производится оценка его воздействия. В это время врач будет задавать вопросы, просить выполнить те или иные действия. Очень важно, чтобы пациент давал четкие ответы и в точности выполнял все действия врача. От этого будет зависеть качество анестезии. Катетер надёжно фиксируют с помощью стерильной повязки и лейкопластыря. Многие пациенты спрашивают: «Сколько времени проходит, прежде чем я почувствую действие лекарства и наркоз?». Действие анестезии проявляется через 15-25 минут.
Показания к эпидуральной анестезии:
- выполнения оперативных вмешательств на грудной полости, брюшной полости, на нижних конечностях;
- в комплексной терапии некоторых заболеваний (например, панкреатит)
- лечение хронических и затяжных болей;
- обезболивание родов;
- акушерские показания;
Противопоказания к перидуральной (эпидуральной) анестезии.
Итак, противопоказания могут быть абсолютными (не допускают пациента к анестезии в 100% случаях) и относительные (на усмотрение врача).
Абсолютные противопоказания:
- отказ больного;
- кожные заболевания спины с выраженными гнойничковыми нарывами и образованиями в месте пункции (укола);
- аллергическая реакция на местный анестетик;
- выраженная деформация позвоночного столба (например, болезнь Бехтерова);
- нарушение свертывающей функции крови (коагулопатии);
- Клинически значимая гиповолемия (обезвоживание, потеря крови);
- Нарушение проводимости сердца (АВ-блокады, синдром слабости синусового узла);
Относительные противопоказания:
- аномалии развития и лёгкая деформация позвоночника;
- психиатрические заболевания;
- Низкий уровень интелекта у больного;
- Лечение дезагрегантами и антикоагулянтами – препараты «разжижающие кровь» (клопидогрель и его производные, варфарин и т.д.);
- Перенесенные раннее операции на позвоночнике;
- Наличие татуировки в месте пункции (укола);
Плюсы и минусы анестезии
Как уже было сказано выше, перидуральная анестезия имеет на сегодняшний день высокую актуальность. Данный вид анестезии имеет гораздо меньше побочных явлений на организм, в отличие от общей анестезии (наркоза)
Однако у каждой медали есть обратная сторона. Речь пойдет об осложнениях
Осложнения эпидуральной анестезии:
- эпидуральная анестезия не приносит желаемого эффекта, поэтому может наблюдаться частичная блокада либо её не будет вовсе (не произойдёт обезболивание);
- образование гематомы в эпидуральном пространстве-довольно редкое осложнение;
- попадание инфекции в перидуральное пространство-встречается редко;
- токсическое действие препаратов из-за непреднамеренного вв введения местного анестетика либо передозировкой препарата из-за превышенной дозы препарата;
- Головные боли разной интенсивности. Это может произойти при непреднамеренном прокол проколе спиномозгового пространства иглой Туохи (самое частое осложнение)
- Различные неврологические нарушения – от легких (частичный паралич/онемение, боли в ногах) до грубых (повреждение спинного мозга) — встречаются очень редко;
- Отрыв катетера (так как катетер-это пластиковая трубочка, то и поломаться гипотетически может! В зависимости от уровня, на котором обломился катетер, может потребоваться хирургическая операция по его «поимки». Например, если это случилось на уровне кожи. В остальных случаях катетер оставляется, так как абсолютно совместим с окружающими тканями);
- Боль в спине (связано чаще всего с тем, что анестезия вызывает расслабление мышц и натяжение связок, встречается примерно у 40% пациентов, проходит через 1-2 дня, описаны случаи более длительного присутствия боли, что связано с обострением уже имеющихся проблем с позвоночником);
- Ошибочное введение не предназначенного для эпидурального введения лекарственного средства (как бы странно это не звучало, но это имеет место быть, хотя и довольно редко)
Источник
Эпидуральная анестезия – один из основных методов регионарного обезболивания, которые используют онкологи Юсуповской больницы. Катетеризация эпидурального пространства выполняется профессорами и врачами высшей категории. Они обладают достаточными знаниями и опытом, чтобы точно выполнить данную непростую процедуру.
В Юсуповской больнице созданы все условия для лечения пациентов с онкологическими заболеваниями. Врачи клиники онкологии работают только в поле доказательной медицины. Онкологи применяют лечебные подходы и протоколы ведущих стран мира, включая стандарты ASCO и NCCN. Все сложные случаи онкологических заболеваний обсуждаются на заседании экспертного совета, где врачи принимают коллегиальное решение о выборе схемы обезболивания и тактике дальнейшего лечения пациента.
Эпидуральная анестезия
Эпидуральную анестезию вводят в эпидуральное пространство на том уровне межостистого промежутка смежных позвонков, который позволяет блокировать проводимость сегментарных нервов спинного мозга, иннервирующих зону операционного поля. Введенный раствор обычно распространяется в эпидуральном пространстве как в сторону головы, так и в сторону таза, проникая через межпозвонковые отверстия и в паравертебральное пространство.
Установка эпидурального катетера выполняется в Юсуповской больнице с соблюдением правил асептики и антисептики. При двухкамерной системе обезболивания у онкологических больных после радикальных операций с целью расширения зоны анестезии производят установку двух катетеров в эпидуральном пространстве. При этом один или оба катетера устанавливают в грудном отделе. Существует риск повреждения спинного мозга во время процедуры.
Для обеспечения направленно локализованного эпидурального обезболивания концы катетеров в эпидуральном пространстве ориентируют в краниальном направлении. Их располагают на расстоянии 4-5 см друг от друга. После этого синхронно вводят через них растворы анестетика и индифферентного раствора. Для обезболивания вышележащих сегментов спинного мозга анестетик вводят в эпидуральное пространство через катетер, конец которого расположен выше. Через катетер с нижерасположенным концом вводят индифферентный раствор. Для обезболивания нижележащего отдела меняют уровни введения растворов. Эпидуральная порт-система предназначена для введения обезболивающих препаратов в эпидуральное или спинальное пространство.
Эпидуральную анестезию онкологи используют для обезболивания во время выполнения радикальных операций и в послеоперационном периоде. В набор для эпидуральной анестезии входит:
- игла Туохи (эпидуральная игла);
- катетер эпидуральный;
- шприц низкого сопротивления;
- бактериальный фильтр;
- коннектор (переходник).
Манипуляцию выполняет врач- анестезиолог с медицинской сестрой. Перед началом проведения процедуры она выкладывает набор для эпидуральной анестезии в стерильный лоток. Пациент находится в положение сидя. Некоторым онкобольным удобней лежать на боку с согнутыми к груди ногами. Для того чтобы врачу было удобнее было нащупать нужные ориентиры и попасть иглой в необходимую область, пациента просят выгнуть спину дугой. Анестезиолог рекомендует пациенту не совершать никаких движений во время постановки эпидурального катетера.
Место установки эпидурального катетера выбирают от расположения области операции. Это может быть поясничный, нижний грудной или верхний грудной отдел позвоночника. Анестезиолог прощупывает место, куда будет вводиться игла. Медицинская сестра обкладывает место инъекции стерильным материалом (пелёнкой, простыней, одноразовым фартуком), оставляя небольшое окошко в области позвоночника. Его затем обрабатывают раствором антисептика.
Место введения эпидурального катетера обкалывают местным анестетиком. У пациента в это время возникает чувство распирания или жжения в зоне укола. Оно вскоре проходит. Затем врач-анестезиолог начинает «поиск» нужного пространства посредством иглы Туохи и шприца низкого давления. Он устанавливает у эпидуральное пространство катетер. Оптимальная глубина проведения катетера при катетеризации эпидурального пространства составляет 3-5 см. После установки катетера иглу извлекают. К нему подсоединяют переходник, через который шприцом вводят необходимый препарат. Фиксатор эпидурального катетера позволяет надёжно прикрепить его к коже. Через 15-25 минут наступает обезболивание.
Показания и противопоказания к эпидуральной анестезии
Эпидуральный катетер устанавливают с целью выполнения анестезии при наличии следующих показаний:
- оперативные вмешательства на грудной и брюшной полости, нижних конечностях;
- комплексная терапия онкологических заболеваний;
- лечение хронических и затяжных болей у онкобольных;
- обезболивание родов.
Врачи Юсуповской больницы не выполняют процедуру при наличии абсолютных противопоказаний:
- отказ пациента;
- заболевания кожи спины с выраженными гнойничковыми образованиями в месте укола;
- аллергическая реакция на местный анестетик;
- нарушение свёртывающей функции крови;
- выраженная деформация позвоночника;
- обезвоживание, кровопотеря;
- нарушение сердечной проводимости.
При наличии относительных противопоказаний (аномалии развития и лёгкой деформации позвоночника, психиатрических заболеваниях, лечение антикоагулянтами и дезагрегантами) врачи отделения реанимации и анестезиологии устанавливают эпидуральный катетер в том случае, если польза от него будет выше, чем риски развития осложнений.
Осложнения постановки эпидурального катетера
Неотъемлемыми потенциальными осложнениями всех хирургических вмешательств являются кровотечения и инфекции. Кровотечение в кармане для помпы может привести к формированию гематомы вокруг эпидуральной порт системы, часто требующей хирургического дренирования. Кровотечение вдоль подкожного туннеля может вызвать выраженный кровоподтёк в этом участке. Кровотечение в эпидуральное пространство приводит к сдавлению спинномозговых нервов.
Признаки инфицирования обычно появляются в течение 10-14 дней после имплантации. Катетерные инфекции могут распространяться, вовлекая в патологический процесс спинной мозг. Это иногда приводит к формированию эпидурального абсцесса или менингита. Постоянные эпидуральные катетеры без подкожных портов дают наибольшее количество инфекционных осложнений в течение первых недель после установки. Если систему оставляют более чем на 6-8 недель, риск инфицирования возрастает во много раз.
Для того чтобы избежать повреждения спинного мозга во время установки эпидурального катетера, врачи Юсуповской больницы проводят процедуру под рентгенологическим контролем. Иногда катетер неправильно устанавливают в субдуральный отдел или эпидуральное пространство. В обоих случаях не происходит свободного вытекания спинномозговой жидкости, что свидетельствует о неправильной локализации кончика катетера. Редко после установки эпидуральной порт системы происходит расхождение краёв раны и смещение помпы. Для того чтобы минимизировать риск расхождения швов, врачи Юсуповской больницы точно определяют размер кармана, достаточный для предотвращения натяжения линии шва во время закрытия раны.
Смещение помпы может произойти в том случае, когда врач пренебрёг удерживающими швами во время установки помпы. Для минимизации риска смещения помпы врачи отделения реанимации и интенсивной терапии накладывают 2 или больше швов через петли на помпе и плотно прикрепляют их к абдоминальной фасции.
После переустановки помпы под кожей может скапливаться жидкость и формироваться серома. В этом случае хирурги выполняют чрескожное дренирование. Много месяцев спустя после установления помпы может произойти подкожное скопление спинномозговой жидкости (развиться псевдоменингоцеле). Врачи вначале наблюдают за пациентом, а если скопление жидкости становится крупным или болезненным, выполняют нейрохирургическое вмешательство на спинномозговом катетере и накладывают кисетный шов вокруг катетера для исключения спинномозговой жидкости.
Анестезиологи не допускают погрешностей при катетеризации эпидурального пространства и проводят профилактику осложнений. Получить консультацию специалиста можно, позвонив в любое время суток по телефону Юсуповской больницы, где врачи индивидуально подходят к выбору метода обезболивания онкологических больных.
Источник
В зависимости от лечебных целей для достижения эпидуральной анестезии используют растворы местных анестетиков и наркотических анальгетиков в различных концентрациях и объемах.
Под эпидуральной анестезией подразумевают хирургическую стадию (степень) обезболивания, т. е. полную блокаду болевой, температурной чувствительности и прекращение синаптической иннервации на сегментарном уровне.
Такое сочетание делает возможным беспрепятственное проведение хирургических операций.
Эпидуральная аналгезия — это самостоятельный метод лечения острых или хронических болевых синдромов, основанный на частичной блокаде афферентной импульсации, избавляющей от болевых ощущений.
Существуют показания к применению методов эпидуральной блокады при лечении травм и ранений: операции на нижних конечностях, тазобедренном суставе, органах малого таза (как самостоятельный метод оперативного обезболивания при сохраненном спонтанном дыхании); операции на органах груди, живота, забрюшинного пространства, на нижних конечностях (как компонент комбинированной анестезии в сочетании с ИВЛ); закрытые повреждения грудной клетки; множественные переломы ребер (как метод устранения боли, ОДН, улучшения очищения трахеобронхиального дерева); переломы костей таза, нижних конечностей (как метод продленного обезболивания в послеоперационном или посттравматическом периоде); ранний послеоперационный период при вмешательствах на внутренних органах груди, живота, таза, забрюшинного пространства (как метод продленного обезболивания и борьбы с парезом ЖКТ, ОДН); хронические болевые синдромы травматической этиологии (как самостоятельный метод купирования боли).
Нельзя вводить местные анестетики в эпидуральное пространство, пока полностью не купированы явления шока и не нормализован ОЦК, но применение наркотических анальгетиков допустимо в остром периоде травм и ранений.
К общепринятым противопоказаниям для всех видов эпидуральных блокад относятся: воспалительные процессы в зоне предполагаемой пункции; повышенная чувствительность к применяемым препаратам; нарушение коагуляции крови любой этиологии; тяжелые формы ЧМТ, сопровождающиеся нарушениями жизненных функций; травмы позвоночника с нарушением целости твердой мозговой оболочки.
Чтобы безошибочно наметить уровень блокады, следует четко представлять схему сегментарной иннервации органов и тканей у человека. Место пункции должно соответствовать центру спинальных сегментов, которые намереваются заблокировать.
Поиск соответствующих межпозвоночных промежутков проводят с использованием известных анатомических ориентиров: легко пальпировать остистый отросток VII шейного позвонка; нижние углы лопаток соответствуют уровню VII—VIII грудных позвонков; последняя (XII) пара ребер прикреплена к XII грудному позвонку; горизонтальная плоскость, проведенная на уровне гребешков подвздошных костей, проходит через IV поясничный позвонок.
В зависимости от локализации патологического процесса рекомендуются следующие уровни пункции эпидурального пространства:
— сердце — ТIII — TIV;
— легкие, бронхи, средостение — ТIV — TVII;
— грудная клетка (костный остов) — TIV — TVI;
— пищевод — TIV — TVI;
— диафрагма — СIII — CV;
— желудок, двенадцатиперстная кишка — TV — ТIX;
— печень, желчный пузырь — TVI — TX;
— поджелудочная железа — TV — ТIХ;
— селезенка — TVI — TVIII;
— подвздошная кишка — ТIX — ТХI;
— слепая кишка, восходящая толстая — TVIII — ТХI;
— нисходящая толстая, сигмовидная кишка — ТX — LII
— прямая киша, промежность — ТXI — LII;
— почки, мочеточники — TXI — LII;
— предстательная железа — TXI — LII;
— яички — LIV — SI
— мочевой пузырь — ТXI — LII;
— матка, придатки, наружные половые органы — ТX — LII;
— тазобедренный сустав, верхняя треть бедра — ТXII — LIII;
— нижняя треть бедра, коленный сустав — LII — LIV;
— голень, голеностопный сустав — LII — LIV.
При обширных операциях
В случаях обширных операций, например при вмешательствах на промежности и органах брюшной полости, эпидуральное пространство пунктируют на двух уровнях (рис. 10).

Рис. 10. Катетеризация эпидурального пространства (2 уровня).
Пункцию выполняют в положении больного сидя или лежа в зависимости от его состояния. При введении через катетер наркотических анальгетиков их исключают из схемы премедикации. У лиц с неустойчивой психикой и у детей пункцию целесообразно проводить под общим обезболиванием (кетамин и др.). В остальных случаях для безболезненного проведения процедуры достаточно местной инфильтрационной анестезии.
Предварительно руки врача, область пункции обрабатывают по общехирургическим правилам с тщательным удалением йода из зоны введения иглы. В стандартный набор для пункции — катетеризации эпидурального пространства включается игла Туохи, пластмассовые катетеры и 5-граммовый шприц с хорошо подогнанным поршнем. Рекомендуется пользоваться одноразовыми шприцами, иглами, а также катетерами с бактериальными фильтрами (рис. 11).

Рис. 11. Стандартный набор для катетеризации эпидурального пространства.
1 — игла Туохи; 2 — шприц 3 — эпидуральный катетер; 4 — заглушка для инъекционной иглы; 5 — клей цианакрилатный МК-2.
Пункция выполняется из срединного или бокового доступа (рис. 12); соответственно иглу продвигают между остистыми отростками позвонков либо латеральнее них на 1,5—2 см (рис. 13). О попадании иглы в эпидуральное пространство свидетельствует ощущение легкого провала и начало более свободного движения поршня (пузырек воздуха в шприце не деформируется).

Рис. 12. Доступы для пункции эпидурального пространства (средний и боковой).

Рис. 13. Этапы введения катетера в эпидуральное пространство (объяснение в тексте).
В этот момент продвижение иглы прекращают; убеждаются в отсутствии СМЖ в шприце при оттягивании поршня; далее шприц отсоединяют и через иглу на глубину 3—5 см проводят тонкий пластмассовый катетер. Иглу извлекают по катетеру; на место пункции наносят каплю стерильного цианакрилатного клея; катетер дополнительно продвигают вглубь на 0,5—0,7 см. Через несколько секунд клей полимеризируется, герметизируя пункционный канал. В заключение процедуры катетер осторожно, но тщательно фиксируют полоской липкого пластыря, а на конец катетера надевают иглу для инъекций и закрывают ее стерильной «заглушкой» (рис. 14).

Рис. 14. Фиксация эпидурального катетера.
При введении через катетер местноанестезирующего раствора также соблюдаются все правила асептики. Когда по ходу процедуры повреждают твердую мозговую оболочку, пункцию повторяют на уровне, расположенном на один позвонок ниже или выше прежней точки (в зависимости от намечаемого направления катетера). Двух-трехкратные попытки катетеризации, не сопровождающиеся успехом, предопределяют отказ от нее в пользу иного метода обезболивания.
Нахождение эпидурального катетера в одном положении не должно превышать 5—7 дней. Более длительное пребывание катетера ведет к асептическому воспалению даже при соблюдении всех правил ухода за ним. Болевые или просто неприятные ощущения, возникающие при введении препаратов, являются показанием для удаления катетера.
Тримекаин в 2—3% растворе используется для эпидуральной анестезии, а в 1 % растворе — для аналгезии. Разовая доза составляет 8—10 мг/кг веса тела; продолжительность действия 2—2,5 ч. Лидокаин как более токсичный препарат вводят в эпидуральное пространство в 2% концентрации для анестезии и в 1—0,5% — для аналгезии. Максимальная доза составляет 10 мг/кг; продолжительность действия 3—5 ч. Дикаин по своей токсичности намного превосходит другие местноанестезирующие средства и поэтому используется в 0,2—0,3% растворе при максимальной разовой дозе 2,5 мг/кг.
Длительность эпидурального блока достигает 5—6 ч. Увеличение дозы недопустимо, так как ведет к тяжелым токсическим явлениям, вплоть до летального исхода. Следует всячески избегать контакта дикаина со щелочными препаратами, так как в их присутствии образуется осадок. Другой недостаток дикаина — растянутый период обратного действия (до 40 мин), в связи с чем его следует комбинировать с иными препаратами.
Бупивакаин обладает наиболее продолжительным действием (6—12 ч), но он достаточно токсичен и поэтому используется в 0,5% концентрации для эпидуральной анестезии и в 0,25% — для аналгезии. Максимальная разовая доза бупивакаина составляет 1 мг/кг. Все препараты местных анестетиков, рекомендованные для эпидурального обезболивания, раздражающим действием на ткани не обладают.
Анестезирующий эффект местных анестетиков можно увеличить и продлить за счет добавления адреналина из расчета 1 : 200 000 (0,1 мл на 20 мл местноанестезирующего раствора). Дозирование адреналина следует проводить с особой тщательностью, памятуя, что малейшая передозировка вызывает артериальную гипертензию, нарушения сердечного ритма, неврологические расстройства и спазм артериол, питающих нервные корешки.
Из наркотических анальгетиков для эпидурального введения прежде всего избирают морфина гидрохлорид в обычной дозе 0,05—0,1 мг/кг (морфина гидрохлорид разрешен для эпидурального введения Государственным фармакологическим комитетом РФ). Расчетную дозу препарата растворяют в изотоническом растворе хлорида натрия или в растворе местных анестетиков.
Первые признаки сегментарной аналгезии наступают через 15—20 мин; максимальный эффект выражен на 40—60-й минуте; продолжительность действия — 12—24 ч. Добавление адреналина удлиняет обезболивающий эффект морфина (в среднем на 3 ч). При этом уменьшается общерезорбтивное действие (на 60—70%), но возрастает опасность дыхательной депрессии из-за повышения содержания анальгетика в СМЖ.
Промедол уступает морфину по анальгетической активности, но менее токсичен. Для эпидурального введения применяют 0,15—0,5 мг/кг веса тела в изотоническом растворе натрия хлорида или растворе местных анестетиков. В основном применяется у детей. Первые признаки сегментарной аналгезии регистрируют через 15—20 мин, максимальный эффект — через 30—40 мин; продолжительность действия составляет 12—20 ч.
Фентанил вводят в дозе 0,07—1,4 мкг/кг в тех же растворах. Анальгетическое действие препарата наступает уже через 6—10 мин, максимальный эффект — через 15—20 мин; продолжительность действия не превышает 5—7 ч. Дипидолор — синтетический анальгетик — также можно вводить в эпидуральное пространство (доза 0,2 мг/кг).
Однако если все перечисленные препараты не обладают местнораздражающим действием на ткани, то дипидолор, по данным исследований, проведенных с нашим участием, вызывает выраженную реакцию гистологических структур, включая прилежащий отдел спинного мозга. В связи с этим целесообразность эпидурального применения этого препарата сомнительна. Эпидуральное введение сопровождается общим седативным действием наркотических анальгетиков, продолжающимся 0,5—1,5 ч.
Выбор объема и дозы препаратов для эпидурального введения зависит от планируемых целей. Так, для получения анестезии необходимы концентрированные растворы местных анестетиков из расчета 1,5—2 мл на каждый блокируемый сегмент спинного мозга (2—5% раствор тримекаина, 2% раствор лидокаина, 0,3% раствор дикаина, 0,5% раствор бупивакаина в общем объеме не более 20—25 мл).
У лиц пожилого возраста, с избыточной массой тела и у беременных расчетные объемы сокращают на 15—20% из-за сужения эпидурального пространства и тенденции к распространению препаратов в краниальном и каудальном направлениях.
Для получения аналгезии используют менее концентрированные растворы и в меньших объемах (1 % раствор тримекаина, лидокаина или 0,25% раствор бупивакаина в объеме 10—15 мл). Для умеренной сегментарной аналгезии достаточна 0,5% концентрация растворов тримекаина, лидокаина.
Через катетер предварительно вводят «тест-дозу» — 2—3 мл раствора, а спустя 3—5 мин, если отсутствуют признаки спинальной блокады,— оставшуюся часть (фракционно). Чтобы предупредить распространение опиатов, попадающих в СМЖ в краниальном направлении, больному рекомендуется принять на 2—3 ч фовлеровское положение.
Для получения эпидуральной аналгезии наиболее часто избирают морфин (0,05—0,1 мг/кг). При парезах кишечника особенно благотворно действуют 5—10 мл 0,5—1% растворы тримекаина, лидокаина («сегментарная десимпатизация»).
В.Н. Цибуляк, Г.Н. Цибуляк
Источник
