Противопоказания для установки дефибриллятора
© Автор: Сазыкина Оксана Юрьевна, кардиолог, специально для СосудИнфо.ру (об авторах)
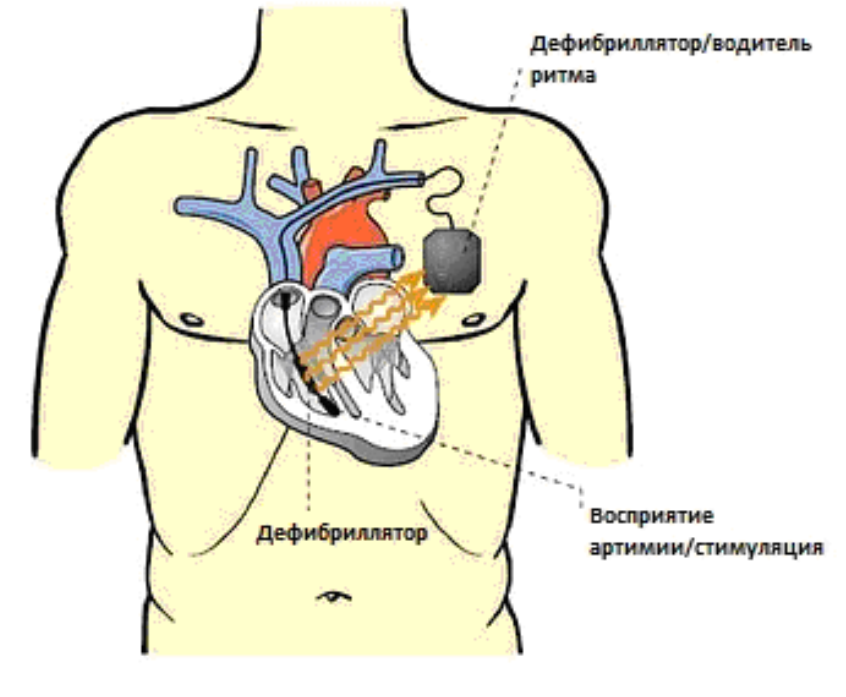
В последние годы нарушения ритма сердца, являющиеся фатальными, могут развиться даже у пациентов молодого возраста. Такие типы аритмий, как пароксизмальная желудочковая тахикардия и фибрилляция желудочков, способны привести к смертельному исходу без оказания помощи в первые несколько минут. Но часто пациенты, оказавшиеся одни, не могут вызвать скорую помощь, особенно, если аритмия является гемодинамически значимой и провоцирует потерю сознания. В таких случаях пациенту жизненно необходимо восстановление нормального сердечного ритма в первые минуты от возникновения аритмии. Для этого и существует такой безусловный метод лечения, как имплантация кардиостимулятора, в частности, такой его разновидности как кардиовертер-дефебриллятор.
Что собой представляет кардиовертер?
Процедура кардиоверсии является оказанием помощи пациенту с аритмией при помощи электроимпульсной терапии. Другими словами, это электрическая перезарядка сердечной мышцы, после чего в идеале должен восстановиться синусовый (правильный) ритм. Кардиоверсия и дефибрилляция отличаются друг от друга некоторыми тонкостями, в частности, наличием или отсутствием синхронизации с собственными желудочковыми сокращениями сердца. Ранее такой вид помощи оказывался только с использованием наружных аппаратов, а ток подавался к сердечной мышце через мышцы передней грудной стенки. В настоящее же время использование таких методик возможно и с помощью небольшого аппарата, осуществляющего контроль сердечного ритма с помощью вживленных электродов – кардиовертера.
Это устройство представляет собой небольшой аппарат, состоящий из микросхемы и литиевой батарейки, который вшивают под большую грудную мышцу. Аппарат осуществляет считывание сердечных сокращений с помощью электродов, введенных в полость правого предсердия или правого желудочка, в зависимости от типа аритмии. То есть такая схема «слежения» за ритмом подобна обычной кардиограмме, но результаты этой записи фиксируются в микросхеме аппарата. В том случае, если ритм хороший, никакой электростимуляции не требуется.
Если же у пациента произошел пароксизм тахиаритмии (*опасный для жизни приступ сердцебиения – ред.), кардиовертер улавливает эти нарушения, и по электродам посылает сигнал небольшой мощности с целью синхронной деполяризации всех электрически активных клеток миокарда. Происходит электрическая «перезагрузка» миокарда, после чего должен восстановиться правильный ритм. Таким образом, работа аппарата происходит только «по требованию», то есть тогда, когда нарушенный сердечный ритм требует электрокардиоверсии.
Обычно срок службы аппарата составляет от 5 до 10 лет. Проверка аппаратуры осуществляется в лечебно-профилактическом учреждении, в котором была проведена имплантация, раз в пять лет. Проверка осуществляется с помощью компьютера, в котором зарегистрированы все показатели, полученные при восстановлении нормального ритма.
Показания для имплантации кардиовертера
Операция имплантации должна проводиться по четким показаниям. Для того, чтобы определиться, требуется ли операция, врачом-кардиоаритмологом должны быть интерпретированы следующие критерии:
1. Клинические:
- частые приступы тахиаритмий, с частотой желудочковых сокращений более 150 в минуту,
- потери сознания, обусловленные гемодинамически значимыми тахиаритмиями,
- имеющаяся в анамнезе у пациента остановка сердца, возникшая вследствие желудочковой тахикардии, после чего сердце удалось «запустить» с помощью наружной дефибрилляции,
- пароксизмальные тахиаритмии, не поддающиеся медикаментозному восстановлению ритма.
2. Данные ЭКГ, Холтеровского мониторирования:
- официально зарегистрированные пароксизмы мерцательной аритмии, наджелудочковой тахикардии, желудочковой тахикардии, фибрилляции желудочков.
3. Иногда для уточнения типа аритмии применяется ЧПЭФИ:
- чреспищеводное электрофизиологическое исследование, позволяющее спровоцировать и зарегистрировать пароксизмальную тахиаритмию.
Когда операция противопоказана?
Со стороны сердечно-сосудистой системы единственное противопоказание для операции – это наличие у пациента замедленной проводимости по сердечной мышце (блокада, дисфункция синусового узла). То есть в том случае, когда у пациента редкий пульс (менее 30 в минуту), сопровождающийся потерей сознания, решается вопрос об установке другого типа кардиостимулятора – искусственного водителя ритма. Установка кардиовертера в данном случае нецелесообразна.
Из общих противопоказаний можно отметить следующие состояния:
- Острые инфекционные заболевания,
- Тяжелые соматические заболевания в стадии выраженной декомпенсации (сахарный диабет, бронхиальная астма), в этом случае имплантация возможна после того, как удается скомпенсировать пациента,
- Обострение хронических заболеваний (язвенная болезнь желудка, пиелонефриты, бронхиты и др).
Эти противопоказания являются относительными, то есть имплантация может быть проведена, но позднее.
Как проводится операция по имплантации кардиостимулятора?
Имплантация кардиовертера проводится в условиях рентгено-хирургических методов лечения (в рентген-операционной). После премедикации и подготовки пациента с помощью внутривенного ведения фентанила или других нейролептиков, осуществляется подготовка операционного поля (обработка с помощью антисептиков, введение подкожных анестетиков).
Далее осуществляется доступ к подключичной вене и введение в ее просвет проводника (интродьюсера), в который вводится электрод кардиовертера. Под рентген-контролем интродьюсер с электродом внутри подводится к полости правого предсердия (при установке однокамерного кардиовертера), а затем и в полость правого желудочка (при установке двухкамерного и трехкамерного кардиовертера). Осуществляется фиксация электродов путем «ввинчивания» его кончика во внутреннюю оболочку предсердия и желудочка.
После фиксации электродов интродьюсер извлекается, а под кожу или под большую грудную мышцу подшивается сам аппарат. Он имеет небольшие размеры (меньше ладони), и после затягивания швов раны практически незаметен под кожей. Края послеоперационной раны ушиваются саморассасывающимися нитями, а заживление раны наступает не позднее 10-14 дней.
Вся процедура занимает не более часа и, в принципе, является безболезненной для пациента.
Возможны ли осложнения после операции?
В связи с тем, что имплантация является операцией с малым операционным стрессом (нет большого разреза, нет длительного вмешательства и нет большой кровопотери), постоперационные риски составляют не более 3% от числа всех прооперированных. Однако, у этой незначительной части пациентов могут развиться осложнения, но эти неприятные явления способны возникнуть после любой операции. К ним относятся тромбоэмболические и инфекционные (воспаление краев раны) осложнения, а также кровотечения у пациентов с нарушениями свертывающей системы крови.
Профилактикой осложнений являются ранняя активизация пациента, тщательная обработка и своевременная смена повязки на постоперационной ране, а также комплексное обследование пациента до операции (в частности, анализ крови на свертываемость с определением специфических показателей – МНО, АЧТВ, ВСК, ПТИ, ПТВ).
Кроме этих общих осложнений, в казуистических случаях возможно преждевременное нарушение работы аппарата – несостоятельность кардиостимулятора. В связи с тем, что современные аппараты редко выходят из строя, риски подобных осложнений сведены к минимуму.
Осложнения без операции
Несмотря на то, что у части пациентов и существует небольшой риск перечисленных выше осложнений, неблагоприятные последствия тахиаритмий без имплантации встречаются гораздо чаще. Самое опасное из них – это внезапная сердечная смерть вследствие развившейся фибрилляции желудочков. Поэтому в том случае, если аритмолог выявил у пациента четкие показания для имплантации, необходимо провести эту операцию как можно раньше.
Прогноз после имплантации кардиовертера-дефибриллятора
Продолжительность жизни и ее качество у пациентов с имплантируемым кардиовертером-дефибриллятором, несомненно, меняются в лучшую сторону. Разумеется, существуют определенные ограничения, особенно в первые несколько недель после операции, но в целом прогноз после имплантации благоприятнее, чем без нее.
Как меняется жизнь после имплантации кардиовертера?
В целом образ жизни после имплантации кардиовертера требует незначительной коррекции, который обычно рекомендуется всем пациентам с патологией сердца и сосудов. Особенно это касается лиц с органической патологией сердца, послужившей причиной нарушений ритма (ИБС, перенесенные инфаркты, пороки сердца и др). При этом требуется ограничение физической активности (исключение профессиональных занятий спортом), коррекция питания (исключение вредных продуктов питания) и исключение вредных привычек.
Что касается трудоспособности, пациенты могут заниматься привычной трудовой деятельности, если она не подразумевает работу с электроприборами, работу в ночное время, удаленные и длительные командировки. В принципе, трудоспособность пациента после имплантации не нарушается.
А вот что касается инвалидности, здесь следует отметить следующие нюансы. Согласно Постановлению Правительства РФ «Об утверждении положения о проведении военно-врачебной экспертизы», в частности, на основании ст. 44, имплантация кардиовертера подразумевает под собой ишемическое заболевание сердца со значительным нарушением функций. Но вот на практике все происходит совсем по-другому. Для того, чтобы получить инвалидность после операции, пациент должен быть освидетельствован в бюро МСЭ, где учитываются основные нарушения работы сердца, в том числе и в связи с основным заболеванием. То есть, группа инвалидности пациенту будет присвоена, скорее всего, на основании органической патологии миокарда, повлекшей за собой полную или частичную утрату трудоспособности.
Из основных запретов после установки прибора можно отметить следующие:
- запрещено выполнять МРТ, а в случае необходимости этого исследования проводится КТ,
- запрещено проводить литотрипсию (дробление камней в желчном пузыре или в мочевыводящих путях) без изменения настройки кардиовертера,
- выполнять хирургическое вмешательство с применением электрокоагуляции тканей без соответствующей настройки кардиовертера,
- запрещена длительная работа с электроприборами,
- исключается ношение мобильного устройства в нагрудных карманах.
Пациент с установленным кардиовертером должен ежегодно посещать кардиоаритмолога в том медицинском учреждении, которое располагает компьютером, способным считывать данные с прибора. Повторная имплантация с полной заменой прибора возможна через 5-10 лет, в зависимости от срока службы батареи в составе кардиовертера.
Стоимость операции
В большинстве случаев имплантация кардиовертера-дефибриллятора выполняется на средства, выделенные из муниципального или федерального бюджета, то есть по квоте. Получить квоту пациент может в региональном отделении Минздрава на основании направления аритмолога из поликлиники или из стационара. Для этого в Минздрав следует предоставить само направление, а также все имеющиеся выписки и результаты обследований, подтверждающих диагноз тахиаритмии и необходимость установки кардиовертера.
Для пациентов, способных самостоятельно оплатить стоимость операции, существуют платные услуги. В стоимость имплантации входят цена самого кардиовертера-дефибриллятора (от 50 тыс руб до 700 тыс руб), стоимость электродов (несколько тысяч рублей), стоимость операции (от 5 до 10 тыс руб, в зависимости от города и от клиники), а также стоимость пребывания пациента в клинике (2-3 тыс руб в сутки).
Таким образом, следует отметить, что имплантация кардиовертера является вмешательством, способным не только предотвратить внезапную сердечную смерть и продлить жизнь пациента, но и существенно улучшить качество жизни. Ведь после имплантации исчезают постоянные срывы ритма, зачастую тяжело переносимые пациентом и требующие немедленной госпитализации и оказания помощи. Кроме этого, у большинства пациентов исчезает необходимость постоянного приема антиаритмических препаратов, имеющих немало побочных эффектов.
Рекомендации читателям СосудИнфо дают профессиональные медики с высшим образованием и опытом профильной работы.
На ваш вопрос в форму ниже ответит один из ведущих авторов сайта.
На вопросы данного раздела в текущий момент отвечает: Сазыкина Оксана Юрьевна, кардиолог, терапевт
Поблагодарить специалиста за помощь или поддержать проект СосудИнфо можно произвольным платежом по ссылке.
Источник
Основная цель подобной процедуры – устранение аритмий, которые представляют опасность для жизни пациентов, а также улучшение качества их жизни. Перечень ограничений, которыми чревата имплантация ИКД, будет определяться физическим состоянием человека, степенью выраженности основной патологии, рекомендаций доктора.
Что такое автоматический кардиовертер-дефибриллятор – как он выглядит и работает?
Рассматриваемый прибор внедряют под кожные покровы верхней части грудины. Он представляет собой небольшую по размерам металлическую коробочку, в которой располагается батарея и микросхема.
Видео: Установка кардиостимулятора
Основное назначение данного устройства – стимуляция сердца при нарушениях ритма, либо в случае его остановки. По сути, это тот же кардиостимулятор, но, в дополнение к основным функциям стимулирования работы сердечной мышцы, обладает функцией выявления и лечения очень опасного состояния — фибрилляции желудочков сердца, приводящего к его остановке.
Восстановление сердечных сокращений осуществляется безболезненно, либо посредством дефибрилляции. Если же электрическая активность сердца в норме, ИКД не посылает никаких электрических импульсов.
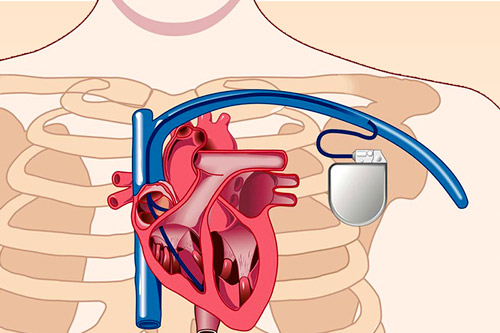
Кардиовертер-дефибриллятор состоит из следующих компонентов:
- Электроды. Структура того или иного электрода определяется типом ИКД. Рассматриваемые компоненты представляют собой гибкие спиральные проводники, которые подводятся и устанавливаются в области правого желудочка и правого предсердия. Слежение и стимуляция сердечного ритма осуществляется посредством металлической головки, что на конце электрода. Кроме того, с целью более качественной фиксации современные проводники комплектуют специальной спиралью, которую ввинчивают в область воздействия при установке ИКД.
- Аккумулятор. Необходим для снабжения указанного устройства электроэнергией. При его полной разрядке дефибриллятор следует менять на новый.
- Коннекторный блок. С его помощью кардиостимулятор соединен с электродами.
- Микросхема. Отвечает за время воздействия и мощность электроэнергии, необходимых для импульса, что посылается к сердцу.
- Программатор. По своей сути, является компьютером, что располагается в кабинете у доктора. Его применяют в следующих случаях:
— Для получения сведений, что содержатся в кардиовертере-дефибрилляторе. У врача есть возможность проверить качество работы сердца и внедренного устройства.
— С целью перенастройки ИКД. Никаких хирургических манипуляций для подобного мероприятия не требуется.

Принцип действия автоматического кардиовертера-дефибриллятора
Показания к имплантации ИКД – кому операция жизненно необходима?
Рассматриваемый прибор имплантируют при следующих патологических состояниях:
- Внезапная остановка сердца в анамнезе у пациента.
- Недостаточное сокращение мышцы сердца — фибрилляция желудочков.
- Тяжелые желудочковые тахиаритмии. Внедрение ИКД предупредит внезапную остановку сердца.
- Сердечный ритм значительно ниже нормы.
- Наличие в истории болезни серьезных аритмий (от 1 и более).
- Инфаркт миокарда, при котором электрическая проводимость сердца была нарушена. Указанное явление может стать причиной появления опасных аритмий в будущем.
- Сердечная недостаточность.
Виды и степени блокады сердца — симптомы и последствия кардиоблокады
Видео: Установка кардиостимулятора: показания, этапы операции и принцип лечения аритмии сердца
Противопоказания к имплантации кардиовертера-дефибриллятора
ИКД не может быть имплантирован при следующих явлениях:
- Сбои в сердечном ритме можно устранить хирургическим путем.
- Желудочковая тахиаритмия или фибрилляция желудочков не являются следствием патологий сердца, и их можно устранить иным методом. Указанные патологические состояния могут развиться на фоне систематического приема наркотических средств, после удара электрическим током и пр.
- Тяжелое состояние больного (отек легких и т.п.), что спровоцировано сердечно-сосудистым заболеванием, и ликвидировать которое посредством консервативной терапии невозможно.
- Хроническая сердечная недостаточность IV функционального класса (запущенное состояние), при которой терапевтические мероприятия являются нерезультативными, а больной не включен в список кандидатов на пересадку сердца.
- Частые обморочные состояния, при которых сбои в сердечном ритме не наблюдаются, а исследования подтверждают отсутствие патологий сердца.
- Пациенту осталось жить около года по прогнозам врачей. В этом случае установку автоматического кардиовертера-дефибриллятора не осуществляют, даже при существовании абсолютных показаний.
- Расстройства психики. Внедрение ИКД может повлечь ухудшение психологического состояния.
- Наличие серьезных погрешностей в работе сердца, что имеют хроническую природу, и которые можно скорректировать посредством кардиохирургического вмешательства.
Как выполняется установка автоматического дефибриллятора, его замена – этапы операции
Перед проведением рассматриваемой процедуры пациенту следует пройти обследование:
- Сдать анализ крови.
- Исследовать состояние полости грудной клетки рентгенологическим методом.
- Пройти ЭКГ и ЭхоКГ.
С целью исключения/подтверждения ишемической болезни сердца проводят катетеризацию, либо стресс-тестирование.
О приеме тех или иных лекарственных препаратов следует сообщить доктору.
За несколько дней до операции нужно отказаться от медикаментов, способствующих разжижению крови.
За 8-10 часов до манипуляции воду и пищу принимать нельзя.
Процедура по первичной установке автоматического кардиовертера-дефибриллятора может длиться от 1 до 3 часов.
Алгоритм имплантации ИКД:
- Внутривенное введение успокоительных препаратов, с целью расслабления пациента перед операцией.
- Обработка рабочего участка антисептическими средствами.
- Применение местных анестетиков для обезболивания зоны манипуляции.
- Прокалывание подключичной вены с целлью введения в нее эндокардиальных электродов, что изначально помещены в гибкую пластмассовую трубку. Указанные электроды под рентген-контролем продвигают к правому желудочку и правому предсердию.
- Фиксация кончика электрода. Данный этап – наиболее сложная часть операции. Хирургу следует провести несколько проб, чтобы подобрать наилучший контакт.
- Подключение электродов к стимулятору. Сам ИКД помещают в лоскутный карман, что делают в области второго разреза.
- Наложение швов. Зачастую применяют рассасывающие нити.
- Накладывание давящей повязки с целью предотвращения просачивания крови. Ее снимают через сутки.
Для предупреждения инфицирования рабочей зоны после операции пациенту назначают недлительный курс антибиотикотерапии, а также противовоспалительные препараты.
Рентгеновский снимок после установки автоматического кардиовертера-дефибриллятора
Операция по замене ИКД занимает меньше времени, а восстановительный период короче, чем при первичной имплантации указанного устройства.
Уровень износа аккумулятора, а также степень исправности кардиодефибриллятора доктор периодически проверяет на программаторе. В связи с этим, медицинское учреждение нужно посещать несколько раз в году.
Если емкость батареи заканчивается, пациента информируют об этом за несколько месяцев и планируют процедуру по замене ИКД. В среднем аккумулятор пригоден 5-7 лет.
В ходе операции хирург внедряет новый кардиовертер-дефибриллятор в старый карман. В крайне редких случаях меняют также электроды. Но зачастую старые проводники присоединяют к новому стимулятору после их тщательного тестирования.
Чего стоит ожидать после имплантации ИКД, есть ли риски и возможны ли осложнения?
Первые 1-3 дня после операции пациент остается в больнице. В этот промежуток времени доктор еще раз проверяет качество работы внедренного устройства, следит за общим состоянием больного.
Если при закрытии раны использовались обычные хирургические нити, их снимают через 10 дней после имплантации ИКД.
Отечность, болевые ощущения в области прибора первые пару дней – явление вполне нормальное. Для снятия боли могут выписываться мягкие анальгетики.
Дискомфорт, связанный с внедрением инородного тела, будет присутствовать первые 2 месяца, особенно при поднятии руки. Однако, со временем человек привыкает к кардиодефибриллятору, и не ощущает его наличие.
На месте разреза формируется тонкий белый рубец.
Возможные обострения:
- Инфицирование операционного участка.
- Кровотечение из области, куда был помещен ИКД.
- Плохая переносимость анестетиков, что применялись во время манипуляции.
- Повреждение нервного корешка, стенки сердца либо кровеносного сосуда.
- Попадание воздуха в плевральную полость.
Иные вероятные последствия:
- Посылание импульсов, в которых нет нужды. Особенно это актуально для маленьких пациентов: их чрезмерная физическая активность усиливает сердцебиение, что приводит к ненужным разрядам. Подобное явление, как правило, сопровождается болями в грудине, и способно стать причиной повреждения органа. В таких случаях следует обратиться к доктору: он перенастроит прибор либо же пропишет определенные медицинские препараты: Соталол, Амиодарон, бета-блокаторы и т.п.
- Отсутствие импульсов при нарушении сердечного ритма. Причина этого кроется в неисправности стимулятора, — его нужно менять либо корректировать.
Кроме того, в целях защиты прибора от неисправности необходимо избегать длительного контакта с устройствами, что продуцируют магнитные поля.
Примером подобных устройств являются:
- Мобильные/сотовые телефоны, МР3-плееры. Если они включены, не следует их носить в кармане в непосредственной близости с ИКД.
- Микроволновая печь.
- Электрогенераторы.
- Сварочные аппараты.
- Металлические детекторы. Перед их прохождением нужно обязательно поставить в известность персонал, что в организме находится кардиовертер-дефибриллятор. Проходить через такие детекторы можно, но сидеть возле них, либо задерживаться в проеме не следует.
- Магнитно резонансные томографы.
О том, что в организм имплантирован ИКД, пациент сможет подтвердить посредством специальной карточки-свидетельства, которую ему должен выдать врач. Указанную карточку нужно постоянно носить с собой.
Рекомендации пациентам после имплантации дефибриллятора – как восстановиться после операции, и каких правил придерживаться?
Для минимизации риска развития обострений, а также с целью обеспечения качественной работы внедренного кардиодефибриллятора, пациенту после операции следует придерживаться следующих рекомендаций:
- Соблюдать постельный режим в течение первых суток после хирургического вмешательства.
- Отказаться от тяжелых физических нагрузок на 2-3 месяца. Именно столько времени уходит на полное сращение имплантированного устройства с тканями организма. Кроме того, на период ношения ИКД желательно не заниматься контактными видами спорта, — они могут послужить причиной повреждения прибора.
- Избегать попадания воды на операционный участок минимум 10 дней. В противном случае может произойти инфицирование.
- Не носить тесную одежду, при которой кожный покров в зоне манипуляции будет раздражаться.
- Осуществлять проверку качества работы установленного кардиовертера-дефибриллятора первый раз через 1-3 месяца, а далее – каждые полгода.
- Не садиться за руль транспортного средства полгода. Имплантация ИКД не является гарантией отсутствия обмороков после процедуры.
В обязательном порядке необходимо проинформировать врача, если имеют место быть следующие патологические состояния:
- Повышение температуры тела, озноб.
- Выделения из раневой поверхности.
- Симптомы интоксикации организма, включающие расстройства работы желудочно-кишечного тракта.
- Отсутствие эффекта от обезболивающих препаратов.
Поводом для обращения в «Скорую помощь» являются:
- Болевые ощущения в грудине, одышка.
- Несколько ударов в сердце подряд.
- Сильное головокружение. При этом не важно был удар в сердце либо его не было.
Источник
