Противопоказания к гемодиализу у детей

Показания к диализу у детей. Выбор методаЗа последние 30 лет усовершенствование диализа и трансплантации почки заметно улучшило прогноз при терминальной почечной недостаточности у детей. Сегодня лечение терминальной почечной недостаточности не просто продлевает жизнь, но и делает ее полноценной. Лечением терминальной почечной недостаточности у детей должна заниматься целая группа специалистов: нефролог, хирург, психолог или психиатр, медицинские сестры, специалист по лечебной физкультуре, диетолог, социальный работник и многие другие — все, кто необходим ребенку и его семье. Обращаться в детские центры по лечению терминальной почечной недостаточности следует как можно раньше. Диализу предшествует консервативное лечение, которое замедляет прогрессирование ХПН и развитие ее осложнений, обеспечивает рост, развитие, хорошую школьную успеваемость ребенка. Если почечная недостаточность прогрессирует, с ребенком и его родителями заранее беседуют о необходимости диализа или трансплантации почки. Тогда остается время, чтобы создать постоянный доступ, дождаться его формирования, обучить ребенка или его родителей и начать диализ до появления симптомов. Однако основной метод лечения терминальной почечной недостаточности у детей и подростков — это трансплантация почки, поэтому следует обследовать возможных доноров и подготовиться к операции. Нет единого мнения о том, при каких значениях сывороточной концентрации креатинина и АМК необходим диализ. Обычно диализ начинают при СКФ < 10мл/мин/1,73м2. Кроме того, он показан при возникновении таких общих симптомов, как снижение аппетита, тошнота, рвота, быстрая утомляемость, плохая успеваемость, а также при задержке роста (особенно у детей младшего возраста) и при невозможности ограничить потребление воды. При низкобелковой диете уменьшается рост АМК, замедляется прогрессирование почечной недостаточности, откладывается начало диализа, но из-за риска истощения строгое ограничение белка противопоказано. Остальные показания к диализу при терминальной почечной недостаточности те же, что при ОПН: гиперволемия (из-за сердечной недостаточности или артериальной гипертонии), тяжелая гиперкалиемия, метаболический ацидоз и гиперфосфатемия. К диализу надо готовиться заранее: еще до того, как он станет необходимым, следует обучить ребенка и его родителей, создать постоянный сосудистый или перитонеальный доступ. Диализ лучше проводить в плановом порядке, так как в экстренных условиях можно создать лишь временный сосудистый доступ. Делать это надо аккуратно, чтобы сосуд можно было катетеризировать несколько раз.
Выбор метода диализа у детейДля лечения терминальной почечной недостаточности у детей с одинаковым успехом можно использовать и перитонеальный диализ, и гемодиализ. В США детям (особенно младшего возраста) обычно назначают перитонеальный диализ, а гемодиализ используют в основном у взрослых. При перитонеальном диализе биохимические показатели крови и АД меняются мало, менее строго ограничено потребление воды и белка (так как диализ проводится ежедневно). Перитонеальный диализ — простая процедура, которую можно в любое время делать дома, что очень удобно, например, для школьников. При перитонеальном диализе меньше потребность в эпоэтине а и переливаниях крови, не надо катетеризировать вены. Таким образом, этот метод диализа лучше всего подходит детям младшего возраста и тем, кто живет далеко от диализного центра, а также при тяжелых сердечно-сосудистых заболеваниях и при невозможности катетеризировать сосуд. Абсолютные противопоказания к перитонеальному диализу — недавние операции на органах брюшной полости, обширные спайки (нарушают ток диализирующего раствора), пороки развития передней брюшной стенки, препятствующие диализу или повышающие риск инфицирования брюшной полости (грыжа пупочного канатика, незаращение передней брюшной стенки, диафрагмальные грыжи, экстрофия мочевого пузыря), неспособность ребенка и его родителей выполнять диализ. Среди относительных противопоказаний — недавнее вентрикулоперитонеальное шунтирование, подтекание диализирующего раствора, низкий вес, плохая переносимость, хронические воспалительные заболевания кишечника, ишемический колит, частые эпизоды дивертикулита, ожирение, истощение. Многие подростки предпочитают гемодиализ, так как он требует меньше времени и усилий. Главное противопоказание к гемодиализу — несостоятельность сосудистого доступа, относительные — сердечная недостаточность и нарушения гемостаза. Гемодиализом можно лечить детей даже младшего возраста, хотя технически это непросто и требует большого опыта: чем меньше ребенок, тем труднее катетеризация и тем чаще возникают тромбозы. Учебное видео показаний и противопоказаний к гемодиализуСкачать данное видео и просмотреть с другого видеохостинга можно на странице Здесь. – Также рекомендуем “Перитонеальный диализ у детей – методика, осложнения” Оглавление темы “Почечная недостаточность”:
|
Источник
Гемодиализ у детей – методика, осложнения
Гемодиализ основан на удалении избытка воды и токсинов при прохождении крови через диализатор. Кровь поступает в диализатор и обратно через центральный венозный катетер или артериовенозную фистулу. В диализаторе между кровью и диализирующий раствором находится избирательно проницаемая мембрана, через которую и происходит диффузия.
Диализирующий раствор проходит мимо мембраны в направлении, обратном току крови, что поддерживает концентрационные градиенты между двумя средами и способствует диффузии (принцип противоточной системы). Ультрафильтрация (удаление из крови безбелковой части плазмы) зависит от трансмембранного градиента давления и коэффициента ультрафильтрации (отражает проницаемость мембраны для воды).
Диализирующий раствор для гемодиализа, как и раствор для перитонеального диализа, содержит электролиты для коррекции кислотно-щелочных и электролитных нарушений. Уровень натрия в диализирующем растворе обычно равен 140 мэкв/л, этого достаточно, чтобы избежать снижения АД и мышечных спазмов при быстрой потере натрия и жидкости.
Уровень калия в диализирующем растворе регулируют в зависимости от уровня калия в плазме. В качестве буферного соединения лучше использовать бикарбонат (35 мэкв/л), который, в отличие от ацетата, не влияет на АД. Диализирующий раствор для гемодиализа содержит 2,5—3,5 мэкв/л кальция, чтобы возместить его потери. Как правило, требуется 3—4 сеанса гемодиализа в неделю по 3—4 ч, желательно в специализированном детском отделении гемодиализа.
Для гемодиализа необходим сосудистый доступ, обеспечивающий достаточный ток крови. У взрослых обычно создают артериовенозную фистулу между лучевой артерией и латеральной подкожной веной руки, такая фистула долго остается проходимой, тромбозы и заражение возникают редко. Подобную фистулу можно использовать у подростков, но не у детей младшего возраста, у которых сосуды слишком малы.
Лучше всего наложить артериовенозную фистулу за несколько месяцев до предполагаемого начала гемодиализа, чтобы она успела сформироваться и не пришлось устанавливать временный катетер. Детям младшего возраста устанавливают синтетический артериовенозный шунт из тефлона или постоянный двухпросветный катетер с манжеткой. Катетеризировать лучше внутреннюю яремную вену, а не подключичную, так как риск стеноза и тромбоза подключичной вены выше.
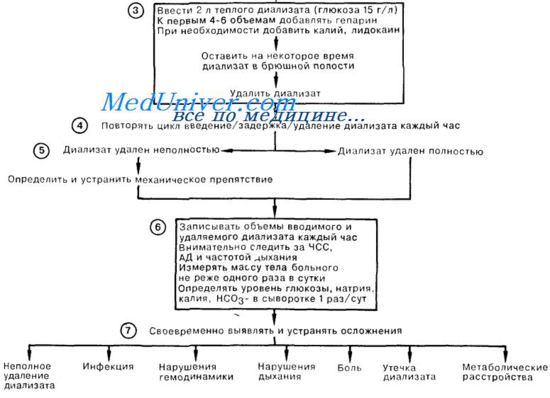
Основные осложнения гемодиализа — нарушение сосудистого доступа и его заражение. У детей формирование артериовенозной фистулы занимает много времени, нередко ток крови в фистуле оказывается недостаточным для гемодиализа. При стенозе проводят ангиопластику или реконструктивную операцию. При тромбозе в просвет катетера вводят алтеплазу; если проходимость не восстанавливается, катетер прочищают или заменяют.
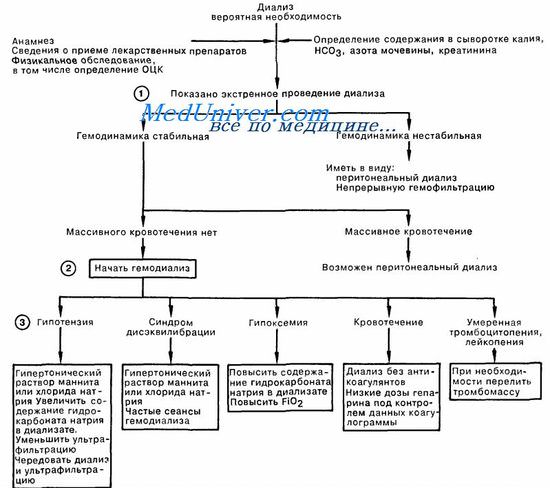
При местных инфекциях назначают антибиотики широкого спектра действия, позднее лечение корректируют с учетом чувствительности возбудителя. При распространенной инфекции артериовенозного шунта пораженную часть иссекают. При постоянной бактериемии катетер следует удалить. К другим осложнениям сосудистого доступа относятся аневризма артериовенозной фистулы и синдром обкрадывания.
Некоторые осложнения гемодиализа вызваны быстрой потерей воды и электролитов. Ультрафильтрация больших объемов жидкости за короткий период повышает риск артериальной гипотонии, особенно при сердечной недостаточности. Быстрое снижение осмолярности плазмы вызывает отек головного мозга и гипоосмолярный диализный синдром (симптомы — головная боль, тошнота, рвота и даже эпилептические припадки и кома).
Чтобы предотвратить эти осложнения, надо избегать быстрого снижения осмолярности плазмы и применять маннитол во время первых сеансов гемодиализа. Наибольшему риску подвергаются больные с очень высоким уровнем AMК.
При ОПН у детей иногда применяют непрерывную артериовенозную или веновенозную гемофильтрацию, а также (в сочетании с гемодиализом) — гемодиафильтрацию. Главное преимущество этих методов — медленное, постепенное удаление лишней жидкости и растворенных веществ, поэтому они переносятся лучше, чем обычный периодический гемодиализ. Они используются также у тяжелых больных с нестабильной гемодинамикой.
Кроме того, их иногда применяют, когда противопоказан перитонеальный диализ (дефекты передней брюшной стенки, диафрагмальные грыжи, острый живот, дыхательная недостаточность). При непрерывной артериовенозной гемофильтрации необходимо катетеризировать артерию и вену, а для движения тока крови через экстракорпоральный контур должно быть достаточно высокое АД. При непрерывной веновенозной гемофильтрации используют двухканальный венозный катетер и насос для перекачивания крови. Первый способ проще, но при втором не надо катетеризировать артерию, а за счет насоса скорость тока крови выше и стабильнее. Оба способа требуют введения антикоагулянтов для профилактики образования тромбов в катетеризированных сосудах, гемофильтре и экстракорпоральных трубках.
При гемофильтрации вода выходит через высокопроницаемую мембрану за счет градиента гидростатического давления и вместе с ней удаляются низкомолекулярные вещества (конвекционный транспорт). Состав удаляемой жидкости (ультрафильтрата) близок к составу плазмы. Потери жидкости при этом значительны, поэтому необходимо вводить жидкость извне. Чтобы ускорить выведение растворенных веществ, фильтрацию сочетают с диализом (гемодиафильтрация).
Как правило, в качестве диализирующего раствора при этом используют 1,5% стандартный раствор для перитонеального диализа. Однако высокая концентрация глюкозы в этом растворе может вызвать гипергликемию, а лактат способен усугубить ацидоз у больных с печеночной недостаточностью. В таком случае применяют специально приготовленный раствор с низкой концентрацией глюкозы, содержащий в качестве буферного основания бикарбонат.
Учебное видео показаний и противопоказаний к гемодиализу
Скачать данное видео и просмотреть с другого видеохостинга можно на странице Здесь.
– Также рекомендуем “Лечение задержки роста при терминальной почечной недостаточности”
Оглавление темы “Почечная недостаточность”:
- Лечение прогрессирования хронической почечной недостаточности (ХПН)
- Лечение задержки роста ребенка при ХПН
- Лечение почечной остеодистрофии у детей
- Лечение анемии у детей при ХПН
- Показания к диализу у детей. Выбор метода
- Перитонеальный диализ у детей – методика, осложнения
- Гемодиализ у детей – методика, осложнения
- Лечение задержки роста при терминальной почечной недостаточности
- Лечение анемии при терминальной почечной недостаточности
- Лечение почечной остеодистрофии при терминальной почечной недостаточности
- Питание детей при терминальной почечной недостаточности
Источник
Гемодиализ – это уникальный способ эвакуации из кровяного русла токсических веществ, скопление которых происходит вследствие фильтрационной неспособности почек. Первая процедура была выполнена в далеком 1960 году, и с тех пор она позволяет полностью заменить функции внутреннего органа человека. Многие пациенты, которым показано проведение гемодиализа, даже не знают что это такое, а между тем, для некоторых он необходим, как воздух. Суть процедуры заключается в экстренной очистке организма, восстановлении водно-солевого, кислотно-основного баланса с целью улучшения жизнедеятельности человека. На поздней стадии процедура помогает снять симптомы интоксикации.
Разновидности диализа почек
Диализ – это процедура искусственной очистки крови от вредных элементов в случае нарушения функциональности почек. На сегодняшний день его актуальность значительно возросла. Следует понимать, что такая мера не способствует излечению и не помогает устранить воспалительные процессы, а всего лишь выполняет функции фильтрующего органа, избавляя человека от токсических продуктов распада. В МКБ-10 диализу присвоен код Z49. В современной медицине используется несколько способов очищения крови.
Перитонеальный диализ. Метод, основанный на фильтрационной способности брюшины, тонкая оболочка которой играет роль полупроницаемой мембраны. Он назначается, если у пациента нет возможности пройти процедуру в специализированном центре по причине отсутствия последнего, или в случае наличия серьезных противопоказаний к проведению стандартной манипуляции. Такая очистка крови может выполняться в домашних условиях. Диализный раствор вливается прямо в брюшную полость через катетер.

Гемодиализ. Кровь очищается с помощью специального устройства – гемодиализатора, который соединяется с сосудами посредством комплекса трубок, полупроницаемых мембран, участвующих в процессе фильтрации.
| Виды диализа | Периодичность | Преимущество |
|---|---|---|
| Перитонеальный | Каждые 6 часов | Отсутствует риск развития кровотечения Неь нагрузки на сердце |
| Гемодиализ | 3-4 раза в неделю | Малая продолжительность процедуры |
Достижения клинической медицины позволяют проводить процедуру (независимо от ее вида) в домашних условиях, обеспечивая максимальный комфорт пациенту.
Особенности проведения гемодиализа и цели назначения
Основным назначением процедуры гемодиализа является фильтрация крови. С помощью специальных приспособлений происходит очищение биологической среды от вредных веществ:
- креатинина и мочевины;
- лекарственных средств, токсинов и ядов;
- излишков воды, спирта и электролитов.
На сегодняшний день процедура может выполняться, в основном, в стационаре, реже – в домашних условиях.
Суть процедуры
Доступ в естественную гемодинамическую среду обеспечивается посредством артериовенозной фистулы, фильтрация осуществляется в многослойной осмотической мембране, которая пропускает через себя жизненно важные компоненты крови, и задерживает вредоносные отработанные соединения. Скорость потока регулируется прецизионной насосной станцией, оснащенной электронным манометрическим контролем.
 Вначале производится забор венозной крови, которая подается в фильтрационную систему с полупроницаемом мембраной. Она имеет поры различного диаметра, разделяя кровь и очищающий раствор. Излишки жидкости и вредные вещества переходят в диализат. При этом специальные датчики контролируют артериальное и венозное давление.
Вначале производится забор венозной крови, которая подается в фильтрационную систему с полупроницаемом мембраной. Она имеет поры различного диаметра, разделяя кровь и очищающий раствор. Излишки жидкости и вредные вещества переходят в диализат. При этом специальные датчики контролируют артериальное и венозное давление.
В приборе предусмотрена подача в кровь «Гепарина», который растворяет тромбы, одновременно предотвращая образование новых. Он также оказывает противовоспалительное действие, и способствует улучшению почечного кровотока.
Важно знать! Периодичность, интенсивность и продолжительность процедуры назначается в строго индивидуальном порядке. Оптимальным считается 3-4 сеанса в неделю.
Показания и противопоказания
Программный гемодиализ почек, при котором показания и противопоказания зависят от многих факторов, назначается не при любых нарушениях почечной функции, а лишь в том случае, когда другого способа очистить кровь от токсинов и ядов не существует. Поводом к проведению именно этой разновидности процедуры являются данные анализов мочи и крови:
- мочевина в крови достигает 35 ммоль/л;
- уровень креатинина в плазме составляет 1 ммоль/л и выше;
- содержание бикарбоната – 20 ммоль/л;
- количество калия – более 6 ммоль/л;
- олигурия – суточный объем мочи не превышает 450 мл;
- почка выполняет свои функции не более чем на 11-16%;
- скф не превышает 200 мл/сек.
При необходимости гемодиализа существуют указания, в каких случаях его проводят. Подключать пациента к аппарату врач решает при наличии ряда следующих патологий:
- Острая почечная недостаточность – ОПН.
- Передозировка лекарственными препаратами: снотворными, успокоительными, антибиотиками, сульфаниламидами, противоопухолевыми средствами.
- Интоксикация ядами – бледной поганкой, мышьяком.
-
 Отравление алкоголем – этиленгликолем, метиловым спиртом.
Отравление алкоголем – этиленгликолем, метиловым спиртом. - Гипергидратация, приводящая к отеку сердца, легких, головного мозга, суставов.
- Нарушение баланса электролитов в случае обезвоживания, перитонита, лихорадки, кишечной непроходимости, ожогов, муковисцидоза.
- Отравление наркотическими веществами – героином, морфином.
- Хроническая почечная недостаточность и ХБП.
Но далеко не каждый пациент может проходить очищение крови с помощью гемодиализа. Существует ряд четко обозначенных противопоказаний и ограничений.
- Болезни инфекционного происхождения, которые по уровню угрозы более серьезны, чем ХПН.
- Предынсультное состояние, кровоизлияние в оболочки головного мозга, а также ранний период после него.
- Психоэмоциональная неуравновешенность, тяжелые психические расстройства – шизофрения, психопатия, эпилепсия, МДП.
- Олигофрения, слабоумие, сниженный интеллект.
- Гипербилирубинемия.
- Артериальная гипертензия, способная привести к инсульту прямо во время процедуры.
- Заболевания крови – лейкоз, апластическая анемия. Возрастает вероятность разрушения клеток и развития кровотечения.
- Злокачественные опухолевые процессы. Увеличивается риск распространения раковых клеток с кровотоком.
Важно знать! Еще одной причиной, запрещающей применение гемодиализа, являются физиологические трансформакции в организме, обусловленные возрастом пациента от 85 лет и старше. При наличии сахарного диабета данный порог снижается до 70 лет.
Устройство и принцип работы аппарата для очистки крови
Очистка крови выполняется с помощью специального аппарата, который называется «искусственной почкой». Конструкцию устройство может иметь различную, но принцип действия остается неизменным – удаление вредных веществ методом диффузии и конвекции. В комплект входят следующие элементы:
-
 система, подающая кровь и регулирующая ее продвижение во время очистки;
система, подающая кровь и регулирующая ее продвижение во время очистки; - диализатор, в котором расположен двухсторонний фильтр;
- емкость для очищающего раствора;
- экран, на котором отображается и контролируется весь процесс.
Принцип работы аппарата достаточно прост. Кровь из вены поступает в прибор через специальные трубки. В аппарат одновременно подается раствор, который проходит сквозь фильтр с одной стороны, и кровь – с другой. Биологическая жидкость возвращается обратно в сосудистую систему, а отработанный состав с токсическими отходами удаляется.
Формирование фистулы
Чтобы подготовить пациента к хроническому гемодиализу, необходимо сформировать у него артериовенозную фистулу – отверстие, обеспечивающее свободный доступ к сосудам, через которое можно вливать и выводить нужное количество крови. Она создается посредством хирургического вмешательства на запястье или локтевом сгибе. Процедура проходит в несколько этапов.
- Выполняется местная анестезия (реже – общая).
- Участок обрабатывается антисептическими средствами.
- С помощью разреза обнажается артерия, делается перевязка, после этого – иссечение.
- Выводится боковая вена, на которую накладываются зажимы.
- Выполняется рассечение обоих видов сосудов, после чего они сшиваются между собой.
- Рана ушивается, и на это место накладывается стерильная повязка.
Установка фистулы длится менее часа, и при правильно проведенной манипуляции прооперированный участок быстро заживает.
Алгоритм проведения искусственной фильтрации в стационаре
Гемодиализ проводится в специализированных центрах или отделениях, где имеется аппарат «искусственная почка». В настоящее время используются установки «BAXTER-1550», «FREZENIUS 4008S», «NIPRO AURDIAL», «Фрезениус». Больные доставляются «Скорой помощью», переводятся из других стационаров или приходят самостоятельно на плановую процедуру по индивидуальной программе.
Подготовительный этап
Предварительный этап включает следующие мероприятия.
-
 Проведение профилактической беседы, объяснение сути процедуры.
Проведение профилактической беседы, объяснение сути процедуры. - За неделю до процедуры формируется артериовенозная фистула.
- Как альтернатива фистулы проводится вживление под кожу протезов из синтетических материалов.
- Перед сеансом необходимо измерение температуры, артериального давления, пульса.
Во время выполнения процедуры, до ее начала и после окончания осуществляется контроль показателей состояния организма.
Описание процедуры
Гемодиализ выполняется в следующей последовательности.
- Пациент располагается в кресле «полулежа», рядом находится установка.
- Для сообщения с организмом врач подключает венозную либо артериовенозную линию.
- При включении насоса устанавливается определенное давление, которое влияет на скорость подачи крови.
- Выполняется собственно процесс очищения.
- Гемодинамическая жидкость возвращается в кровеносное русло.
- На место введения иглы накладывается повязка, фистулу закрывают до следующей процедуры.
В некоторых случаях с целью предупреждения инфицирования назначается прием антибактериальных таблеток, а также используются гемостатические (кровоостанавливающие) препараты.
Проведение гемодиализа в домашних условиях
Специальное оборудование помогает заменить естественный фильтр и проводить очистку крови в домашних условиях. Оно имеет компактные габариты и понятный интерфейс, что позволяет с легкостью управлять аппаратом даже обычному человеку, не специалисту.
Процедура может проводиться каждый день, ее продолжительность составляет 2-4 часа. Преимуществом является удобство, безопасность, отсутствие необходимости посещения медицинского учреждения и вероятности заражения гепатитом В.
В Европейских странах и США данный вариант считается эффективной альтернативой амбулаторному лечению и широко распространен. Единственным недостатком является высокая стоимость диализатора, а также существует необходимость краткого обучения. Подойдет в этом случае «Руководство по диализу» Дж. Даугирдаса.
Осложнения
Не секрет, что развитие почечной недостаточности часто приводит к нарушениям в работе других органов и систем.
Поэтому после гемодиализа могут возникнуть различные побочные эффекты и осложнения в виде таких состояний:
- падения или повышения артериального давления;
- анемии вследствие снижения уровня эритроцитов;
- тошноты и рвоты, связанной с нарушением функций ЖКТ;
- мышечных судорог, обусловленных чрезмерным забором жидкости;
- нарушений неврологического характера;
- гиперкалиемии и перикардита;
- реакции биосовместимости.
Помимо указанных возможны такие осложнения, как аритмия, дисэквилибрум-синдром, отек легких и мозга. В этом случае пациента направляют в реанимационное отделение и осуществляют непрерывный контроль его состояния.
Диета для пациентов на диализе
Большое значение в сохранении результата гемодиализа имеет лечебное питание. В данном случае несоблюдение его принципов сводит на нет все усилия врачей и усугубляет состояние пациента. Диета составляется индивидуально в каждой конкретной ситуации, но базой ее считается диетический стол № 7, а именно его разновидности – 7А и 7В. Его особенностью является исключение из привычного рациона продуктов, способных увеличивать скорость выработки эндотоксинов.
Основными принципами лечебного питания считаются:
- контроль уровня кальция и фосфора;
-
 сокращение нормы поваренной соли;
сокращение нормы поваренной соли; - замещение животного белка растительным аналогом, снижение общего потребления;
- ограничение продуктов, богатых калием: сухофрукты, орехи, бананы, шоколад;
- исключение из рациона пищи, задерживающей жидкость: соленья, копчености, кофе.
В меню следует включить нежирное мясо, рыбу, овощи, фрукты, постные супы, понемногу растительное и сливочное масло. Необходимо строго следить за количеством употребляемой жидкости, чтобы исключить появление отеков.
Калорийность рациона должна быть не менее 40 ккал/кг веса больного. Оптимальными способами кулинарной обработки являются варка, приготовление на пару.
Стоимость гемодиализа
Процедура считается относительно недешевой. Желающим проводить хронический гемодиализ следует знать, что стоимость изменяется в разных клиниках и странах. Общая сумма складывается из нескольких факторов:
- степень тяжести пациента;
- наличие сопутствующих заболеваний;
- уровень респектабельности медицинского учреждения.
В частных клиниках в статью расходов включено:
- услуги ухода, предоставляемого персоналом;
- оплата палаты;
- дополнительные расходы.
Сумма, указанная в прейскуранте, вносится единовременно при поступлении в медицинский центр в момент заключения договора. Она должна совпадать с той, которую назвал врач, предоставляющий консультацию.
| Страна, в которой проводится гемодиализ | Общая стоимость процедуры и пребывания в клинике |
|---|---|
| Россия | Москва – 97650 руб.; Санкт-Петербург – от 14500 руб.; Ростов-на-Дону – от 13000 руб. |
| Израиль | «Ассута», «Хадасса» – от 300 долларов. |
| Германия | Центр «Штутгарт» – от 200 евро. |
| США | Нью-Йорк – 250-300 долларов. |
Но нередко возникают ситуации, когда процедура может быть выполнена бесплатно. Только в этом случае речь идет не о лечении за рубежом и не о частных клиниках. Больным в критическом состоянии проводится срочная гемодиафильтрация.
Качество жизни и прогнозы
При возникновении сомнений относительно пользы гемодиализа, стоит задуматься, сколько живут люди, соглашаясь на малоприятную процедуру. Согласно статистике экстракорпоральное очищение крови увеличивает продолжительность жизни на 15-20 лет. Важные условия: сеансы нельзя откладывать на следующий день, пропускать их; запрещено самостоятельно прекращать прием назначенных медикаментов и нарушать диету.
Если не произвести трансплантацию пораженного органа, а регулярно пользоваться аппаратом «искусственная почка», можно прожить еще лет 20, но тогда «сидеть» на процедуре придется пожизненно. При этом пациент умирает не от почечной недостаточности, а от воспалительных или инфекционных заболеваний и их последствий. Это обусловлено сильным ослаблением иммунитета, на фоне которого любой возбудитель может нанести непоправимый вред здоровью и жизни.
Трансплантация как альтернатива диализу
В различных странах ежегодно 60-100 пациентам на 1 млн. населения требуется проведение заместительной почечной терапии (ЗПТ) вследствие развития терминальной стадии хронической недостаточности фильтрующего органа. Еще недавно это звучало как приговор. Сегодня медицина предлагает три основных метода поддержания жизни людей с данным диагнозом. Первые два предполагают внепочечное очищение крови – перитонеальный или гемодиализ. Третий считается наиболее приемлемым, поскольку заключается в пересадке здорового органа от донора.
Важно знать! Несмотря на постоянно совершенствующуюся медицинскую технику, хронический гемодиализ имеет множество отрицательных побочных эффектов и обстоятельств, ухудшающих самочувствие больного. Поэтому он может рассматриваться как промежуточное звено терапии.
Пациенты же с трансплантированным органом (если не происходи отторжения) могут жить, как прежде, и качество жизни у них намного выше. Несмотря на то, что с экономической стороны данный метод читается невыгодным в силу высокой стоимости, он является вариантом выбора при терминальной стадии ХПН.

Заключение
Если врач предлагает пройти гемодиализ, значит, он исключает вероятность самостоятельного восстановления почками своих физиологических функций. У пациента в этом случае существует два пути: согласиться на рекомендованную процедуру или задуматься о трансплантации донорского органа. Определяющим фактором каждого из предложенных вариантов считается время, которое при серьезных поражениях почек нельзя терять, поскольку оно бесценно.
Источник

