Противопоказания к коронарному стентированию
Транслюминальная баллонная ангиопластика (ТЛБАП) и стентирование коронарных артерий или чрескожное коронарное вмешательство (ЧКВ). Показания, противопоказания, риски.
Показания к операции стентирования коронарных артерий
Клиника ИБС у пациентов, которым предстоит стентирование коронарных артерий или чрескожное коронарное вмешательство (ЧКВ), может варьировать в широких пределах – от бессимптомного течения до значительно выраженных проявлений и нестабильного состояния (инфаркта миокарда), при этом, объем поражения коронарного русла и миокарда, подвергающегося риску, также может быть различным.
Планируя реваскуляризацию, в каждом случае следует оценить потенциальный риск и пользу ЧКВ в сравнении с альтернативными методами лечения (АКШ или медикаментозной терапии с модификацией факторов риска). А с пациентом и его семьей необходимо обсудить пользу и риск хирургической реваскуляризации (АКШ и ЧКВ) и медикаментозной терапии (необходимость двойной антитромбоцитарной терапии).
Присущие стентированию коронарных артерий техническая простота и низкая заболеваемость всегда выглядят привлекательно в сравнении с хирургическим лечением, но надо учитывать и негативные стороны ЧКВ: реальную вероятность развития рестеноза и возможность неполной реваскуляризации (восстановление кровотока не во всех стенозированных коронарных артериях).
Основными показаниями к реваскуляризации миокарда являются:
Инфаркт миокарда с подъемом сегмента ST.
Инвазивная коронарография c последующим переходом к чрескожному коронарному вмешательству показана всем пациентам (AHA/ACC, 2011г. Класс доказательства I).
Нестабильная стенокардия и инфаркт миокарда без подъема сегмента ST.
Наличие рефрактерной стенокардии, гемодинамической или электрической нестабильности является показанием к инвазивной коронарографии c последующим переходом к чрескожному коронарному вмешательству (AHA/ACC, 2011г. Класс доказательства I).
Стабильная ИБС.
Достижения в области техники, оборудования, стентов и лекарственной терапии сделало ЧКВ рутинной и безопасной процедурой, выполняемой у больных стабильной ИБС, при подходящей анатомии коронарных артерий. Риск смертности, связанной с процедурой ЧКВ при хронической ИБС – 0,5% (ESC, 2013г.). Основные показания – стенокардия, резистентная к медикаментозной терапии, и прогностически неблагоприятное поражение коронарного русла – проксимальные гемодинамически значимые стенозы коронарных артерий с сужениями на 75% и более.
Клинический пример стентирования коронарных артерий. Коронарограмма пациентa N., 56лет.
Коронарограмма правой коронарной артерии (ПКА): окклюзия (полное сужение) средней трети ПКА. Стрелкой указано место окклюзии.
Коронарограмма ПКА после выполненной операции реканализации и стентирования средней трети ПКА. Стрелкой указана локализация стента.
Возврат в оглавление темы ЧКВ
Противопоказания к стентированию коронарных артерий.
Абсолютных противопоказаний к стентированию коронарных артерий нет. Основное противопоказание – невозможность назначения антитромбоцитарной терапии.
Относительные противопоказания: острая почечная недостаточность, хроническая почечная недостаточность, продолжающееся желудочно-кишечное кровотечение, лихорадка неясного генеза возможно инфекционного, нелеченный активный инфекционный процесс, острый инсульт, тяжелая форма анемии, злокачественная неконтролируемая артериальная гипертензия, выраженные электролитные нарушения, отсутствие контакта с пациентом в связи с психологическим состоянием или тяжелым заболеванием, тяжелая сопутствующая патология, при которой коронарография может осложнить течение заболевания, отказ пациента от необходимого дальнейшего лечения (коронарная ангиопластика, аорто-коронарное шунтирование, протезирование клапана), дигиталисная интоксикация, документированная анафилактическая реакция на контрастное вещество, тяжелые заболевания периферических сосудов, затрудняющие доступ в сосудистое русло, декомпенсированная застойная сердечная недостаточность или отек легких, тяжелая коагулопатия, эндокардит аортального клапана.
Следует учитывать, что большинство относительных противопоказаний может носить временный или обратимый характер. Поэтому, если проведение стентирования коронарных артерий можно отсрочить, тем самым можно значительно уменьшить риск развития осложнений.
Возврат в оглавление темы ЧКВ
Риски чрескожных коронарных вмешательств.
Несмотря на низкую частоту осложнений, ЧКВ является инвазивной манипуляцией, и ее проведение сопряжено с определенным риском.
Основные осложнения, встречающиеся при проведении ЧКВ, — это цереброваскулярные осложнения (0,22%), сосудистые осложнения (от 2%), летальный исход (1,27%), реакция на контрастное вещество (0,37%).
Частота смертности среди пациентов, подвергнутых плановому ЧКВ – 1,27%. Факторами, увеличивающие риск смерти от ЧКВ, являются возраст, сопутствующие заболевания (сахарный диабет, хроническая почечная недостаточность, хроническая сердечная недостаточность), многососудистое поражение коронарного русла. Экстренное ЧКВ при инфаркте миокарда с подъемом сегмента ST и кардиогенном шоке увеличиват риск до 4,81%.
Основным фактором, лимитирующим эффективность коронарного стентирования, является процесс рестенозирования. Рестеноз – повторное сужение просвета сосуда, приводящее к снижению кровотока. In-stent рестеноз – повторное сужение просвета коронарного сосуда внунтри стента.
Факторами риска рестеноза являются:
– генетическая предрасположенность к повышенной пролиферации неоинтимы;
– сахарный диабет;
– параметры пораженного сегмента: диаметр сосуда, длина повреждение, тип стеноза;
– особенности течения процедуры: протяженность повреждения сосуда, остаточная диссекция, количество имплантируемых стентов, диаметр стента и соотношение его площади с поверхностью сосуда.
Поиски путей эффективной профилактики рестенозирования начались с самого начала применения стентирования. Наибольшие результаты достигнуты при оптимизации характеристик стента и улучшения методики его имплантации. Все попытки системной фармакологической терапии не достигали серьезных успехов. За последнее время использование стентов с лекарственным покрытием показало явное их преимущество в борьбе с рестенозом. Подробнее о стентах с антипролиферативным покрытием и путях профилактики рестеноза.
Возврат в оглавление темы ЧКВ
Источник
Об операции
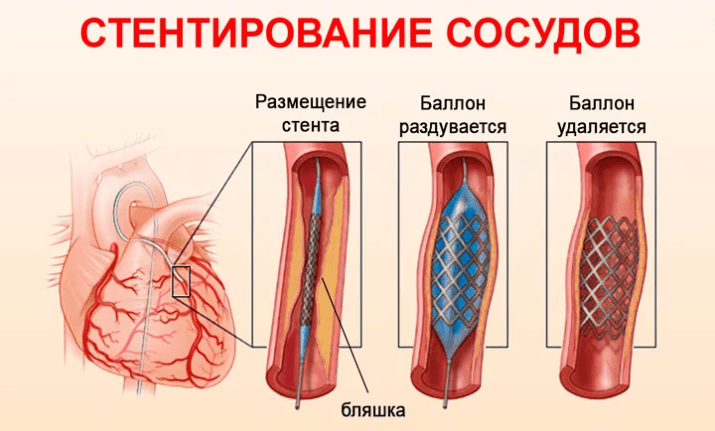
Стентирование сосудов проводится в тех случаях, когда пациенту диагностируют частичную или полную закупорку артерий холестериновыми бляшками. Операция заключается в установке металлического каркаса (стента) в место сужения сосуда. Стенты отличаются по длине, диаметру, материалу, покрытию, способу раскрытия.
В настоящее время наиболее эффективным методом эндоваскулярного лечения ишемической болезни сердца является применение стентов с лекарственным антипролиферативным покрытием, они показаны при абсолютно всех клинических вариантах коронарной болезни сердца и при всех анатомо-морфологических формах поражения коронарных артерий. В ФНКЦ ФМБА России в 100% случаев применяются самые современные стенты с лекарственным антипролиферативным покрытием, эффективность и безопасность которых доказана в большом количестве крупных международных клинических исследований.
Под каждый конкретный случай специалист по рентгенэндоваскулярной диагностике и лечению сам выбирает стент. Малоинвазивная операция проводится без рассечения грудной клетки, а пункционно, с применением катетеров. После стентирования пациента можно выписывать из клиники уже на следующий день.
По сравнению с другими методами оперативного лечения стентирование имеет ряд преимуществ:
- эффективность – после установки стента быстро восстанавливается нормальный кровоток. Если операция проведена на ранней стадии заболевания, симптоматика и болезненные ощущения пропадают. Стент не позволяет сосудам перейти в состояние сужения (обратно сузиться), за счет этого происходит сохранение нормального кровотока;
- безопасность – операцию проводят с помощью небольших проколов, риск возникновения кровотечения отсутствует. Возможные осложнения во время операции незначительны, осложнения после операции минимальны;
- быстрое восстановление – после стентирования пациент проводит в стационаре от 1 до 5 дней. Процесс реабилитации быстрый и легкий, достигается соблюдением простых рекомендации.
Показания к стентированию
Установка стентов может быть рекомендована врачом при наличии заболеваний:
- ишемическая болезнь сердца;
- стенокардия;
- атеросклероз сосудов;
- предынфарктное состояние;
- постинфарктный кардиосклероз;
- каоркация аорты;
- риск возникновения сердечной недостаточности.
На сегодняшний день специалисты считают, что противопоказаний к проведению операции нет.
Подготовка к стентированию
Перед проведением операции пациенту необходимо пройти обследование и подготовиться к стентированию. Мы предлагаем нашим пациентам пройти плановую госпитализацию в отделения кардиологического профиля за 1-2 дня до операции. За это время наши специалисты проведут необходимые исследования и возьмут анализы. В центре работает своя клиника-диагностическая лаборатория, поэтому мы гарантируем точность результатов и быстроту их предоставления.
Предоперационное обследование включает в себя:
- клинический и биохимический анализ крови (общий белок, креатинин, мочевина, общий билирубин, прямой билирубин, глюкоза, панкреатическая амилаза)
- определение группы крови и резус фактора;
- развёрнутую коагулограмму;
- показатель АДФ агрегации тромбоцитов;
- маркеры инфекций: ВИЧ, гепатит В, гепатит С, сифилис;
- общий анализ мочи;
- рентген органов грудной клетки;
- ЭКГ;
- ЭхоКГ;
- ЭГДС.
При наличии сопутствующей патологии врач может назначить консультацию узких специалистов (эндокринолог, офтальмолог, гинеколог, уролог, т.д.) и дополнительные исследования.
Подготовка к стентированию включает ряд несложных правил:
- врач заранее назначает препараты для разжижения крови и снижения риска возникновения тромбов;
- за 1 день до операции необходимо исключить употребление жареной, жирной, копченой пищи, отказаться от употребления алкоголя и газированных напитков;
- в день перед операцией пациенту разрешается завтрак, обед, легкий ужин. За 12 часов до процедуры нельзя принимать пищу;
- с утра пациент принимает душ и проводит гигиенические процедуры (сбривает волосы в паховой области).
Перед операцией пациента осматривает лечащий врач, при необходимости – специалист по рентгенэндоваскулрной диагностике и лечению и анестезиолог.
Проведение операции
Стентирование сосудов осуществляется специалистами по рентгенэндоваскулярной диагностике и лечению в специальной операционной, оснащенной ангиографом, под местной анестезией. Пациенту внутривенно вводят мягкое седативное средство, которое позволяет расслабиться и устранить тревожность. Место введения катетера обезболивают и обрабатывают антисептическими препаратами. Для введения катетера в ФНКЦ ФМБА России в 99% используется область предплечья (лучевая артерия), крайне редко – паховая область (общая бедренная артерия).
Специалист по рентгенэндоваскулярным диагностике и лечению начинает проведение операции:
- тонкой иглой производится пункция (прокол) в зоне введения катетера (пах или предплечье);
- в артерию через иглу вводится проводник, по которому игла будет заменена на специальный интродьюсер. По артериям через интрадьюсер направляется специальный катетер, через который к сердцу доставляют другие инструменты;
- вводится контраст и специальный микропроводник, который используется для навигации по коронарным артериям. Движение отображается на мониторе рентгеновского аппарата;
- после того, как подготовительные меры проведены и врач точно определил место закупорки сосуда, производится имплантация стента. Для каждого пациента, в зависимости от конкретного поражения, используется особенный стент, который располагается на баллоне;
- по микропроводнику стент доставляется в нужное место;
- специальным устройством нагнетается жидкость в баллон, чтобы стент раскрылся. Открытый стент прижимает холестериновые бляшки к стенкам сосуда и образует специальную структуру (каркас), которая будет поддерживать стенки. Баллон сдувается и извлекается, каркас остается на месте. Стент оставляет свою открытую форму и восстанавливает просвет сосуда в пораженной области;
- после контроля весь инструмент извлекается, осуществляется гемостаз (остановка кровотечения из места пункции) с помощью тугой повязки;
- пациента перевозят из операционной в палату интенсивной терапии.
Установка стента – ювелирная работа, с которой справится только высококвалифицированный специалист с большим опытом проведения таких операций. В ФНКЦ ФМБА России ежегодно выполняется более 1200 операций стентирования коронарных артерий.
Мы гарантируем вам успешное проведение стентирования и быструю реабилитацию.
После операции
Первые сутки после стентирования пациент находится под наблюдением медицинского персонала. Если катетер был введен через бедренную артерию, то больному необходимо лежать 24 часа и не сгибать ногу. Если через лучевую артерию, то разрешается сидеть и уже через 2 часа передвигаться по палате.
В первый день рекомендовано принимать больше жидкости, чтобы быстрее вывести контраст и анестезию из организма.
К выписке пациент готов через 1-3 дня, в зависимости от самочувствия и общих показателей здоровья. Перед выпиской пациенту выдают памятку по реабилитации.
Восстановительные меры просты, но очень важно им следовать:
- прием лекарственных препаратов в соответствии с рекомендациями врача;
- отказ от интенсивных тренировок. Первая неделя должна проходить в спокойном режиме, далее можно включать умеренные физические нагрузки: утренняя гимнастика, пешие прогулки, лечебная физкультура;
- контроль артериального давления;
- придерживаться диеты: сократить употребление соли и сахара, отказаться от жирной, жареной, острой пиши. Добавить в рацион свежие овощи и фрукты, нежирное мясо, рыбу;
- полный отказ от алкоголя и курения;
После стентирования пациенту необходимо своевременно посещать врача для проведения контрольных исследований.
Стоимость
В нашем кардиологическом центре ФНКЦ ФМБА операция стентирования проводится в рамках бесплатной медицинской помощи по ОМС, полисам добровольного страхования (ДМС) или платно.
Стоимость проведения операции зависит от нескольких факторов: количество стентов, необходимость в дополнительных исследованиях, лечение сопутствующих заболеваний. Минимальная стоимость операции составляет 65 000 рублей.
Специалисты по рентгенэндоваскулярной диагностике и лечению ФНКЦ ФМБА России имеют огромный практический опыт. Мы гарантируем вам качество выполнения операции и всех предоперационных исследований. Чуткий и квалифицированный персонал кардиологического центра позаботится о вашем пребывании в клинике и сделает все возможное, чтобы вам было комфортно.
Источник
Дорогие друзья. Этот текст мы написали специально для наших пациентов после ангиопластики и стентирования коронарных артерий. Надеемся, что Вы найдете здесь ответы на основные вопросы.
4 совета пациентам после стентирования
Стентами мы восстанавливаем кровоток по артериям. Но не вылечиваем ишемическую болезнь сердца. Все теперь зависит от правильного медикаментозного лечения и Вашего образа жизни. Что самое важное?
- Прием дезагрегантов (препараты, снижающие риск тромбозов и «разжижающие кровь»): аспирин, плавикс, брилинта, эффиент. Схема зависит от многих факторов. Главное: мы просим Вас никогда самостоятельно не отменять дезагреганты в первый год после стентирования. Это грозит тромбозом стента- жизнеопасным осложнением! Старайтесь никогда не пропускать прием этих препаратов. Временная отмена возможна только по согласованию с лечащим врачом и, как правило, сопровождается «переводом на другой препарат».
- Снижение «вредного» холестерина» – холестерина ЛПНП (липопротеидов низкой плотности). Именно от уровня вредного холестерина зависит прогрессирование Вашего заболевания. По современным стандартам его уровень должен быть ниже 1.5 ммоль/л. Для абсолютного большинства наших пациентов такой уровень достигается высокими дозами статинов (Аторвастатин от 40 мг, Розувастатин от 20 мг). Мы убедительно просим Вас не отказываться от статинов и не снижать их дозы из-за «риска для печени», «чрезмерного снижения холестерина» и т.д. Мы каждый день видим плачевные результаты недостаточной терапии статинами. Непереносимость статинов возникает у 2-3 % пациентов. У кардиологов КардиоКлиники большой опыт работы с такими больными, и мы обязательно найдем решение для Вас.
- Курение. Сколько бы лет Вы не курили – нужно бросать. Большинство наших пациентов курят 30 лет и больше. Тем не менее, бросив курить, Вы значительно снизите риск инфаркта миокарда и повторных вмешательств на сосудах сердца. Лучше прибавьте немного веса, но останьтесь живым.
- Наблюдение у кардиолога. Наблюдаться у врача обязательно, первый раз в течение месяца после стентирования, затем можно и 1 раз в год. Врач проконтролирует липидограмму, артериальное давление, пульс, выполняет нагрузочную пробу, чтобы определить Ваше состояние.
Ответы на частые вопросы:
?
Какой «срок службы» у стентов?
Не ограничен. Важный период- первые 12 месяцев, пока стент «врастает» в стенку артерии. Риск рестеноза в первый год в «покрытых» стентах, которые мы используем, не выше 1-2%. Дальше все зависит от правильного лечения, прежде всего от приема статинов. Сужения в стенте, которые возникают через 2 года и позже, почти всегда связаны с новыми холестериновыми бляшками.
?
Какую нагрузку я могу себе давать?
Практически любую. Если мы не планируем дальнейшего стентирования, то считаем кровоснабжение миокарда достаточным. А значит и ограничений в физической нагрузке у Вас нет. Вы можете жить полноценной жизнью: бег, бассейн, силовые тренировки не противопоказаны начиная со следующего дня после выписки из стационара. Часто для того, чтобы убедиться в качестве выполненной операции, мы проводим нагрузочный тест- стресс-эхокардиографию. Почти всегда ее можно выполнять в первые дни после операции. Тест покажет не только есть ли признаки ишемии (нехватки крови сердцу), но и адекватность медикаментозной терапии.
?
Есть ли какие-то ограничения после стентирования?
Единственная «проблема» после стентирования- инактивированные нашими препаратами тромбоциты. То есть Ваша кровь первый год – очень «жидкая». Поэтому мы просим избегать травмоопасных видов спорта и отложить плановые хирургические операции. Кроме того, мы просим принимать препараты для защиты слизистой желудка, чтобы снизить риск кровотечений. При любых вопросах, связанных с возможной отменой или уменьшением дозы наших препаратов – обязательная консультация кардиолога, хотя бы звонок в Клинику.
Можно в умеренных количествах- до 100 г крепкого алкоголя или 250-300 г вина. Все, что больше – риск сгущения крови и подъема давления.
?
Мне нужно принимать препараты до конца жизни?
Да. Через год мы, скорее всего, отменим часть антитромботиков, но основные препараты (статины, аспирин, гипотензивные препараты) нужно будет принимать всегда.
?
Могу ли я проходить через рамки металлоискателя, летать на самолете, выполнять МРТ?
Да, без всяких ограничений. Коронарные стенты очень тонкие и не создадут никаких проблем в этих ситуациях.
?
Какие регулярные анализы/ процедуры нужны после стентирования?
Анализ крови на липидограмму, контроль давления, пульса – первый раз через месяц после операции, затем – 1 раз в год.
?
Какие симптомы должны заставить обратиться к врачу экстренно?
Очень важно обратиться к врачу если Вы наблюдаете: 1. возобновление стенокардии, т.е. кратковременная тяжесть или дискомфорт в груди/шее/нижней челюсти, возникающий при физической нагрузке. 2. Любые непонятные боли в груди или внезапная одышка. 3. Кровотечение.
?
Как ухаживать за местом пункции на руке?
Специальных процедур не требуется, мойте руку с мылом. При возникновении воспаления, инфекции – обратитесь в Клинику, мы разберемся.
?
Как связаться в экстренном случае?
Позвонить в Клинику в любое время (телефон реанимации работает круглосуточно). Лечащий врач или заведующий отделением рентгенхирургии свяжутся с Вами.
Источник
