Противопоказания к операции при ибс

Последнее изменение: 2020-07-21
2016-12-26
Хирургическое лечение при наличии ишемических заболеваний сердца (ИБС) во многих случаях спасает жизнь пациенту. Операция назначается только после обследований и только в случае медицинских показаний.
При наличии ишемической болезни сердца обычно поражаются венечные артерии сердечной мышцы. Происходит в той, или иной мере, нарушение нормального кровоснабжения.
Основная причина нарастания проблем в коронарных артериях – атеросклероз (появление склеротических бляшек разного размера и локализации).
Атеросклероз – заболевание, которое имеет сложный патогенез (механизмы формирования и дальнейшего развития).
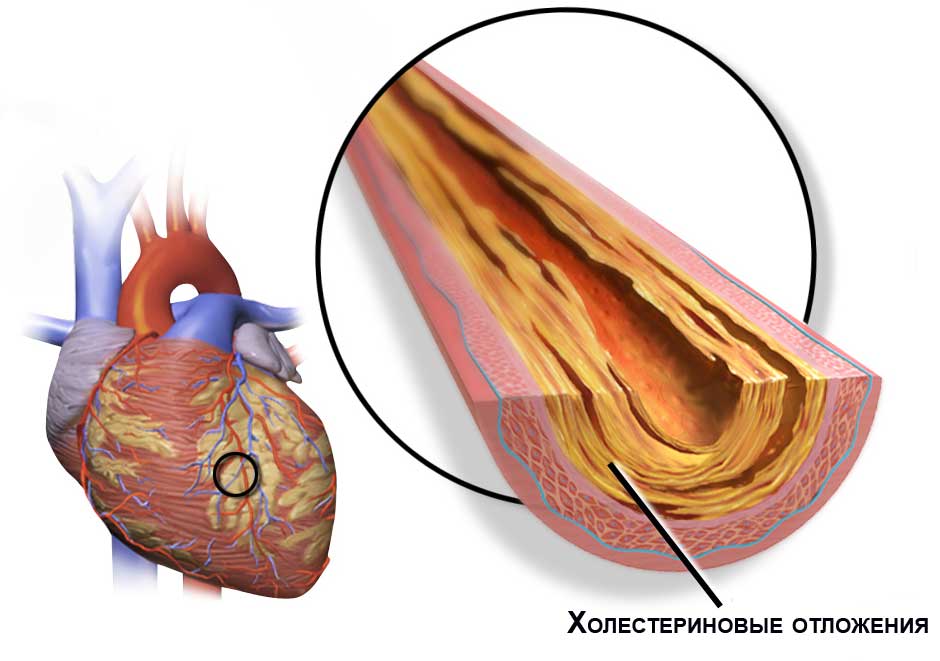
Последствия атеросклероза
Следствием такого негативного процесса, как атеросклероз, является:
- атеросклеротическая бляшка, загораживающая собой просвет кровеносного сосуда;
- острое развитие тромбоза, с опасным для жизни увеличением механического препятствия в коронарном кровотоке;
- скоротечная или длительная и стабильная ишемия.
Проблема роста ишемической болезни сердца в мире
Коронарные заболевания сердца в эпидемиологическом смысле одна из самых распространенных причин смертности в США, Канаде, Австралии и Европейском Союзе. То есть речь идет, прежде всего, о ряде развитых стран.
В европейских странах, например, каждый год статистическая цифра зарегистрированных заболеваний стенокардией в диапазоне возраста пациентов до сорока лет увеличивается на половину процента.
Еще боле удручающая картина в России, где смертность от сердечно-сосудистых заболеваний очень высока, так как доля ИБС в них на сегодняшний момент составляет уже около шестидесяти процентов.
Признаки ишемической болезни сердца
Клиническое проявление ИБС имеет довольно широкий спектр, включающий в себя:
- фактор внезапной смерти;
- симптоматику стенокардии напряжения;
- инфаркт миокарда;
- признаки постинфарктного кардиосклероза;
- нарушенную ритмику сердца и проводимость сосудов;
- симптомы сердечной недостаточности;
- проблематику «немой» ишемии.
Можно ли избежать операции при ИБС? Профилактика заболевания
К так называемой первичной профилактике следует отнести:
- пропаганду здорового образа жизни;
- регулярные посещения специалистов (семейного врача, кардиолога, терапевта, психолога, нарколога или психиатра).
Большую роль играют некоторые сопутствующие факторы:
- табакокурение;
- систематическое употребление алкогольных напитков;
- использование наркотических веществ;
- развитие некоторых заболеваний почек;
- чрезмерное увеличение массы тела;
- «скачки» артериального давления;
- высокий уровень глюкозы в крови;
- малоактивный образ жизни.
Внимание! Агрессивная терапия, направленная на снижение липидов в крови вне зависимости от клинического проявления ИБС сегодня многими учеными отвергается.
Что назначают перед проведением хирургической операции?
ИБС и современная диагностика заболевания
Существует ряд привычных стандартных методик диагностирования ишемических заболеваний сердца, включающих в себя:
- точное определение типа стенокардии путем идентификации болевых ощущений в области сердца на уровне первичного медицинского звена в ближайшей клинике от места проживания пациента;
- необходимость уточнения заболевания с обязательным определением конкретных качественно-количественных характеристик ишемии;
- проведение нагрузочных проб на уровне ближайшего кардиологического диспансера;
- коронарную ангиографию при наличии опасной формы ишемии, что необходимо для дальнейшего выбора действенных методов лечения (на уровне специализированной медицинской клиники в регионе проживания пациента).
Только в случае выполнения всех перечисленных пунктов пациенту может быть предложена хирургическая операция (сугубо по медицинским показаниям).
Методы врачебной помощи пациентам при наличии ИБС
Пациентам назначается:
- специальная комплексная медикаментозная терапия;
- мероприятия по воздействию на внутренние стенки сосудов;
- хирургическое вмешательство.
Можно ли избежать хирургического лечения при ИБС?
Для проведения успешной медикаментозной терапии ИБС пациенту необходимо:
- Устранить ряд социальных и психологических факторов риска, включающий в себя осознанны отказ от увлечения психотропными веществами, употребления алкоголя и курения табачных изделий.
- Привести в норму уровень холестерина крови, что предполагает также и серьезное ограничение в питании.
- Использовать активную гиполипидемическую терапию.
- Принять все необходимые меры по устранению лишнего веса.
- Строго выполнять предписания врача по лечению таких сопутствующих заболеваний, как, например, артериальная гипертензия и сахарный диабет, которые являются частыми спутниками ИБС.
В НЕКоТОРЫХ СЛУЧАЯХ МЕДИКАМЕНТОЗНАЯ ТЕРАПИЯ ДАЕТ ВЫСОКИЙ ЭФФЕКТ И ПОЗВОЛЯЕТ ИЗБЕЖАТЬ РАДИКАЛЬНЫХ МЕТОДОВ ЛЕЧЕНИЯ.
Медикаментозное лечение ИБС – комплексный подход
Следует обратить особое внимание на антитромботическую терапию, при которой необходимо проведение полного лечебного курса с применением аспирина, клопидогреля, а в некоторых случаях – фракционированного и нефракционированного гепарина. Обычно кардиологами используется комплексная медикаментозная терапия, состоящая из нескольких лекарственных средств разного терапевтического направления.
Гемодинамика
Очень важно при этом правильно воздействовать на гемодинамику, ведь снижение преднагрузок и постнагрузок положительно сказывается на потребности сердечной мышцы в кислороде. С этой целью пациенту назначается ряд медикаментозных средств перорального и внутривенного характера. Речь идет о нитратах, в-блокаторах, антагонистах кальция в комбинированной терапии.
Эндоваскулярное лечение ИБС
Эндоваскулярное лечение – это воздействие на кровеносные сосуды изнутри. Речь идет о коронарной ангиопластике и стентировании артерий.
Ишемия сердца и хирургическое вмешательство
Операция проводится только в том случае, когда все причины, по которым необходимо коронарное шунтирование были обнаружены во время проведения обследований и подтверждены с учетом доказательной медицины.
Существует три класса показаний при ИБС, которыми пользуются кардиологи (и не только) во всем мире.
- Показания первого класса требуют целого ряда достоверных доказательств и абсолютного единства мнений специалистов (консилиум врачей) о целесообразности, полезности и высокой степени эффективности хирургического вмешательства в конкретном случае.
- Показания второго класса предполагают наличие ряда противоречий в доказательствах или несходство во мнениях медицинских специалистов по поводу целесообразности проведения коронарного шунтирования. Для ясности употребляется специальная аббревиатура, указывающая на преобладание позитивного или негативного мнения по поводу операции при голосовании (IIa или IIb).
- Показания третьего класса имеют под собой базу в едином отрицательном мнении всех врачей по поводу целесообразности и эффективности хирургического вмешательства, а также комплекс неоспоримых доказательств медицинского характера.
Показанием к операции также могут служить отдельные случаи ишемии сердца у пациентов:
- без ярко выраженной симптоматики при умеренной, но стабильной стенокардии (стеноз ствола, сосудистое поражение, часто комплексное);
- при стабильно выраженной стенокардии, часто в тяжелой форме;
- в случае проявления нестабильной стенокардии и некоторых видов инфаркта миокарда;
- при сниженной функциональной способности левого желудочка.
Какие существуют противопоказания к оперативному вмешательству при наличии у пациента ИБС?
Существует ряд общепринятых противопоказаний, касающихся любых видов оперативного вмешательства, а также медицинский запрет на проведение конкретной операции на сердце ввиду наличия определенного высокого риска для здоровья и жизни пациента. Такие противопоказания известны врачам и учитываются ими при принятии решения об операции.
ИБС и методы хирургического вмешательства
Прямая реваскуляризация миокарда осуществляется путем:
- Стандартизированной операции (коронарное шунтирование) на нефункционирующей сердечной мышце, при которой используется аппаратура для создания искусственного кровотока на остановленном сердце.
- Операционного метода (коронарное шунтирование) без необходимости создания искусственного кровотока и при функционирующей сердечной мышце.
- Использования минимально-инвазивного коронарного шунтирования без искусственно созданного кровотока и на работающей сердечной мышце.
- Проведения гибридной реваскуляризации – комплекса из минимально-инвазивного коронарного шунтирования и ангиопластики артерий. Такая поэтапная операция необходима в случае 2-ух сосудистого поражения коронарного русла. Ангиопластика второй артерии проводится после шунтирования в течение недели. Возможен и обратный порядок действий.
- Использования так называемой оконной методики коронарного шунтирования. Во время операции используется метод искусственного кровообращения посредством бедренных сосудов и эндоскопов, при кардиоплегии.
ИБС и проблема летального исхода после проведения операции
Статистика успешно проведенных операций коронарного шунтирования в ведущих кардиохирургических клиниках Европы, США, Канады, Японии и Израиля в основном позитивная. Речь идет 98 % (!) случаев хирургического вмешательства с благоприятным исходом.
Но такая динамика сохраняется только при отсутствии послеоперационных осложнений. Что касается операций, проведенных в экстренных условиях при остром коронарном синдроме, то количество смертельных исходов повышается до десяти процентов. Неблагоприятная статистика во время повторной операции – примерно такая же.
Коронарное шунтирование. Характерные осложнения
Проблема осложнений после коронарного шунтирования довольно серьезна и требует выработки действенных врачебных методик для их устранения.
Обратите внимание на осложнения, связанные с процессом:
- проявления возможного периоперационного ИМ (инфаркт миокарда, который диагностируется в не менее 10% случаев), иногда с симптоматикой, указывающей на кардиогенный шок и опасные нарушения в ритмических сокращениях сердечной мышцы;
- сохранения ярко выраженной сердечной недостаточности (характерно для пациентов, имеющих исходную левожелудочковую дисфункцию;
- тампонады сердца;
- артериальной гипотонии, ввиду таких негативных проявлений, как шок, тампонада, сильное кровотечение и т. д.;
- опасных предсердных и желудочковых нарушений в ритмике сердца и блокад.
Оперативное вмешательство при наличии ИБС и срок нетрудоспособности
На основании клинических исследований и длительной хирургической практики специалистами был выработан определенный алгоритм определения срока нетрудоспособности у пациентов после коронарного шунтирования (при искусственном кровообращении).
Учитывается при этом необходимый благоприятный период сроком в четыре месяца для полной реабилитации для людей, занятых физическим трудом.
Для тех, кто имеет свободный график работы и занят в сфере применения умственных навыков, срок для нивелирования последствий от оперативного вмешательства – два месяца.
Как себя должен вести пациент после хирургической операции на сердце?
Перечень необходимых правил поведения, направленных на ускорение выздоровления:
- Соблюдайте принцип ранней активизации тела. На вторые сутки после оперативного вмешательства начинайте пробовать вставать и садиться.
- Занимайтесь специальной лечебной физкультурой (комплексы упражнений подбирает только врач) и выделите время для дыхательной гимнастики, проводимой с помощью медицинских работников, семьи или близких друзей.
- Будьте готовы к регулярному мониторингу ЭКГ на протяжении нескольких дней после помещения в обычную палату.
- Не забывайте о специальных эластичных бинтах для ног. Привыкайте к тому, что теперь вам придется носить компрессионный трикотаж постоянно. Такие изделия подбираются врачом и приобретаются только в специализированных центрах или в аптечной сети.
Какие медикаментозные средства выписывают пациентам в послеоперационный период?
Медикаментозная терапия предполагает назначение:
- специальных антитромботических средств;
- антибиотиков (вместе с противогрибковыми препаратами);
- с целью недопущения нарушения сердечной ритмики – в-блокаторов;
- специальных лекарственных средств для агрессивной коррекции гипокалиемии;
- в некоторых случаях – средств для предотвращений аритмии;
- муколитиков.
Внимание! Для всех пациентов после операции необходимо проведение профилактической противоязвенной терапии.
Кроме этого следует принять врачебные меры для исключения развития возможных обострений любых сопутствующих патологий. При необходимости также назначают симптоматическую терапию с применением ряда обезболивающих лекарственных препаратов (при наличии сильной боли, беспокоящей пациента).
Важно! Назначение нестероидных противовоспалительных препаратов должно корректироваться с наличием или отсутствием определенных противопоказаний, а также индивидуальных особенностей пациента. Недавние исследования показали, что такие препараты ухудшают прогноз в ряде случаев (например, перенесенный инфаркт миокарда в анамнезе).
Прогноз после операции и выводы
Прогнозы после хирургической операции на сердце в основном благоприятные. Вероятные прогнозы выживаемости – около 95% успешно прооперированных пациентов могут прожить после коронарного шунтирования пять лет, 80% пациентов – десять лет, 65% – пятнадцать лет.
Практически подтверждено, что оперативное вмешательство позволяет большинству пациентов в дальнейшем жить намного более полноценной жизнью, чем до хирургического лечения. У таких больных нивелируется симптоматика стенокардии, а возврат к трудовой деятельности становится вопросом нескольких месяцев.
Специалисты также отмечают, что качество жизни и позитивный эффект от операции снижается на протяжении длительного времени и составляет приблизительно тридцать-сорок лет.
Лучшие врачи в нашем каталоге:
- Кардиолог
- Кардиохирург
- Терапевт
Диагностические услуги
- Узи сердца и сосудов
- Допплерография сердца
- КТ сердца
- МРТ сердца
- Рентген сердца
- МСКТ сердца
- МСКТ сосудов и артерий сердца
Дорогие друзья. Статья не является медицинским советом и не может служить заменой консультации с врачом.
Источник
При ишемической болезни сердца методы консервативного лечения недостаточно эффективны, потому нередко приходится прибегать к хирургии. Оперативное вмешательство проводят по определенным показаниям. Подходящий вариант хирургического лечения выбирают индивидуально, учитывая ряд критериев, особенности течения болезни и состояния организма больного.
Показания к хирургическому лечению
Оперативное вмешательство при ИБС проводят с целью реваскуляризации миокарда. Это означает, что посредством операции восстанавливают сосудистое кровоснабжение сердечной мышцы и кровоток по артериям сердца, включая их ветви, когда просвет сосудов сужен более чем на 50%.
Основная цель оперативного вмешательства – устранение атеросклеротических изменений, приводящих к коронарной недостаточности. Такая патология является частой причиной смерти (10% всего населения).
При необходимости хирургического вмешательства учитывают степень поражения коронарных артерий, наличие сопутствующих заболеваний, технические возможности медицинского учреждения.

Операция необходима при наличии следующих факторов:
- стенокардии;
- инфаркта миокарда;
- патологии сонной артерии;
- сниженной сократительной функции миокарда;
- острой сердечной недостаточности;
- атеросклероза коронарных артерий;
- множественного поражения коронарных артерий.
Все эти патологии могут сопровождать ишемическую болезнь сердца. Оперативное вмешательство необходимо для повышения качества жизни, снижения рисков осложнений, избавления от некоторых проявлений болезни либо их снижения.
Оперативное вмешательство не проводят на ранних сроках после инфаркта миокарда, а также в случае тяжелой сердечной недостаточности (III стадия, II стадия рассматривается индивидуально).
Все операции при ИБС делятся на 2 большие группы – прямые и непрямые.
Прямые операции при ИБС
Наиболее распространены и эффективны методы прямой реваскуляризации. Такое вмешательство требует длительной реабилитации, последующей медикаментозной терапии, но в большинстве случаев восстанавливает кровоток и улучшает состояние сердечной мышцы.
Аортокоронарное шунтирование
Методика является микрохирургической и подразумевает использование искусственных сосудов – шунтов. Они позволяют восстановить нормальный кровоток от аорты до коронарных артерий. Вместо пораженного участка сосудов кровь будет двигаться по шунту, то есть создается новый обходной путь.
Как проходит операция, можно понять, просмотрев этот анимационный ролик:
Аортокоронарное шунтирование может выполняться на работающем или неработающем сердце. Первая методика сложнее в исполнении, но снижает риск осложнений и ускоряет выздоровление. При операции на неработающем сердце используют аппарат искусственного кровообращения, который временно будет выполнять функции органа.
Операция может проводиться также эндоскопическим методом. В таком случае разрезы делают минимальные.
Аортокоронарное шунтирование может быть маммарно-коронарным, аутоартериальным или аутовенозным. В основе такого разделения тип используемых шунтов.
При успешном проведении операции прогноз благоприятен. Такая методика привлекательна определенными преимуществами:
- восстановлением кровотока;
- возможностью заменить несколько пораженных участков;
- значительным повышением качества жизни;
- увеличением продолжительности жизни;
- прекращением приступов стенокардии;
- снижением риска инфаркта миокарда.
Аортокоронарное шунтирование привлекательно возможностью применения при стенозе сразу нескольких артерий, что большинство других методик не позволяет. Такая техника показана пациентам с высокой группой риска, то есть при сердечной недостаточности, сахарном диабете, возрасте старше 65 лет.
Возможно применение коронарного шунтирования при осложненной форме ишемической болезни сердца. Подразумевается сниженная фракция выброса левого желудочка, аневризма левого желудочка, митральная недостаточность, фибрилляция предсердий.
К недостаткам аортокоронарного шунтирования можно отнести возможные осложнения. Во время операции либо после нее есть риск:
- кровотечения;
- инфаркта;
- мерцательной аритмии;
- тромбоза;
- сужения шунта;
- инфицирования раны;
- инсульта;
- медиастенита.
Аортокоронарное шунтирование не обеспечивает постоянного эффекта. Обычно срок службы шунтов составляет 5 лет.
Маммарно-коронарное шунтирование
Такую методику называют также операцией Демихова-Колесова и считают золотым стандартом коронарного шунтирования. Ее основное отличие заключается в использовании внутренней грудной артерии, которая служит естественным шунтом. Обходной путь для кровотока в таком случае создается от этой артерии к коронарной. Соединение выполняют ниже участка стеноза.

Доступ к сердцу обеспечивается срединной стернотомией, одновременно с такими манипуляциями выполняют забор аутовенозного трансплантата.
Основные преимущества такой операции следующие:
- устойчивость маммарной артерии к атеросклерозу;
- долговечность маммарной артерии в качестве шунта (в сравнении с веной);
- отсутствие у внутренней грудной артерии варикоза и клапанов;
- снижение риска рецидива стенокардии, инфаркта, сердечной недостаточности, необходимости повторной операции;
- улучшение работы левого желудочка;
- способность маммарной артерии к увеличению в диаметре.
Главный недостаток маммарно-коронарного шунтирования состоит в сложности техники. Выделение внутренней грудной артерии затрудненно, кроме того, она отличается небольшим диаметром и тонкой стенкой.
При маммарно-коронарном шунтировании возможность реваскуляризации нескольких артерий ограничивается, так как есть только 2 внутренние грудные артерии.
Стентирование коронарных артерий
Такую методику называют внутрисосудистым протезированием. В целях операции используют стент, представляющий собой сетчатый каркас из металла.
Операцию выполняют через бедренную артерию. В ней делают прокол и посредством проводникового катетера вводят специальный баллон со стентом. Баллон расправляет стент, а просвет артерии восстанавливается. Устанавливают стент напротив атеросклеротической бляшки.
Как происходит установка стента, наглядно показывает этот анимационный ролик:
Из-за использования в ходе операции баллона такую методику часто называют баллонной ангиопластикой. Применение баллона необязательно. Некоторые виды стентов раскрываются самостоятельно.
Наиболее современный вариант – скаффолды. Такие стенки имеют биорастворимое покрытие. Лекарство выделяется в течение нескольких месяцев. Оно заживляет внутреннюю оболочку сосуда и предотвращает ее патологическое разрастание.
Такая методика привлекательна минимальной травматичностью. К преимуществам стентирования относят также следующие факторы:
- риск повторного стеноза значительно снижается (особенно при использовании стентов с лекарственным покрытием);
- организм восстанавливается намного быстрее;
- восстановление нормального диаметра пораженной артерии;
- не требуется общий наркоз;
- количество возможных осложнений минимально.
Выделяют и некоторые недостатки коронарного стентирования. Они касаются наличия противопоказаний к операции и сложности ее проведения в случае кальциевых отложений в сосудах. Риск повторного стеноза полностью не исключается, поэтому пациенту необходим прием профилактических средств.
Использование стентирования не оправдано при стабильном течении ишемической болезни сердца, но показано при ее прогрессировании либо подозрении на инфаркт миокарда.
Аутопластика коронарных артерий
Такая методика является в медицине относительно молодой. Она подразумевает использование тканей собственного организма. Источником являются вены.
Эту операцию называют также аутовенозным шунтированием. В качестве шунта используют участок поверхностной вены. Источником может быть голень или бедро. Наиболее эффективна для замены коронарного сосуда подкожная вена голени.
Проведение такой операции подразумевает условия искусственного кровообращения. После остановки сердца проводят ревизию коронарного русла и накладывают дистальный анастомоз. Затем сердечную деятельность восстанавливают и накладывают проксимальный анастомоз шунта с аортой, при этом выполняют ее боковое отжатие.
Такая методика привлекательна малой травматичностью относительно сшитых концов сосудов. Стенка используемой вены постепенно перестраивается, что обеспечивает максимальное сходство трансплантата с артерией.
Недостаток метода заключается в том, что при необходимости замены большого участка сосуда просвет концов вставки отличается по диаметру. Особенности техники операции в таком случае могу привести к возникновению турбулентных потоков крови и тромбозу сосудов.
Баллонная дилатация венечных артерий
Этот метод основан на расширении суженной артерии посредством особого баллончика. Его вводят в нужный участок с помощью катетера. Там баллончик раздувается, устраняя стеноз. Такую методику обычно применяют при поражении 1-2 сосудов. Если участков стеноза больше, то уместнее проведение коронарного шунтирования.
Вся процедура проходит под контролем рентгена. Баллончик можно заполнять несколько раз. Для степени остаточного стеноза проводится ангиографический контроль. После операции в обязательном порядке назначают антикоагулянты и антиагреганты, чтобы избежать тромбообразования в расширенном сосуде.
Сначала проводят коронарографию стандартным способом, используя ангиографический катетер. Для последующих манипуляций применяют катетер-проводник, который необходим для проведения дилатационного катетера.
Баллонная ангиопластика является основным методом лечения при запущенной ишемической болезни сердца и эффективна в 8 случаях из 10. Такая операция особенно уместна, когда стеноз наблюдается на небольших участках артерии, а кальциевые отложения незначительны.
Оперативное вмешательство не всегда позволяет избавиться от стеноза полностью. Если сосуд имеет диаметр более 3 мм, то дополнительно к баллонной дилатации может быть проведено коронарное стентирование.
Смотрите анимацию проведения баллонной ангиопластики со стентированием:
В 80% случаев стенокардия исчезает полностью либо ее приступы проявляются значительно реже. Практически у всех пациентов (более 90%) толерантность к физическим нагрузкам повышается. Улучшается перфузия и сократительная способность миокарда.
Основной недостаток методики – риск окклюзии и перфорации сосуда. В таком случае может понадобиться проведение срочного аортокоронарного шунтирования. Существует риск и других осложнений – острого инфаркта миокарда, спазма коронарной артерии, фибрилляции желудочков.
Анастомоз с желудочно-сальниковой артерией
Такая методика означает необходимость вскрытия брюшной полости. Желудочно-сальниковую артерию выделяют в жировой ткани и клипируют ее боковые ветви. Дистальную часть артерии отсекают и проводят в полость перикарды к нужному участку.
Преимущество этой техники заключается в аналогичных биологических особенностях желудочно-сальниковой и внутренней грудной артерии.
Сегодня такая методика менее востребована, так как несет риск осложнений, связанных с дополнительным вскрытием брюшной полости.
Эндартерэктомия
В настоящее время такую технику используют нечасто. Основное показание к ней – распространенный атеросклероз.
Операция может проводиться открытым или закрытым методом. В первом случае эндартерэктомию проводят из передней межжелудочковй ветви, что обеспечивает освобождение боковых артерий. Делают максимальный разрез и извлекают атероматозно измененную интиму. Образуется дефект, который закрывают заплатой из аутовены, а в нее вшивают внутреннюю грудную артерию (конец в бок).
Объектом закрытой техники обычно является правая коронарная артерия. Делают разрез, отслаивают бляшку и извлекают ее из просвета сосуда. Затем в этот участок вшивают шунт.
Успешность операции напрямую зависит от диаметра коронарной артерии – чем он больше, тем благоприятнее прогноз.
К недостаткам такой методики относят техническую сложность и высокий риск тромбоза коронарной артерии. Вероятна также повторная окклюзия сосуда.

Непрямые операции при ИБС
Непрямая реваскуляризация увеличивает приток крови к сердечной мышце. Для этого применяют механические средства и химические вещества.
Основная цель оперативного вмешательства – создать дополнительный источник кровоснабжения. С помощью непрямой реваскуляризации восстанавливают кровообращение в небольших артериях.
Симпатэктомия
Такая операция проводится с целью прекратить передачу нервного импульса и снять артериальный спазм. Для этого клипируют или разрушают нервные волокна в симпатическом стволе. При технике клипирования есть возможность возвращения проходимости нервного волокна.
Радикальной техникой является разрушение нервного волокна электрическим воздействием. В таком случае операция высокоэффективна, но ее результаты необратимы.
Современная симпатэктомия является эндоскопической методикой. Она проводится под общей анестезией и полностью безопасна.
Преимущества такого вмешательства заключатся в получаемом эффекте – снятии сосудистого спазма, спадания отека, исчезновении болевых ощущений.
Симпатэктомия неуместна при выраженной сердечной недостаточности. В числе противопоказаний также ряд прочих заболеваний.

Кардиопексия
Такую методику называют также кардиоперикардопексией. В качестве дополнительного источника кровоснабжения используется перикард.
В ходе операции получают внеплевральный доступ к передней поверхности перикарда. Ее вскрывают, отсасывают из полости жидкость и распыляют стерильный тальк. Такой подход называют методом (модификацией) Томпсона.
Операция приводит к развитию асептического воспалительного процесса на поверхности сердца. В результате перикард и эпикард тесно сращиваются, раскрываются интракоронарные и развиваются экстракоронарные анастомозы. Это обеспечивает дополнительную реваскуляризацию миокарда.
Различают также оментокардиопексию. Дополнительный источник кровоснабжения в таком случае создают из лоскута большого сальника.
Источником кровоснабжения могут служить также другие материалы. При пневмокардиопексии это легкое, при кардиомиопексии – грудная мышца, при диафрагмокардиопексии – диафрагма.
Операция Вайнберга
Такая техника является промежуточной между прямыми и непрямыми оперативными вмешательствами при ишемической болезни сердца.
Улучшение кровоснабжения миокарда выполняется за счет имплантации в него внутренней грудной артерии. Используется кровоточащий дистальный конец сосуда. Он имплантируется в толщу миокарда. Сначала формируется внутримиокардиальная гематома, а затем между внутренней грудной артерией и ветвями коронарных артерий развиваются анастомозы.
Сегодня такое оперативное вмешательство нередко проводят двухсторонне. Для этого прибегают к трансстернальному доступу, то есть мобилизации внутренней грудной артерии на всем протяжении.
Основной недостаток такой методики заключается в том, что она не обеспечивает немедленный эффект.
Операция Фиески
Такая техника позволяет усилить коллатеральное кровоснабжение сердца, что необходимо при коронарной недостаточности хронического характера. Заключается методика в двухсторонней перевязке внутренних грудных артерий.
Перевязку выполняют на участке ниже перикардодиафрагмальной ветви. Благодаря такому подходу по всей артерии усиливается кровоток. Этот эффект обеспечивается увеличением сброса крови в венечные артерии, что объясняется увеличением давления в перикардиально-диафрагмальных ветвях.

Лазерная реваскуляризация
Такая методика считается экспериментальной, но довольно распространена. Пациенту выполняют разрез на груди для подведения к сердцу специального проводника.
Лазер используется для выполнения отверстий в миокарде и создания каналов для поступления крови. В течение нескольких месяцев эти каналы закрываются, но эффект сохраняется на годы.
Благодаря созданию временных каналов стимулируется образование новой сети сосудов. Это позволяет компенсировать перфузию миокарда и устранить ишемию.
Лазерная реваскуляризация привлекательна тем, что может быть выполнена пациентам, имеющим противопоказания к аортокоронарному шунтированию. Обычно такой подход требуется при атеросклеротическом поражении мелких сосудов.
Лазерную технику можно применять в комплексе с коронарным шунтированием.
Преимущество лазерной реваскуляризации заключается в проведении на работающем сердце, то есть аппарат искусственного кровоснабжения не требуется. Лазерная методика привлекательна также минимальной травматичностью, невысоким риском осложнений и непродолжительным восстановительным периодом. Использование такой техники устраняет болевой импульс.
Реабилитация после хирургического лечения ИБС
После любого типа оперативного вмешательства необходима коррекция образа жизни. Она направлена на питание, физические нагрузки, режим отдыха и труда, избавление от вредных привычек. Такие меры необходимы для ускорения реабилитации, снижения риска рецидивов болезни и развития сопутствующих патологий.
Операция при ишемической болезни сердца проводится по определенным показаниям. Различают несколько хирургических методик, при выборе подходящего варианта учитывают клиническую картину болезни и анатомию поражения. Оперативное вмешательство не означает отмену медикаментозной терапии – обе методики применяются в комплексе и дополняют друг друга.
Источник
