Противопоказания к проведению местного обезболивания
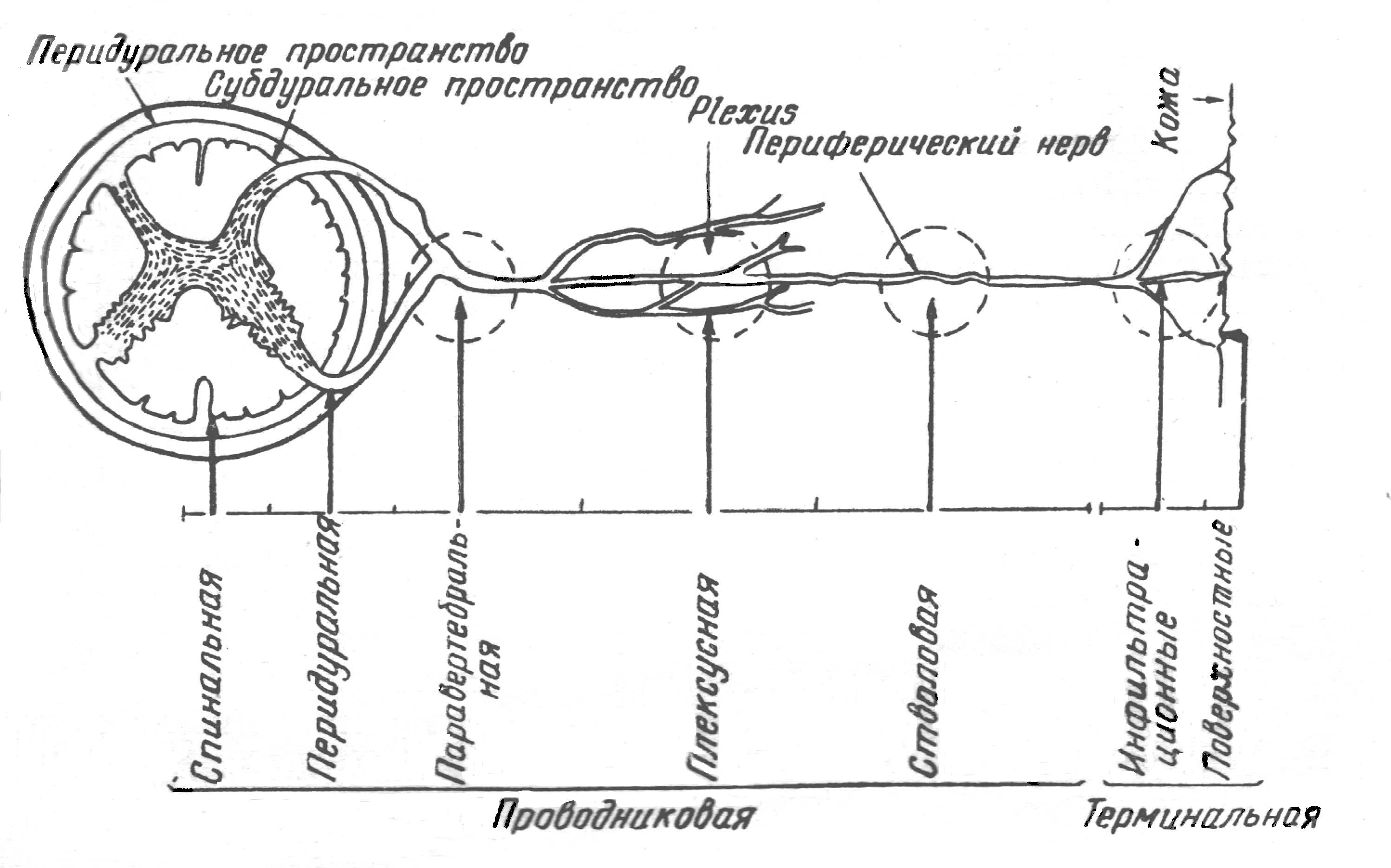
Показания к местной анестезии
Показания к местной анестезии следующие.
Распространенное мнение о меньшей опасности местного обезболивания для пациентов пожилого возраста в корне неверно.
Вызываемые местными анестетиками угнетение функций миокарда, общие расстройства кровообращения, отрицательные нервно-рефлекторные влияния чаще приводят к неблагоприятному исходу в пожилом возрасте.
При выборе метода анестезии должны учитываться общее состояние больного, возможности к созданию оптимальных условий для оперирования, удобства для пациента, принципиальную возможность применения самого метода. Определенную роль играет степень овладения специалистами конкретного способа местной анестезии.
При использовании той или иной методики местного обезболивания необходимо соблюдение следующих условий: четкое знание врачом фармакодинамики, токсичности, максимальных доз применяемого препарата, наличие необходимых приборов и оборудования (на случай реанимации), подготовка медикаментозных средств для борьбы с потенциальными осложнениями. Когда перечисленные условия соблюдены, больной согласен на местную анестезию, следует взвесить другие факторы риска: расстройства гемодинамики, препятствующие проведению общего обезболивания; легочные нарушения, способствующие возникновению пневмонии; угроза аспирации при полном желудке.
В меньшей степени оказывают влияние на выбор метода обезболивания такие обстоятельства, как необходимость сохранения контакта с больным по ходу операции; возможность проведения послеоперационного обезболивания таким же способом; организационные аспекты (массовые катастрофы, дефицит врачей-анестезиологов).
В целом к местной анестезии прибегают относительно чаще при оперативных вмешательствах на верхних и нижних конечностях, нижних отделах живота, органах урогенитальной сферы, а также на мягких тканях разных областей.
При оперативных вмешательствах на голове чаще применяют инфильтрационную анестезию. Хотя большинство операций ограничивается мягкими тканями, возможно выполнение краниотомии. На туловище в основном производят небольшие по объему вмешательства на мягких тканях. При торакальных операциях часто прибегают к паравертебральной блокаде межреберных нервов.
При обезболивании верхних конечностей принято выделять проксимальную и дистальную зоны. При вмешательствах на проксимальной зоне показана блокада плечевого сплетения по Куленкампффу. На дистальном сегменте (ниже локтевого сустава) чаще прибегают к внутривенному введению местного анестетика под жгутом.
На нижних конечностях также выделяют две зоны: операции на сегменте, дистальнее коленного сустава, требуют блокирования седалищного и бедренного нервов; возможно внутривенное введение анестетика под жгутом на проксимальном отделе (бедро, тазобедренный сустав) эффективна спинномозговая, эпидуральная анестезия. Пальцы рук можно обезболить с помощью местной круговой анестезии, а ладони — блокадой лучезапястного сустава. Спинномозговая эпидуральная и так называемая каудальная анестезия избирается для операций на нижних отделах живота, органах урогенитальной сферы.
Вмешательства на верхних отделах живота, сопровождающиеся вскрытием брюшной полости, выполнимы при условии хорошего владения методиками инфильтрационной, спинномозговой, эпидуральной анестезии. Ангиографические исследования, сопровождающиеся катетеризацией бедренной артерии, проводят под эпидуральной анестезией; для аксиллярной ангиографии чаще прибегают к блокированию плечевого сплетения по Куленкампффу.
Противоказания к местной анестезии
Местная анестезия имеет и свои противопоказания. Так, у больных, получающих антикоагулянты, допустима инфильтрация небольших участков, но из-за опасности возникновения внутренних кровоизлияний категорически не допускается спинномозговая, эпидуральная анестезия. Все виды регионарного обезболивания противопоказаны при местных инфекционно-воспалительных процессах (опасность генерализации инфекции).
Шок служит относительным противопоказанием к применению методов местного обезболивания. Скорее, на фоне шока необходимо сокращать стандартные дозы препаратов в 1,5—2 раза. Несоблюдение этого правила приводит к задержке местного анестетика в тканях на высоте гемодинамических расстройств с последующим поступлением его в кровоток в токсических дозах.
Изредка встречаются аллергические реакции на местные анестетики, которые требуют перед их применением тщательного сбора анамнеза, проведения внутрикожной пробы. Выявление предрасположенности к аллергическим реакциям — абсолютное противопоказание к применению местных анестетиков в любом виде.
Специальные противопоказания существуют к комбинированному применению сосудосуживающих препаратов: выраженная гипертензия, тяжелые коронарные и сосудистые нарушения, токсический зоб, феохромоцитома. Местная анестезия ухудшает течение неврологических заболеваний, провоцирует невриты у страдающих флебитами.
От местной анестезии воздерживаются при нарушениях психического статуса больных, алкогольном опьянении, у детей моложе 14 лет. При затруднениях с выбором способа обезболивания следует учитывать возможность усиления местной анестезии с помощью внутривенных инъекций седуксена, поверхностного наркоза закисью азота с кислородом.
Премедикация назначается индивидуально; некоторые больные в ней не нуждаются, в других случаях она приносит пользу. Вместе с тем премедикацию нельзя рассматривать в качестве альтернативы неполноценному обезболиванию, ибо попытка его усиления таким путем чаще несостоятельна.
Подготовка к местной анестезии состоит в приготовлении всех необходимых инструментов, приборов и лекарственных средств. Больному непосредственно на операционном столе накладывают манжету для измерения артериального давления, устанавливают систему для внутривенных вливаний и начинают инфузионную терапию.
На случай проявления токсических реакций подготавливают аппарат ИВЛ, источник кислорода для инсуффляций, электроотсасыватель; для борьбы с возможными судорогами — растворимый препарат барбитуратов; на случай потенциально возможного коллапса — инфузионные среды, вазоконстрикторы, кортикостероиды.
Соблюдение всех перечисленных мер при использовании местной анестезии строго обязательно, независимо от характера и масштабов предпринимаемого вмешательства. При плановых вмешательствах больного оперируют натощак; в экстренной хирургии больного готовят так же, как к общей анестезии, переход на которую часто требуется при неадекватности местного обезболивания.
В.Н. Цибуляк, Г.Н. Цибуляк
Источник
Местное обезболивание – это локальная потеря чувствительности тканей, созданная искусственно с помощью химических, физических либо механических средств в целях безболезненного выполнения операций при полном сохранении сознания больного.
Различают следующие виды местной анестезии:
· Анестезию нервных окончаний терминальную анестезию, которая может быть осуществлена смазыванием, орошением. Охлаждением (поверхностная анестезия), инфильтрацией раствором анестетика и методом «тугого ползучего инфильтрата» футлярная анестезия по А.В. Вишневскому.
· Проводниковую анестезию, при которой обезболивание может быть достигнута анестезией нервных стволов и ганглиев, внутрисосудистым или внутрикостным введением анестетика, а также введением препарата в спинномозговой канал или эпидуральное пространство.
Показания и противопоказания к местной анестезии.
Показания к местной анестезии:
1. Вид и объем операций (не большие полостные операции до 1-1,5 часа, не полостные операции на мягких тканях).
2. Непереносимость общего наркоза из-за сопутствующих заболеваний, тяжелого состояния.
3. Отказ больного от общего обезболивания.
4. Пожилой возраст и ослабленные больные.
Противопоказания для местной анестезии:
1. Отказ больного от местной анестезии.
2. Непереносимость препаратов новокаина.
3. Психические заболевания.
4. Нервное возбуждение.
5. Детский возраст.
6. Объем операций.
Особенности проведения некоторых видов местной анестезии.
Анестезия смазыванием или орошением. Этот вид анестезии слизистых оболочек растворами местноанестезирующих средств чаще применяется в офтальмологии, оториноларингологии, урологии и эндоскопической практике. Слизистая оболочка носовых ходов, полости рта, глотки, гортани, бронхов и др. лишается чувствительности через 4-8 минут после 1-2-кратного их смазывания 3-5% раствором новокаина, 0,25-2% раствором дикаина.
Анестезия охлаждением. Эта анестезия применяется в хирургии редко, только при поверхностно расположенных гнойниках. Чаще местное охлаждение используют для снятия болей при ушибах мягких тканей и заболеваниях опорно-двигательного аппарата (спортивная травма, артроз). Анестезия охлаждением осуществляется распылением на кожу хлорэтила, точка кипения которого +12-13 градусов.
Инфильтрационная анестезия. В основе инфильтрационной анестезии лежит пропитывание тканей в области оперативного вмешательства анестезирующим раствором, действующим как на нервные окончания, так и на нервные стволы. В настоящее время для инфильтрационной анестезии применяются 0,25-0,5% растворы новокаина. Вначале тонкой иглой новокаин вводят внутрикожно, при этом кожа приподнимается и кожные поры становятся более заметными. Такой участок кожи напоминает лимонную корочку. После образования «лимонной корочки» длинными иглами осуществляют послойно инфильтрацию тканей снаружи внутрь без их рассечения.
Анестезия по Вишневскому. Этот метод был разработан А.В. Вишневским в 1923-1928 годах и назван им местной анестезией по способу ползучего инфильтрата. Анестезия по Вишневском строго послойна. После образования «лимонной корочки», как при инфильтрационной анестезии, хирург туго нагнетает анестезирующий раствор в подкожную жировую клетчатку. После этого он производит разрез кожи и подкожной жировой клетчатки и, как только доходит до апоневроза, создает тугой инфильтрат под ним и т.д. Таким образом, хирург действует попеременно скальпелем и шприцем. Под местной анестезией по Вишневскому можно оперировать и больных с воспалительными заболеваниями (карбункул, флегмона). Для этого вида анестезии используют 0,25 % раствор новокаина.
Проводниковая или регионарная анестезия. Это вид местного обезболивания, который осуществляется путем воздействия обезболивающего раствора на ствол чувствительного нерва, в результате которого прекращается проведение болевого импульса из операционного поля в головной мозг.
Анестезия пальцев по Лукашевичу-Оберсту. На основание пальца накладывают марлевый или резиновый жгутик, дистальнее от него по обеим сторонам сухожилия разгибателя пальца (с внутренней и наружной стороны) вводят по 2 мл 2% раствора новокаина. Действия анестетика проявляется менее чем через 15 минут, и только после наступления полного обезболивания можно приступить к вскрытию гнойника, обработке раны, удалению ногтя.
Новокаиновые блокады. Паранефральная проводится в точке пересечения 12 ребра и длинных мышц спины в положении больного лежа на боку раствором новокаина 0,25% до 100 мл. Паранефральной блокадой блокируют солнечное и поясничное сплетения. Применяется с лечебной и диагностической целью. Межреберная анестезия проводится при переломах, трещинах ребер, ушибах грудной клетки, межреберной невралгии. Используется 2% раствор новокаина.
Осложнения при проведении местной анестезии и их профилактика.
Осложнения, связанные с применением анестезирующих средств, в основном обусловлены их передозировкой. Отравления очень редко наблюдаются при использовании новокаина, но дикаин, совкаин и др. препараты могут вызвать отравления, проявления которого в зависимости от тяжести можно разделить на 3 стадии.
Для 1 стадии характерны головокружения, бледность кожных покровов, быстро нарастающая общая слабость, появление холодного пота, расширение зрачков, слабое наполнение пульса, тошнота, иногда рвота.
2 стадия – отравление. Для нее характерны двигательное возбуждение, затемнение сознания, появление судорожного приступа с клоническими и тоническими судорогами, чувство страха, развитие галлюцинаций, сильная дрожь, частый пульс слабого наполнения, рвота.
В 3 стадии возбуждения ЦНС сменяется угнетением, сознание исчезает, дыхание становится поверхностным и неправильным, может произойти остановка дыхания вследствие паралича дыхательного центра.
Для профилактики отравлений при использовании концентрированных растворов анестезирующих средств необходимо перед их применением за 40 минут назначать прием барбитуратов.
Уход за больным после местной анестезии.
1. Постельный режим-покой.
2. Специальное положение больного или части тела.
3. Груз или холод на рану.
4. Своевременно вводить болеутоляющие и успокаивающие средства.
5. Защищать повязку.
6. Воздержание от приема пищи и воды – индивидуально.
7. после окончания действия местной анестезии, дополнительные обезболивающие средства решать с врачом.
Вопросы для закрепления по теме:
«Местная анестезия»:
1. Назовите виды местной анестезии.
2. Перечислите основные местно-анестезирующие средства.
3. Какие показания для проведения местной анестезии вы знаете?
4. Перечислите противопоказания для местной анестезии.
5. Какие осложнения после местной анестезии вы знаете?
6. Как осуществлять уход за больным после местной анестезии?
Тема: «Понятие об операции. Предоперационный период»
План лекции:
1. Этапы лечения хирургического больного в стационаре.
2. Понятие о предоперационном периоде, его целях и задачах.
3. Диагностика хирургических заболеваний.
4. Виды операций.
5. Подготовка больного к плановым и экстренным операциям.
6. Особенности предоперационной подготовки детей и лиц пожилого и старческого возраста.
7. Транспортировка пациента в операционную с учетом состояния.
Больной, поступивший в стационар, последовательно проходит несколько этапов. Прежде всего, решают диагностические задачи: устанавливают заболевание, определяют его характер, стадию развития, осложнения и др. Затем обследуют состояние больного и определяют вид предстоящего лечения (консервативное или хирургическое), показания и противопоказания к нему. После этого проводят консервативное лечение больного или подготавливают его к операции. Очень ответственным этапом является операция, которая требует подготовки операционных залов, инструментария, лекарственных средств, перевязочного материала.
Во многом успех лечения определяет послеоперационный этап – пребывание больного в отделении реанимации и интенсивной терапии и в хирургическом отделении.
Понятие о предоперационном периоде, его целях и задачах.
Предоперационный период – это период с момента поступления больного в хирургическое отделение до проведения операции. Предоперационный период состоит из двух периодов:
1. Диагностический период – уточняется диагноз, определяется состояние органов и систем, определяются показания к операции;
2. Период предоперационной подготовки.
Основная задача предоперационного периода – максимально возможное уменьшение опасности операции.
Источник
Показания:
При массовом
поступлении больных и ограниченном
контингенте анестезиологов (исключая
спинальную и перидуральную);В
амбулаторно-поликлинической практике
в случае невозможности послеоперационного
наблюдения за больными (исключая
спинальную и перидуральную);При проведении
ургентных вмешательств (из-за недостаточной
полноты обследования и неточных данных
о сроках приема пищи);В случае, если
местное обезболивание облегчает
выполнение самого вмешательства
(гидравлическая препаровка);При выраженных
дистрофических или токсических
поражениях важнейших паренхиматозных
органов;По психологическим
мотивам (отказ больного от общей
анестезии);При необходимости
избежать “послеоперационной болезни”
(у пожилых больных с гиперкоагуляционным
синдромом);В случаях, если
проведение квалифицированного общего
обезболивания затруднено.
Противопоказания:
Эмоциональная
лабильность больного;Детский возраст
оперируемого (до II—12
лет);Инфицированность
тканей в зоне предполагаемой анестезии;Деформация на
месте предполагаемой блокады;Септикопиемия;
Поражения нервной
системы;Геморрагический
синдром, в том числе после антикоагулянтной
терапии;Повышенная
чувствительность к данному местному
анестетику;Отсутствие должного
контакта с больным (при глухо-немоте,
сильном опьянении);Психические
заболевания больного.Выраженная анемия
и гипотония являются противопоказаниями
к спинальной анестезии.
Преимущества
местной анестезии:
а) безопасность;
б) простота методики
(не требуется участия других лиц, наличия
сложной аппаратуры);
в) дешевизна.
Недостатки:
а) невозможно
управлять функциями организма при
обширных травматических операциях,
особенно на органах грудной полости;
б) трудно произвести
ревизию при операциях на органах брюшной
полости, так как нет расслабления
мускулатуры;
в) не всегда можно
добиться полного обезболивания (операции
в области рубцово измененных тканей и
др.);
г) у больных с
неустойчивой психикой нежелательно
сохранение сознания во время операции.
Разновидности местной анестезии:
а) поверхностная
(терминальная),
б) инфильтрационная,
в) регионарная
(проводниковая)
стволовая,
плексусная,
внутрикостная,
внутривенная,
внутриартериальная,
ганглионарная
(зпидуральная и субарахноидальная
анестезия).
*внутрикостная и
внутривенная регионарные анестезии
практически не применяются и представляют
в настоящее время лишь исторический
интерес.

В клиническом
течении всех видов местной анестезии
выделяются следующие стадии:
1) введение
анестезирующего вещества;
2) выжидание
(действие анестезирующего вещества на
нервные элементы тканей);
3) полное обезболивание;
4) восстановление
чувствительности.
ПОВЕРХНОСТНАЯ
АНЕСТЕЗИЯ
Поверхностная,
или терминальная анестезиявозможна
только при операциях и манипуляциях на
слизистых оболочках, которые смазывают
или орошают раствором анестетика.
Поэтому этот метод в основном
применяется в офтальмологии, отоларингологии
и урологии. Для анестезии используют
0,25—3% растворы дикаина, 5% раствор
ксикаина, 10% раствор новокаина. Для
поверхностной анестезии кожи применяют
метод замораживания хлорэтилом.
В хирургической
клинике поверхностная анестезия наиболее
часто применяется при бронхологических
исследованиях (бронхоскопия, бронхография,
бронхоспирометрия) и лечебных процедурах
(эндотрахеальные вливания лекарственных
веществ), а также эзофагоскопии,
гастроскопии и дуоденоскопии.
ИНФИЛЬТРАЦИОННАЯ
АНЕСТЕЗИЯ
Всеобщее
распространение получил метод
инфильтрационной анестезии по А. В.
Вишневскому. В основе его лежит послойная
тугая инфильтрация тканей с учетом
распространения раствора новокаина по
фасциальным футлярам — «тугой ползучий
инфильтрат».
Используются
слабые растворы новокаина — 0,25 и 0,5%
растворы до 1 и более литра на операцию,
причем большая часть раствора вытекает
при разрезе, что предупреждает
интоксикацию. 0,25% раствор новокаина
готовят на слабо гипотоническом растворе
по прописи А. В. Вишневского.
5,0 Natrii chloridi
0,075 Kalii chloridi
0,125 Сalciichloridi
1000,0 Aq.destill.
2,5 Novocaini
Инфильтрационная
анестезия по методу А. В. Вишневского
включает следующие этапы:
внутрикожная
анестезия по линии разреза с помощью
тонкой иглы с образованием «лимонной
корочки»;тугая инфильтрация
подкожной клетчатки;после разреза
кожи и подкожной клетчатки введение
новокаина под апоневроз;после рассечения
апоневроза инфильтрация мышц;после вскрытия
брюшной полости инфильтрация париетальной
брюшины.
При анестезии по
А. В. Вишневскому «операция идет при
постоянной смене ножа и шприца. Наряду
с полным обезболиванием, тугой ползучий
инфильтрат обеспечивает и гидравлическую
препаровку тканей.
Регионарная
анестезия
Достоинства
регионарноых методов анестезии
Надёжная
интраоперационная анестезия за счёт
фармакологического контроля боли на
спинальном или периферическом уровне.Эффективная
вегетативная блокада с минимальным
влиянием на гомеостаз, эндокринно-метаболическая
стабильность, предотвращение
патологических рефлексов из операционного
поля.Возможность
использования управляемой седации
различной степени, а не выключение
сознания, что обязательно при проведении
общей анестезии.Сокращение
восстановительного периода после
анестезии, повышение комфортности
послеоперационного периода (отсутствие
тошноты, рвоты, снижение потребности
в наркотиках, раннее восстановление
ментальной функции и двигательной
активности).Снижение частоты
послеоперационных лёгочных осложнений,
более быстрое восстановление функции
желудочно-кишечного тракта по сравнению
с тем, что происходит после комбинированной
общей анестезии.Уменьшение риска
возникновения тромбоза глубоких вен
голени (ТГВГ) и тромбоэмболии лёгочной
артерии (ТЭЛА).Сохранение
контакта с пациентом во время операции.После ортопедических
и травматологических вмешательств,
выполняемых в условиях регионарной
анестезии, оптимизированы условия для
иммобилизации повреждённой конечности.Ещё более значимым
представляется преимущество регионарной
анестезии в акушерстве: роженица
психологически присутствует при родах
в условиях полной аналгезии, отсутствует
депрессия плода, возможен ранний контакт
матери и новорожденного.Регионарная
анестезия исключает риск развития
злокачественной гипертермии, триггером
которой являются релаксанты и
ингаляционные анестетики.Регионарная
анестезия обладает меньшим потенциалом
индукции системной воспалительной
реакции и иммунодепрессивным эффектом
по сравнению общей анестезией.Экологическая
целесообразность применения регионарной
анестезии – снижение «загрязнения»
операционных.При использовании
регионарной анестезии отмечено
статистически достоверное укорочение
сроков пребывания больных в ОИТ и
длительности госпитального лечения.
В целом следует
отметить, что широкое применение
регионарной анестезии позволяет на
рациональной основе ограничить
«всепоказанность» комбинированного
эндотрахеального наркоза и избежать
тем самым нежелательных последствий
этого метода.
Для регионарной
анестезии действует принцип: чем
проксимальнее, тем эффективнее, чем
дистальнее, тем безопаснее (Гилева В.М.,
1995).
П р о в о д н и к о
в а я а н е с т е з и я (стволовая и анестезия
сплетений) считается самой безопасной.
Основными показаниями для проводниковой
анестезии являются оперативные
вмешательства на конечностях (ортопедия,
травматология, оперативная флебология,
операции на артериях и т.д.) и в
челюстно-лицевой области, которые
включают весь диапазон хирургических
вмешательств, начиная от стоматологии
и кончая сложнейшими реконструктивными
операциями.
Соседние файлы в папке Методические разработки для студентов
- #
10.03.2016289.28 Кб46~WRL0001.tmp
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
