Противопоказания к проведению нагрузочных проб
Показания и противопоказания для ЭКГ с физической нагрузкой
• На ЭКГ, снятой в покое, у 50% больных с диагностированной ИБС изменения отсутствуют.
• Основным показанием к проведению ЭКГ-пробы с физической нагрузкой является необходимость подтвердить или исключить ИБС.
• В Германии стандартная методика проведения ЭКГ-пробы с физической нагрузкой проводится при помощи велоэргометра.
• Нагрузку прекращают при достижении субмаксимальной ЧСС (200 – возраст).
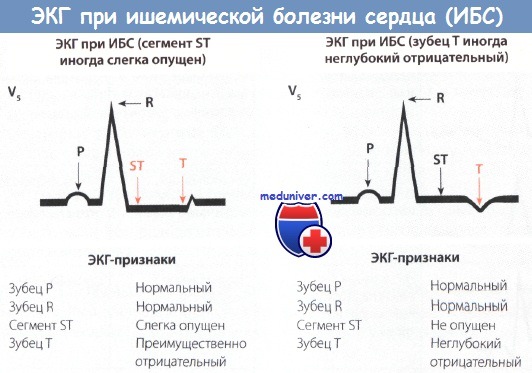
• Наиболее важным признаком является горизонтальная и нисходящая депрессия сегмента ST в отведениях V5 и V6. Депрессия сегмента ST на 1 мм подозрительна на ИБС, депрессия более чем на 2 мм – достоверный признак ИБС.
Ишемия миокарда как следствие коронарной недостаточности, как известно, играет важную роль в развитии инфаркта миокарда (ИМ). При легкой коронарной недостаточности у больного ИБС кровоток в состоянии покоя бывает достаточным для снабжения миокарда кислородом, поэтому на ЭКГ в покое характерные признаки ишемии миокарда отсутствуют.
По данным литературы, при доказанной ИБС изменения на ЭКГ в состоянии покоя могут отсутствовать примерно у половины больных.
ЭКГ-проба с физической нагрузкой служит как раз для того, чтобы выявлять ИБС с латентным течением, провоцируя недостаточность коронарного кровотока. На фоне выполнения нагрузки возникает несоответствие между потребностью миокарда в кислороде и его доставкой, т.е. ишемия миокарда, прежде всего, ЛЖ.
На ЭКГ это проявляется депрессией сегмента ST и отрицательным зубцом Т в отведениях V5 и V6 (например, при ишемии внутренних слоев миокарда появляется депрессия сегмента ST, при ишемии наружных слоев миокарда – отрицательный зубец Т).
Показания и противопоказания для ЭКГ с физической нагрузкой
Проведение пробы под внимательным контролем врача со строгим соблюдением показаний и противопоказаний, как правило, безопасно. Ниже перечислены общеизвестные показания к ЭКГ-пробе с физической нагрузкой, которым следуют на практике.
Показания для ЭКГ с физической нагрузкой:
• Необходимость подтвердить или исключить ИБС
• Контроль динамики ИБС
• Контроль течения ИМ, а также за состоянием больного после выполненного ЧKB на коронарных артериях или коронарного шунтирования
• Нарушения ритма сердца, связанные с физической нагрузкой
• Контроль эффективности антиаритмической терапии
• Выявление латентной формы АГ
• Оценка толерантности к физической нагрузке больных с пороками сердца и контроль состояния больных после операции
• Оценка толерантности к физической нагрузке у людей со здоровым сердцем
Противопоказания для ЭКГ с физической нагрузкой:
• Тяжелая стенокардия
• ОКС
• Острый ИМ в первые 5 дней
• Аневризма сердца
• Декомпенсированная сердечная недостаточность
• Тяжелая АГ (АД в покое более 200/110 мм рт.ст.)
• Тяжелый аортальный стеноз
• Тяжелые желудочковые нарушения ритма
• Эндокардит или миокардит
• Тромбофлебит
• Острая ТЭЛА
Следует подчеркнуть, что при проведении ЭКГ-пробы с физической нагрузкой у больного с выраженной гипертрофией ЛЖ, прежде всего, связанной с аортальным стенозом, необходима особая осторожность, так как внезапное выполнение непривычной физической нагрузки может вызвать острую сердечную недостаточность, т.е. отек легких или фибрилляцию желудочков.
Осложнения ЭКГ с физической нагрузкой
Из-за возможности развития осложнений (хотя они и наблюдаются редко) при проведении пробы под рукой следует иметь дефибриллятор и медикаменты, необходимые для оказания экстренной медицинской помощи, в частности норадреналин, орципреналина сульфат (Алупент), атропин, лидокаин, нитроглицерин и фуросемид (Лазикс).
По данным литературы, частота развития ИМ при выполнении дозированной физической нагрузки составляет 2,4 случая, фибрилляции желудочков – 2,5 случая, а внезапной смерти – 1 случай на 10 000 проб. По данным большого исследования, в котором насчитывалось 50 000 пациентов, осложнения были отмечены у 6, в том числе у 1 – ИМ в день проведения нагрузочной пробы.
– Также рекомендуем “Методика проведения ЭКГ с физической нагрузкой”
Оглавление темы “ЭКГ (электрокардиограммы)”:
- Признаки нестабильной стенокардии напряжения на ЭКГ
- Признаки инфаркта миокарда без подъема сегмента ST на ЭКГ
- Признаки инфаркта миокарда с подъемом сегмента ST на ЭКГ
- Признаки инфаркта миокарда передней стенки на ЭКГ
- Признаки инфаркта миокарда задней и нижней стенки на ЭКГ
- Показания и противопоказания для ЭКГ с физической нагрузкой
- Методика проведения ЭКГ с физической нагрузкой
- Расшифровка ЭКГ после пробы с физической нагрузкой – велоэргометрии
- Изменение артериального давления (АД) при физической нагрузке
- Показания для холтеровского мониторинга электрокардиограммы (ЭКГ)
Источник
Субмаксимальная нагрузочная проба проводится при:
1) атипичном болевом синдроме, локализующемся в грудной клетке;
2) наличии неспецифических изменений ЭКГ, снятой в покое, при отсутствии болевого синдрома или атипичном его характере;
3) наличии нарушений липидного обмена (повышение общего холестерина, ХС ЛПНП), при отсутствии типичных клинических проявлений коронарной недостаточности: в этих случаях выявление «скрытой» коронарной недостаточности может указать на начальное развитие атеросклероза коронарных артерий;
4) массовых эпидемиологических исследованиях населения и профилактических осмотрах здоровых людей;
5) определении индивидуальной толерантности больных ИБС к физической нагрузке;
6) подборе и оценке эффективности лечебных и реабилитационных мероприятий у больных ИБС, в том числе перенесших инфаркт миокарда.
Абсолютные противопоказания к проведению пробы:
• острый ИМ (в течение первых 2-5 дней);
• нестабильная стенокардия;
• наличие неконтролируемых нарушений ритма, сопровождающихся субъективными симптомами и вызывающих гемодинамические нарушения;
• аортальный стеноз с выраженной симптоматикой;
• неконтролируемая симптоматичная сердечная недостаточность ЦБ и III стадий; острая тромбоэмболия легочной артерии или инфаркт легких с выраженной легочной недостаточностью;
• острый миокардит или перикардит;
• острая расслаивающая аневризма аорты. Относительными противопоказаниями к проведению пробы являются:
• стеноз ствола левой коронарной артерии;
• аневризма сердца или сосудов;
• выраженная гипертония (систолическое АД более 200 мм рт. ст. или диастолическое АД более 110 мм рт. ст.);
• тахиаритмия неясного происхождения;
• выраженная брадиаритмия;
• блокада ножек пучка Гиса (в связи с невозможностью оценить изменения конечной части желудочкового комплекса при нагрузке);
• атриовентрикулярная блокада высокой степени;
• наличие указаний в анамнезе на серьезные нарушения ритма сердечной деятельности или обморочные состояния;
• электролитный дисбаланс;
• умеренно выраженные стенозы клапанов сердца (аортальный стеноз);
• гипертрофическая кардиомиопатия и другие формы обструкции выносящего тракта ЛЖ;
• психическая или физическая неспособность выполнять адекватную физическую нагрузку.
Не рекомендуется проводить пробу с ФН при наличии лихорадочных заболеваний, остром тромбофлебите, недавно перенесенном инсульте.
Считается, что относительными противопоказаниями можно пренебречь, если значимость результатов нагрузочных проб превосходит степень риска.
Методика проведения ВЭМ
ВЭМ проводится на «чистом» фоне, чтобы исключить влияние лекарств на ее результаты. Отменяются все нитраты пролонгированного действия за 6-8 ч до ее проведения. Другие лекарства: в-блокаторы, антагонисты кальция, анаболические препараты отменяются миниум эа 2 суток до исследования. Пробу следует проводить в первой половине дня.
Начинать исследование следует с 25 Вт (I ступень), II ступень — 50 Вт, III — 75 Вт, IV — 100, V — 125, VI — 150 Вт. Нагрузка на ВЭМ повышается беспрерывно ступенеобразно. Продолжительность каждой ступени составляет 3-5 мин, желательно, чтобы ЧСС максимально продолжалась не более 10-12 мин. Проба прекращается либо при достижении испытуемым субмаксимальных величин ЧСС, либо при появлении клинических или ЭКГ-критериев ее прекращенияю.
Критерии прекращения проведения пробы:
• выраженное снижение (более 2 мм) или подъем сегмента S-T;
• желудочковая тахикардия;
• суправентрикулярная тахикардия;
• частая желудочковая экстрасистолия;
• атриовентрикулярная блокада П-Ш степени;
• падение систолического АД на 25-30% от исходного;
• симптомы недостаточности периферического кровообращения;
• выраженная усталость, одышка, перемежающаяся хромота, беспокойство;
• желание пациента остановиться, прекратить пробу;
• появление симптомов со стороны ЦНС (дезориентация в пространстве, атаксия);
• значительное повышение АД при нагрузке (выше 230/120 мм рт. ст.);
• достижение максимальной ЧСС (для больных ИБС — достижение субмаксимальной ЧСС, равной 85% от максимальной).
Указанные признаки и изменения свидетельствуют, что пациент достиг такого уровня физического напряжения, при котором увеличение его будет мало информативным, плохо переносимым и даже станет опасным.
Показатели ВЭМ:
• нагрузка малой мощности 300 кгм/мин (50 Вт);
• нагрузка средней мощности 300-450 кгм/мин (50-75 Вт);
• нагрузка большой мощности > 450 кгм/мин (> 75 Вт).
Субмаксимальная частота пульса в зависимости от возраста:
20-29 лет — 170 уд/мин 30-39 лет — 160 уд/мин 40-49 лет — 150 уд/мин 50-59 лет — 140 уд/мин 60 и > лет — 130 уд/мин
Проба с нитроглицерином
Под влиянием нитроглицерина у больных коронарной недостаточностью может наблюдаться сдвиг ЭКГ как в сторону нормализации, так и в сторону ухудшения. Если во время приступа стенокардии регистрируется патологическая ЭКГ (смещение вниз сегмента S-T, отрицательный зубец Т), а после его прекращения в результате приема нитроглицерина она нормализуется, то это убедительное доказательство существования коронарной недостаточности и в то же время свидетельство улучшения коронарного кровообращения под влиянием нитроглицерина.
Большое значение проба с нитроглицерином имеет как второй тест после физической нагрузки. Улучшение под влиянием нитроглицерина показателей ЭКГ, измененных после пробы с физической нагрузкой, является демонстративным для установления коронарной недостаточности.
Нестеров Ю.И.
Опубликовал Константин Моканов
Источник
Диагностика
Просмотров: 7709
 Субмаксимальная нагрузочная проба составляет 75% максимальной функциональной нагрузочной пробы, которая проводится при обследовании спортсменов, профессиональном отборе на работу, требующую полного здоровья и высокой физической работоспособности, а в некоторых случаях – при диагностике сердечно-сосудистых заболеваний.
Субмаксимальная нагрузочная проба составляет 75% максимальной функциональной нагрузочной пробы, которая проводится при обследовании спортсменов, профессиональном отборе на работу, требующую полного здоровья и высокой физической работоспособности, а в некоторых случаях – при диагностике сердечно-сосудистых заболеваний.
Субмаксимальная нагрузочная проба менее безопасна, чем максимальная в случае различного рода заболеваний. Ниже приведены показания, противопоказания, относительные противопоказания для выполнения субмаксимальной нагрузочной пробы, критерии для ее прекращения, а также ограничения для проведения проб с физической нагрузкой.
Показания для выполнения субмаксимальной нагрузочной пробы
Субмаксимальная нагрузочная проба показана при:
- атипичных болях в грудной клетке;
- неспецифических изменениях ЭКГ, снятой в покое, в отсутствие болевого синдрома или атипичном его характере;
- нарушениях липидного обмена;
- массовых эпидемиологических исследованиях населения и профилактических осмотрах здоровых людей;
- подборе и оценке эффективности лечебных и восстановительных мероприятий;
- определении толерантности к физической нагрузке.
Противопоказания к проведению субмаксимальной нагрузочной пробы
Абсолютные противопоказания
- Острый инфаркт миокарда (2-5 дней по критериям ВОЗ, 7-10 дней, по рекомендации ВКНЦ АМН).
- Нестабильная стенокардия, не стабилизированная предварительной медикаментозной терапией.
- Неконтролируемые нарушения ритма, вызывающие гемодинамические нарушения.
- Тяжелый аортальный стеноз с выраженной симптоматикой.
- Неконтролируемая сердечная недостаточность II Б и III стадий.
- Острая легочная эмболия или инфаркт легких с выраженной легочной недостаточ ностью.
- Острый миокардит или перикардит.
- Расслаивание аорты.
- Аневризма сердца или сосудов; стеноз ствола левой венечной артерии.
- Выраженная гипертензия (систолическое артериальное давление более 200 ммрт.ст. или диастолическое артериальное давление 110 мм рт.ст. и более);
- Тахикардия неясного генеза (частота пульса более 100 в минуту).
- Блокада ножек пучка Гиса (в связи с невозможностью оценить изменения конечной части желудочкового комплекса при нагрузке); av-блокада высокой степени, синдром WPW.
- Наличие указаний в анамнезе на серьезные нарушения ритма сердечной деятельности или обморочные состояния; электролитные нарушения.
- Умеренно выраженный порок сердца (аортальный стеноз).
- Гипертрофическая кардиомиопатия и другие формы с обструкцией выносящего тракта ЛЖ.
- Умственная или физическая неполноценность, ведущая к невозможности проведения нагрузки или адекватной ее оценки.
- Лихорадочные состояния.
Относительные противопоказания к субмаксимальной нагрузочной пробе
- Аневризма сердца или сосудов; стеноз ствола левой венечной артерии.
- Выраженная гипертензия (систолическое артериальное давление более 200 ммрт.ст. или диастолическое артериальное давление 110 мм рт.ст. и более);
- Тахикардия неясного генеза (частота пульса более 100 в минуту).
- Блокада ножек пучка Гиса (в связи с невозможностью оценить изменения конечной части желудочкового комплекса при нагрузке); av-блокада высокой степени, синдром WPW.
- Наличие указаний в анамнезе на серьезные нарушения ритма сердечной деятельности или обморочные состояния; электролитные нарушения.
- Умеренно выраженный порок сердца (аортальный стеноз).
- Гипертрофическая кардиомиопатия и другие формы с обструкцией выносящего тракта ЛЖ.
- Умственная или физическая неполноценность, ведущая к невозможности проведения нагрузки или адекватной ее оценки.
- Лихорадочные состояния.
Критерии прекращения субмаксимальной нагрузочной пробы
Субмаксимальная проба с нагрузкой должна быть прекращена при:
- достижении 75% возрастной ЧСС (при отсутствии других критериев);
- развитии типичного приступа стенокардии;
- появлении угрожающих нарушений ритма (частая, политопная или залповая желудочковая экстрасистолия. пароксизмальная тахикардия или пароксизмальная мерцательная аритмия);
- появлении нарушений проводимости (блокада ножек пучка Гиса, av-блокада);
- ишемическом смещении сегмента ST вверх или вниз от изоэлектрической линии в точке Jна 1 мм и более;
- повышении систолического артериального давления выше 220 мм рт.ст., диастолического артериального давления — более 110 мм рт.ст., снижении систолического артериального давления на 20 мм рт.ст.;
- появлении неврологической симптоматики (головокружение, нарушение координации движений, головная боль);
- возникновении перемежающейся хромоты;
- появлении выраженной одышки (частота дыхания более 30 в минуту) или приступа удушья;
- развитии резкого утомления пациента, его отказе от дальнейшего выполнения пробы;
- по решению врача (как мера предосторожности).
Ограничения для проведения проб с физической нагрузкой
К причинам, ограничивающим выполнение проб с дозированной физической нагрузкой на тредмиле и велоэргометре, относятся: тяжелые системные заболевания, артрит или другие заболевания суставов, травмы или дефекты нижних конечностей, заболевания периферических сосудов, нервно-мышечная слабость, выраженное ожирение, пожилой возраст, детренированность, плохое физическое развитие, недавно перенесенные хирургические операции, недостаточная мотивация пациента к выполнению пробы, неспособность к контакту с медицинским персоналом (в том числе из-за психических нарушений или заболеваний).
Литература
- Алехин М.И. Функциональные нагрузочные пробы в кардиологии // Медицинский вестник. 2006. № 12. С. 14-15.
- Европейские рекомендации по профилактике сердечно-сосудистых заболеваний в клинической практике // Рациональная фармакотерапия в кардиологии. 2008. № 3-4, приложение. 35 с.
- Карпов Ю.А., Сорокин Е.В. Стабильная ишемическая болезнь сердца: стратегия и тактика лечения. М.: Реафарм, 2003. 242 с.
- Реабилитация при заболеваниях сердечно-сосудистой системы / под ред. И.Н. Макаровой. — М. : ГЭОТАР-Медиа, 2010. 304 с.
Источник
Показания и противопоказания
На протяжении последних десятилетий систематически изучались данные о соотношении риска и пользы нагрузочного тестирования при различных заболеваниях. В результате были четко сформулированы показания и противопоказания для проведения тестов с физической нагрузкой, изложенные в рекомендациях Американской ассоциации кардиологов и Европейского общества кардиологов.
В контексте КР нагрузочное тестирование рассматривается как ценный инструмент не только для выявления или исключения индуцированной при нагрузке ишемии миокарда, но и для определения уровня тренированности пациента до начала программы физических тренировок. Его выполнение необходимо для определения ЧСС, обеспечивающей аэробный уровень нагрузки, и для предупреждения потенциального риска развития во время физических тренировок таких осложнений, как индуцированные нагрузкой нарушения ритма или чрезмерное повышение АД.
В крупных эпидемиологических исследованиях продемонстрирована связь между физической выносливостью и смертностью; нагрузочные тесты широко используются для объективизации степени ограничения переносимости физических нагрузок, обусловленной заболеванием, для риск-стратификации больных с ХСН.
Сведения о частоте осложнений
Несмотря на бесспорную клиническую ценность, нагрузочные тесты с достижением максимальной нагрузки обладают определенным риском развития неблагоприятных явлений. В общей популяции больных, направленных на нагрузочное тестирование, случаи летального исхода зарегистрированы у ‹0,01% больных, другие патологические состояния – у ‹0,05% больных. При проведении нагрузочного теста в первые 4 нед острого ИМ частота летального исхода возрастает до 0,03%, а нефатального ИМ или необходимости кардиореанимации достигает 0,09%.
У пациентов со стабильным течением компенсированной ХСН дополнительный (относительно пациентов без ХСН) риск проведения теста с максимальным уровнем нагрузки отсутствует; как сообщается в одном из исследований, при анализе 1286 велоэргометрий серьезных осложнений выявлено не было.
Абсолютный риск тяжелых осложнений во время нагрузочного тестирования может быть минимизирован при четком следовании принятым критериям отбора пациентов, тщательном сборе анамнеза, детальном клиническом обследовании, непрерывном мониторировании 12-канальной ЭКГ, АД и их записи во время нагрузки и каждую минуту (минимум – каждые 3 мин) непосредственно после ее окончания.
Требования к условиям проведения
Несмотря на небольшое абсолютное число серьезных осложнений в процессе нагрузочных тестов, можно ожидать, что они будут возникать время от времени в связи с большим количеством выполняемых исследований. В помещении, где проводятся тесты, должно быть доступно все необходимое для проведения сердечно-легочной реанимации, включая лекарства для оказания неотложной помощи, дефибриллятор и набор для эндотрахеальной интубации.
Нагрузочный тест должен проводиться врачом, имеющим специальную подготовку, или специально обученным средним медицинским персоналом при обеспечении возможности экстренного вызова врача. Телефон экстренного вызова помощи должен быть всегда доступен. Чтобы необходимая неотложная помощь оказывалась квалифицированно и своевременно, с персоналом должны проводиться регулярные тренинги по сердечно-легочной реанимации.
Критерии прекращения теста с максимальным уровнем нагрузки
Для сохранения баланса между важным диагностическим значением теста с достижением максимального уровня нагрузки и присущим ему потенциальным риском осложнений был составлен полный перечень критериев прекращения теста (табл. 1). Кроме того, четко установлены и изложены в доступных руководствах противопоказания к нагрузочному тестированию (табл. 2). Крайне важно применять эти критерии в клинической практике, так как пренебрежение ими может, в случае развития осложнений, иметь юридические последствия.
Таблица 1
Критерии прекращения нагрузочного теста
- Мышечная слабость
- Выраженная одышка, особенно несоизмеримая с интенсивностью нагрузки
- Приступ стенокардии умеренной или выраженной интенсивности
- Горизонтальная или косонисходящая депрессия сегмента ST >3 мм по сравнению с исходной ЭКГ
- Подъем сегмента ST >1 мм от изолинии в отведениях без патологического зубца Q, за исключением отведений V1 и aVR
- Сложные нарушения ритма и проводимости (АВ-блокада II и III степени, мерцательная аритмия, пароксизмальная НЖТ и ЖТ)
- Индуцированная нагрузкой полная БНПГ, особенно если ее сложно дифференцировать от ЖТ
- Подъем систолического АД более 240 мм рт.ст., диастолического – более 120 мм рт.ст.
- Снижение систолического АД >10 мм рт.ст. от предыдущего измерения, особенно сопровождается другими проявлениями ишемии миокарда
- Усиление нетипичного болевого синдрома в грудной клетке
- Признаки периферической гипоперфузии (бледность, цианоз, холодный пот и другие)
- Неврологические признаки/симптомы (нарушение координации движений, головокружение, ощущение пустоты в голове, вспышки света перед глазами и другие)
- Перемежающаяся хромота
- Ограничения, связанные с патологией опорно-двигательного аппарата
- Техническая невозможность непрерывного контроля ЭКГ
- Желание пациента
Таблица 2
Противопоказания к проведению пробы с физической нагрузкой
| Абсолютные | Относительные |
|
|
Stephan Gielen, Alessandro Mezzani, Rainer Hambrecht и Hugo Saner
Реабилитация в кардиологии
Опубликовал Константин Моканов
Источник
