Противопоказания при инфаркте сердца

Что делать при инфаркте миокарда
Симптомы инфаркта миокарда – повышение температуры, лейкоцитоз, увеличение скорости оседания эритроцитов, биохимические сдвиги в крови – возникают на 2 – 3-й день болезни и не могут служить основанием для ранней диагностики. Так, активность сердечной фракции креатинфосфокиназы (МВ-КФК) повышается через 8 – 10 ч от начала инфаркта миокарда и возвращается к норме через 48 ч, активность лактатдегидрогеназы (ЛДГ, ЛДГ1) повышается на 3 – 5-е сутки, аспарагинаминотрансферазы (АСТ) – в пределах трех суток. Прежде чем рассмотреть вопрос о том, что делать при инфаркте миокарда необходимо знать обо всех аспектах этой болезни.
Диагностика инфаркта миокарда
Диагноз инфаркта миокарда ставится при наличии как минимум двух из трех основных критериев:
1. Длительный приступ боли в грудной клетке.
2. Изменения электрокардиограммы, характерные для ишемии или некроза миокарда.
3. Повышение активности ферментов крови.
Таким образом, в подавляющем большинстве случаев правильный диагноз может быть поставлен на догоспитальном этапе на основании клиники и ЭКГ.
Дифференциальная диагностика инфаркта миокарда
Дифференциальный диагноз проводится с расслаивающей аневризмой аорты, миокардитом, спонтанным пневмотораксом и ТЭЛА. При перикардите интенсивная длительная боль в верхней половине грудной клетки нередко связана с дыхательными движениями и положением тела, сочетается с лихорадкой. При объективном исследовании может выслушиваться шум трения перикарда. На электрокардиограмме в начальный период болезни регистрируется подъем сегмента ST во всех стандартных и грудных отведениях.
Лишь после снижения его до изолинии начинают формироваться отрицательные зубцы T, в то время как при инфаркте миокарда негативные зубцы T возникают задолго до снижения сегмента ST до изолинии. Кроме того, для перикардита нехарактерны уменьшение амплитуды зубца R и появление в динамике патологического зубца Q.
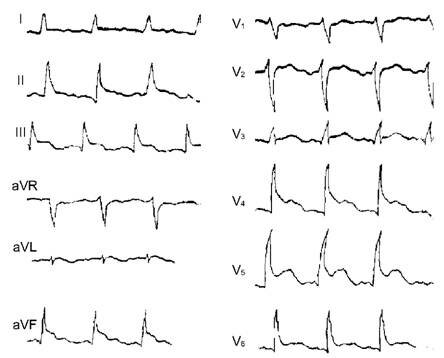
Электрокардиограмма при перикардите.
Дифференциальный диагноз может представлять сложности при гастралгическом варианте инфаркта, когда нередко у больных ошибочно распознают прободную язву желудка, острый холецистит, панкреатит. Диагностические трудности усугубляются тем, что у пожилых людей ряд острых заболеваний органов брюшной полости могут сочетаться с рефлекторной стенокардией. В таких случаях правильной диагностике способствуют тщательно собранный анамнез и правильное обследование больного.
При холецистите имеются указания на приступы печеночной колики в прошлом, иногда с последующей механической желтухой, боль локализуется преимущественно в правом верхнем квадранте живота, иррадиирует в правую лопатку и правое плечо. Для острого панкреатита характерны локализация боли в эпигастральной области и слева от пупка, их опоясывающий характер, обильная повторная рвота. Как при панкреатите, так и при остром холецистите заболевание нередко возникает после приема жирной пищи.
При прободении язвы желудка или двенадцатиперстной кишки исходными пунктами для дифференциального диагноза являются язвенная болезнь в анамнезе, относительно молодой возраст больных, внезапные кинжальные боли в животе, а также внешний вид больного и выраженное напряжение мышц передней брюшной стенки. Значение дифференциального диагноза обусловлено различиями в тактике ведения больных и характере неотложной помощи. Если при острых хирургических заболеваниях брюшной полости применение наркотических анальгетиков до осмотра хирургом недопустимо, то при инфаркте миокарда, протекающем с болями в эпигастральной области, применяется та же терапия, что и при болях с загрудинной локализацией.
Что делать при инфаркте миокарда: неотложная помощь
Что делать при инфаркте миокарда? Неотложные мероприятия в острой стадии неосложненного инфаркта миокарда должны быть направлены на купирование болевого синдрома, уменьшение работы сердца и потребности миокарда в кислороде, ограничение размеров инфаркта миокарда, лечение и профилактику осложнений инфаркта миокарда; используемые для этого лекарственные средства приведены в табл. 6.
Купирование болевого приступа при остром инфаркте миокарда – одна из важнейших задач, поскольку боль вызывает активацию симпатоадреналовой системы и соответственно повышение сосудистого сопротивления, частоты и силы сердечных сокращений. Все это обусловливает повышение потребности миокарда в кислороде и усугубление ишемии. Общепринятая тактика следующая: если предварительный повторный прием нитроглицерина (по 0,0005 г в таблетке под язык) боль не снял, необходима терапия наркотическими анальгетиками.
Препаратом выбора для купирования болевого синдрома при инфаркте миокарда является морфин, обладающий анальгетическим, седативным действием и благоприятным влиянием на гемодинамику вследствие вазодилатирующих свойств. Препарат вводят внутривенно дробно; 1 мл 1% раствора разводят изотоническим раствором натрия хлорида до 20 мл (1 мл полученного раствора содержит 0,5 мг активного вещества) и вводят 2 – 5 мг каждые 5 – 15 мин до полного устранения болевого синдрома либо до появления побочных эффектов (гипотензии, угнетения дыхания, рвоты). Не рекомендуется вводить более 60 мг морфина в течение 12 ч.
Таблица 6
Основные направления терапии и лекарственные средства, применяемые в острейшей стадии инфаркта миокарда
Противопоказания при инфаркте миокарда
Инфарктом миокарда называется клиническое состояние больного, которое обусловлено некрозом участка сердечной мышцы, развивающееся в результате нарушения ее кровоснабжения. Зачастую инфаркт миокарда появляется после окклюзии тромбом просвета одной из коронарных артерий.
Инфаркт определяется группой клинических признаков и диагностируется на основании болевого синдрома (затяжной ангинозный приступ, впервые возникшая, прогрессирующая стенокардия) и изменений ЭКГ. Таким образом, диагноз «острый коронарный синдром» позволяет оперативно оценить объем необходимой неотложной помощи и выбрать адекватную тактику ведения пациентов.
Основным противопоказанием при возникновении инфаркта миокарда является физическая и нервно-психическая нагрузка.
Пациент должен находиться в состоянии абсолютного покоя, соблюдать постельный режим. Он должен быть ограничен от активных движений. Если у больного наблюдается сильная одышка, ему нельзя находиться в лежачем положении, а только в приподнятом.
Следует отметить и тот факт, что после перенесенного инфаркта миокарда противопоказано санаторно-курортное лечение во избежание тяжелых последствий.
Всем, кто перенёс инфаркт и потихоньку встаёт «на ноги», противопоказана работа на садовых и дачных участках в жаркие дни. Не следует ставить перед собой непосильные задачи, которые могут вызвать боли в груди и усугубить состояние здоровья. Помните, что здоровье – это ваше богатство и берегите его!
Предостережения при транспортировке
Транспортировка пациента в стационар проводится в условиях полного покоя, больного следует перевозить в положении лёжа, так как любые физические усилия могут привести к нежелательным и необратимым процессам.
Противопоказанием для транспортировки больного является острая сердечная недостаточность или шоковое состояние. В первую очередь необходимо вывести больного из вышеуказанного состояния, а затем с максимальной осторожностью перевозить в стационар.
Категорически запрещена санитарная обработка пациента при поступлении в стационарное отделение.
Противопоказания к применению лекарственных препаратов
Препарат маннитол не следует применять пациентам, перенесшим инфаркт миокарда, которые страдают почечной недостаточностью, тяжелой недостаточностью кровообращения II и III стадий, дегидратацией клеточного сектора, повышенной кровоточивостью и внутричерепными гематомами.
Коронарная ангиография в большинстве случаев проводится перед хирургическим лечением. Если вмешательства хирургов не требуется, коронарная ангиография противопоказана.
Противопоказания лечебной физкультуры
Пациенту, перенесшему инфаркт миокарда, которому проводится интенсивная терапия, лечебная физкультура не рекомендуется. Также не следует заниматься физическими упражнениями (даже лёгкими) если у больного наблюдается значительная аритмия, температура свыше 38 градусов С, низкое кровяное давление, сердечная недостаточность.
Соблюдение диеты при инфаркте миокарда
Когда речь заходит о диете при инфаркте, то очень важно избегать употребления продуктов, содержащих токсичные вещества, которые пагубно влияют на состояние здоровья пациента. Противопоказаны животные жиры, острая пища. Следует уменьшить потребление сахара. Не рекомендуется курить и полностью исключить употребление спиртных напитков. Диета должна содержать натуральные продукты: соки, фрукты, овощи (в сыром или отварном виде), нежирное мясо.
После перенесенного инфаркта необходимо следить за уровнем холестерина в крови, его повышение пагубно влияет на здоровье больного. В связи с этим противопоказаны молочные продукты, животный жир, печень, яичные желтки, содержащие высокий уровень холестерина.
Отягощают течение заболевания сладкие продукты, которые провоцируют высокую вместимость сахара в крови.
Соблюдение диеты в сочетании с лекарственными препаратами и ограниченной физической нагрузкой поможет человеку, который перенёс инфаркт, значительно быстрее войти в нормальный жизненный ритм.
Биология и медицина
Инфаркт миокарда: лечение, тромболизис
Избирательности тромболитиков придается преувеличенное значение — даже типичный избирательный тромболитик алтеплаза в некоторой степени вызывает генерализованный фибринолиз.
Цель тромболизиса — быстрое восстановление перфузии. Ангиографически ее оценивают по шкале TIMI (сокращенное название клинического испытания Thrombolysis In Myocardial Infarction — Тромболитики при инфаркте миокарда): О — окклюзия. 1 — контраст едва проходит за тромб, не достигая дистальных отделов артерии, 2 — заполнение контрастом замедлено по сравнению с нормой, 3 — нормальная перфузия. Сначала критерием успеха считались степени 2 и 3, сейчас — только 3, поскольку полное восстановление перфузии существенно лучше ограничивает зону инфаркта, сохраняет функцию левого желудочка и улучшает ближайший и долгосрочный прогноз.
Тромболизис, проведенный в первый час после окклюзии. может снизить больничную летальность почти вдвое и существенно уменьшить смертность в течение года. Это достигается за счет ограничения зоны инфаркта и уменьшения числа осложнений: разрыва межжелудочковой перегородки, кардиогенного шока и угрожающих жизни желудочковых аритмий.
Время, в течение которого можно спасти миокард, ограничивается несколькими часами, поэтому тромболизис надо начинать как можно раньше. В целом он наиболее эффективен в первые 1-3 ч (ранний тромболизис). Тромболизис, выполненный через 3-6 ч, дает уже меньший прирост выживаемости, но и через 6-12 ч после окклюзии тромболизис небесполезен, особенно если сохраняются боль в груди и подъем сегмента ST в тех отведениях, где еще нет патологических зубцов Q.
Особенно важен тромболизис при переднем инфаркте, нарушениях гемодинамики и обширном повреждении миокарда по данным ЭКГ.
У лиц старше 65 лет выживаемость увеличивается не так сильно, но поскольку у пожилых летальность выше (15-25%), влияние тромболизиса на выживаемость не зависит от возраста: он предотвращает 16-35 смертей на 1000 леченных больных.
Накапливаются данные в пользу того, что и позднее восстановление перфузии улучшает функцию левого желудочка и повышает выживаемость. Это уже вызвано не ограничением зоны инфаркта, а тем, что улучшаются заживление миокарда, сократимость и коллатеральный кровоток, реже возникают аритмии и растяжение зоны инфаркта. Кроме того, сократимость уснувшего миокарда (сегменты со сниженной перфузией и, как следствие, сократимостью) можно повысить, устранив стеноз путем баллонной коронарной ангиопластики. в частности той артерии, в бассейне которой произошел инфаркт.
Алтеплаза чаще, чем стрептокиназа. полностью восстанавливает перфузию и чуть сильнее улучшает выживаемость. Алтеплазу вводят так: сначала 15 мг в/в струйно, затем 50 мг в/в в течение 30 мин и еще 35 мг в течение 1 ч; стрептокиназу вводят в дозе 1,5 млн ME в/в в течение 1 ч.
Противопоказания и осложнения:
— Абсолютные противопоказания: внутричерепные кровоизлияния в анамнезе (независимо от давности), иные нарушения мозгового кровообращения в течение последнего года, тяжелая артериальная гипертония (систолическое АД больше 180 мм рт. ст. или диастолическое АД больше 110 мм рт. ст.) в момент осмотра, подозрение на расслаивающую аневризму аорты. внутреннее кровотечение (при менструации тромболизис не противопоказан). У пожилых риск тяжелых кровотечений повышен, но возможная польза тромболизиса оправдывает этот риск, особенно если нет противопоказаний и имеется обширный инфаркт.
— Относительные противопоказания: применение антикоагулянтов ( MHO 2,0-3,0 и выше), инвазивные вмешательства и операции менее чем за 2 нед до инфаркта миокарда, реанимация продолжительностью более 10 мин, геморрагическая диабетическая ретинопатия. беременность. геморрагические диатезы. обострение язвенной болезни. тяжелая артериальная гипертония в анамнезе. Если стрептокиназа применялась ранее (от 5 дней до 2 лет), высок риск аллергии к ней, в этих случаях лучше назначить алтеплазу.
Стрептокиназа вызывает аллергические реакции (в том числе тяжелую артериальную гипотонию ) у 2% больных, у 4-10% наблюдается незначительное снижение АД.
Самое частое и тяжелое осложнение тромболизиса — кровотечения. иногда они настолько тяжелые, что требуют переливания крови. Тяжелые кровотечения чаще всего возникают на фоне инвазивных вмешательств, поэтому катетеризацию артерий и вен при тромболизисе надо свести к минимуму. Наиболее опасны внутричерепные кровоизлияния. риск их составляет 0,5-0,7%, у пожилых он выше (после 70 лет — вдвое выше, чем до 65 лет). По данным крупных клинических испытаний, для алтеплазы этот риск несколько выше, чем для стрептокиназы.
Коронарную ангиографию с последующей баллонной коронарной ангиопластикой сразу после успешного тромболизиса проводить всем больным подряд не надо: высок риск того, что из-за отслойки интимы произойдет повторная окклюзия артерии и потребуется экстренное коронарное шунтирование, летальность в таких случаях высокая. Коронарная ангиография показана в следующих случаях:
— при неудаче тромболизиса ( боль в груди и подъем ST сохраняются более 1,5 ч после начала тромболизиса) нужна «аварийная» ангиопластика;
— при повторной окклюзии ( подъем ST. возобновление боли в груди ) и постинфарктной стенокардии (появление стенокардии в первые дни госпитализации или положительные нагрузочные пробы при выписке) нужна плановая ангиопластика.
В зависимости от расположения стенозов и их количества иногда следует предпочесть коронарное шунтирование.
Какие есть противопоказания при занятиях по системе Норбекова
Источник
Что делать при инфаркте миокарда
Симптомы инфаркта миокарда – повышение температуры, лейкоцитоз, увеличение скорости оседания эритроцитов, биохимические сдвиги в крови – возникают на 2 – 3-й день болезни и не могут служить основанием для ранней диагностики. Так, активность сердечной фракции креатинфосфокиназы (МВ-КФК) повышается через 8 – 10 ч от начала инфаркта миокарда и возвращается к норме через 48 ч, активность лактатдегидрогеназы (ЛДГ, ЛДГ1) повышается на 3 – 5-е сутки, аспарагинаминотрансферазы (АСТ) – в пределах трех суток. Прежде чем рассмотреть вопрос о том, что делать при инфаркте миокарда необходимо знать обо всех аспектах этой болезни.
Диагностика инфаркта миокарда
Диагноз инфаркта миокарда ставится при наличии как минимум двух из трех основных критериев:
1. Длительный приступ боли в грудной клетке.
2. Изменения электрокардиограммы, характерные для ишемии или некроза миокарда.
3. Повышение активности ферментов крови.
Таким образом, в подавляющем большинстве случаев правильный диагноз может быть поставлен на догоспитальном этапе на основании клиники и ЭКГ.
Дифференциальная диагностика инфаркта миокарда
Дифференциальный диагноз проводится с расслаивающей аневризмой аорты, миокардитом, спонтанным пневмотораксом и ТЭЛА. При перикардите интенсивная длительная боль в верхней половине грудной клетки нередко связана с дыхательными движениями и положением тела, сочетается с лихорадкой. При объективном исследовании может выслушиваться шум трения перикарда. На электрокардиограмме в начальный период болезни регистрируется подъем сегмента ST во всех стандартных и грудных отведениях.
Лишь после снижения его до изолинии начинают формироваться отрицательные зубцы T, в то время как при инфаркте миокарда негативные зубцы T возникают задолго до снижения сегмента ST до изолинии. Кроме того, для перикардита нехарактерны уменьшение амплитуды зубца R и появление в динамике патологического зубца Q.

Электрокардиограмма при перикардите.
Дифференциальный диагноз может представлять сложности при гастралгическом варианте инфаркта, когда нередко у больных ошибочно распознают прободную язву желудка, острый холецистит, панкреатит. Диагностические трудности усугубляются тем, что у пожилых людей ряд острых заболеваний органов брюшной полости могут сочетаться с рефлекторной стенокардией. В таких случаях правильной диагностике способствуют тщательно собранный анамнез и правильное обследование больного.
При холецистите имеются указания на приступы печеночной колики в прошлом, иногда с последующей механической желтухой, боль локализуется преимущественно в правом верхнем квадранте живота, иррадиирует в правую лопатку и правое плечо. Для острого панкреатита характерны локализация боли в эпигастральной области и слева от пупка, их опоясывающий характер, обильная повторная рвота. Как при панкреатите, так и при остром холецистите заболевание нередко возникает после приема жирной пищи.
При прободении язвы желудка или двенадцатиперстной кишки исходными пунктами для дифференциального диагноза являются язвенная болезнь в анамнезе, относительно молодой возраст больных, внезапные кинжальные боли в животе, а также внешний вид больного и выраженное напряжение мышц передней брюшной стенки. Значение дифференциального диагноза обусловлено различиями в тактике ведения больных и характере неотложной помощи. Если при острых хирургических заболеваниях брюшной полости применение наркотических анальгетиков до осмотра хирургом недопустимо, то при инфаркте миокарда, протекающем с болями в эпигастральной области, применяется та же терапия, что и при болях с загрудинной локализацией.
Что делать при инфаркте миокарда: неотложная помощь
Что делать при инфаркте миокарда? Неотложные мероприятия в острой стадии неосложненного инфаркта миокарда должны быть направлены на купирование болевого синдрома, уменьшение работы сердца и потребности миокарда в кислороде, ограничение размеров инфаркта миокарда, лечение и профилактику осложнений инфаркта миокарда; используемые для этого лекарственные средства приведены в табл. 6.
Купирование болевого приступа при остром инфаркте миокарда – одна из важнейших задач, поскольку боль вызывает активацию симпатоадреналовой системы и соответственно повышение сосудистого сопротивления, частоты и силы сердечных сокращений. Все это обусловливает повышение потребности миокарда в кислороде и усугубление ишемии. Общепринятая тактика следующая: если предварительный повторный прием нитроглицерина (по 0,0005 г в таблетке под язык) боль не снял, необходима терапия наркотическими анальгетиками.
Препаратом выбора для купирования болевого синдрома при инфаркте миокарда является морфин, обладающий анальгетическим, седативным действием и благоприятным влиянием на гемодинамику вследствие вазодилатирующих свойств. Препарат вводят внутривенно дробно; 1 мл 1% раствора разводят изотоническим раствором натрия хлорида до 20 мл (1 мл полученного раствора содержит 0,5 мг активного вещества) и вводят 2 – 5 мг каждые 5 – 15 мин до полного устранения болевого синдрома либо до появления побочных эффектов (гипотензии, угнетения дыхания, рвоты). Не рекомендуется вводить более 60 мг морфина в течение 12 ч.
Таблица 6
Основные направления терапии и лекарственные средства, применяемые в острейшей стадии инфаркта миокарда
Противопоказания при инфаркте миокарда
Инфарктом миокарда называется клиническое состояние больного, которое обусловлено некрозом участка сердечной мышцы, развивающееся в результате нарушения ее кровоснабжения. Зачастую инфаркт миокарда появляется после окклюзии тромбом просвета одной из коронарных артерий.
Инфаркт определяется группой клинических признаков и диагностируется на основании болевого синдрома (затяжной ангинозный приступ, впервые возникшая, прогрессирующая стенокардия) и изменений ЭКГ. Таким образом, диагноз «острый коронарный синдром» позволяет оперативно оценить объем необходимой неотложной помощи и выбрать адекватную тактику ведения пациентов.
Основным противопоказанием при возникновении инфаркта миокарда является физическая и нервно-психическая нагрузка.
Пациент должен находиться в состоянии абсолютного покоя, соблюдать постельный режим. Он должен быть ограничен от активных движений. Если у больного наблюдается сильная одышка, ему нельзя находиться в лежачем положении, а только в приподнятом.
Следует отметить и тот факт, что после перенесенного инфаркта миокарда противопоказано санаторно-курортное лечение во избежание тяжелых последствий.
Всем, кто перенёс инфаркт и потихоньку встаёт «на ноги», противопоказана работа на садовых и дачных участках в жаркие дни. Не следует ставить перед собой непосильные задачи, которые могут вызвать боли в груди и усугубить состояние здоровья. Помните, что здоровье – это ваше богатство и берегите его!
Предостережения при транспортировке
Транспортировка пациента в стационар проводится в условиях полного покоя, больного следует перевозить в положении лёжа, так как любые физические усилия могут привести к нежелательным и необратимым процессам.
Противопоказанием для транспортировки больного является острая сердечная недостаточность или шоковое состояние. В первую очередь необходимо вывести больного из вышеуказанного состояния, а затем с максимальной осторожностью перевозить в стационар.
Категорически запрещена санитарная обработка пациента при поступлении в стационарное отделение.
Противопоказания к применению лекарственных препаратов
Препарат маннитол не следует применять пациентам, перенесшим инфаркт миокарда, которые страдают почечной недостаточностью, тяжелой недостаточностью кровообращения II и III стадий, дегидратацией клеточного сектора, повышенной кровоточивостью и внутричерепными гематомами.
Коронарная ангиография в большинстве случаев проводится перед хирургическим лечением. Если вмешательства хирургов не требуется, коронарная ангиография противопоказана.
Противопоказания лечебной физкультуры
Пациенту, перенесшему инфаркт миокарда, которому проводится интенсивная терапия, лечебная физкультура не рекомендуется. Также не следует заниматься физическими упражнениями (даже лёгкими) если у больного наблюдается значительная аритмия, температура свыше 38 градусов С, низкое кровяное давление, сердечная недостаточность.
Соблюдение диеты при инфаркте миокарда
Когда речь заходит о диете при инфаркте, то очень важно избегать употребления продуктов, содержащих токсичные вещества, которые пагубно влияют на состояние здоровья пациента. Противопоказаны животные жиры, острая пища. Следует уменьшить потребление сахара. Не рекомендуется курить и полностью исключить употребление спиртных напитков. Диета должна содержать натуральные продукты: соки, фрукты, овощи (в сыром или отварном виде), нежирное мясо.
После перенесенного инфаркта необходимо следить за уровнем холестерина в крови, его повышение пагубно влияет на здоровье больного. В связи с этим противопоказаны молочные продукты, животный жир, печень, яичные желтки, содержащие высокий уровень холестерина.
Отягощают течение заболевания сладкие продукты, которые провоцируют высокую вместимость сахара в крови.
Соблюдение диеты в сочетании с лекарственными препаратами и ограниченной физической нагрузкой поможет человеку, который перенёс инфаркт, значительно быстрее войти в нормальный жизненный ритм.
Биология и медицина
Инфаркт миокарда: лечение, тромболизис
Избирательности тромболитиков придается преувеличенное значение — даже типичный избирательный тромболитик алтеплаза в некоторой степени вызывает генерализованный фибринолиз.
Цель тромболизиса — быстрое восстановление перфузии. Ангиографически ее оценивают по шкале TIMI (сокращенное название клинического испытания Thrombolysis In Myocardial Infarction — Тромболитики при инфаркте миокарда): О — окклюзия. 1 — контраст едва проходит за тромб, не достигая дистальных отделов артерии, 2 — заполнение контрастом замедлено по сравнению с нормой, 3 — нормальная перфузия. Сначала критерием успеха считались степени 2 и 3, сейчас — только 3, поскольку полное восстановление перфузии существенно лучше ограничивает зону инфаркта, сохраняет функцию левого желудочка и улучшает ближайший и долгосрочный прогноз.
Тромболизис, проведенный в первый час после окклюзии. может снизить больничную летальность почти вдвое и существенно уменьшить смертность в течение года. Это достигается за счет ограничения зоны инфаркта и уменьшения числа осложнений: разрыва межжелудочковой перегородки, кардиогенного шока и угрожающих жизни желудочковых аритмий.
Время, в течение которого можно спасти миокард, ограничивается несколькими часами, поэтому тромболизис надо начинать как можно раньше. В целом он наиболее эффективен в первые 1-3 ч (ранний тромболизис). Тромболизис, выполненный через 3-6 ч, дает уже меньший прирост выживаемости, но и через 6-12 ч после окклюзии тромболизис небесполезен, особенно если сохраняются боль в груди и подъем сегмента ST в тех отведениях, где еще нет патологических зубцов Q.
Особенно важен тромболизис при переднем инфаркте, нарушениях гемодинамики и обширном повреждении миокарда по данным ЭКГ.
У лиц старше 65 лет выживаемость увеличивается не так сильно, но поскольку у пожилых летальность выше (15-25%), влияние тромболизиса на выживаемость не зависит от возраста: он предотвращает 16-35 смертей на 1000 леченных больных.
Накапливаются данные в пользу того, что и позднее восстановление перфузии улучшает функцию левого желудочка и повышает выживаемость. Это уже вызвано не ограничением зоны инфаркта, а тем, что улучшаются заживление миокарда, сократимость и коллатеральный кровоток, реже возникают аритмии и растяжение зоны инфаркта. Кроме того, сократимость уснувшего миокарда (сегменты со сниженной перфузией и, как следствие, сократимостью) можно повысить, устранив стеноз путем баллонной коронарной ангиопластики. в частности той артерии, в бассейне которой произошел инфаркт.
Алтеплаза чаще, чем стрептокиназа. полностью восстанавливает перфузию и чуть сильнее улучшает выживаемость. Алтеплазу вводят так: сначала 15 мг в/в струйно, затем 50 мг в/в в течение 30 мин и еще 35 мг в течение 1 ч; стрептокиназу вводят в дозе 1,5 млн ME в/в в течение 1 ч.
Противопоказания и осложнения:
— Абсолютные противопоказания: внутричерепные кровоизлияния в анамнезе (независимо от давности), иные нарушения мозгового кровообращения в течение последнего года, тяжелая артериальная гипертония (систолическое АД больше 180 мм рт. ст. или диастолическое АД больше 110 мм рт. ст.) в момент осмотра, подозрение на расслаивающую аневризму аорты. внутреннее кровотечение (при менструации тромболизис не противопоказан). У пожилых риск тяжелых кровотечений повышен, но возможная польза тромболизиса оправдывает этот риск, особенно если нет противопоказаний и имеется обширный инфаркт.
— Относительные противопоказания: применение антикоагулянтов ( MHO 2,0-3,0 и выше), инвазивные вмешательства и операции менее чем за 2 нед до инфаркта миокарда, реанимация продолжительностью более 10 мин, геморрагическая диабетическая ретинопатия. беременность. геморрагические диатезы. обострение язвенной болезни. тяжелая артериальная гипертония в анамнезе. Если стрептокиназа применялась ранее (от 5 дней до 2 лет), высок риск аллергии к ней, в этих случаях лучше назначить алтеплазу.
Стрептокиназа вызывает аллергические реакции (в том числе тяжелую артериальную гипотонию ) у 2% больных, у 4-10% наблюдается незначительное снижение АД.
Самое частое и тяжелое осложнение тромболизиса — кровотечения. иногда они настолько тяжелые, что требуют переливания крови. Тяжелые кровотечения чаще всего возникают на фоне инвазивных вмешательств, поэтому катетеризацию артерий и вен при тромболизисе надо свести к минимуму. Наиболее опасны внутричерепные кровоизлияния. риск их составляет 0,5-0,7%, у пожилых он выше (после 70 лет — вдвое выше, чем до 65 лет). По данным крупных клинических испытаний, для алтеплазы этот риск несколько выше, чем для стрептокиназы.
Коронарную ангиографию с последующей баллонной коронарной ангиопластикой сразу после успешного тромболизиса проводить всем больным подряд не надо: высок риск того, что из-за отслойки интимы произойдет повторная окклюзия артерии и потребуется экстренное коронарное шунтирование, летальность в таких случаях высокая. Коронарная ангиография показана в следующих случаях:
— при неудаче тромболизиса ( боль в груди и подъем ST сохраняются более 1,5 ч после начала тромболизиса) нужна «аварийная» ангиопластика;
— при повторной окклюзии ( подъем ST. возобновление боли в груди ) и постинфарктной стенокардии (появление стенокардии в первые дни госпитализации или положительные нагрузочные пробы при выписке) нужна плановая ангиопластика.
В зависимости от расположения стенозов и их количества иногда следует предпочесть коронарное шунтирование.
Какие есть противопоказания при занятиях по системе Норбекова
Источник
