Противопоказания при ишемической болезни
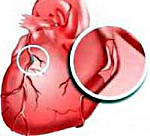
Ишемическая болезнь сердца
Ишемическая болезнь сердца – это хронический патологический процесс, обусловленный недостаточным кровоснабжением сердечной мышцы. Ишемическая болезнь сердца является самым распространенным заболеванием в развитых странах и стоит на первом месте как причина смертности от заболеваний. По современным данным с каждым годом увеличивается процент заболевших во всех возрастных группах. В большей степени ишемической болезнью болеют мужчины старше 40 лет.
Ишемическая болезнь сердца, сокращенно ИБС, развивается в первую очередь вследствие атеросклероза сердечных сосудов, то есть уменьшения просвета сосудистого русла за счет образования пристеночной атеросклеротической бляшки. Выделяют несколько форм ИБС: — острую, к которой относятся 1. острый инфаркт миокарда, 2. стенокардия, и хроническую, к которой относится атеросклеротический кардиосклероз. Существуют также атипичные формы ИБС.
Предрасполагающими факторами к развитию атеросклероза, а значит и ИБС, являются повышение содержания холестерина в крови вследствие избыточного питания, употребления большого количества животных жиров (жирные сорта мяса, сливочное масло, сметана, печень), сладостей, малоподвижный образ жизни, курение, психоэмоциональный стресс, наследственная предрасположенность.
Симптомы
Основным симптомом, возникающим при любой форме ИБС является боль различной степени выраженности от едва заметного дискомфорта до колющих, давящих, распирающих, сжимающих и невыносимых жгучих болей за грудиной или немного левее грудины. Боль может отдавать в левое плечо, руку, мизинец, под левую лопатку или в межлопаточную область, а также в нижнюю челюсть и в надчревную область. Боль может сопровождаться слабостью, потливостью, головокружением, затруднением дыхания и сильным чувством страха, а также перебоями в работе сердца. При стенокардии боли локализуются за грудиной, иррадиируют, имеют приступообразный характер. А при атеросклеротическом кардиосклерозе боли могут быть постоянные и локализуются чаще всего справа от грудины.
Острый инфаркт миокарда в первую очередь сопровождается развитием сильных невыносимых болей за грудиной, выраженной слабостью, потливостью, страхом, головокружением и перебоями в работе сердца. Чаще всего проявления ИБС возникают после физической нагрузки, переутомлении, переедании, нервном напряжении и стрессе. Иногда развитие ИБС имеет бессимптомный характер и проявляется впервые тяжелыми нарушениями сердечной деятельности, вплоть до остановки сердца. Ишемическая болезнь сердца – это постоянно прогрессирующее заболевание, и если на фоне его развития больной чувствует исчезновение болей и улучшение состояния, то это, скорее всего, временные улучшения, или признак того, что заболевание начало развиваться другим путем.
Последствия
Если ишемическую болезнь сердца не лечить, состояние больного постепенно прогрессирует. ИБС может привести к развитию выраженной сердечной недостаточности, характеризующейся нарушением насосной функции сердца, развитию застоя сначала в большом круге кровообращения с появлением отеков, а затем в малом, характеризующийся одышкой и сердцебиением при незначительной физической нагрузке. А значит, нарушением питания и доставки кислорода тканей и органов с последующими изменениями во всем организме и инвалидизацией.
Еще одним тяжелым осложнением ИБС являются сердечные аритмии, которые также приводят к сердечной недостаточности и являются причиной инвалидизации.
Третьим грозным осложнением ИБС является развитие тромбов в сердечных артериях, которые наслаиваются на уже имеющиеся атеросклеротические бляшки и еще более сужают просвет сосудов. Как правило, появление тромбов вызывает развитие инфаркта миокарда.
Методы лечения и возможные осложнения
Существует несколько видов и методов лечения ишемической болезни сердца.
- Общеоздоровительные мероприятия, направленные на устранение факторов риска ИБС и причин обострения заболевания. От больных требуется отказ от вредных привычек, укрепление организма с помощью допустимых тренировок. Соблюдение диеты с ограничением пищевого жира до 25-30% и содержанием ненасыщенных жирных кислот 8-10%, ограничением поваренной соли и увеличением потребления растительной клетчатки до 50 г в сутки за счет овощей и фруктов, проведение разгрузочных дней.
- Медикаментозное лечение. Медикаментозная терапия направлена на купирование приступов стенокардии, снятие обострения в период развития болевого синдрома, предупреждение осложнений. Действие лекарственных средств направлено на усиление кровоснабжения сердечных сосудов (нитраты и нитроподобные препараты), уменьшение расхода энергии за счет снижения частоты и силы сердечных сокращений (в-адреноблокаторы, блокаторы кальциевых каналов), и улучшение обмена веществ в сердечной мышце (антигипоксанты, ангиопротекторы, антикоагулянты и др.).
- Внутирсосудистые методы: а) расплавление тромбов в сердечных сосудах, б) балонное расширение коронарных артерий.
- Хирургические методы лечения: а) аорто-коронарное шунтирование и другие подобные операции, б) хирургическое удаление тромбом в сердечных артериях. Хирургическое лечении ИБС имеет строгие показания и противопоказания и проводиться при выраженном сужении просвета сердечных артерий и наличии соответствующих симптомов, а также общем удовлетворительном состоянии больного.
- Методы очищения крови от холестерина и неполезных жировых метаболитов с помощью специальных аппаратов: гемосорбция, плазмаферез, энтеросорбция.
Эти методы леченеия применяются у больных с наследственной (семейной) формой повышения холестерина в крови и улучшения ее текучести. Применяются в качестве дополнительного лечения и могут приостановить прогрессирование ишемической болезни сердца.
Физиотерапия при ишемической болезни сердца
Противопоказаниями к применению физиотерапевтических процедур у пациентов, страдающих ишемической болезнью сердца, являются:
- стойкий болевой синдром,
- прогрессирующая (нестабильная) стенокардия,
- стенокардия покоя,
- значительное повышение артериального давления,
- аритмии (частая групповая экстрасистолия, частые и трудно устраняемые пароксизмальные нарушения сердечного ритма),
- недостаточность кровообращения выше ПБ стадии,
- сердечная астма.
При данном заболевании сердечно-сосудистой системы применяются в лечении бальнеологические методики, такие, как лечебные ванны (радоновые, углекислые, йодобромные, азотные и кислородные). Все указанные виды ванн назначают через день или по 4—5 ванн в неделю. Время одной процедуры — 5—15 мин, а полный курс лечения включает 10—12 ванн. При наличии выраженной стенокардии этот метод лечения используют в щадящем режиме, посредством двух- или четырехкамерных ванн. При стабильной стенокардии и отсутствии противопоказаний (аритмий и т.д.) могут быть назначены общие контрастные ванны. В ходе процедуры больного под наблюдением специалиста погружают в бассейн с теплой пресной водой на 3 мин, после чего он переходит в бассейн с относительно прохладной водой на 1 мин и совершает активные движения (в т. ч. упражнения из рекомендованного комплекса ЛФК). Оптимальным считаются 3 последовательных перехода из одной ванны в другую на каждую процедуру, в завершении которой принимается прохладная ванна. К середине курса лечения температуру воды понижают до 26— 25 °С.
Если у пациента выявлена недостаточность кровообращения ПА стадии и (или) не очень значительные нарушения сердечного ритма, рекомендуются сухие углекислые ванны.
Успокаивающий эффект достигается с помощью таких процедур, как гальванический воротник, электросон и электрофорез с применением растворов седативных препаратов и анальгетиков. Если у пациента в ходе обследования не выявлено противопоказаний, возможно сочетать лечебные ванны с аппаратной физиотерапией. Так, во многих кардиологических отделениях и клиниках применяется, в частности, воздействие различными видами лазерного излучения. Выбор метода строго индивидуален и определяется степенью выявленных нарушений и наличием сопутствующих заболеваний.
При стабильной стенокардии напряжения и инфаркте миокарда осуществляется воздействие на ЦНС и вегетативную нервную систему, а также нейрогуморальную регуляцию организма посредством такой аппаратной методики, как электросон. Также пациентам с упомянутыми патологиями показана гальванотерапия и электрофорез с различными лекарственными препаратами. Проводятся процедуры по общим методикам воздействия. Сегментарное воздействие оказывается на воротниковую область в области сердца, на т. н. зоны Захарьина — Геда и зоны проекции симпатических ганглиев по задней поверхности тела. Указанные процедуры оказывают легкое успокаивающее (седативное) и анальгезирующее действие, а также способны стабилизировать артериальное давление.
Для ультравысокочастотной терапии, проводимой краниоцеребрально, применяются аппараты, генерирующие частоты в 27,12 МГц. Методика показана пациентам со стабильной стенокардией напряжения, в том числе и тем, у которых выявлены нарушения липидного обмена. Воздействие ультразвуком оказывается в прерывистом режиме; его необходимая интенсивность составляет 35 Вт. В данном случае для проведения процедуры применяются специальные конденсаторные пластины с диаметром 12 см. Продолжительность каждой процедуры должна составлять от 5 до 15 мин, они проводятся ежедневно, а полный курс лечения включает 25—30 процедур.
При лечении больных стабильной стенокардией, даже при наличии экстрасистолической и мерцательной аритмий, нередко назначается магнитотерапия с использованием низкочастотных магнитных полей. Такие процедуры улучшают микроциркуляцию, уменьшают степень агрегации тромбоцитов (снижают риск тромбообразования) и вызывают позитивные изменения в вегетативной регуляции сердечной деятельности. Воздействие на пациента оказывается либо в области проекции нижнешейных и верхнегрудных вегетативных ганглиев пограничной цепочки на уровне CV — ThIV с задней стороны тела, либо непосредственно на грудь в области проекции сердца.
СВЧ (сверхвысокочастотная) терапия с частотой 460 МГц также показана при стенокардии напряжения и после перенесенного инфаркта миокарда (спустя 15— 20 дней!), поскольку ускоряет обмен веществ в сердечной мышце и ускоряет процесс восстановления миокарда. Также, аналогично магнитотерапии, СВЧ-терапия способствует улучшению микроциркуляции за счет расширения кровеносных сосудов.
Целесообразность применения низкоэнергетического лазерного излучения при ишемической болезни сердца обуславливается его положительным влиянием на реологические свойства крови (текучесть) и гемостаз. Помимо этого, лазерное излучение способно мобилизовать антиоксидантную защиту на клеточном уровне и оказывать анальгезирующее воздействие. Данные процедуры показаны при стабильной стенокардии, инфаркте миокарда в фазе восстановления, а также при недостаточности кровообращения, но не выше I стадии. Редкие экстрасистолы, синусовая тахикардия и брадикардия, а также блокада ножек пучка Гиса противопоказанием к этому виду физиотерапии не являются.
- Оцените материал
Показания и противопоказания для санаторно-курортного лечения. Болезни системы кровообращения — ишемическая болезнь сердца
Стенокардия
(грудная
жаба)
а) Стабильная стенокардия напряжения I, II ФК с СН не выше I стадии без нарушений сердечного ритма и проводимости; санаторное лечение
б) Те же состояния, но с нарушением сердечного ритма в виде редких монофокусных экстрасистол или редких и нетяжелых пароксизмов мерцания и трепетания предсердий, синусовой тахикардии. Санаторное лечение
г) Стабильная стенокардия напряжения III ФК с СН не выше I степени, без нарушений ритма или с единичными редкими экстрасистолами; санаторное
лечение
I. Местные кардиологические
Источник
Ишемическая болезнь сердца (ИБС) – органическое и функциональное поражение миокарда, вызванное недостатком или прекращением кровоснабжения сердечной мышца (ишемией). ИБС может проявляться острыми (инфаркт миокарда, остановка сердца) и хроническими (стенокардия, постинфарктный кардиосклероз, сердечная недостаточность) состояниями. Клинические признаки ИБС определяются конкретной формой заболевания. ИБС является самой распространенной в мире причиной внезапной смерти, в том числе лиц трудоспособного возраста.
Общие сведения
Ишемическая болезнь сердца является серьезнейшей проблемой современной кардиологии и медицины в целом. В России ежегодно фиксируется около 700 тыс. смертей, вызванных различными формами ИБС, в мире смертность от ИБС составляет около 70%. Ишемическая болезнь сердца в большей степени поражает мужчин активного возраста (от 55 до 64 лет), приводя к инвалидности или внезапной смерти. В группу ИБС входят остро развивающиеся и хронически протекающие состояния ишемии миокарда, сопровождающиеся последующими его изменениями: дистрофией, некрозом, склерозом. Эти состояния рассматриваются, в том числе, и в качестве самостоятельных нозологических единиц.
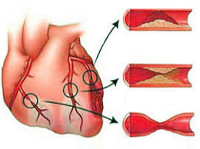
Ишемическая болезнь сердца
Причины
Подавляющее большинство (97-98%) клинических случаев ИБС обусловлено атеросклерозом коронарных артерий различной степени выраженности: от незначительного сужения просвета атеросклеротической бляшкой до полной сосудистой окклюзии. При 75%-ном коронаростенозе клетки сердечной мышцы реагируют на недостаток кислорода, и у пациентов развивается стенокардия напряжения.
Другими причинами, вызывающими ИБС, служат тромбоэмболия или спазм венечных артерий, развивающиеся обычно на фоне уже имеющегося атеросклеротического поражения. Кардиоспазм усугубляет обструкцию коронарных сосудов и вызывает проявления ишемической болезни сердца.
К факторам, способствующим возникновению ИБС, относятся:
- гиперлипедемия
Способствует развитию атеросклероза и увеличивает риск ишемической болезни сердца в 2-5 раз. Наиболее опасными в плане риска ИБС являются гиперлипидемии типов IIа, IIб, III, IV, а также уменьшение содержания альфа-липопротеинов.
- артериальная гипертония
Артериальная гипертония увеличивает вероятность развития ИБС в 2-6 раз. У пациентов с систолическим АД = 180 мм рт. ст. и выше ишемическая болезнь сердца встречается до 8 раз чаще, чем у гипотоников и людей с нормальным уровнем артериального давления.
- курение
По различным данным, курение сигарет увеличивает заболеваемость ИБС в 1,5-6 раз. Летальность от ишемической болезни сердца среди мужчин 35-64 лет, выкуривающих 20-30 сигарет ежедневно, в 2 раза выше, чем среди некурящих той же возрастной категории.
- гиподинамия и ожирение
Физически малоактивные люди рискуют заболеть ИБС в 3 раза больше, чем лица, ведущие активный образ жизни. При сочетании гиподинамии с избыточной массой тела этот риск возрастает в разы.
- нарушение толерантности к углеводам
При сахарном диабете, в т. ч. латентном, риск заболеваемости ишемической болезнью сердца увеличивается в 2-4 раза.
К факторам, создающим угрозу развития ИБС следует также отнести отягощенную наследственность, мужской пол и пожилой возраст пациентов. При сочетании нескольких предрасполагающих факторов, степень риска в развитии ишемической болезни сердца существенно возрастает.
Причины и скорость развития ишемии, ее длительность и выраженность, исходное состояние сердечно-сосудистой системы индивидуума определяют возникновение той или иной формы ишемической болезни сердца.
Патогенез
В основе развития ИБС лежит дисбаланс между потребностью сердечной мышцы в кровоснабжении и фактическим коронарным кровотоком. Этот дисбаланс может развиваться в связи с резко возросшей потребностью миокарда в кровоснабжении, но недостаточном его осуществлении, либо при обычной потребности, но резком снижении коронарного кровообращения. Дефицит кровоснабжения миокарда особенно выражен в случаях, когда коронарный кровоток снижен, а потребность сердечной мышцы в притоке крови резко возрастает. Недостаточное кровоснабжение тканей сердца, их кислородное голодание проявляется различными формами ишемической болезни сердца.
Классификация
В качестве рабочей классификации, по рекомендации ВОЗ (1979 г.) и ВКНЦ АМН СССР (1984 г.), кардиологами-клиницистами используется следующая систематизация форм ИБС:
1. Внезапная коронарная смерть (или первичная остановка сердца) – внезапно развившееся, непредвиденное состояние, в основе которого предположительно лежит электрическая нестабильность миокарда. Под внезапной коронарной смертью понимается мгновенная или наступившая не позднее 6 часов после сердечного приступа смерть в присутствии свидетелей. Выделяют внезапную коронарную смерть с успешной реанимацией и с летальным исходом.
2. Стенокардия:
- стенокардия напряжения (нагрузки):
- стабильная (с определением функционального класса I, II, III или IV);
- нестабильная: впервые возникшая, прогрессирующая, ранняя послеоперационная или постинфарктная стенокардия;
- спонтанная стенокардия (син. особая, вариантная, вазоспастическая, стенокардия Принцметала)
3. Безболевая форма ишемии миокарда.
4. Инфаркт миокарда:
- крупноочаговый (трансмуральный, Q-инфаркт);
- мелкоочаговый (не Q-инфаркт);
5. Постинфарктный кардиосклероз.
6. Нарушения сердечной проводимости и ритма (форма).
7. Сердечная недостаточность (форма и стадии).
В кардиологии существует понятие «острого коронарного синдрома», объединяющего различные формы ишемической болезни сердца: нестабильную стенокардию, инфаркт миокарда (с Q-зубцом и без Q-зубца). Иногда в эту же группу включают и внезапную коронарную смерть, вызванную ИБС.
Симптомы ИБС
Клинические проявления ИБС определяются конкретной формой заболевания (смотри инфаркт миокарда, стенокардия). В целом ишемическая болезнь сердца имеет волнообразное течение: периоды стабильно нормального самочувствия чередуются с эпизодами обострения ишемии. Около 1/3 пациентов, особенно с безболевой ишемией миокарда, совсем не ощущают наличия ИБС. Прогрессирование ишемической болезни сердца может развиваться медленно, десятилетиями; при этом могут изменяться формы заболевания, а стало быть, и симптомы.
К общим проявлениям ИБС относятся загрудинные боли, связанные с физическими нагрузками или стрессами, боли в спине, руке, нижней челюсти; одышка, усиленное сердцебиение или ощущение перебоев; слабость, тошнота, головокружение, помутнение сознания и обмороки, чрезмерная потливость. Нередко ИБС выявляется уже на стадии развития хронической сердечной недостаточности при появлении отеков на нижних конечностях, выраженной одышке, заставляющей пациента принимать вынужденное сидячее положение.
Перечисленные симптомы ишемической болезни сердца обычно не встречаются одновременно, при определенной форме заболевания наблюдается преобладание тех или иных проявлений ишемии.
Предвестниками первичной остановки сердца при ишемической болезни сердца могут служить приступообразно возникающие ощущения дискомфорта за грудиной, страх смерти, психоэмоциональная лабильность. При внезапной коронарной смерти пациент теряет сознание, происходит остановка дыхания, отсутствует пульс на магистральных артериях (бедренных, сонных), не прослушиваются тоны сердца, расширяются зрачки, кожные покровы становятся бледно-сероватого оттенка. Случаи первичной остановки сердца составляют до 60% летальных исходов ИБС, преимущественно на догоспитальном этапе.
Осложнения
Гемодинамические нарушения в сердечной мышце и ее ишемические повреждения вызывают многочисленные морфо-функциональные изменения, определяющие формы и прогноз ИБС. Результатом ишемии миокарда являются следующие механизмы декомпенсации:
- недостаточность энергетического метаболизма клеток миокарда – кардиомиоцитов;
- «оглушенный» и «спящий» (или гибернирующий) миокард – формы нарушения сократимости левого желудочка у пациентов с ИБС, имеющие преходящий характер;
- развитие диффузного атеросклеротического и очагового постинфарктного кардиосклероза – уменьшение количества функционирующих кардиомиоцитов и развитие на их месте соединительной ткани;
- нарушение систолической и диастолической функций миокарда;
- расстройство функций возбудимости, проводимости, автоматизма и сократимости миокарда.
Перечисленные морфо-функциональные изменения миокарда при ИБС приводят к развитию стойкого снижения коронарного кровообращения, т. е. сердечной недостаточности.
Диагностика
Диагностику ИБС осуществляют кардиологи в условиях кардиологического стационара или диспансера с использованием специфических инструментальных методик. При опросе пациента выясняются жалобы и наличие характерных для ишемической болезни сердца симптомов. При осмотре определяются наличие отеков, цианоза кожных покровов, шумов в сердце, нарушений ритма.
Лабораторно-диагностические анализы предполагают исследование специфических ферментов, повышающихся при нестабильной стенокардии и инфаркте (креатинфосфокиназы (в течение первых 4—8 часов), тропонина-I (на 7—10 сутки), тропонина-Т (на 10—14 сутки), аминотрансферазы, лактатдегидрогеназы, миоглобина (в первые сутки)). Эти внутриклеточные белковые ферменты при разрушении кардиомиоцитов высвобождаются в кровь (резорбционно-некротический синдром). Также проводится исследование уровня общего холестерина, липопротеидов низкой (атерогенных) и высокой (антиатерогенных) плотности, триглицеридов, сахара крови, АЛТ и АСТ (неспецифических маркеров цитолиза).
Важнейшим методом диагностики кардиологических заболеваний, в т. ч. ишемической болезни сердца, является ЭКГ – регистрация электрической активности сердца, позволяющая обнаружить нарушения нормального режима работы миокарда. ЭхоКГ – метод УЗИ сердца позволяет визуализировать размеры сердца, состояние полостей и клапанов, оценить сократимость миокарда, акустические шумы. В некоторых случаях при ИБС проводят стресс эхокардиографию – ультразвуковую диагностику с применением дозированной физической нагрузки, регистрирующую ишемию миокарда.
В диагностике ишемической болезни сердца широко используются функциональные пробы с нагрузкой. Они применяются для выявления ранних стадий ИБС, когда нарушения еще невозможно определить в состоянии покоя. В качестве нагрузочных тестов используются ходьба, подъем по лестнице, нагрузки на тренажерах (велотренажере, беговой дорожке), сопровождающиеся ЭКГ-фиксацией показателей работы сердца. Ограниченность применения функциональных проб в ряде случаев вызвана невозможностью выполнения пациентами требуемого объема нагрузки.
Холтеровское суточное мониторирование ЭКГ предполагает регистрацию ЭКГ, выполняемую в течение суток и выявляющую периодически возникающие нарушения в работе сердца. Для исследования используется портативный аппарат (холтеровский монитор), фиксируемый на плече или поясе пациента и снимающий показания, а также дневник самонаблюдения, в котором пациент отмечает по часам свои действия и происходящие изменения в самочувствии. Полученные в ходе мониторирования данные обрабатываются на компьютере. ЭКГ-мониторирование позволяет не только выявить проявления ишемической болезни сердца, но также причины и условия их возникновения, что особенно важно в диагностике стенокардии.
Чрезпищеводная электрокардиография (ЧПЭКГ) позволяет детально оценить электрическую возбудимость и проводимость миокарда. Суть метода состоит во введении датчика в пищевод и регистрации показателей работы сердца, минуя помехи, создаваемые кожными покровами, подкожно-жировой клетчаткой, грудной клеткой.
Проведение коронарографии в диагностике ишемической болезни сердца позволяет контрастировать сосуды миокарда и определять нарушения их проходимости, степень стеноза или окклюзии. Коронарография используется для решения вопроса об операции на сосудах сердца. При введении контрастного вещества возможны аллергические явления, в т. ч. анафилаксия.
Лечение ИБС
Тактика лечения различных клинических форм ишемической болезни сердца имеет свои особенности. Тем не менее, можно обозначить основные направления, применяемые для лечения ИБС:
- немедикаментозная терапия;
- лекарственная терапия;
- проведение хирургической реваскуляризации миокарда (аорто-коронарного шунтирования);
- применение эндоваскулярных методик (коронарной ангиопластики).
К немедикаментозной терапии относятся мероприятия по коррекции образа жизни и питания. При различных проявлениях ИБС показано ограничение режима активности, т. к. при физической нагрузке происходит увеличение потребности миокарда в кровоснабжении и кислороде. Неудовлетворенность этой потребности сердечной мышцы фактически и вызывает проявления ИБС. Поэтому при любых формах ишемической болезни сердца ограничивается режим активности пациента с последующим постепенным расширением его во время реабилитации.
Диета при ИБС предусматривает ограничение приема воды и соли с пищей для снижения нагрузки на сердечную мышцу. С целью замедления прогрессирования атеросклероза и борьбы с ожирением также назначается низкожировая диета. Ограничиваются, а по возможности, исключаются следующие группы продуктов: жиры животного происхождения (сливочное масло, сало, жирное мясо), копченая и жареная пища, быстро всасывающиеся углеводы (сдобная выпечка, шоколад, торты, конфеты). Для поддержания нормального веса необходимо соблюдать баланс между потребляемой и расходуемой энергией. При необходимости снижения веса дефицит между потребляемыми и расходуемыми энергозапасами должен составлять минимум 300 кКл ежедневно, с учетом, что за сутки при обычной физической активности человек тратит около 2000—2500 кКл.
Лекарственная терапия при ИБС назначается по формуле «A-B-C»: антиагреганты, β-адреноблокаторы и гипохолестеринемические препараты. При отсутствии противопоказаний возможно назначение нитратов, диуретиков, антиаритмических препаратов и др. Отсутствие эффекта от проводимой лекарственной терапии ишемической болезни сердца и угроза развития инфаркта миокарда являются показанием к консультации кардиохирурга для решения вопроса об оперативном лечении.
К хирургической реваскуляризации миокарда (аортокоронарное шунтирование – АКШ) прибегают с целью восстановления кровоснабжения участка ишемии (реваскуляризации) при резистентности к проводимой фармакологической терапии (например, при стабильной стенокардии напряжения III и IV ФК). Суть метода АКШ заключается в наложении аутовенозного анастомоза между аортой и пораженной артерией сердца ниже участка ее сужения или окклюзии. Тем самым создается обходное сосудистое русло, доставляющее кровь к участку ишемии миокарда. Операции АКШ могут проводиться с использованием искусственного кровообращения или на работающем сердце. К малоинвазивным хирургическим методикам при ИБС относится чрескожная транслюминальная коронарная ангиопластика (ЧТКА) – баллонное «расширение» стенозированного сосуда с последующей имплантацией каркас-стента, удерживающего достаточный для кровотока просвет сосуда.
Прогноз и профилактика
Определение прогноза при ИБС зависит от взаимосвязи различных факторов. Так неблагоприятно сказывается на прогнозе сочетание ишемической болезни сердца и артериальной гипертонии, тяжелых расстройств липидного обмена и сахарного диабета. Лечение может лишь замедлить неуклонное прогрессирование ИБС, но не остановить ее развитие.
Самой эффективной профилактикой ИБС является снижение неблагоприятного воздействия факторов угрозы: исключение алкоголя и табакокурения, психоэмоциональных перегрузок, поддержание оптимальной массы тела, занятия физкультурой, контроль АД, здоровое питание.
Источник
