Противопоказания при опухоли шейки матки

Рак шейки матки представляет собой чрезвычайно опасное злокачественное онкологическое заболевание, сокращающее жизнь пациенток в среднем на 24–30 лет.
Симптомы рака шейки матки
На ранних стадиях рака шейки матки и при предраковых изменениях женщину ничего не беспокоит. Обычно возникновение симптомов говорит о том, что опухоль уже проросла в соседние органы.

Проявления заболевания неспецифичны и могут встречаться при других патологиях, например, урогенитальных инфекциях:
- Обильные, длительные месячные. Этот симптом имеет значение, если месячные изменились недавно, если прежде они были нормальными.
- Вагинальные кровотечения в промежутках между месячными, после полового акта, после наступления менопаузы.
- Необычные выделения из влагалища: обильные, розового цвета, с неприятным запахом.
- Тазовые боли во время полового акта.
В большинстве случаев эти проявления вызваны не онкологическим заболеванием. Но риск, пусть и небольшой, есть всегда, поэтому при возникновении первых симптомов нужно посетить врача.
На более поздних стадиях к перечисленным симптомам присоединяются такие признаки, как резкая беспричинная потеря веса, боли в пояснице и в ногах, постоянное чувство усталости, патологические переломы костей (признак костных метастазов), подтекание мочи из влагалища.
Причины возникновения
Точные причины рака шейки матки назвать сложно. Но известны факторы риска, которые повышают вероятность возникновения рака шейки матки.
Наиболее значимый фактор риска – папилломавирусная инфекция. По разным данным, до 99% случаев рака шейки матки связаны с вирусами папилломы человека (ВПЧ). До 80% женщин в течение жизни оказываются инфицированы этим возбудителем. Всего существует около 100 типов ВПЧ, из них 30–40 передаются половым путем, лишь 165 повышают риск рака. Но это не значит, что они гарантированно вызовут рак. Типы вируса 16, 18, 31, 33, 35, 39, 45, 51, 52, 56 и 58 относят к высокоонкогенным, 6, 11, 42, 43 и 44 – к низкоонкогенным. Чаще всего виновниками рака шейки матки становятся ВПЧ 16 и 18 типов. Наиболее уязвима к ним зона трансформации (см. ниже). Помимо рака шейки матки, ВПЧ вызывают злокачественные опухоли других органов репродуктивной системы, глотки, ротовой полости, анального канала.
Другие факторы риска:
- Ослабленная иммунная система. Если иммунитет женщины работает нормально, ее организм избавляется от вируса папилломы в течение 12–18 месяцев. Но если защитные силы ослаблены, инфекция сохраняется дольше и повышает риск рака.
- Беспорядочные половые связи. Частая смена партнеров повышает вероятность заражения ВПЧ.
- Акушерский анамнез. Если у женщины было три или более беременностей, либо если первая беременность была до 17 лет, риски повышены в два раза.
- Наследственность. Если у матери или родной сестры женщины диагностирован рак шейки матки, ее риски повышены в 2–3 раза.
- Курение. Вредная привычка также повышает риски вдвое.
- Применение оральных контрацептивов в течение 5 лет и дольше. После прекращения их приема риски снижаются в течение нескольких лет.
Разновидности рака шейки матки
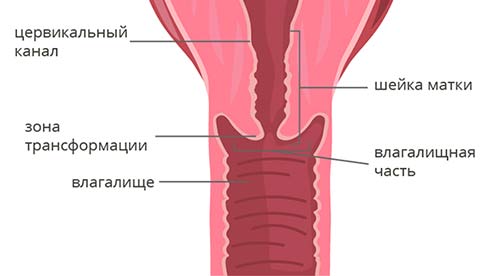
Чтобы понять классификацию рака шейки матки, в первую очередь нужно немного разобраться в ее анатомическом и гистологическом строении. Шейка матки имеет длину 2–3 см и состоит из двух частей:
- Влагалищная часть (экзоцервикс) выступает во влагалище, это то, что гинеколог видит во время осмотра на зеркалах. Слизистая оболочка эндоцервикса состоит из многослойного плоского эпителия.
- Цервикальный канал (эндоцервикс) находится внутри и соединяет влагалище с маткой. Он выстлан цилиндрическим эпителием.
Граница между влагалищной частью и цервикальным каналом называется зоной трансформации.
В 70–90% случаев злокачественные опухоли шейки матки представлены плоскоклеточным раком. Он развивается из многослойного плоского эпителия. Чаще всего злокачественное перерождение происходит в зоне трансформации. В зависимости от того, как выглядит опухолевая ткань под микроскопом, плоскоклеточный рак шейки матки делят на ороговевающий и неороговевающий:
- Ороговевающий плоскоклеточный рак шейки матки называется так потому, что клетки, из которых он состоит, склонны к ороговению. Они крупные, имеют неправильную форму, относительно низкую интенсивность деления. При микроскопическом исследовании обнаруживаются образования, которые называются кератогиалиновыми гранулами и “раковыми жемчужинами”.
- При неороговевающем плоскоклеточном раке шейки матки клетки не склонны к ороговению. Они крупные, имеют форму овала или многоугольника, размножаются более интенсивно.
В зависимости от того, насколько раковые клетки отличаются от нормальных, злокачественные опухоли шейки матки делят на высоко-, умеренно- и низкодифференцированные. Последние ведут себя наиболее агрессивно. Плоскоклеточный ороговевающий рак относят к зрелым формам, он встречается примерно в 20% случаев. Неороговевающий рак – это опухоли средней степени зрелости, они составляют 60-70%. Незрелая форма – это низкодифференцированный рак.
В остальных случаях рак шейки матки представлен аденокарциномой. Она развивается из железистых клеток, продуцирующих слизь. За последние 20–30 лет этот тип злокачественных опухолей стал более распространенным.
Намного реже встречаются аденосквамозные карциномы. Эти опухоли сочетают в себе черты плоскоклеточного рака и аденокарциномы. Чтобы определить тип злокачественной опухоли, нужно провести биопсию.
Распространение рака шейки матки в организме
По мере роста, рак шейки матки распространяется на соседние органы. В первую очередь поражаются регионарные лимфатические узлы, окружающая клетчатка (параметрий).
Часто отмечается поражение верхней трети влагалища, что неудивительно, так как оно находится в непосредственном контакте с шейкой матки. Распространение раковых клеток происходит прямым путем при прорастании опухоли во влагалище, лимфогенно (через лимфатические сосуды), путем контактной имплантации – там, где стенка влагалища соприкасается с опухолью. Также вовлекается тело матки.
Распространение опухолевых клеток в прямую кишку, мочевой пузырь и мочеточники, как правило, происходит контактным путем.
Отдаленные метастазы чаще всего встречаются в забрюшинных лимфатических узлах, легких, костях, печени. Менее чем в 1% случаев метастазирование происходит в селезенку, почки, головной мозг.
Диагностика рака шейки матки
Высокие показатели смертности от рака шейки матки связаны с поздним выявлением заболевания: в 35–40% случаев в России диагноз впервые ставится пациенткам с III–IV стадиями болезни.
Так как рак шейки матки может долго протекать бессимптомно, своевременная диагностика возможно только при регулярном прохождении специальных обследований у гинеколога.

Согласно исследованиям ученых из Кильского университета (Великобритания), возрастных ограничений для регулярного скрининга на рак шейки матки не существует. Вопреки сложившемуся мнению, у женщин сохраняется риск развития опухоли и после 65 лет, так как вирус папилломы человека, который в подавляющем большинстве случаев становится причиной онкологического заболевания, может попасть в организм еще в период сексуальной активности, долго «дремать» и в пожилом возрасте привести к развитию рака.
Анализы на вирус папилломы человека
Проведение ПЦР-анализа на наличие вируса папилломы человека может лишь выявить наличие в организме соответствующего вируса. Для определения его способности провоцировать развитие рака шейки матки (онкогенности) и степени активности вируса в организме требуются дополнительные исследования, также проводимые методом ПЦР.
Но даже выявление ВПЧ высокого онкогенного риска не превращает рак шейки матки в нечто фатальное.Во-первых, болезнь может вообще не развиться.Во-вторых, современные технологии позволяют выявлять данную форму рака на самых ранних стадиях и с успехом лечить его, не допуская превращения предраковых изменений в собственно онкологическое заболевание. Следовательно, положительные результаты анализа на ВПЧ должны рассматриваться только как основание для регулярного наблюдения у гинеколога, знакомого с эффективными алгоритмами ведения пациенток из групп риска.
Гинекологический осмотр с кольпоскопией
Иногда рак шейки матки выявляется непосредственно во время осмотра на гинекологическом кресле. Однако так определяется, как правило, запущенный онкологический процесс. И напротив, ранние стадии заболевания обычно проходят без каких-либо заметных изменений, поэтому для своевременной диагностики рака шейки матки используются дополнительные исследования. Во время кольпоскопии влагалищную часть шейки матки осматривают с помощью кольпоскопа – прибора, напоминающего бинокль с источником освещения.
Цитологический мазок (ПАП-тест, тест Папаниколау)
Классический метод цитологического исследования шейки матки, или ПАП-тест, предполагает осторожное «соскабливание» материала особым шпателем с поверхности органа и «размазывание» его по предметному стеклу. Данный метод был разработан в начале прошлого века, в 1923 году. Для своего времени ПАП-тест демонстрировал прекрасные результаты, однако годы использования выявили ряд недостатков метода. Избирательность захвата клеток и неравномерное их распределение по стеклу могут существенно исказить результаты цитологического анализа. Таким образом, чувствительность метода составляет всего 85–95%, причем на ранних стадиях заболевания, характеризующихся небольшим количеством раковых клеток, данный показатель может быть даже ниже.
Метод жидкостной цитологии
Метод жидкостной цитологии предполагает использование специальной «щеточки», позволяющей получить материал для исследования со всей поверхности шейки матки, а не с отдельных ее фрагментов, как это происходит во время ПАП-теста.
Затем материал со «щеточки» переходит в специальный раствор, проходит обработку в особом аппарате и лишь после этого равномерно наносится на предметное стекло. Все это повышает чувствительность метода практически до 100% и исключает вероятность возникновения ошибок, характерных для ПАП-теста.
Также полученный в ходе этого анализа материал может быть использован для определения активности ВПЧ, которая является важным фактором прогноза и может влиять на тактику лечения. И, наконец, раствор с находящимися в нем клетками пригоден для проведения анализа на определение особого белка (Р16ink4a), появляющегося в клетках еще до начала непосредственно онкологического процесса. Таким образом, метод жидкостной цитологии способен не только выявить рак шейки матки, но и предупредить о повышении риска его развития. После одной-единственной процедуры в распоряжении врача появляются результаты трех точных и информативных анализов, позволяющих определить тактику и стратегию ведения конкретной пациентки.
В профилактических целях (при отсутствии жалоб) данные анализы рекомендуется проводить 1 раз в год.
Прогноз при выявлении рака шейки матки
Прогноз при первичной диагностике рака шейки матки определяется степенью запущенности процесса. К сожалению, в нашей стране на протяжении последних десятилетий сохраняется очень высокая доля женщин, впервые обращающихся за медицинской помощью на поздних стадиях заболевания. При своевременно поставленном диагнозе у пациентов на 1-й стадии рака шейки матки показатель 5-летней выживаемости составляет 75-80%, для 2-й стадии — 50-55%. Напротив, при выявлении на 4-й стадии рака шейки матки большинство пациенток не доживает до пятилетнего рубежа, умирая от распространения опухоли или осложнений.
Лечение рака шейки матки
Исходя из опыта клиники, сохранить матку и возможность деторождения возможно при предраковых изменениях шейки матки. При раке шейки матки одинаково широко используют лучевую терапию и хирургическое лечение — расширенная экстирпация матки с придатками.
Лечение зависит от стадии заболевания. При ранних стадиях рака шейки матки проводится преимущественно хирургическое лечение. Во время операции производится удаление матки. Иногда операцию необходимо дополнять удалением лимфатических узлов малого таза. Вопрос об удалении яичников решается индивидуально, при ранней стадии опухоли у молодых женщин возможно оставление яичников. Не менее значимым является лучевое лечение. Лучевая терапия может как дополнять хирургическое лечение, так и являться самостоятельным методом. При ранних стадиях рака шейки матки результаты хирургического и лучевого лечения практически одинаковы. В лечении рака шейки матки может применяться химиотерапия, но к сожалению, возможности химиотерапии при этом заболевании значительно ограничены.
При 0 стадии раковые клетки не распространяются за пределы поверхностного слоя шейки матки. Иногда эту стадию даже рассматривают как предраковое состояние. Такая опухоль может быть удалена разными способами, но при органосохраняющих вмешательствах в дальнейшем сохраняется риск рецидива, поэтому после операции показаны регулярные сдачи цитологических мазков.
Методы лечения плоскоклеточного рака шейки матки, стадия 0:
- Криохирургия – уничтожение опухоли с помощью низкой температуры.
- Лазерная хирургия.
- Конизация шейки матки – иссечение участка в виде конуса.
- Петлевая электроконизация шейки матки.
- Гистерэктомия. К ней прибегают в том числе при рецидиве злокачественной опухоли после вышеперечисленных вмешательств.
Методы лечения аденокарциномы шейки матки, стадия 0:
- Гистерэктомия.
- В некоторых случаях, если женщина планирует иметь детей, может быть выполнена конизация. При этом важным условием является негативный край резекции по данным биопсии. Впоследствии женщина должна наблюдаться у гинеколога, после родов выполняют гистерэктомию.
Выбор метода лечения всегда осуществляется индивидуально лечащим врачом.
При 1а стадии — микроинвазивный рак шейки матки — выполняют экстирпацию матки с придатками. В случаях, когда опухоль прорастает в кровеносные и лимфатические сосуды, также показано удаление тазовых лимфатических узлов. Если женщина планирует иметь детей, возможны органосохраняющие операции. При стадии Iб — рак ограничен шейкой матки — проводят дистанционное или внутриполостное облучение (брахитерапию) с последующей расширенной экстирпацией матки с придатками. В ряде случаев первоначально проводят операцию, а затем дистанционную гамма-радиотерапию.
При 2-й стадии рака шейки матки — вовлечение верхней части влагалища, возможен переход на тело матки и инфильтрация параметрия без перехода на стенки таза — основным методом лечения является лучевая терапия. Также может быть назначена химиотерапия, обычно препаратом цисплатином или его сочетанием с фторурацилом. В этом случае хирургическое лечение проводится редко.
При 3-й стадии рака шейки матки — переход на нижнюю часть влагалища, инфильтрация параметрия с переходом на кости таза — показана лучевая терапия.
При 4-й стадии (переход рака на мочевой пузырь, прямую кишку или отдаленное метастазирование) применяют лишь паллиативное облучение. У пациентов на поздних стадиях рака шейки матки с метастазами лечение носит паллиативный характер, возможно применение химиотерапевтического лечения. В большинстве случаев схема химиотерапии предусматривает применение одного из препаратов платины (карбоплатин или цисплатин) в сочетании с гемцитабином (Гемзар), паклитакселом (Таксол) или топотеканом.
Профилактика
Один из главных факторов риска рака шейки матки — вирус папилломы человека. Поэтому меры профилактики в первую очередь должны быть направлены на предотвращение заражения:
- Беспорядочные половые связи нежелательны, особенно с мужчинами, у которых было много партнерш. Это не защищает от заражения на 100%, но все же помогает сильно снизить риски.
- Презервативы помогут защититься не только от ВПЧ, но и от ВИЧ-инфекции. Стопроцентную защиту они тоже не обеспечивают, потому что не могут полностью исключить контакт с инфицированной кожей.
- Вакцины против ВПЧ — хорошее средство профилактики, но они работают лишь в случае, если женщина пока еще не инфицирована. Если вирус уже проник в организм, вакцина не поможет. Девочек начинают прививать с 9–12 лет.
Второй фактор риска, который связан с образом жизни, и на который можно повлиять — курение. Если вы страдаете этой вредной привычкой, от нее лучше отказаться.
Огромное значение имеет скрининг — он помогает вовремя выявить предраковые изменения и рак шейки матки на ранних стадиях. Нужно регулярно являться на осмотры к гинекологу, проходить PAP-тест и сдавать анализы на ВПЧ.
Основным прогностическим фактором выживаемости пациенток при раке шейки является степень распространенности процесса. Поэтому самым эффективным средством против развития рака являются регулярные профилактические осмотры у специалистов.
Прогноз при плоскоклеточном раке шейки матки
Ориентировочный прогноз определяют на основании статистики. Среди женщин, у которых был диагностирован рак шейки матки, подсчитывают процент выживших в течение определенного времени, как правило, пяти лет. Этот показатель называют пятилетней выживаемостью. Он зависит от того, на какой стадии было выявлено онкологическое заболевание. Чем раньше диагностирован рак и начато лечение — тем лучше прогноз:
- При локализованных опухолях (рак не распространяется за пределы шейки матки, соответствует I стадии) пятилетняя выживаемость составляет 92%.
- При опухолях, которые распространились на близлежащие структуры (стадии II, III и IVA) — 56%.
- При метастатическом раке (стадия IVB) — 17%.
- Средняя пятилетняя выживаемость при всех стадиях рака шейки матки — 66%.
Несмотря на низкие показатели пятилетней выживаемости, рак с метастазами — это не повод опускать руки. Существуют методы лечения, которые помогают затормозить прогрессирование заболевания, продлить жизнь, справиться с мучительными симптомами. Врачи в Европейской клинике знают, как помочь.
Цены на лечение рака шейки матки
- Консультация онколога — 5100 руб.
- Консультация химиотерапевта — 6900 руб.
- Конизация шейки матки — 26 100 руб.
- Влагалищная экстирпация матки — 154 600 руб.
- Проведение иммунотерапии (без стоимости лекарственных препаратов) — 15 000 руб.
Источник
В борьбе с онкологическими заболеваниями наиболее эффективной методикой является хирургическое иссечение очага. На ранних стадиях опухолевого процесса операция при раке проводится с сохранением репродуктивных органов и после выздоровления женщина способна жить полноценной жизнью и даже иметь детей. Радикальные методики требуют удаления не только органа с прогрессирующей опухолью, но и ближайших лимфоузлов. В каких случаях показана операция, какие существуют противопоказания для ее проведения? Как правильно подготовиться к вмешательству, сколько времени требуется на операцию и как протекает процесс восстановления и реабилитации? Ответы на эти и другие вопросы представлены читателю.
Показания к хирургическому удалению новообразования
Показания для оперативного удаления опухоли с локализацией в шейке матки определяются в индивидуальном порядке. На подготовительном этапе пациент проходит комплексное обследование для уточнения характера новообразования. Перечень основных показаний к проведению хирургического вмешательства включает:
- Развитие онкологического процесса. Вмешательство в этом случае проводится с целью сохранения здоровья и спасения жизни пациентки.
- Гипертрофия шейки матки. Разрастание клеточных тканей часто провоцирует воспалительные процессы, способствует образованию миомы матки или смещению органа ниже анатомического предела.
- Выявление злокачественных новообразований на ранних стадиях. В этом случае своевременное хирургическое вмешательство позволяет сохранить все детородные органы женщины за счет применения щадящих поверхностных методик.
- Тяжелые формы воспалительного процесса, протекающие на слизистых оболочках шейки матки.
- Операция может проводиться при частых рецидивах эндоцервицита, возникающих после абортов или вследствие родовых осложнений. Вмешательство показано ввиду того, что эндоцервицит может стать причиной развития злокачественной опухоли.
- Лейкоплакия и эритроплакия. Тяжелые формы этих заболеваний в 30% случаях перерождаются в рак.
- Рубцовые деформации. Такие патологии могут быть врожденными и приобретенными. Результатам их планомерного развития является онкология.
Хирургическое вмешательство может быть радикальным и щадящим. Тип операции определяется в зависимости от степени поражения и формы развития новообразования. Во многих случаях операция рекомендуется пациентке, если другие терапевтические методики не эффективны.
К нерадикальным воздействиям относят вмешательство, при котором орган сохраняется, но производится удаление его части, вместе с новообразованием. Рекомендовано на первой и второй стадии процесса, когда нет вторичных очагов метастаз. Паллиативные тактики лечения принимаются в случае выявления злокачественных новообразований, представляющих угрозу жизни пациента. Радикальные практики применяются на 3 и 4 стадии развития онкологии.
Виды операций при РШМ
Радикальные вмешательства часто помогают спасти жизнь пациентки. Методика проведения операции определяется в индивидуальном порядке и обсуждается с пациентом. В отдельных случаях женщины отказываются от проведения операции, требующей удаления органа. В этом и заключается ошибка и трагизм ситуации. Женщина сама отбирает у себя право на жизнь. В современных клиниках используются следующие методы хирургической терапии:
- Конизация. Такой метод состоит в иссечении шейки матки и цервикального канала. Удалённые ткани отправляют на гистологию для определения типа опухоли.
- Общая гистерэктомия. Подобный метод заключается в радикальном удалении матки с истечением тканей. Доступ для вмешательства обеспечивается за счет разреза на передней брюшной стенке. В современных клиниках чаще используется лапароскопическая операция. В таких случаях через точечные разрезы на брюшине в брюшную полость вводится микроскопический инструмент.
- Гистерэктомия. Манипуляция подразумевает удаление матки и шейки матки. Часто происходит захват наружных половых органов и связок. В отдельных случаях истечению подлежат региональные лимфатические узлы, трубы и яичники.
- Радикальная гистерэктомия. Подобный вариант направлен на тотальное удаление матки и шейки, верхней области наружных половых органов и ближайших тканей. Истечению подлежат лимфатические узлы, располагающиеся в малом тазу.
- Двустороннее удаление маточных придатков. В ходе оперативного вмешательства хирург истекает яичники и фаллопиевы трубы.
- Тазовая экзентерация. Кардинальное лечение, заключающиеся в удалении отдела мочевого пузыря, матки, шейки матки, придатков, толстого кишечника и региональных лимфатических узлов.
- Криохирургия. В ходе операции врач проделывает заморозку тканей при помощи жидкого азота для последующего их удаления. Местное воздействие действующего вещества провоцирует гибель и отторжение онкоклеток.
- Лазеротерапия. Хирургическая операция, в ходе которой пораженные раком ткани иссекаются при помощи луча лазера. Этот способ обеспечивает рассечение тканей матки.
- Электрохирургическое вмешательство. Цель методики заключается в удалении мутировавших клеток при помощи воздействия электрическим током невысокой силы. В ходе операции приборы точечно действуют на маточные ткани и подобно скальпелю разделяют раковые и нормальные клетки.
Внимание! Оптимальный метод хирургической терапии всегда определяется в индивидуальном порядке. Схема воздействия устанавливается после получения результатов диагностики.
Особенности операции на начальной стадии
Решение о проведении конизации онкогинеколог принимает при получении сомнительных результатов цитологического мазка или при определении нулевой стадии формирования опухоли. Подобная процедура заключается в удалении злокачественного очага. Удаленный участок шейки и цервикального канала напоминает конус. На основании этого было получено название методики. Биоматериал, полученный в ходе операции, отправляют в лабораторию и исследуют на наличие онкологических клеток.
При подтверждении диагноза рак оценивают глубину прорастания тканей. Часто конизация используется не только в качестве лечебной процедуры, но и как диагностическая методика. Последнее время наибольшей популярностью пользуется метод петлевой электроконизации. Вместо скальпеля врач использует широкую металлическую петлю. С ее помощью обеспечивается пропуск электрического тока. В результате контакта с разогретой петлей проявляется режущее действие. Подобное условие позволяет быстро безопасно и эффективно удалить область поражения.
Малоинвазивные методы лечения РШМ
Малоинвазивные методики оперативного вмешательства используются на ранних стадиях развития онкологических заболеваний, а также при предраковых состояниях. Они заключаются в местном использовании различных физических свойств, способных разрушить активность атипичных клеток. Наиболее успешной признана методика лечение жидким азотом. Подобное средство замораживает и разрушает ограниченный участок тканей в области малигнизации.
После полного удаления ракового очага потребность в проведении оперативного вмешательства не проявляется. Длительность реабилитационного периода минимальна. Кроме этого метода на ранних этапах прогресса новообразования используются методики лазерной хирургии. Принцип метода заключается в воздействии медицинского лазера. Он обеспечивает уничтожение пораженных тканей. Подобные свойства позволяют снизить риск развития онкогинекологических патологий, но при этом сохранить репродуктивную способность женщины.
Интересно заметить! Криодеструкция и лазерная хирургия не влияет на способность женщины к вынашиванию плода. Риск развития цервикальной недостаточности после таких операций не возрастает.
Прогрессирующие формы рака
Если онкологическое новообразование прогрессирует, прогноз для пациентки менее благоприятен. Ситуация усугубляется при перемещении клеток в соседние ткани и органы. Часто возникает поражение тазовых лимфоузлов. Такое условие ставит онкогинеколога в тупик и заставляет прибегать к использованию радикальных мер. Принимается комплексная тактика терапии, при которой обеспечивается иссечение первичного и вторичного очага. Для достижения высоких результатов требуется совокупное использование оперативных методик, а также лучевой и химиотерапии.
Оперативные вмешательства при метастазировании используются следующие:
- Удаление матки. При обеспечении вагинального доступа без выполнения разрезов в брюшине. В ходе операции обеспечивается удаление основного детородного органа.
- В отдельных случаях прибегают к использованию радикальной гистерэктомии. В ходе вмешательства удаляется не только матка и шейка, иссекаются придатки и ближайшие лимфоузлы.
- При модифицированной гистерэктомии нетронутыми остаются лимфоузлы или придатки на усмотрение врача, в зависимости от результатов МРТ.
Медицина в области онкогинекологии планомерно прогрессирует. Сейчас оперативное вмешательство обеспечивает восстановление женщины при раке третьей степени. Рассчитывать на полноценную жизнь после подобной операции можно только после достижения устойчивой ремиссии и снижения вероятности рецидива. Жить половой жизнью женщина сможет после проведения пластики, но репродуктивная способность чаще всего утрачивается вследствие долгих курсов химиотерапии и лучевого воздействия.
Противопоказания к операции
Хирургическая операция может быть проведена не всегда. Перечень противопоказаний включает:
- инфекционные поражения брюшной полости;
- заражение крови;
- сердечная недостаточность, протекающая в острой форме;
- серьезные заболевания кровеносной системы;
- тяжелые патологии свертываемости крови.
В некоторых случаях проведение оперативного вмешательства не рекомендуется пациентам при непереносимости общего наркоза, а также людям преклонного возраста. Операцию не проводят при обширном прорастании опухоли в сосуды, соединяемые другие органы с маткой.
Предварительное обследование
Перед операцией женщина должна прийти полноценное обследование, включающее:
- гинекологический осмотр с кольпоскопией;
- исследование мазков на микрофлору;
- общий и биохимический анализ крови;
- определение онкомаркеров;
- УЗИ органов малого таза, КТ или МРТ для определения локализации новообразования;
- биопсия.
Ход операции и ее продолжительность
Полостная операция осуществляется посредством большого разреза в брюшной полости. Открытая гистерэктомия или метод Вертгейма отличается достаточной продолжительностью. Манипуляция занимает от 40 минут до 2 часов. На это время должна быть рассчитана анестезия.
Менее травматичной считается лапароскопическая операция. Для этого перед началом вмешательства брюшную полость заполняют специальным газом (для подтягивания стенки живота и открытия доступа к матке). Далее, посредством небольших проколов вводят специальные трубки, которые создают сообщение необходимое для ведения инструментов и камеры. Длительность такой операции составляет около 1,5-2 часов.
Интересно знать! В ведущих клиниках мира для проведения операции используют специального робота.
Операцию по лапароскопической методике считают наиболее щадящей и максимально эффективной. Такая методика позволяет обеспечить высокую точность удаления пораженных тканей. Инструменты выводятся через минимальные разрезы, что позволяет сохранить половую функцию и избежать массивных кровопотерь.
Прогноз после проведения операции довольно утешительный. Метод лечения используется в комбинации с другими способами, что позволяет получить высокие шансы на выживаемость. Для снижения риска рецидива после операции по поводу рака шейки матки, специалисты рекомендуют пациентам пройти курс химиотерапии.
Выживаемость при первой стадии достигает 90%. Такое условие соблюдается, если отсутствует поражение лимфатической системы. При поражении лимфоузлов прогноз снижается до 50% выживаемости в течение 5 лет после вмешательства.
Несмотря на прогресс современной медицины, основой лечения онкологии до сих пор является хирургическая операция. Сделать ее можно несколькими способами, а самый оптимальный, определяет врач. Многие женщины довольно болезненно реагируют на проблему удаления всей матки или связующих органов. Часто именно этот метод дает наиболее выгодный прогноз на выздоровление. Если операция проведена в первый год после прогресса новообразования, женщина может прожить полноценную жизнь.
Наиболее опасным и радикальным считается вмешательство по методу Вертгейма. В ходе манипуляции удаляется матка, придатки, региональные лимфоузлы, верхняя часть влагалища. В зависимости от типа доступа к очагу, удаление проводится при помощи полосного, влагалищного или лапароскопического метода. Все манипуляции проводятся под местным обезболивающим или со спинальной анестезией.
Врач анестезиолог должен учитывать все особенности введения наркоза онкологическому пациенту. Нужно помнить о том, что оставлять больного без присмотра после введения препарата нельзя, есть риск проявления негативной реакции.
Послеоперационный период
Продолжительность и сложность восстановительного периода определяется в зависимости от методики, используемой для вмешательства. Например, при использовании радиоволновой, ультразвуковой терапии или криодеструкции кровотечения и отечность отсутствуют. Болевые ощущения проявляются довольно слабо, потому даже не всегда требуется использование обезболивающих препаратов.
Если операция сопряжена с массивными повреждениями и обширным охватом, послеоперационный период довольно длительный. Сразу после проведения вмешательства женщина остается в онкоцентре, под постоянным контролем медперсонала. При появлении сильных острых болей рекомендовано использование обезболивающих средств. Стационарная поддержка необходима в течение 7-10 дней после вмешательства, в зависимости от самочувствия пациентки.
В течение полутора месяцев после вмешательства (даже при нулевой стадии онкологического процесса) женщине запрещено заниматься спортом и вести активную половую жизнь. Подобные движения могут стать причиной стремительного расхождения шовного материала. После завершения срока восстановления в течение 6 месяцев следует избегать беременности и регулярно проходить обследование у гинеколога, чтобы избежать рецидива.
В первый год обследования должны быть ежемесячными, затем наблюдение необходимо раз в 3 месяца. Появление каких-либо беспокоящих симптомов, нарушений цикла и других расстройств после операции по поводу РШМ, должно стать поводом для обращения к гинекологу.
Основы реабилитации
Чтобы процесс реабилитации прошёл успешно, пациентка должна соблюдать простые правила. В течение первых трех недель после процедуры организм не должен испытывать серьезные нагрузки. Их нужно давать постепенно, нельзя сразу же возвращаться к активному образу жизни. Заниматься сексом с половым партнером можно начинать не ранее, чем на 3 месяце. Физические нагрузки следует увеличивать планомерно, только с разрешения гинеколога.
В течение первых трех месяцев восстановления запрещено использовать тампоны в период менструации, лучше отдать предпочтение прокладкам. Запрещается принимать сидячую ванну. В течение первых 2 месяцев, пациентам рекомендован гигиенический душ. После операции необходимо контролировать характер выделений. Если изменилась их консистенция, цвет или обильность следует немедленно обратиться к доктору.
Если проведено тотальное удаление матки, женщине рекомендован прием комбинированных контрацептивов для восстановления гормонального фона. Отказываться от подобного лечения нельзя. В период заживления в течение первых трех месяцев, женщина должна еженедельно сдавать анализ крови и мочи. Это нужно для контроля динамики процесса реабилитации. После полного восстановления женщине показана процедура магнитно-резонансной томографии или УЗИ органов малого таза.
Внимание! В течение первых трех лет после проведения вмешательства, женщина должна посещать гинеколога минимум один раз в 3 месяца. Соблюдение такого простого условия позволит избежать рецидива.
Возможные осложнения
Специалисты определяют максимально эффективный и органосохраняющий метод в каждом конкретном случае. При образовании вторичных очагов требуется не только удаление матки и шейки ма?
