Противопоказания при заболевании кератоконус глаз
Кератоконус – это болезнь, при которой роговица истончается, глазное яблоко теряет свою форму. Это способствует развитию различных нарушений зрения. Патология известна еще с 18 века. Современные методы коррекции способны затормозить прогрессирование болезни и сохранить ясное видение.
Причины кератоконуса роговицы
Причины возникновения кератоконуса достоверно не известны. Недуг обычно появляется в подростковом или молодом возрасте. Его развитие длится годами, хотя вероятно стремительное ухудшение состояния. К провокаторам болезни врачи относят следующие факторы:
- наследственная предрасположенность;
- избыточное воздействие ультрафиолетового излучения;
- стрессы;
- инфекции вирусной этиологии (особенно гепатит В);
- нарушение функционирования желез внутренней секреции;
- травмы роговицы;
- неправильно подобранные контактные линзы.
Примерно в 1/3 случаев заболевание кератоконус возникает на фоне аллергических реакций. Постоянный зуд в глазах заставляет человека тереть их, что располагает к нарушению состояния роговицы. Ее истончение приводит к появлению выпячивания – глазное яблоко приобретает форму конуса. Существует также версия о психосоматической природе кератоконуса и других глазных болезней.
Признаки заболевания
Истончение роговицы обычно начинается с одного глаза, затем процесс распространяется и на второй. Заподозрить данную патологию можно по таким симптомам:
- ухудшается ночное зрение;
- развивается монокулярная полиопия – видение нескольких предметов вместо одного;
- глаза не переносят яркого света;
- вероятное появление зуда или жжения;
- размытость видимого изображения
Истончение роговицы глаза постепенно приводит к развитию миопии или астигматизма. Ухудшение зрения прогрессирует и требует постоянной смены линз или очков.
Стадии развития кератоконуса, его виды
В зависимости от стадии патологических изменений в глазу, различают такие степени кератоконуса:
- Кератоконус 1 степени – кривизна роговицы составляет более 7,2 мм. Острота зрения колеблется от 0,1 до 0,5, ее можно откорректировать цилиндрическими стеклами.
- Кератоконус 2 степени – кривизна роговицы составляет от 7,19 до 7,1 мм. Острота зрения – 0,1-0,4. Вероятно наличие небольшой эктазии и истончения роговицы. Проводится коррекция с помощью цилиндрических стекол.
- Кератоконус 3 степени – кривизна роговицы составляет 7,09-7 мм. Зрение падает до 0,02-0,12. Выпячивание роговицы становится заметным, наблюдается помутнение в боуменовой мембране. Коррекция проводится с помощью жестких линз.
- Кератоконус 4 степени – кривизна роговицы не превышает 6,9 мм. Острота зрения составляет 0,01-0,02, коррекции не подлежит. Наблюдается поражение десцементовой мембраны, помутнение роговичной стромы.
Также различают такие виды заболевания:
- Острый кератоконус – повреждается десцементовая мембрана. Внутриглазная жидкость проникает в роговицу, вызывая помутнения и отечность стромы. Другое название – водянка роговицы.
- Задний – возникает из-за недоразвития мезодермы. Истончение формируется центрально, роговица практически плоская, отличается оптической слабостью.
- Передний – иначе называют истинным кератоконусом. Он протекает хронически, основные патологические изменения происходят в боуменовой мембране.
При подозрении на кератоконус нужно срочно обратиться к специалисту для установления диагноза. Офтальмолог подберет необходимый метод коррекции зрения и сохранит здоровье глаз.
Диагностика
Заподозрить кератоконус у пациента можно, столкнувшись с трудностями в подборе очков и линз. Современные методы диагностики позволяют обнаружить истончение роговицы еще на начальных этапах. В распоряжении врачей такие способы обследования:
- Осмотр с помощью щелевой лампы – позволяет обнаружить характерное «кольцо Флейшнера».
- Скиаскопия – суть метода заключается в направлении луча света на радужную оболочку глаза. Во время движения луча отслеживается его отражение. Кератоконус характеризуется появлением «эффекта ножниц» – две полосы отраженного луча света движутся, как лезвия ножниц.
- Исследование с помощью оптического топографа. Составляется топографическая карта задней и передней стенок роговицы. Способ позволяет выявить заболевание на ранних стадиях и отследить ее в динамике, периодически повторяя обследование.
Также для диагностики используют кератометр и ретиноскоп для выявления аномалий роговицы. Применение ультразвука и пахиметрии помогают установить степень истончения роговичного слоя.
Методы лечения
Лечение подбирается в зависимости от стадии кератоконуса. Для стимуляции обменных процессов в роговице показаны глазные капли Тауфон, Квинакс, Эмоксипин. Консервативные методы терапии применимы на ранней стадии болезни.
Коррекция патологии с помощью очков и линз
Очки и линзы при кератоконусе не способны повлиять на развитие болезни. Их используют для того, чтобы больной мог лучше видеть. При астигматизме на фоне кератоконуса прописывают цилиндрические очки. Вариантов линз может быть несколько:
- Жесткие газопроницаемые контактные линзы (ЖГП) – наиболее эффективны при астигматизме и миопии, вызванной кератоконусом. Линза сглаживает выпуклость глаза, восстанавливая его нормальную форму. Они просты в уходе, есть возможность изготовления под конкретную степень искривления роговицы. Из недостатков отмечается дискомфорт при носке. По отзывам, справляться с этой проблемой при кератоконусе пациентам помогает глазной гель Корнерегель. Он устраняет синдром сухого глаза, снимает раздражение, которое вызывают жесткие линзы.
- Мягкие контактные линзы – подходят для коррекции в самой ранней стадии кератоконуса, поскольку исправить форму роговицы они не в состоянии. Применяют при непереносимости больным жестких линз.
- Пиггибэк (комбинация мягкой и жесткой линз). Вначале на глаз накладывают мягкую линзу, а поверх нее – жесткую газопроницаемую. Это позволяет достичь максимального комфорта для пациента и коррекции кривизны роговицы.
- Гибридные – центральная часть таких линз жесткая, а по краям они мягкие. Тот же пиггибэк, только собранный в одной линзе.
- Склеральные – имеют больший диаметр, чем обычные линзы. Благодаря этому нагрузка с роговицы переносится на склеру, уменьшая риск травматизации кератоконуса.
Применение оптики может только немного улучшить качество жизни пациента. Целесообразно применять их при медленном течении заболевания. Прогрессирующий кератоконус исправляют только хирургическим путем.
Хирургическое вмешательство
При диагнозе кератоконус возможно несколько вариантов хирургической коррекции. Необходимую операцию подбирают индивидуально. В зависимости от стадии болезни и прочих факторов пациенту предлагают такие методы:
- Трансплантация роговицы (кератопластика). Вместо истонченных сегментов пациенту пересаживают здоровые донорские. После операции кератоконуса на протяжении первого месяца следует спать на спине. В течении одного-двух лет, пока приживается роговица, нельзя заниматься тяжелым физическим трудом, бегать, прыгать. Глаза нужно защищать от ветра, холодного воздуха, солнечного света. Нельзя их сильно тереть. Рекомендуются обследования у офтальмолога каждые два месяца. При благополучном исходе пересаженная ткань приживается и у больного восстанавливается зрение.
- Интрастромальные роговичные кольца (кераринг). Цель операции заключается в накладывании на глазное яблоко специального кольца, которое уплощает выпячивание. Кераринг с успехом заменяет имплантацию роговичных сегментов при кератоконусе. В случае развития послеоперационных осложнений, кольцо без проблем извлекают, и глаз приобретает первоначальный вид.
- Кросслинкинг – процедура, позволяющая восстановить жесткость роговицы и остановить болезнь. Операция проводится под местной анестезией, занимает немного времени. Кросслинкинг роговичного коллагена при кератоконусе проводят таким образом: закапывают строму рибофлавином; облучают ультрафиолетовыми лучами.
- Радиальная кератотомия – на роговице выполняют несколько микроразрезов, которые усиливают или сглаживают нерегулярность ее формы. Операция непопулярная ввиду высокого риска осложнений и отсутствия гарантированного результата.
Если болезнь стремительно развивается и врач назначил операцию, не стоит ее откладывать. Данная патология может привести к разрыву роговицы и слепоте.
Как лечить заболевание в домашних условиях
Лечение кератоконуса в домашних условиях народными средствами играет вспомогательную роль. Используют такие способы для облегчения зуда, снятия общего воспаления и стимуляции обменных процессов в роговице:
- примочки из отваров шалфея, ромашки, календулы;
- разведенный с водой сок алоэ в качестве глазных капель;
- растворы меда или прополиса для закапывания.
Средства применяются с разрешения врача и при отсутствии аллергической реакции на компоненты. Рекомендуется обогатить рацион черникой, морковью, болгарским перцем, медом.
Упражнения для глаз
Также полезно выполнение специальных упражнений для глаз – при кератоконусе они помогут предотвратить ухудшение зрения. Выполняют следующий комплекс:
- Поморгать минуту.
- Встать перед зеркалом. Посмотреть на отражение левого глаза и моргнуть. Повторить то же самое для правого глаза.
- Зафиксировать отражение глаз в зеркале, затем производить движения головой: вращение, повороты вверх-вниз и вправо-влево.
- Делать махи руками и следить за их тенью.
- Сконцентрировать взгляд на переносице, развести глаза и расслабиться.
- Медленно поворачивать голову по сторонам, не двигая глазами.
- Зажмуриться на 4 секунды, затем распахнуть глаза. Выполнить 7 раз.
- Прижать пальцами брови и не спеша опускать веки от 8 до 10 раз.
- Вытянуть указательный палец правой руки на 30 см перед собой. Посмотреть обоими глазами на кончик пальца 4 секунды, затем на такое же время накрыть ладонью левый глаз, снова открыть его. Повторить то же для правого глаза. Сделать 5 раз.
- Вытянуть руки перед собой, сжать кулаки, выставить и прижать друг к другу указательные пальцы. Правый глаз следит за правым пальцем, левый – за левым. Медленно развести руки в стороны, пока пальцы не исчезнут с поля зрения. Затем свести их обратно вместе. Аналогично повторить, разводя руки вверх-вниз.
Гимнастику выполняют 1-2 раза в день. Она должна длиться не менее 5 и не более 10 минут.
Кератоконус можно вылечить без операции только на самой ранней стадии. Нужно закапывать назначенные врачом укрепляющие препараты, делать гимнастику для зрения. Нельзя тереть глаза. Следует оберегать их от травм, умываться и снимать макияж с осторожностью. Вовремя начатое лечение сохранит зрение и убережет от тяжелых последствий заболевания.
Видео
Вы используете контактные линзы дольше положенного срока ношения?
Автор статьи: Магер Ирина Юрьевна, специалист для сайта glazalik.ru
Делитесь Вашим опытом и мнением в комментариях.
Источник
Кератоконус – это болезненное отклонение глаз с изменением структуры роговицы, которая истончается и искривляется от воздействия внутриглазного давления. Деформация изменяет форму роговицы на конусную. Преломление лучей, проходящих сквозь конусную роговицу, становится неправильным, искажая изображения и нарушая остроту зрения. Заболевание получило название кератоконус, что в переводе с греческого означает «Конусная роговица».
Кератоконус чаще всего диагностируется у подростков в период полового созревания. Совсем редко кератоконус возникает у детей и людей, старше тридцати лет. Заболевание фиксируется у 3–4 человек на 100 жителей. Не позднее чем через 20 лет после своего проявления болезнь прекращает развиваться. Однако, при очень запущенных случаях возможен разрыв роговицы и даже потеря зрения.
В международной классификации болезней МКБ–10 кератоконус имеет код H18.6.
Классификация
Кератоконус может быть односторонним, когда поражается лишь один глаз, и двусторонним. Статистика свидетельствует о том, что около 95% всех случаев болезни она приходится сразу на оба глаза.
По причине появления:
- Первичный, вызванный генетическими факторами;
- Вторичный, возникающий вследствие неблагоприятных воздействий внешней среды, хирургических операций на органах зрения, последствий травм.
По форме протекания заболевания:
- Острая;
- Хроническая;
- С переменным течением.
Отклонение зрения от нормы при кератоконусе делится на 3 стадии:
- Слабая, с величиной до 40 диоптрий. В этот период в роговице глаза происходят небольшие морфологические изменения, проявляются признаки астигматизма;
- Средняя степень, не более 55 диоптрий. Образуются трещины десцеметовой оболочки роговицы, пропускающие влагу из передней камеры. Вершина конуса приобретает мутные очертания, а больной практически перестает видеть в темноте;
- Тяжелая, с величиной диоптрий более 55. Визуально неестественная форма роговицы уже заметна, она может полностью помутнеть. Зрение резко ухудшается, человек плохо видит даже днем. При высокой вероятности разрыва роговицы требуется срочная хирургическая операция.
Уровень дистрофии роговицы может быть:
- Умеренный, при ее толщине близкой к 0,5 мм;
- Средний, с величиной 0,4–0,5 мм;
- Сверхдопустимый или близкий к разрыву, с толщиной менее 0,4 мм.
По степени деформации роговицы выделяют следующие формы:
- Точечный купол. Патология имеет диаметр около 5 мм и расположена в центре роговицы;
- Овальная форма купола. Роговица выпячена до 6 мм, ее деформация локализована ниже центра и провисает;
- Шарообразная деформация. Конус более 6 мм, заболевание охватывает до 70% роговой оболочки.
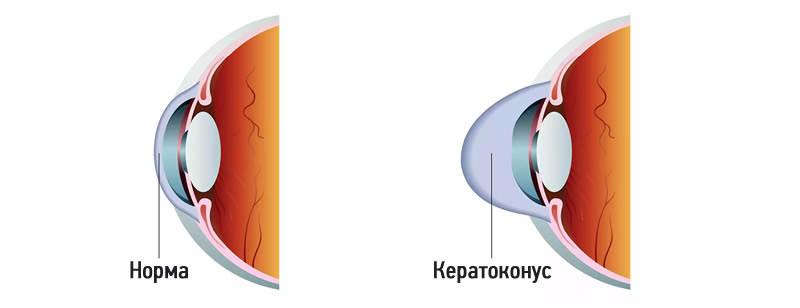
Причины кератоконуса
Как ни странно, медики до настоящего времени так и не пришли к единому мнению о том, какие же причины вызывают возникновение кератоконуса. Среди наиболее часто встречающихся теорий возникновения можно выделить:
- Наследственная или генетическая предрасположенность;
- Негативные последствия после лазерной коррекции зрения;
- Неблагоприятная экология, влияние ультрафиолетового излучения;
- Следствие неправильной подборки контактных линз, которые наносят травму роговице;
- Травма глаза в результате механического воздействия и даже привычка тереть глаза;
- Нарушения в работе эндокринной системы, дисфункции гормонального фона, сбои в процессе обмена веществ.
Еще по одной из теорий считается, что причиной кератоконуса являются следствия перенесенных ранее инфекционных заболеваний, так как в большинстве случаев он образуется у детей со слабым иммунитетом. Некоторые исследователи связывают возникновение кератоконуса с психическими травмами, стрессами и нервными переживаниями.
Симптомы кератоконуса
Первоначально симптомы кератоконуса схожи с другими глазными заболеваниями. Человек жалуется на сильную утомляемость глаз, раздвоение изображений во время рассматривания светлых предметов на темном фоне, появление мушек перед глазами, присутствие дискомфорта. Если процесс развития патологии начинает быстро прогрессировать, острота зрения будет снижаться, как это происходит при близорукости или астигматизме. На первых стадиях ношение очков или контактных линз помогает преодолеть нарушения зрения, в дальнейшем оптическая коррекция теряет свою эффективность.
Зрение при кератоконусе снижается постепенно. В связи с увеличением числа диоптрий больному приходится часто менять очки. Однако, это далеко не всегда может гарантировать положительный результат. Патология может иногда так быстро прогрессировать, что смена очков не успевает подстроить зрение. Контактные линзы также не могут принести пользу вследствие ненормальной выпуклости роговицы. В этом случае пациенту следует приступать уже к серьезному лечению органов зрения.
Обычно стадии развития кератоконуса продолжаются в течение 10–15 лет, иногда это затягивается на более длительный период ремиссии. Только в 5% случаев болезнь резко переходит в острую форму, при которой наступает разрыв десцеметовой оболочки с вытеканием внутриглазной жидкости.
Диагностика кератоконуса
Началом выявления кератоконуса глаза является момент обращения больного к офтальмологу с жалобой на ухудшение зрения. Врач после собеседования проводит измерения остроты органа зрения и рефракции глаз. Если наличие близорукости или дальнозоркости не подтвердится, обследование пациента будет продолжено. Существуют следующие методы диагностики:
- Скиаскопия. При помощи специального прибора (скиаскопа) определяется специфическое для кератоконуса встречное движение теней, называемое «эффектом ножниц»;
- Кератометрия – наиболее распространенный метод диагностики, при котором определяется кривизна роговицы;
- Рефрактометрия. С помощью методики обнаруживается неправильный астигматизм и близорукость, возникшие вследствие деформаций роговицы;
- Компьютерная томография глаза или его УЗИ. Данные исследования выявляют изменения в тканях роговицы, в том числе рубцы на ее поверхности.
На поздних стадиях болезни ее диагностика не представляет большого труда, так как патология роговицы сразу видна без специальных приборов. Потребуются лишь обследования для определения степени поражения глазной ткани. При подтверждении диагноза некоторые дополнительные обследования потребуются и у смежных специалистов.
Лечение кератоконуса
Лечение кератоконуса глаза лекарственными средствами к сожалению, пока не возможно. Тауфон и другие аналогичные препараты предназначены для питания глазной ткани и снятия жжения и сухости в зрительных органах. Поэтому такие медикаменты могут лишь входить в состав комплексной терапии при выборе определенного способа лечения.
При начальных стадиях кератоконуса применяются консервативные методы лечения. Более тяжелые формы кератоконуса требуют оперативного вмешательства. Также имеют применение средства народной медицины.
Коррекция зрения с помощью очков назначается в первую очередь. Пока их применение приносит терапевтический эффект, использование контактных линз не допускается. Причина вполне понятна: линзы способны нанести микротравмы поверхности глаза.
Только когда ситуация с конусностью роговицы изменит преломление изображения, подбор очков прекращается. На смену этому оптическому прибору приходят линзы, подбор которых происходит индивидуально, с учетом стадии заболевания и возможностей организма:
- Мягкие линзы не наносят царапин роговице, но их применение может корректировать зрение лишь при небольшом ее выпячивании. Практика показывает, что такие линзы не очень подходят при кератоконусе: принимая форму роговицы, они не создают слезной пленки, отчего преломляющая способность глаза не улучшается;
- Жесткие линзы изготавливаются персонально, поэтому оказывают большой лечебный эффект. Сохраняя свою форму, они способны устранять искривления роговицы. Между этими линзами и глазом уже способна образовываться слезная пленка. Недостаток линз заключается в создании дискомфортных ощущений при их ношении на поврежденной роговице;
- Линзы гибридного типа состоят из твердой середины и мягкого ободка, сочетая в себе пользу и комфорт. Рекомендуются тем, кому ношение жестких линз доставляет большие неудобства.
Развитие медицины позволило выработать несколько вариантов хирургической коррекции, но выбор в пользу конкретной операции должен сделать только врач. Самым современным методом считается внедрение в ткань роговицы бесцветных колец (имплантация интрастромальных колец), которые приблизят ее форму к естественной. Тем не менее остановить течение болезни операция не в состоянии.
Операция кросслинкинг роговицы глаза является современным и безопасным методом лечения и имеет короткий реабилитационный период.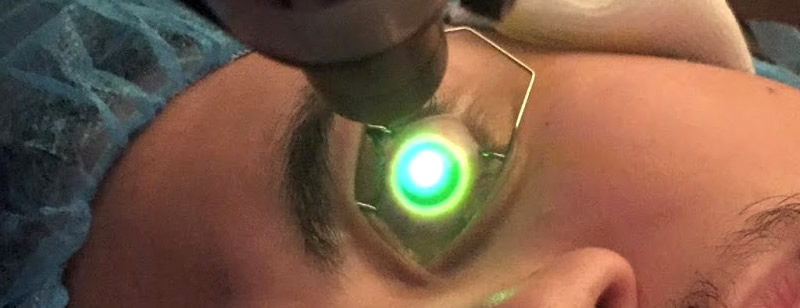
Также популярной является кератопластика – операция, при которой донорская ткань помещается на место поврежденной. Рекомендуется при сильной деформации роговицы в результате других способов лечения, но несет риск возникновения таких опасных осложнений, как глаукома и отторжение пересаженной ткани. Наконец, в самых запущенных случаях применяется пересадка роговицы. Данная операция является единственной возможностью остановить течение заболевания. Наиболее квалифицированной клиникой для лечения кератоконуса является клиника Федорова в Москве.
К народным методам следует прибегать на ранних этапах болезни, чтобы затормозить прогрессирование патологии. Можно применять народную медицину и в период реабилитации, но необходимо понимать, что роговицу такими способами вправить невозможно. Зато компрессы, приготовленные на основе цветков ромашки, способствуют снятию глазного зуда, снимают чрезмерное напряжение с больного места.
Кератоконус и армия
“Берут ли в армию с кератоконусом?” – вопрос очень важный и имеет большой социальный аспект, поскольку, как упоминалось ранее, кератоконус – это болезнь молодых, и первые ее признаки могут проявиться незадолго до призыва. Сразу следует отметить, что с подобным заболеванием в армию не берут. Более того, если есть подозрение на кератоконус глаза, то молодой человек получает отсрочку от призыва в армию на шесть месяцев. Через указанный промежуток времени диагноз должен либо подтвердиться, либо быть опровергнутым.
В данной ситуации нужно четко понимать, что при любом военкомате существует своя медицинская комиссия, которая оценивает здоровье призывника, и только она вправе решать, годен пациент к службе в армии или нет. Обычные офтальмологи не могут принимать за комиссию такие решения.
Профилактика кератоконуса
Чтобы свести к минимуму возникновение кератоконуса, молодым людям в первую очередь необходимо регулярное посещение офтальмолога и выполнение всех его рекомендаций. При обнаружении воспалительных процессов в органах зрения следует принимать оперативные меры к их устранению.
Во время чтения, работы за компьютером, при просмотре телевизора необходимо контролировать нагрузку на глаза. Для предотвращения чрезмерного напряжения нужно обеспечивать достаточное освещение места проведения работы или занятий, при которых требуется сосредоточенность и внимание глазам.
Не следует пренебрегать защитными средствами при обстоятельствах, которые могут нанести вред глазам: запыленность воздуха, холодный ветер, яркий свет.
Правильное питание и образ жизни без вредных привычек пойдут на пользу всему организму и глазам в частности. Важно принимать оперативные меры при появлении аллергических процессов и соблюдать гигиену глаз, промывая их отварами целительных растений.
Все перечисленные рекомендации помогут свести к минимуму риск возникновения кератоконуса.
Источник
