Реинфузия крови показания противопоказания техника
Реинфузия — сбор и обратное вливание (инфузия) собственной крови больного
ПОКАЗАНИЯ К РЕИНФУЗИИ КРОВИ
Реинфузия крови показана при травмах или плановых опер.сопровождающихся массивным кровотечением операционную рану, в грудную или брюшную полость, когда к обратному переливанию излившейся крови нет противопоказаний:
ПРОТИВОПОКАЗАНИЯ К РЕИНФУЗИИ КРОВИ
1. Гнойное загрязнение излившейся крови.
2. Загрязнение излившейся крови кишечным содержимым.
3. Операция по поводу злокачественных опухолей.
4. Кровотечения в связи с разрывом матки.
5.длительном (более 24 ч) сроке с момента травмы и выраженном гемолизе, свернувшаяся кровь
Для проведения реинфузии крови используют аппараты типа «Cell Saver».
Основной принцип работа аппарата: Сбор крови из операционной раны производят с помощью специального двухканального шланга, в один канал которого поступает физиологический раствор с добавлением антикоагулянта (раствор «глюгицира» из расчета 100 мл на 500 мл крови, 4 % раствор лимоннокислого натрия из расчета 10 мл на 100 мл крови), а через второй – стабилизированная кровь. Последняя засасывается с помощью вакуум-аспиратора в кардиотомный резервуар, где с помощью фильтра с порами отфильтровываются мелкие кусочки тканей, сгустки крови и другие макроструктуры (первичная очистка стабилизированной крови). Смешивание крови со стабилизатором происходит в наконечнике шланга и резервуаре.
Реинфузию крови при отсутствии «Cell Saver» производят путем ее удаления из брюшной полости черпаком. Собранную кровь фильтруют через 8—10 слоев марли, смоченной стабилизатором. Стабилизация крови осуществляется 4 % раствором цитрата натрия (50-100 мл раствора на 1000 мл крови) или консервантом глюгициром в соотношении консерванта и крови 1 :4. Выполняют ориентировочную пробу Гемпеля на гемолиз: пробирку с кровью центрифугируют, розовая окраска плазмы свидетельствуете наличии гемолиза.
Другой вариант:в качестве стабилизатора используются стандартные гемоконсерванты или гепарин (10 мг в 50 мл изотонического раствора натрия хлорида на 450 мл крови). Собранную кровь перед трансфузией разводят изотоническим раствором натрия хлорида в соотношении 1:1 и добавляют 1000 ЕД гепарина на 1000 мл крови.Переливание осуществляется через систему для трансфузии с фильтром. Предпочтительнее производить переливание через систему со специальным микрофильтром.
Разрывы полых органов. Ушивание ран желудка, кишечника. Этапы операции. Набор инструментов.
Повреждения полых органов – повреждения желудка, тонкой и толстой кишок, мочевого пузыря. Они могут проявиться полным разрывом (повреждены все слои стенки), неполным разрывом (повреждены не все слои – просвет не виден), размозжением и гематомой стенки.
Ушивание ран желудка.
-Анатомические особенности, имеющие отношение к повреждениям этого органа— большая подвижность и относительная защищенность.
–При повреждении передней стенки строго обязательно рассечение желудочно-поперечноободочной связки с целью ревизии задней стенки.
-осмотру должны подвергаться стенки желудка в местах прикрепления сальника вдоль малой и большой кривизны. Повреждение желудка, проникающее в его просвет, подлежит ушиванию двухрядными швами: –1-й ряд швов носит гемостатический характер и накладывается через все слои (непрерывный, рассасывающимися нитями);- 2-й ряд состоит из отдельных серозно-мышечных швов (нерассасывающиеся материалы).
При обширных повреждениях -типовая резекция желудка в масштабах, определяемых границами повреждения.
Ушивание ран кишечника:
– простое ушивание отверстия;
– иссечение краев с ушиванием раны;
– резекция участка размозженной кишки;
– ушивание отверстия с наложением кишечного свища выше места повреждения.
Для обнаружения небольших перфораций ДПК интраоперационно вводят краситель(метиленовый синий) через назогастральный зонд. Нельзя оставлять без внимания более или менее значительные гематомы в стенке кишки, так как в последующем они вызывают вторичную перфорацию, стеноз или обструкцию. Небольшие травматические дефекты всех отделов кишки подлежат ушиванию отдельными швами в поперечном направлении.
Набор:ОХНи + лапаротомный:
– ранорасширитель Сигала
– зеркала (брюшные и седловидные, печеночные и почечные)
– зажимы Микулича ,Федорова, окончатые, печеночно – почечные,
– лигатурный диссектор
– игла Дешана
– пинцеты и ножницы малые и большие (полостные).
– кишечные(мягкие, раздавливающие) и желудочные жомы(жом Пайра)
– лопатка Ревердена,
– печеночные зонд и ложечка
-зажим Лане желудочно-кишечный, двойной.
– сшивающие аппараты
Этапы:
1.ВСЛТ
2. берется выпот из БП на флору и АБ
3. туалет БП(салфетки, электроотсос)
4. Ревизия ОБП, мобилизация.
5.Основной этап (ушивание раны)
6. Ревзия контроль гемостаза, на инородные тела, санация, дренирование
7.Послойное ушивание 8. АС повязка.
34. Трансплантация почки. Показания. Набор инструментов. Этапы операции.
Трансплантация почки – это оперативный метод лечения заболеваний почки, которые невозможно вылечить без пересадки донорского органа.
Показания к трансплантации почки – это хроническая почечная недостаточность (ХПН) в последней стадии. Она может развиваться при следующих заболеваниях: хр. гломерулонефрит; хр. пиелонефрит; поликистоз почек; нефропатия диабетическая; травмы почек;аномалии развития почек;онкологические новообразования почек, если после лечения прошло 2 года и более
Набор инструментов. ОХНИ + СНИ: зажим Микулича,Бильрота.сосудистые пинцеты, брюшные зеркала, лопатка Ревердена, ранорасширитель, лигатурный диссектор, держалки, зажимыФедорова, отсос, сосудистый диссектор, зажим Дебейки.
Этапы операции. Доступ.Разрез. Производят клюшкообразный разрез по Гибсону справа, проходящий на 2 см медиальнее передней верхней подвздошной ости и заканчивающийся чуть выше лобкового симфиза. Рассекают наружную и внутреннюю косые и поперечную мышцы живота. Нижняя надчревная артерия в нижнем отделе брюшной стенки пересекается между двумя лигатурами. Круглая связка матки пересекается, а семенной канатик берётся на держалку и отводится медиально. Брюшинный мешок отодвигается медиально. Обнажается. Сосудистый пучок мобилизуется. При выделении сосудов необходимо тщательно перевязывать и пересекать лимфатические сосуды, опутывающие подвздошный пучок. В противном случае в послеоперационном периоде развивается лимфоррея. Выделяется и ревизуется подвздошный пучок. Чаще всего с целью трансплантации используется внутренняя подвздошная артерия. Её выделяют до развилки (трифуркации), ветви перевязывают и прошивают. Артерию под зажимом Дебейки пересекают. Мобилизуют наружную подвздошную вену. Донорскую почку извлекают из пакетов в лоток со стерильным снегом. Выделяют и обрабатывают артерию и вену трансплантата, перевязывают боковые ветви.Этап наложения сосудистых анастомозов.Венозный анастомоз. Предпочтительнее накладывать венозный анастомоз первым, так как он располагается в глубине раны.
Для его формирования используются различные технические приёмы, например, наложение анастомоза в 2 нити или в 4 нити.
После наложения анастомоза вена в воротах пережимается, производится пуск кровотока.
Далее формируют артериальный анастомоз. Анастомоз формируется непрерывным швом в 2 нити. После завершения сосудистых анастомозов производится включение кровотока.
При небольшой холодовой ишемии после пуска кровотока из мочеточника начинает поступать моча.Этап наложения мочевого анастомоза.
Чаще всего накладывается анастомоз мочеточника трансплантата с мочевым пузырём реципиента по Литч или Ледбеттеру-Политано.В области дна рассекаются мышцы, накладывается непрерывный анастомоз. Ложе трансплантата дренируется одной толстой трубкой. Послойные швы на рану.АС повязка.
Дата добавления: 2016-11-18; просмотров: 2394 | Нарушение авторских прав | Изречения для студентов
Читайте также:
Рекомендуемый контект:
Поиск на сайте:
© 2015-2020 lektsii.org – Контакты – Последнее добавление
Источник
Техника реинфузии аутокрови. Компоненты аутокрови
Если заготовка аутокрови как перед операцией, так и во время интраоперационной гемодилюиии практически не отличается от заготовки крови у доноров, то реинфузия аутокрови во время операции сопряжена с определенными трудностями. Ее необходимо эвакуировать из раны с наименьшей травматизацией, отфильтровать от сгустков, нитей фибрина и попавших в отсос кусочков тканей, а также принять меры по предупреждению ее свертывания.
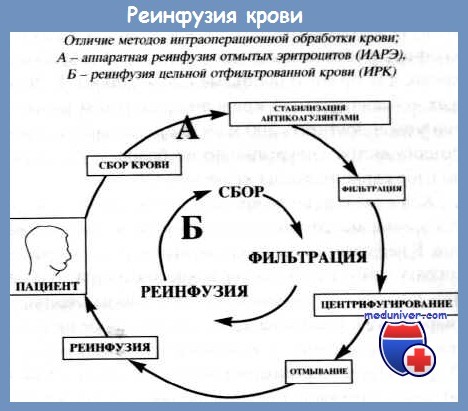
В основе метода реинфузии лежат ключевые принципы:
• сбор и стабилизация операционной крови;
• фильтрация;
• центрифугирование;
• отмывание.
При операциях с использованием искусственного кровообращения методика реинфузии дополнительно включает в себя сбор кардиоплегического раствора, когда реинфузор работает как гемоконцентратор, а также сбор «аппаратной» крови. На данных этапах стабилизация крови не производится из-за наличия в ней гепарина.
Для стабилизации крови чаще всего используют гемокон-сервант, применяемый при заготовке донорской крови: 4 %-ный раствор лимоннокислого натрия из расчета 10 мл на 100 мл крови; раствор «глюгицир» из расчета 100 мл на 500 мл крови; раствор ACD в соотношении 1:3; раствор гепарина из расчета 1000 ЕД на 500 мл крови. Гепарин вводится в физиологический раствор из расчета 5 мл на 1 л. Скорость подачи стабилизирующего раствора в реинфузируемую кровь 50—60 капель в минуту.
Отмывание аутокрови практически не отличается от методики приготовления отмытых эритроцитов из донорской крови. В зависимости от степени повреждения красной крови, ориентируясь на уровень свободного гемоглобина, который не должен превышать 2,5 г/л, определяется количество процедур отмывания — 1,2 или 3 раза, до получения бесцветной надосадочной жидкости.
При отмывании эритроцитов из реинфузата, содержащего кардиоплегический раствор, достаточна одна, реже две процедуры, в то время как при отмывании реинфузата, содержащего большое количество свободного гемоглобина, процедуру повторяют, как правило, трижды. Отмывание эритроцитов, собранных из магистралей аппарата ИК, проводят дважды, удаляя в основном содержащийся в ней гепарин.

В аппаратах «Cell-saver» отмывание производится в ротореколоколе автоматически при скорости вращения 5600 оборотов в минуту 1,0—1,5 л физиологического раствора. Применение «Cell-saver» оправданно при операциях, где прогнозируемая кровопотеря требует массивных, более 50 % ОЦК, гемотрансфузий.
Так же как и с донорской кровью, более целесообразно, как с медицинской, так и с экономической точки зрения, заготавливать вместо цельной консервированной аутокрови ее компоненты — (аутогенные) аутологичные гемокомпоненты: эритроцитную массу, свежезамороженную плазму, в отдельных случаях тромбоконцентрат. При адекватной медикаментозной подготовке пациента (препараты железа, витаминотерапия, эритропоэтин) за 2-3 недели до операции можно заготовить от 600-700 мл до 1500-1800 мл ауто СЗП, 400-500 мл эритроцитной массы.
По технике выполнения процедуры получение аутоэритроцитной массы у больных практически не отличается от метода получения эритроцитной массы у доноров крови. Этот компонент можно получить центрифугированием крови больного или методом автоматического гемафереза. Как правило, одновременно с аутоэритроцитной масой получают и аутоплазму свежезамороженную, а при необходимости — и ауторомбоцитный концентрат.
В ряде случаев из аутоэритроцитной массы получают аутоэритроцитную взвесь с физиологическим раствором или при дополнительной фильтрации — аутоэритроцитную взвесь с ресуспендирующим раствором, фильтрованную. Для иммуноскомпрометированных больных рекомендуется аутоэритроцитная масса, гамма-облученная или аутоэритроцитная взвесь с ресуспендирующим раствором, гамма-облученная.
Условия хранения те же, что и для консервированной донорской крови.
Гемотрансфузия аутоэритроцитной массы осуществляется в интра- или постоперационный периоды по показаниям.
Аутоплазма свежезамороженная из дозы крови
Аутоплазма является высокоэффективным корректором плазменно-коагуляционного гемостаза.
Получение аутоплазмы больного, последующее замораживание и хранение по своей технологии и процедурам выполнения практически не отличаются от получения донорской СЗП. В соответствии с ОК ККЧиК данная среда обозначена как аутоплазма свежезамороженная из дозы крови.
Аутоплазму у больных можно получить тремя способами:
• фракционированием цельной консервированной крови методом центрифугирования (аутоплазма свежезамороженная, полученная дискретным аферезом);
• на автоматических сепараторах (аутоплазма свежезамороженная, полученная автоматическим аферезом);
• методом пропускания консервированной крови через специальные мембраны (аутоплазма свежезамороженная, фильтрованная).
Применяют размороженную (аналогично донорской СЗП) аутоплазму в интра- и постоперационном периодах в целях коррекции плазменно-коагуляционного гемостаза.
– Также рекомендуем “Плазбумин. Кровезаменители в медицине”
Оглавление темы “Переливание компонентов крови”:
1. Трансфузии эритроцитарной массы. Методы трансфузии эритроцитарной взвеси
2. Плазма свежезамороженная. Показания к переливанию крови
3. СЗП. Способы применения СЗП
4. Противопоказания к переливанию плазмы. Плазма антистафилококковая и антисинегнойная человеческая
5. Криопреципитат. Тромбоцитарный концентрат
6. Лейкоцитный концентрат. Показания к применению лейкоцитного концентрата
7. Эффективность применения лейкоцитарного концентрата. Прямое переливание крови
8. Обменное переливание крови. Цельная консервированная аутокровь
9. Техника реинфузии аутокрови. Компоненты аутокрови
10. Плазбумин. Кровезаменители в медицине
Источник
Реинфузией крови называют обратное переливание в сосудистое русло больного крови, теряемой им в результате операции, травмы или патологического процесса. Высокая клиническая эффективность метода реинфузии крови убедительно доказана более чем столетней историей его практического применения. Реинфузия аутокрови предотвращает опасности, связанные с переливанием донорской крови, дает ощутимый экономический эффект. В этом главные преимущества метода. Вопросам изучения и совершенствования метода реинфузии крови в настоящее время посвящается все возрастающее число исследований.
Показанием для проведения реинфузии крови является значительная операционная, послеоперационная, посттравматическая кровопотеря, а также кровотечения во внутренние полости организма. Принципиально можно считать, что любая кровопотеря при условиях, допускающих использование излившейся крови, может быть и должна быть восполнена посредством реинфузии. Реинфузия крови является спасающим больного лечебным мероприятием при неожиданных массивных кровотечениях. Отмечена высокая эффективность реинфузии крови в экстренной хирургии при разрывах селезенки, печени, почек, при нарушенной внематочной беременности, при операциях на крупных сосудах, на органах грудной клетки и при целом ряде других хирургических вмешательств.
1. Гнойное загрязнение излившейся крови.
2. Загрязнение излившейся крови кишечным и особенно толстокишечным содержимым.
3. Операция по поводу злокачественных опухолей.
4. Кровотечения в связи с разрывом матки.
Почечная недостаточность.
Следует оговориться, что операции по поводу злокачественных опухолей не всеми признаются в качестве абсолютных противопоказаний к проведению реинфузии крови. Так, И. С. Колесников и соавт. приводят убедительные доводы, что реинфузии не ухудшают отдаленных результатов при операциях по поводу рака легких. Также не всеми авторами считается абсолютным противопоказанием к проведению реинфузии крови и наличие повреждения желудка и тонкого кишечника реинфузия крови, излившейся в операционную рану;
2) реинфузия крови, излившейся в серозные полости до хирургического вмешательства;
3) реинфузия крови при послеоперационных кровотечениях.
Такое подразделение не является формальным. Оно обосновано особенностями реинфузируемой крови и различиями в технике выполнения процедуры. В то же время эта классификация является самой общей, поскольку в отдельных случаях имеет значение объем и скорость кровопотери, полость, в которую происходит кровотечение, время нахождения вне сосудистого русла излившейся крови, характер хирургического вмешательства, патологии или травмы, вызвавших кровотечение, и другие моменты.
Проблема реинфузии крови не относится к числу хорошо разработанных, ряд вопросов требует своего решения. У метода есть некоторые недостатки. К ним относится повреждение форменных элементов, повышенное содержание свободного гемоглобина в собираемой крови, опасность ее бактериального загрязнения, трудность собирания крови без сгустков, большое содержание фибриногена и тромбоцитов, высокая громбопластическая и фибринолитическая активность реинфузируемой крови, нарушения в свертывающей системе крови больного при реинфузиях и некоторые другие недостатки, использование для сбора крови пластикатных силиконизированных трубок, надежная стабилизация собираемой крови, «управляемое» с помощью протамина сульфата применение гепарина, обязательное фильтрование крови при переливании, своевременная коррекция ацидоза, гиповолемии и эффективная, обеспечивающая высокий почасовой диурез, гидратация организма больного во время операции и в ближайщем послеоперационном периоде. В связи с этим реинфузия крови из закрытых серозных полостей допустима только после проведения пробы на наличие гемолиза и установления отсутствия ее бактериального загрязнения. В условиях операционной для выявления гемолиза наиболее удобна проба И. С. Колесникова. Пробу выполняют в пробирке посредством разведения 1 мл собранной крови в 20 мл изотонического раствора хлорида натрия. После центрифугирования или отстаивания содержимого пробирки производится визуальная оценка пробы. Появление желто-розового окрашивания надосадочной жидкости указывает на выраженный гемолиз и непригодность крови для реинфузии. При небольшом гемолизе реинфузия крови допустима, но при условии обязательного разведения ее изотоническим раствором хлорида натрия и добавления гепарина в дозировке 1000 ЕД на 1000 мл крови.
Разведение и гепаринизация крови при реинфузиях является эффективной профилактикой возможных осложнений: тромбогеморрагического синдрома, повреждения почек и др.. При использовании во время реинфузии крови гепарина чрезвычайно важно своевременно выявить гипергепаринемию. Для этого постоянно контролируется время свертывания крови и кровоточивость тканей в ране. При увеличении времени свертывания крови и появлении повышенной кровоточивости тканей гипергепаринемия компенсируется внутривенным введением протамина сульфата из расчета 0,1–0,12 мл 1% раствора протамина сульфата на 100 ЕД введенного гепарина, трансфузиями плазмы, лучше — антигемофильной. Гепаринизация больного очень опасна при множественных костных травмах, особенно при переломах губчатых костей таза и при черепно-мозговых травмах. Эти повреждения являются противопоказаниями к применению гепарина.
Довольно трудно решить вопрос об инфицированности находящейся в серозных полостях крови при отсутствии явных признаков ее бактериального загрязнения. О явной инфицированности крови, находящейся в брюшной полости. свидетельствует повреждение толстого кишечника, а в некоторых случаях и других полых органов. В связи с этим кровь, собранную из брюшной полости при травмах, не следует переливать до полной ревизии ее органов. Для предотвращения инфекционных осложнений И. С. Колесников и соавт. рекомендуют выполнять реинфузии крови на фоне однократного введения больших доз антибиотиков широкого спектра действия, а также строго придерживаться правила: собранная кровь не подлежит хранению — она должна переливаться сразу после установления ее пригодности для реинфузии.
Источник
