Сквозная кератопластика показания и противопоказания
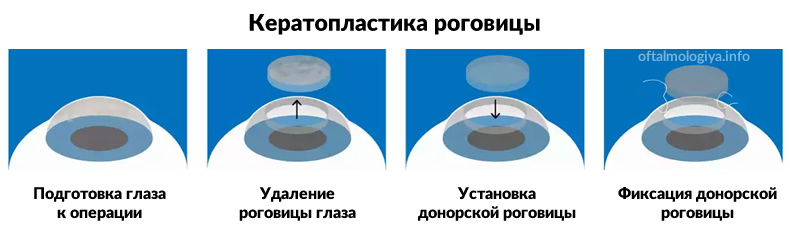
Кератопластика роговицы – это операция на глазах, с помощью которой можно заменить поврежденную роговицу и частично восстановить зрение. Кератопластика относится к разряду микрохирургических операций в области офтальмологии.
При кератопластике роговицу полностью или частично заменяют трансплантатом. Могут заменяться абсолютно все клетки роговицы глаза, или же только поврежденные.
Такая операция помогает многим людям вернуться к активному образу жизни, если острота зрения была частично или полностью утрачена.
Для проведения процедуры кератопластики используется как донорская роговица, так и искусственная, максимально приближенная к натуральной.
Показания и противопоказания
В каких случаях назначается операция по замене роговицы?
- Врожденные или приобретенные нарушения в работе роговицы.
- Рубцы и бельма на глазах, которые возникли по причине травм, ожогов, неудачно проведенных операций.
- Дистрофия роговицы.
- Деформации и наросты в области глаза.
- Быстро прогрессирующие болезни глаз.
Врачи отказываются от проведения такой операции в следующих случаях:
- Высока вероятность отторжения материала.
- При наличии вросших кровеносных сосудов операция тоже не проводится.

Виды кератопластики роговицы
Кератопластика подразделяется на несколько разновидностей. В первой классификации учитывается толщина пересаживаемого материала. Согласно этому показателю кератопластика бывает:
- Сквозная. При такой операции нездоровую роговицу полностью меняют на донорскую.
- Послойная. Вмешательство проводится в том случае, когда поражена на вся роговица, а только ее часть. То есть, замене подвергаются только больные участки роговицы.
Также есть классификация, основой которой является цель операции:
- Оптическая. Делается тогда, когда роговица или ее часть заметно мутнеют. Это ведет к тому, что глаз перестает правильно воспринимать световые лучи, человек постепенно теряет зрение. Если роговица вовремя меняется на прозрачную, то ситуация нормализовывается.
- Лечебная. Требуется в том случае, если больному не помогает консервативное лечение.
- Пластическая. Если под воздействием каких-либо факторов роговица глаза истончилась или подверглась дистрофии, ее можно заменить на здоровую.
- Косметическая. Выполняется в том случае, когда роговица мутнеет на полностью слепом глазу, чтобы орган визуально казался здоровым.
Подготовка к операции
От того, правильно ли пациента готовили к операции кератопластике роговицы, будет зависеть ее исход и выздоровление человека.
Комплекс подготовительных процедур обычно выглядит следующим образом:
- Пациенту необходимо обратиться в специализированную офтальмологическую клинику, в прайсе услуг которой есть кератопластика.
- Врач тщательно обследует глаза пациента на наличие инфекционных заболеваний или других заражений.
- Если врач обнаруживает инфекции или другие недуги, то проводится комплексное консервативное лечение по их устранению.
- После лечения проводится повторный осмотр пациента, врач обязан убедиться, что инфекции были вылечены полностью.
- Врач направляет пациента на лабораторные анализы, с целью узнать общее состояние его здоровья и исключить возможные противопоказания.
- Если состояние здоровья пациента в норме, то ему назначается дата операции. Накануне хирургического вмешательства пациент должен воздержаться от приема пищи.
- В день операции пациент должен явиться в больницу и четко следовать всем указаниям медицинского персонала.
Что касается материала для пересадки, то существуют специальные банки роговицы, там же есть и документы, фиксирующие время ожидания пациента.
Донорский материал забирается у мертвых людей в течение 24 часов после смерти. Донорами роговицы не могут быть умершие по неизвестным причинам, больные СПИДом, сифилисом, недугами головного мозга, а также младенцы и глубоко пожилые люди, после 70 лет. После забора донорского материала, он хранится в течение 5-7 дней в растворе, за это время он проходит тесты на пригодность. Используется как для частичной, так и для полной замены роговицы.
Ход операции
Хирургическое вмешательство по замене роговицы производится в следующем порядке:
- Операция кератопластика роговицы проводится под наркозом, поэтому больному будет введена местная или общая анестезия.
- Пациент укладывается на специальную кушетку с подушкой, где его голова и глаза фиксируются в таком положении, которое исключает подвижность.
- Происходит сама операция. При вмешательстве используют либо специальные инструменты для микрохирургии глаза, либо современное лазерное оборудование. Сегодня многие пациенты отдают предпочтение именно лазерной операции, так как от такого воздействия не остается шрамов, вероятность развития деформации роговицы и других послеоперационных осложнений значительно уменьшается, как и риск попадания в область глаза инфекции во время хирургического вмешательства.
- Еще раз максимально подробно изучаются поврежденные места. Затем при помощи специальных приборов нежизнеспособная роговица удаляется (либо вся, либо больные ее части). Глаза обрабатываются лекарственным раствором для защиты зрачка.
- На глаза накладывается донорская или искусственная роговица.
- Трансплантат фиксируется на глазах пациента. Обычно это делается при помощи непрерывных швов. Для накладывания швов используется специальная, очень тонкая нить, которая состоит из шелка или нейлона. Сам шов по форме напоминает звезду. В редких случаях – при помощи специализированных линз.
- После проведения операции в область конъюнктивы вводится физраствор, содержащий антибиотики. Это нужно для того, чтобы пациент избежал возможного заражения.
- Операция заканчивается, через некоторое время пациент возвращается в сознание.

Реабилитация после операции
После операции каждый пациент должен будет пройти довольно длительную реабилитацию. Сроки ее будут зависеть от того, какова была площадь изначально удаленной роговицы. Успешная реабилитация – путь к полному выздоровлению пациента.
После операции больной должен находиться в стационаре 12 дней. Если у него наблюдаются какие-либо осложнения, то лечащий врач продлевает этот срок. Период полной реабилитации займет около года.
В первые 5-7 дней после операции больному нужно будет сохранять определенное положение головы во время сна. То есть, нельзя будет спать на животе и на том боку, где расположен глаз, подвергшийся операции. Первые 1-2 дня после операции пациенту полагается полный покой и постельный режим.
Первые несколько недель после операции больному противопоказано поднятие тяжестей, физическая активность. Глаза нужно максимально беречь от травм, попадания пыли и грязи. То есть, на улице нужно будет появляться только в солнечных очках, даже если операция проводилась в холодное время года. В летнее время нужно будет избегать яркого света.
Кроме того, нельзя тереть глаза и нажимать на них, если в них что-то попало. Если глаза чешутся, то это нужно перетерпеть, так как идет процесс их заживления.
В течение года после операции нужно с особым вниманием относиться к своему здоровью, не контактировать с больными людьми, не посещать места возможного скопления больных людей. Иммунитет больного в течение некоторого времени будет ослаблен, поэтому нужно стараться не заболеть.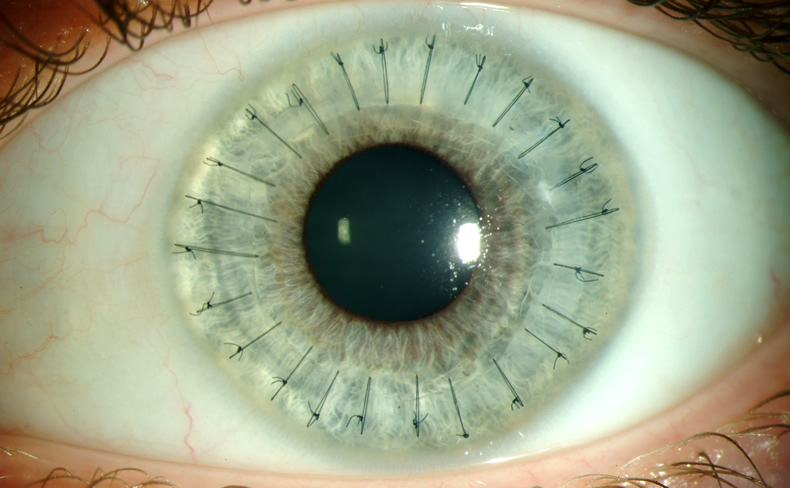
После операции в течение года нельзя будет париться в бане, посещать сауны и общественные бассейны, купаться в открытых водоемах. Все это может привести к попаданию в глаза инфекции и дальнейшим осложнениям.
В доме и в местах частого пребывания нужно будет поддерживать порядок, не допускать запыленности помещения и грязи в нем. Если врач назначает какие-то капли для скорейшей реабилитации, то инструкцию по их применению требуется соблюдать максимально четко.
Некоторым пациентам показана стероидная терапия. Это требуется для того, чтобы свести к минимуму риск отторжения донорской роговицы, а также для более быстрого ее заживления.
Первое время после операции сам больной замечает, что у него значительно ухудшилось зрение. Глаза как будто бы закрывает пелена, контуры предметов, находящихся в поле зрения, не четкие. Для того, чтобы что-то рассмотреть нужно как следует проморгаться. Переживать по этому поводу не нужно, это – совершенно нормальное явление. Врачи объясняют это тем, что после операции некоторое время наблюдается отек глаза, что и приводит к временному ухудшению зрения. Обычно зрение улучшается после того, как снимут швы. Но спешить со снятием швов тоже не нужно, рекомендуется проводить такую процедуру не менее чем через полгода после операции.
Внимание! Если поторопиться со снятием швов, то в дальнейшем это может привести к астигматизму.
Со временем острота зрения может восстановиться на 70-80%, конечно, если человек ставил такую цель и делал специальные процедуры и упражнения.
После выписки из больницы раз в месяц нужно будет посещать врача, чтобы он отслеживал динамику восстановления. После того, как пройдет год, посещать врача нужно будет не менее одного раза в три месяца.
Возможные осложнения
Кератопластика роговицы может приводить к некоторым осложнениям. На раннем этапе возможно:
- Трудное заживление области глаза, подвергшейся операции.
- От наложенных швов может возникнуть раздражение.
- Через швы может начать выделяться внутриглазная жидкость.
- Редко, но случается выпадение радужки глаза.
- Увеит или по-другому воспаление сосудов в области глаза.
- Значительное повышение внутриглазного давления.
- Попадание в область глаза инфекции и следующее за этим воспаление.
На более поздних стадиях больной может пожаловаться на другие, более серьезные осложнения:
- Астигматизм или искривление области роговицы.
- Глаукома – это группа заболеваний, которая характеризуется повышением давления внутри глаза. В дальнейшем это может привести к ослаблению глазного нерва, и, как следствие, к понижению остроты зрения.
- Отсутствие заживления глаза на протяжении длительного времени.
- Трансплантат может успешно прижиться, но его может поразить та же проблема, для устранения которой и проводилась операция.
- Отторжение донорской роговицы. Процент риска отторжения небольшой, 5-25%, но все же такие случаи были зарегистрированы. Отторжение может произойти на ранней стадии, буквально через несколько дней после операции. Свидетельство того, что роговица была отторгнута – это сильное ее помутнение.
Примерно через полгода после операции возрастает вероятность отторжения донорского материала, она составляет 50%. Очень редко, но все-таки возможно отторжение роговицы после нескольких лет со дня проведения операции. Отторжение различают эпителиальное и эндотелиальное.
Эпителиальное отторжение более благоприятно, начинается с верхних слоев роговицы. Его легко заметить на самых первых стадиях, хорошо поддается медикаментозному лечению.
Эндотелиальное отторжение не дает такого благоприятного прогноза. Заметить его крайне тяжело, эндотелий не поддается регенерации совсем. О таком виде отторжения может свидетельствовать постоянная боль в области глаза, снижение остроты зрения, покраснение белков, повышенная чувствительность к источникам света.
Если происходит отторжение роговицы, то пациенту могут назначить повторную кератопластику или процедуру кератопротезирования.
Кератопластика – это уникальная процедура, которая позволила многим пациентам вернуть зрение и буквально заново увидеть свет. Отзывы о таких операциях, в целом, положительные. Некоторые люди настороженно относятся к процедуре, так как есть вероятность осложнений. При этом, о возможных осложнениях квалифицированный врач предупреждает заранее с сводит риски к минимуму.
Источник

Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры пат. анатомии и патологической физиологии, для Операция.Инфо ©
Кератопластика – это операция пересадки донорской роговицы тем пациентам, у которых никакие консервативные методы лечения не могут устранить проблемы с роговой оболочкой.
Роговица – часть наружной оболочки глаза. Она представляет собой тонкую прозрачную сферичную мембрану перед зрачком и радужной оболочкой. Диаметр ее примерно 11,5 – 12 мм. Толщина ее в центре 0,5 мм, по краям – до 1 мм. Роговица – сложная структура, она состоит из пяти слоев:

структура роговицы глаза
Наружный многослойный эпителий. Наружный эпителий неороговевающий, способен к быстрой регенерации, поэтому при повреждении только эпителиального слоя рубцов не образуется.
- Мембрана Боумена – поверхностный слой стромы, передняя пограничная мембрана. Это бесклеточная структура, при ее повреждении образуется рубец.
- Строма. Занимает 90% толщины роговицы. Состоит из параллельно расположенных волокон коллагена, между которыми расположены молекулы хондроитинсульфата.
- Десцеметова мембрана.
- Эндотелий. Это внутренний слой эпителия, состоит из одного слоя клеток и не способен к регенерации.
Роговица не имеет собственных сосудов, зато прекрасно иннервирована: почти к каждой клетке эпителия подходит нервное волокно. Обмен веществ в роговице осуществляется непосредственно при взаимодействии с окружающим воздухом снаружи и жидкостью передней камеры изнутри.
Отсутствие сосудов в роговице неблагоприятно сказывается на репаративных процессах в ней, но в то же время – это благоприятный фактор для трансплантации. Роговица в трансплантологии – самая благодарная ткань, отторжение ее происходит намного реже, чем других органов и тканей.
Заболевания роговицы
Роговица – это первая линза, через которую лучи света попадают в наш глаз. В то же время роговица первая принимает на себя все агрессивные воздействия окружающей среды, поэтому заболевания роговой оболочки встречаются очень часто. Кроме того, роговица анатомически тесно связана с конъюнктивой, склерой и сосудистой оболочкой глаза, поэтому при инфекциях этих оболочек она также часто вовлекается в этот процесс.

помутнение роговицы
Заболевания и травмы роговой оболочки имеют своим исходом помутнение или рубец, что приводит к нарушению прозрачности и снижению зрения. До 50% причин слепоты – это помутнения роговицы.
В мире 40 млн пациентов нуждаются в пересадке роговицы.
Заболевания роговицы классифицируются:
1.Аномалии развития.
- Приобретенные.
- Врожденные.
2. Дистрофические процессы.
- Врожденные.
- Приобретенные.
3. Воспалительные заболевания (кератиты).
4. Опухоли.
Обследования перед операцией
Исследуют роговицу биомикроскопическим методом. С помощью щелевой лампы можно выявить характер, размеры и глубину патологии, рассмотреть слои роговицы.
Используют также специальные методы:
- Пахиметрия – измерение толщины роговицы.
- Видеокератоскопия.
- Соскоб роговицы с последующим микробиологическим исследованием.
- Биопсия роговицы.
Виды кератопластики
В зависимости от толщины пересаживаемого лоскута (полной или частичной) кератопластика бывает:

виды кератопластики
Сквозная. Больная роговица полностью заменяется донорской.
- Послойная (задняя или передняя). Донорской тканью замещается не вся масса роговицы, а только часть.
По цели операции:
- Оптическая пересадка – замена помутневшей роговицы на прозрачную с целью восстановления прохождения световых лучей и улучшения зрения.
- Лечебная – для лечения кератитов, при неэффективности консервативного лечения.
- Пластическая – замена дистрофически измененной роговицы при ее истончении.
- Косметическая – замена помутневшей роговицы только с косметической целью, на слепом глазу.
Показания к кератопластике
- Кератоконус.
- Дистрофии, дегенерации.
- Рубцы роговицы.
- Бессосудистое бельмо.
- Тяжелые кератиты.
- Врожденные аномалии.
- Буллезная кератопатия.

Донорский материал
Забор роговицы у донора проводится в течение суток после смерти. Перед взятием ткани проводят предварительный осмотр с помощью биомикроскопии. Роговицу не забирают в случаях:
- Смерти от неизвестной причины.
- Если известно о наличии у умершего инфекций: ВИЧ, гепатиты, генерализованная инфекция крови, сифилис.
- У умерших от заболеваний крови.
- У младенцев.
- У лиц старше 70 лет.
- У умерших от инфекционных заболеваний мозга и мозговых оболочек.
- При наличии воспалительных или опухолевых заболеваний глаз.
Трепанацию донорской роговицы производят максимально широко, потом перед пересадкой из нее выкраивают лоскут необходимого размера. Трансплантат помещают в специальный контейнер и хранят в жидкой консервирующей среде. Жизнеспособность роговицы в такой среде сохраняется до 5-7 дней.
Ткань роговицы проверяют на наличие инфекций, производится микроскопия, определение оптической чистоты и жизнеспособности.
Хранятся трансплантаты в глазных банках, имеющихся в крупных офтальмологических центрах.
Ввиду недостаточно согласованного законодательства забор роговицы от доноров не проходит в тех объемах, которые необходимы для обеспечения всех нуждающихся в пересадке.
В глазных банках ведутся листы ожидания пациентов. При появлении подходящей ткани пациент срочно вызывается на операцию.
Подготовка к кератопластике
Пациент тщательно обследуется перед операцией в стандартном объеме. При наличии хронических заболеваний необходима консультация узких специалистов и проведение лечения для достижения компенсации жизненно важных функций.

При наличии заболеваний глаз, которые могут неблагоприятно повлиять на прогноз после пересадки, также проводится их лечение. Это такие заболевания:
- Аномалии век.
- Воспалительные заболевания конъюнктивы и склеры.
- Увеит.
- Некомпенсированная глаукома.
Лечение инфекционного поражения глаза очень важно, так как пересаженный трансплантат может также воспалиться. Перед операцией производят посев отделяемого из конъюнктивы, выявляют возбудитель и чувствительность к антибактериальным препаратам. Начинают лечение с антибиотика широкого спектра действия, затем корректируют с учетом результатов посева.
При вирусных поражениях назначаются противовирусные препараты внутрь и наружно.
Ход операции сквозной кератопластики
Операцию проводят обычно под общим наркозом, иногда возможно проведение и под местной анестезией.
Веки фиксируются векорасширителями.
Перед удалением роговицы определяют размер необходимого трансплантата, прикладывая трепаны разного размера (от 7 до 8,5 мм). Размер пересаженного лоскута должен быть на 0,25 мм больше по диаметру зоны трепанации.
Необходимый лоскут выкраивают из корнеосклерального заготовленного лоскута.
Для защиты хрусталика закапывают в глаз пилокарпин (для сужения зрачка).
Производят удаление пораженной роговицы реципиента. Разрез роговицы осуществляют ручным или вакуумным трепаном (круговой нож). Трепаном обычно производят неполный разрез, завершают его алмазным ножом и ножницами.

ход операции
После удаления роговицы возможно проведение необходимых манипуляций в передней камере глаза: рассечение рубцов и спаек, пластика радужки, удаление помутневшего хрусталика с имплантацией интраокулярных линз, передняя витрэктомия.
Затем прикладывается донорский трансплантат и фиксируется к роговице реципиента сначала четырьмя узловыми швами, а затем непрерывным швом. Используется тончайшая шелковая или нейлонная нить.
Передняя камера заполняется физраствором. После операции под конъюнктиву вводится раствор антибиотика и глюкокортикоида.
Видео: cквозная кератопластика
Послойная кератопластика
Послойная кератопластика применяется в тех случаях, когда поражены не все слои роговицы.
В таком случае роговицу рассекают до середины или до ¾ толщины, затем производят расслоение ее (вручную или автоматическим кератотомом). Роговицу донора также расслаивают до нужного слоя.
Трансплантат фиксируют непрерывным швом.
Относительно новые виды послойной кератопластики – глубокая передняя послойная кератопластика и эндотелиальная (задняя) кератопластика.
- Глубокая передняя кератопластика – это вид операции, при котором удаляется почти вся толщина роговицы, кроме десцеметовой мембраны и эндотелия. Сохранение собственного эндотелия уменьшает риск отторжения донорской ткани.
- Задняя послойная кератопластика – это замена только задних слоев роговицы. Производится в случаях поражения роговой оболочки со стороны эндотелия.
Послойная кератопластика технически сложнее сквозной, но риск отторжения трансплантата при ней значительно ниже. Применение фемтосекундного лазера облегчает расслоение роговицы на нужном уровне, поэтому с внедрением данной технологии показания к послойной кератопластике все более расширяются.
Видео: послойная кератоплатика
Лазерная кератопластика
Наиболее передовая технология кератопластки на сегодняшний день – это фемтосекундная лазерная кератопластика. Эта технология стала впервые применяться в 90-х годах 20-го века.
 Фемтосекундный лазер – это высокоскоростной лазер с минимальным по времени периодом воздействия (1 фемтосекунда – это одна квадриллионная часть секунды). За эту долю секунды производится выброс тепловой энергии огромной мощности, образуются пузырьки газа, которые мягко отслаивают ткань на заданном уровне, причем уровень можно задать довольно точно в любом самом микроскопическом размере. При этом окружающие ткани не страдают.
Фемтосекундный лазер – это высокоскоростной лазер с минимальным по времени периодом воздействия (1 фемтосекунда – это одна квадриллионная часть секунды). За эту долю секунды производится выброс тепловой энергии огромной мощности, образуются пузырьки газа, которые мягко отслаивают ткань на заданном уровне, причем уровень можно задать довольно точно в любом самом микроскопическом размере. При этом окружающие ткани не страдают.
При заборе роговицы у донора фемтосекундный лазер делает идеально точный и ровный разрез заданных размеров. Контур края роговичного лоскута также может быть задан с помощью компьютера. Применяются прямой, грибовидный, шляповидный, зигзагообразный профиль.
При удалении поврежденной роговицы у реципиента также можно задать ожидаемые размеры трепанации роговицы. Край получается идеально ровный. Донорская роговица подшивается зведообразным швом. Рассчитанные на компьютере размеры роговичного лоскута минимизируют в дальнейшем развитие послеоперационного астигматизма и глаукомы.
Лазерная кератопластика длится около 40 минут, проводится в крупных специализированных центрах, может проводиться в амбулаторных условиях под местной анестезией.
Основные преимущества лазерной кератопластики:
- Идеально ровный край пересаживаемой роговицы способствует более быстрому заживлению без рубцов.
- Заданные параметры размеров трансплантата позволяют минимизировать развитие деформаций роговицы.
- Уменьшается риск инфекционных осложнений.
- Операция менее травматична, в связи с этим сокращаются сроки реабилитации.
Послеоперационный период
Несколько дней после операции пациент находится под наблюдением. Ему назначаются гормоны (дексаметазон внутривенно и субконъюнктивально), антибиотики, заживляющие препараты.
На несколько дней глаз закрывается повязкой.

пересадка помутненной роговицы
После выписки пациенту даются рекомендации инстилляций в конъюнктивальную полость:
- Растворов гормонов для снижения реакции отторжения трансплантата. Стероидные гормоны назначают по убывающей схеме в течение года.
- Растворов антибиотиков.
- Слезозаменителей.
- Геля декспантенола.
Период реабилитации после операции длится до года. Зрение восстанавливается не сразу. Какое-то время пациент ощущает искажения видимых образов и светобоязнь. Средние сроки стабилизации зрения – 2-3 месяца, иногда – больше.
На период реабилитации врач подбирает временные корригирующие очки.
В течение нескольких месяцев после операции необходимо соблюдать некоторые ограничения и рекомендации:
- Не выполнять тяжелую физическую работу.
- Избегать яркого света, носить солнцезащитные очки.
- Избегать контакта с респираторными инфекциями.
- Не париться в бане.
- Не тереть, не давить на глаза.
- Не спать на боку со стороны прооперированного глаза и на животе.
- Избегать загрязненных помещений и пыли.
- Строго применять назначенные капли.
Швы снимаются в сроки 9-12 месяцев после операции.
Возможные осложнения кератопластики
1. Ранние осложнения.
- Плохое заживление раны.
- Раздражение от швов.
- Фильтрация жидкости через швы.
- Выпадение радужки.
- Увеит.
- Присоединение инфекции.
- Повышение внутриглазного давления.
2. Поздние осложнения.
- Астигматизм (это состояние неравномерной кривизны роговицы).
- Глаукома.
- Несостоятельность швов.
- Переход первичного патологического процесса на трансплантат.
- Отторжение донорской роговицы.
Отторжение трансплантата
 Отторжение пересаженного роговичного лоскута происходит в 5 – 30% случаев. Иногда несостоятельность трансплантата может возникнуть уже через несколько дней после операции (ранняя реакция). В этих случаях наблюдается быстрое помутнение пересаженной ткани.
Отторжение пересаженного роговичного лоскута происходит в 5 – 30% случаев. Иногда несостоятельность трансплантата может возникнуть уже через несколько дней после операции (ранняя реакция). В этих случаях наблюдается быстрое помутнение пересаженной ткани.
В 50% случаев реакция отторжения возникает в течение 6 месяцев после операции. Реже, но возможна реакция отторжения и в более поздние сроки (через несколько лет).
Различают эпителиальное и эндотелиальное отторжение. Эпителиальное отторжение начинается с поверхностного эпителия и протекает более благоприятно, легко поддается местному лечению.
Эндотелиальное отторжение прогностически более неблагоприятно, так как эндотелий практически не регенерирует.
Основные симптомы:
- Боль в глазу.
- Резкое снижение остроты зрения.
- Покраснение глаза.
- Повышенная чувствительность к свету.
При подозрении на реакцию отторжения применяют иммуносупрессивную терапию. При неэффективности – возможна повторная кератопластика или кератопротезирование.
Отзывы пациентов
Отзывы пациентов, перенесших кератопластику, в основном положительные. Острота зрения повышается в 95% случаев, хотя и не всегда до ожидаемого уровня. Некоторым людям кератопластика просто вернула возможность видеть свет.

Стоимость
Кератопластика относится к высокотехнологичной медпомощи. Данную операцию можно провести бесплатно при получении квоты в региональном Министерстве здравоохранения.
Цены на проведение платной кератопластики разнятся в зависимости от вида операции, ранга клиники, применяемого оборудования, объема вмешательства. В среднем стоимость кератопластики – от 100 тысяч рублей. Примерно столько же стоит и донорский материал.
Источник
