Стернальная пункция показания противопоказания


Все материалы на сайте подготовлены специалистами в области хирургии, анатомии и профильных дисциплинах.
Все рекомендации носят ориентировочный характер и без консультации лечащего врача неприменимы.
Автор: Аверина Олеся Валерьевна, к.м.н., врач-патолог, преподаватель кафедры пат. анатомии и патологической физиологии, для Операция.Инфо ©
Анализы крови, какими бы развернутыми они не были, не всегда способны дать полный объем информации о состоянии костного мозга и его функционировании, ведь в кровотоке обычно присутствуют уже зрелые клетки. Проследить характер кроветворения и морфологические особенности клеток крови позволяет стернальная пункция, посредством которой специалист получает образец костного мозга для исследования.
Красный костный мозг является важнейшей тканью организма, обеспечивающей созревание всех без исключения клеток крови. Он содержит стволовые элементы и клетки всех стадий созревания, которые после полноценного формирования выходят в периферическую кровь для обеспечения иммунитета, газообмена, тромбообразования и т. д.
У новорожденных детей красный костный мозг заполняет все кости, но по мере роста объем его уменьшается и к пятилетнему возрасту начинает замещаться жировым (желтым) костным мозгом. У взрослых людей кроветворная ткань сконцентрирована в грудине, костях таза, телах позвонков, длинных трубчатых костях, ребрах, где она доступна для аспирации с целью диагностики различных патологических состояний.
Термин «стернальная» подразумевает, что костный мозг будет взят из грудины, хотя его также можно получить из подвздошных костей или пяточных (у маленьких детей). Прокол грудины представляется довольно простым и безопасным способом диагностики при условии соблюдения всех мер предосторожности и техники выполнения манипуляции.

Показания и противопоказания к стернальной пункции
Поводом к исследованию пунктата костного мозга, полученного из грудины, становятся подозрение в отношении гематологических заболеваний, планирующаяся пересадка костного мозга, некоторые инфекционные процессы, когда другие рутинные обследования не дают достаточного объема информации. Стернальная пункция проводится при:
- Анемиях — тяжелая железодефицитная, мегалобластные, апластические.
- Опухолях кроветворной ткани — лейкозы, парапротеинемические гемобластозы.
- Миелодиспластическом синдроме.
- Лейкемоидных реакциях, когда картина периферической крови не позволяет исключить опухолевый рост.
- Болезнях накопления наследственной природы, обменных нарушениях (болезнь Гоше, Нимана-Пика).
- Висцеральном лейшманиозе.
- Подозрении на наличие метастазов других злокачественных новообразований в кости (рак простаты, например).
- Оценке эффективности лечения и контроле состояния у пациентов гематологического профиля.
- Исследовании и заготовке полученных стволовых клеток для трансплантации донору либо самому пунктируемому пациенту после курсов химиотерапии или облучения.
- Внутрикостном введении лекарственных препаратов.
Установленный диагноз хронического лейкоза в стадии обострения, а также железодефицитная анемия, диагностированная посредством рутинных обследований, служат относительными показаниями к пункции костного мозга, то есть в этих случаях от процедуры вполне можно отказаться.
Противопоказания к стернальной пункции тоже имеются:
- Тяжелые нарушения свертываемости крови.
- Пожилой возраст в случаях, когда стернальная пункция не является единственно возможным способом диагностики.
- Острые воспалительные и инфекционные поражения в месте предполагаемого прокола кожи.
- Отказ пациента от исследования.
- Тяжелые сопутствующие заболевания в стадии декомпенсации (вопрос о целесообразности пункции решается индивидуально).
Подготовка и техника проведения стернальной пункции
Стернальная пункция не относится к разряду сложных процедур, она безопасна, не требует наркоза и проводится как в стационаре, так и в амбулаторных условиях. Подготовка к аспирации костного мозга грудины предельно проста:

- Пациент проходит исследование свертываемости крови и общий анализ не более, чем за 5 дней до планируемой манипуляции;
- За два часа до пункции возможен последний прием пищи и воды;
- Перед процедурой опорожняется мочевой пузырь и кишечник;
- Отменяются все лекарственные препараты, кроме тех, которые жизненно необходимы;
- В день пункции не назначаются никакие другие процедуры.
Перед манипуляцией пациент обязательно сообщает врачу обо всех принимаемых им препаратах, особенно это касается антикоагулянтов и других кроверазжижающих средств, которые должны быть отменены ввиду многократно возрастающего риска кровотечения на фоне их приема.
Специалист, который будет проводить стернальную пункцию, выясняет информацию о наличии аллергии на лекарства, так как потребуется введение анестетиков. Пациенту подробно рассказывают о сути пункции, ее назначении и смысле предстоящей операции. Врач предупреждает о возможной болезненности прокола и последующих мерах предосторожности. В обязательном порядке берется письменное согласие обследуемого (или родителей при пункции ребенка) на проведение процедуры.
Техника проведения стернальной пункции включает несколько этапов:
-
 Укладывание пациента на спину, под лопатки помещают валик.
Укладывание пациента на спину, под лопатки помещают валик. - Обработка места прокола растворами антисептиков (йод, этанол), у мужчин сбривается волосяной покров.
- Для обезболивания используют местные анестетики (лидокаин, новокаин), вводимые в кожу, подкожную клетчатку и периостальное пространство, поскольку прокол — мероприятие довольно болезненное, особенно, в момент прохождения иглы через надкостницу.
- Пункцию производят на уровне крепления к грудине третьего или четвертого ребра, по средней линии, используя иглу Кассирского, которую быстрым вкручивающим движением вводят в кость. При попадании во вместилище костного мозга врач ощутит как бы провал, который свидетельствует о прохождении иглы через поверхность кости. В момент погружения иглы сквозь компактный костный слой и аспирации костного мозга пациент почувствует кратковременную боль.
- Когда игла находится в костномозговом канале грудины, к ней подсоединяется шприц, посредством которого врач аспирирует 0,3 мл содержимого кости.
- После получения необходимого объема кроветворной ткани игла извлекается, а на место прокола накладывается стерильная салфетка или пластырь.
Особые меры предосторожности следует соблюдать при пунктировании грудины у детей. Кость у них более мягкая и эластичная, поэтому неосторожными действиями ее можно проколоть насквозь. По возможности, ребенок должен быть обездвижен, чтобы его движения не нарушили процесс пункции грудины.
Особенности пункции грудины у детей:
- Стернальный прокол возможен только с двух лет;
- Используются специальные иглы меньшего, нежели для взрослых, диаметра;
- Возможна общая анестезия.
Пожилые люди, пациенты, длительно получающие кортикостероидные препараты, могут страдать остеопорозом, поэтому к ним также применимы меры предосторожности сквозного прокола, который возможен в связи с уменьшением плотности костной ткани.
Процедура пункции грудины в редких случаях проводится без анестезии — если без нее не обойтись, а у пациента есть абсолютные противопоказания к введению анестетиков. В такой ситуации больного предупреждают о болезненности манипуляции, возможно применение транквилизаторов перед процедурой и анальгетиков.
Полученный посредством прокола грудины костный мозг помещается на предметное стекло, далее изготавливается цитологический препарат, который оценивает специалист-цитолог. При диагностике гематологической патологии последний обращает внимание на строение клеток крови, их численность, степень зрелости, соотношение различных элементов в общем объеме пунктата.
Извлеченный из грудины костный мозг можно также подвергнуть цитохимическому, иммунологическому, гистологическому исследованию. Гистологическая оценка пунктата дает больше возможностей оценить соотношение жирового и активного костного мозга, состояние сосудистого компонента и клеточных элементов разной степени зрелости.
Результаты стернальной пункции могут быть получены в тот же день, если предполагается цитологическое исследование мазка костного мозга. При гистологическом анализе и других более технически сложных исследованиях диагностика растягивается на срок 7-10 дней.
Вышеописанный способ стернальной пункции был предложен в 1927 году Аринкиным М. И. и практикуется по сей день. Игла Кассирского успешно используется гематологами уже не один десяток лет. Она прочная, широкая, имееет удобную при введении съемную рукоятку, а также снабжена ограничителем, препятствующим движению иглы чрезмерно глубоко.
Видео: техника проведения стернальной пункции
Осложнения и особенности послеоперационного периода
Процедура взятия костного мозга длится примерно 20 минут, после нее пациент находится под наблюдением около часа, контролируется общее самочувствие, пульс и артериальное давление. В тот же день можно покинуть лечебное учреждение, но крайне нежелательно садиться за руль, поскольку есть вероятность обморочных состояний.
Место прокола не требует никакой обработки в домашних условиях, однако первые трое суток рекомендуется исключить водные процедуры, чтобы не занести в пункционное отверстие инфекцию. Каких-либо ограничений в режиме и питании стернальная пункция не предполагает. При сильной болезненности в месте прокола пациент может принять обезболивающий препарат.
Соблюдение точной техники стернальной пункции, использование иглы Кассирского с ограничителем, обработка места прокола антисептиками практически исключают вероятность осложнений. В редких случаях возможны неблагоприятные последствия в виде:
- Сквозного прокола (у ребенка или больного с остеопорозом);
- Кровотечения из места пункции;
- Инфицирования места прокола (крайне редко);
- Обморочных состояний у эмоционально лабильных лиц, гипотоников, при недостаточно тщательной психологической подготовке пациента к манипуляции;
- Шока в случае тяжелой патологии сердечно-сосудистой системы, у лиц преклонного возраста.
В целом, процедура пункции грудины переносится легко и чрезвычайно редко сопровождается осложнениями. Отзывы пациентов в большинстве своем положительны, а самочувствие и отношение к манипуляции во многом зависят от качества подготовки и грамотной беседы врача с больным. Кто-то отмечает выраженную болезненность и в момент прокола и взятия материала из грудины, и в последующие 2-3 дня, другие ощущают лишь небольшой дискомфорт.
Интерпретация результатов стернальной пункции
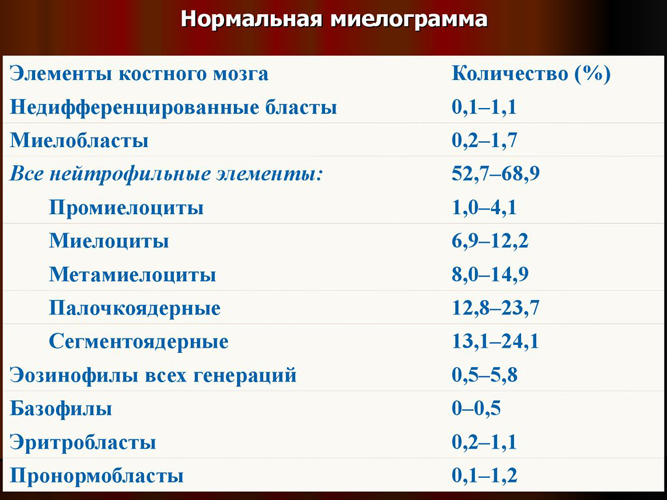
Анализ костного мозга, полученного посредством стернальной пункции, показывает количество в нем клеточных элементов, их соотношение и степень зрелости. Миелограмма характеризует качественные и количественные показатели белого ростка кроветворения:
- Миелокариоциты (общее число клеток крови, содержащих ядра) составляют 50-250х109 в пересчете на литр крови;
- Мегакариоциты (предшественники тромбоцитов) — 0,054-0,074х106 в литре;
- Ретикулоциты (предшественники эритроцитов) составляют 20-30% и увеличиваются при кровопотерях и гемолитических анемиях;
- Бластные клетки — 0,1-1,1%, миелобласты — 0,2-1,7%, промиелоциты — 0,5-8,0% от всех элементов белого ростка костного мозга, лимфоциты — 1,2-1,5%, моноциты — 0,25-2,0%, плазмоциты — не более 1%.
Уменьшение числа миелокарио- и мегакариоцитов возможно при погрешностях в выполнении пункции, когда костный мозг разбавляется жидкой кровью.
Специалист, изучающий пунктат костного мозга, отражает в заключении тип кроветворения, клеточность, индексы костного мозга, присутствие и количество нехарактерных клеток (например, Ходжкина при лимфогранулематозе). Отдельно анализируется каждый из ростков.
Индексы костного мозга
Для оценки количественного содержания каждой разновидности костномозговых клеток подсчитывают их соотношение в 500 клетках. Важным показателем является костномозговой индекс созревания нейтрофилов, который вычисляют путем деления общего числа клеток-предшественниц белого ростка на суммарное число палочкоядерных и сегментоядерных нейтрофилов. В норме показатель равен 0,6-0,8.
 Наряду с оценкой белого ростка, важны характеристики и эритропоэза. Индекс созревания эритроидных элементов вычисляется по содержанию эритробластов и нормоцитов и составляет 0,8-0,9. Этот показатель характеризует обмен железа, степень насыщения гемоглобином красных клеток, усиление эритропоэза при анемиях.
Наряду с оценкой белого ростка, важны характеристики и эритропоэза. Индекс созревания эритроидных элементов вычисляется по содержанию эритробластов и нормоцитов и составляет 0,8-0,9. Этот показатель характеризует обмен железа, степень насыщения гемоглобином красных клеток, усиление эритропоэза при анемиях.
После вычисления количества гранулоцитов и общего числа клеток красного ростка, содержащих ядра, высчитывают их соотношение, которое в норме составляет 3-4:1 — лейко-эритробластическое соотношение.
Индексы костного мозга позволяют объективизировать данные об абсолютных цифрах и процентном содержании конкретных клеточных популяций. Так, увеличение лейко-эритробластического индекса характерно для гиперплазии белого ростка кроветворения, что наблюдается при хронических лимфо- и миелобластных лейкозах, инфекционных заболеваниях, интоксикациях, а также оно может говорить о гипопластической анемии при общем обеднении костномозговой ткани.
Уменьшение лейко-эритробластического индекса показательно для гемолитических, постгеморрагических и мегалобластных анемий (при нормальной клеточности костного мозга), а в случае обеднения костного мозга свидетельствует об агранулоцитозе (снижение лейкоцитарного ряда).
Нормальное значение указанного соотношения может говорить либо о полном здоровье, либо об аплазии и гипоплазии костномозговой ткани, когда наблюдается более или менее равномерное снижение числа клеток и белого, и красного ростка, поэтому так важно не проводить изолированных оценок только миелограммы во избежание диагностических ошибок.
Индекс созревания нейтрофилов при достаточной клеточности пунктата повышается при опухолях кроветворной ткани (лейкозы), отравлениях лекарствами, а снижение его обычно характеризует разведение костного мозга вследствие погрешностей при выполнении пункции.
Описанные критерии миелограммы позволяют оценить гемопоэз в целом, но заключение специалиста не должно быть категоричным. Важно соотнести результаты исследования стернального пунктата с особенностями клинической картины и данными анализа периферической крови.
Особенно следует предостеречь пациентов и их родственников от самостоятельной оценки результатов, которые могут попасть им в руки. Подобная самодеятельность обычно влечет ошибочные выводы, которые могут только навредить пациенту. Анализ показателей костномозгового пунктата — сложный процесс, требующий предельного внимания исключительно со стороны специалиста в этой области, который точно сможет указать, есть ли изменения и стоит ли беспокоиться.
Источник
Анализ крови не несет достаточно точную информацию о состоянии костномозговой ткани человека и ее деятельности. В крови присутствуют зрелые клетки, выявить морфологические особенности которых не представляется возможным простым анализом крови.
Определить характер кроветворения помогает стернальная пункция, или трепанобиопсия гребешка подвздошной кости, с помощью которой врач получает образец костного мозга.

Показания к назначению
Процедура проводится для диагностирования:
- гематологических заболеваний;
- при необходимости пересадки костного мозга;
- при некоторых инфекционных патологиях.
Также поводом для ее проведения являются изменения в развернутом анализе крови: повышенное или пониженное количество эритроцитов, тромбоцитов, лейкоцитов и гемоглобина.
Эта методика используется перед началом и после химиотерапии при нейробластоме, лимфоме, лейкозе, при увеличении лимфатического узла с подозрением на злокачественное заболевание, при гистиоцитозах.
Как подготовиться к процедуре
Процедура забора костномозговой жидкости не требует тщательной подготовки. Для пациента нет специальных рекомендаций приема пищи. Отменяется прием всех лекарственных средств, кроме жизненно важных.
Категорически нельзя принимать перед операцией лекарства, имеющие в составе гепарин. Он разжижает кровь и может вызвать кровотечение после пункции.
Не рекомендуется в день проведения процедуры осуществлять другие инвазивные, диагностические действия. Начинают процедуру при опорожненном мочевом пузыре и кишечнике.
Кроме того, существует психологическая подготовка перед проведением этой процедуры. Пациенту объясняется предназначение анализа и его пользы для установления точного диагноза.
У больного контролируется артериальное давление, сердечный ритм и наличие нормального дыхания. Психологически пациент с помощью беседы с врачом нацеливается на благополучный исход процедуры.
Техника проведения
 Операция проводится с помощью прокалывания грудины или подвздошной кости иглой Кассирского. Для начала место прокола обрабатывается медицинским спиртом и йодным раствором. После этого пациенту вводится обезболивающее с помощью иглы однократного применения в район будущего прокола. Обезболивающим является лидокаин или новокаин. Через 5–10 минут, после начала действия лекарства, начинают операцию.
Операция проводится с помощью прокалывания грудины или подвздошной кости иглой Кассирского. Для начала место прокола обрабатывается медицинским спиртом и йодным раствором. После этого пациенту вводится обезболивающее с помощью иглы однократного применения в район будущего прокола. Обезболивающим является лидокаин или новокаин. Через 5–10 минут, после начала действия лекарства, начинают операцию.
Прокол делается между 3 и 4 ребрами быстрыми вращательными движениями. Так как берут анализ из костномозгового пространства, требуется достичь хирургическим инструментом полости в грудине или повздошной кости. При вхождении иглы в костномозговой слой, пациент ощущает кратковременную боль, а хирург — провал под хирургическим инструментом. После введения в костномозговую ткань игла сама удерживается на месте за счет давления кости на нее.
После проникновения инструмента в костномозговую жидкость мандрен удаляется и на его место прикрепляется шприц, с помощью которого извлекается материал для анализа. Забирается 0,2–2,0 мл жидкости. После этого хирургический инструмент вынимается из груди.

Место прокола обрабатывается антисептиком, на него накладывается слой стерилизованной марли, которая закрепляется пластырем. Содержимое шприца выдавливается на лабораторное стекло, делается мазок и отправляется на исследование. Продолжительность процедуры — 15–20 минут.
После окончания процедуры состояние пациента контролируется врачом. Проводится еще раз краткая психологическая беседа, и больной отправляется в палату или домой, если пункция осуществлялась амбулаторно.
Что позволяет определить диагностика
Задача диагностики — определить качественный и количественный состав костномозговой ткани, для чего и делают этот анализ. При имеющемся патологическом процессе в организме в костном мозге человека нарушается соотношение кроветворной и жировой тканей. Кроме того, наличие заболеваний показывает клеточный состав, состояние стромы и строение костной ткани. Материал для анализа отправляется на морфологическое, цитологическое и гистологическое исследование.
На основе исследования мазков костномозговой ткани составляется миелограмма. Она помогает определить количество клеток с ядром и гигантских клеток в анализе. После этого подсчитывается процентное соотношение клеток на разном уровне созревания.
Отклонения от нормы позволяют диагностировать у пациента лейкоз. При любом виде лейкоза опухолевые клетки преобладают в костном мозге. При усиленном росте патологических клеток подавляется созревание и размножение эритроцитов и тромбоцитов. Информацию, достаточную для точной диагностики заболевания, удастся получить только с помощью этого метода (трепанобиопсии гребешка подвздошной кости).
Лабораторный анализ костномозговой ткани выявляет, кроме лейкоза, анемию, наличие опухолей, апластические состояния кроветворения, наличие метастазов и другие заболевания. Из всех диагностических процедур только результаты гистологического исследования стволовых клеток костномозговой ткани помогают составить наиболее точную картину.
Возможные последствия
 Самые тяжелые осложнения после пункции — сквозной прокол и кровотечение. Наибольшая вероятность негативных последствий после проведения процедуры существует у детей и пациентов, долгое время принимающих кортикостероиды. У детей грудина в силу возраста достаточно эластичная и мягкая. Поэтому имеется опасность прокола грудной клетки насквозь.
Самые тяжелые осложнения после пункции — сквозной прокол и кровотечение. Наибольшая вероятность негативных последствий после проведения процедуры существует у детей и пациентов, долгое время принимающих кортикостероиды. У детей грудина в силу возраста достаточно эластичная и мягкая. Поэтому имеется опасность прокола грудной клетки насквозь.
У людей, принимающих кортикостероиды, имеется вероятность развития остеопороза. Костная ткань у этих пациентов хрупкая, пористая, что тоже может вызвать осложнения при проходе иглы через кость грудины. Кроме того, пациенты перед процедурой обязательно сдают анализ на свертываемость крови, для исключения кровотечения после пункции.
 Процедура биопсии неопасна и проходит без тяжелых последствий. Имеется риск инфицирования раны после пункции, поэтому 3 дня после биопсии не рекомендуется принимать душ, рана должна оставаться полностью сухой. Область прокола ежедневно обрабатывается дезинфицирующим средством, рекомендуемым врачом.
Процедура биопсии неопасна и проходит без тяжелых последствий. Имеется риск инфицирования раны после пункции, поэтому 3 дня после биопсии не рекомендуется принимать душ, рана должна оставаться полностью сухой. Область прокола ежедневно обрабатывается дезинфицирующим средством, рекомендуемым врачом.
Кроме того, в месте прокола некоторое время после операции болит грудь Если пациенту больно двигаться, выполнять ежедневную работу, рекомендуется на 2–3 дня домашний режим и воздержание от вождения автомобиля и других транспортных средств.
Заключение
Для точного диагноза пункцию проводят в комплексе с биохимическим анализом крови и другими исследованиями. Существует наличие противопоказаний для проведения процедуры. Так, операцию не назначают при тяжелых нарушениях свертываемости крови.
Пожилым пациентам (при имеющейся альтернативе данной процедуре) также делают пункцию редко. Не проводится пункция при воспалительных процессах в месте предполагаемого прокола.
Если у пациента имеются тяжелые заболевания в стадии декомпенсации, пункция проводится только после решения врача, индивидуально в каждом случае.
Без психологической подготовки, разъяснительной беседы человеку сложно решиться на такого рода процедуру. Поэтому бывают случаи отказа от пункции по личным мотивам, из боязни. Однако следует понимать, что биопсия — это иногда единственно возможный метод вовремя поставить правильный диагноз и спасти или существенно продлить больному жизнь.
Источник
