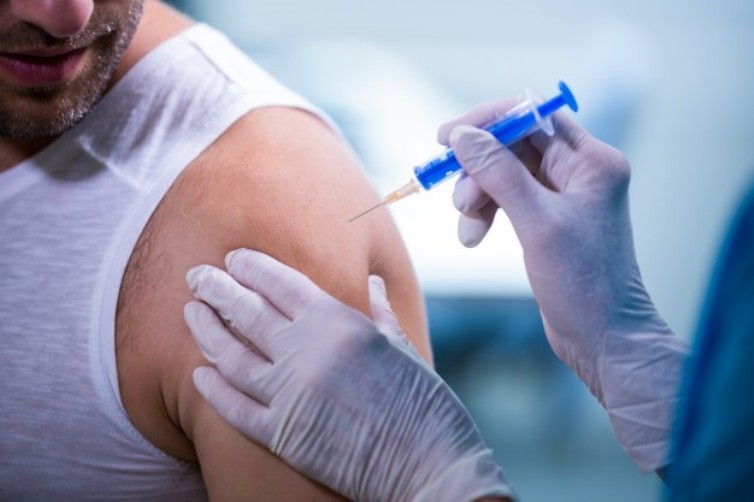
Техника выполнения подкожной инъекции противопоказания
18 08 2020
Head Nurse
Пока нет комментариев
Одним из обязательных навыков, которым обязана владеть медицинская сестра, является подкожная инъекция лекарственных препаратов. Наряду с внутримышечным и внутривенным введением лекарственных веществ подкожный метод очень распространен.
Оглавление
- Подкожное введение ЛС
- Места введения ЛС
- Оснащение
- Подготовка к процедуре
- Выполнение процедуры
- Окончание процедуры
- Осложнения
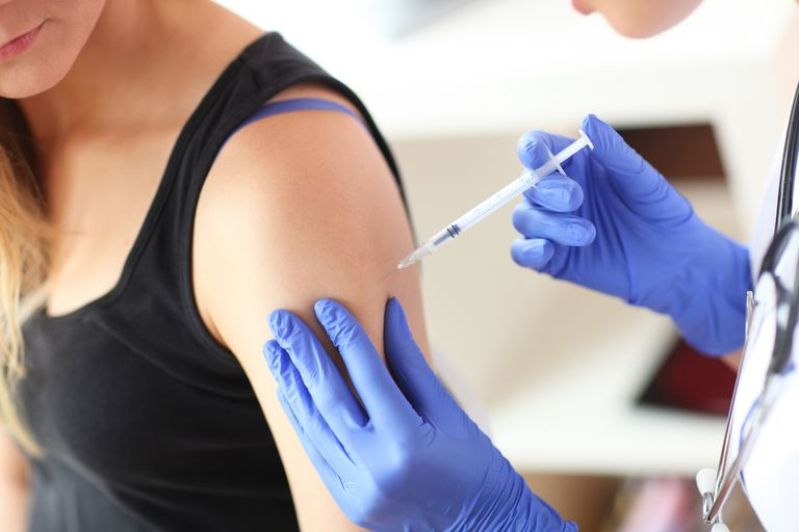
Подкожное введение лекарственных средств
Парентеральное (минуя пищеварительный тракт) введение лекарственных средств обусловлено быстротой их действия и лучшим усвоением. Подкожно-жировая клетчатка очень хорошо кровоснабжается — имеет обширную сеть капилляров. Это позволяет вводить лекарственные препараты именно подкожно для их быстрого всасывания в кровоток без нанесения вредного воздействия. Подкожная инъекция производится на глубину 15 мм. Количество вводимого препарата — до 2 мл, в исключительных случаях по назначению врача — до 5 мл.
Цель процедуры: введение лекарственного препарата в подкожно-жировой слой тканей.
Показания к подкожным инъекциям определяет лечащий или дежурный врач.
Противопоказания: непереносимость препарата; в месте предполагаемой инъекции не должно быть признаков воспаления, повреждений кожи, сыпи, подкожных инфильтратов.
Достоинства метода: быстрота дествия (20-30 минут), возможность введения препаратов, вызывающих образование гематом при внутримышечном введении (гепарин и др.), создание «депо» препарата в подкожно-жировой клетчатке для поддержания лекарственного вещества в организме на определенном уровне (инсулин и др.).
Подкожная инъекция: места введения препарата
Место введения препарата выбирает медицинская сестра. При этом следует ориентироваться на сам препарат и состояние кожи и подкожно-жировой клетчатки.
Подкожная инъекция производится в следующие участки тела:
- верхняя и средняя трети передне-наружной поверхности плеча
- верхняя и средняя трети передне-наружной поверхности бедра
- боковая поверхность передней брюшной стенки
- передняя брюшная стенка вокруг пупка
- подлопаточная область
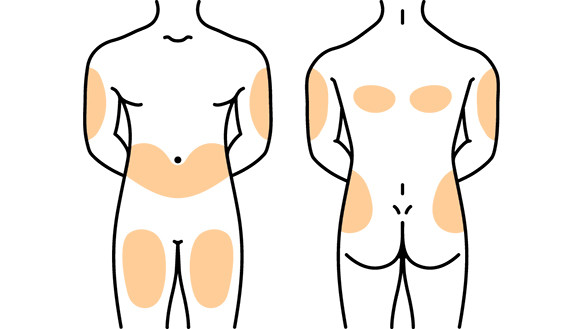
Эти участки тела характерны тем, что кожу с подкожной клетчаткой можно легко захватить в складку, нет опасности повреждения надкостницы (как при внутримышечной инъекции), крупных кровеносных сосудов и нервов.
Оснащение для проведения процедуры
- Мыло для мытья рук
- Кожный антисептик для рук
- Манипуляционный столик
- Кушетка
- Стерильный лоток для шприца с лекарственным средством
- Нестерильный лоток для израсходованных материалов
- Ножницы или пинцет (нестерильные) для открывания флаконов
- Пилка для открывания ампулы
- Шприц объемом 1 мл или 2 мл
- Спиртовые салфетки или стерильные ватные шарики + антисептик для обработки ампул, флаконов и кожи пациента (спирт этиловый 70%)
- Нестерильные перчатки
- Контейнер для сбора колющих отходов класса Б
- Контейнеры для сбора отходов классов А и Б
Подготовка к процедуре
Перед тем, как будет проведена подкожная инъекция, медицинская сестра должна выполнить следующие действия:
- Представиться пациенту, идентифицировать его личность, установить доброжелательный контакт.
- Сообщить пациенту о назначении ему врачом введения препарата подкожно.
- Выдать пациенту необходимую информацию о препарате в пределах своих прав и компетенции.
- Убедиться в наличии информационного согласия на проведение процедуры с отметкой о переносимости препарата.
- Вымыть руки гигиеническим способом, осушить одноразовым бумажным полотенцем. Кожу рук обработать специальным антисептиком, не осушать, ждать, когда обсохнут. Надеть маску и нестерильные перчатки.
- Взять флакон или ампулу с лекарственным средством, проверить срок годности, сверить название с назначением врача, убедиться в отсутствии внешних повреждений, оценить прозрачность раствора.
- Взять шприц необходимого объема с достаточной длиной и толщиной иглы, проверить срок годности и целостность упаковки, вскрыть шприц.
- Набрать лекарственное средство в шприц.
- При наборе препарата из ампулы: проверить название, внешний вид, дозировку и срок годности лекарственного средства, встряхнуть ампулу, чтобы раствор оказался в ее широкой части, надпилить шейку, протереть шейку салфеткой с антисептиком, надломить горлышко, набрать препарат.
- При наборе лекарственного средства из флакона: проверить название, внешний вид, дозировку и срок годности лекарственного средства, ножницами или пинцетом отогнуть часть крышки, закрывающую резиновую пробку, протереть пробку салфеткой с антисептиком, поместить иглу через пробку во флакон под углом 90 градусов, чтобы срез находился внутри флакона, перевернуть флакон вверх донышком, набрать раствор в шприц.
- Заменить иглу шприца на стерильную, выпустить из шприца воздух, не снимая колпачка с иглы, положить шприц в стерильный лоток. В тот же лоток положить салфетки для обработки инъекционного поля.
- Предложить пациенту занять удобное положение лежа на кушетке.
- Выбрать место инъекции, осмотреть и пропальпировать его на наличие признаков воспаления и инфильтрации. При их наличии поменять место инъекции, сообщить лечащему врачу.
Подкожная инъекция: алгоритм выполнения
На выбранном месте инъекции дважды обработать кожу пациента с помощью салфеток со спиртсодержащим антисептиком. Первая обработка — площадь около 10*10 см протирается салфеткой в одном и том же направлении. Затем вторая обработка — второй салфеткой так же площадь 5*5 см.
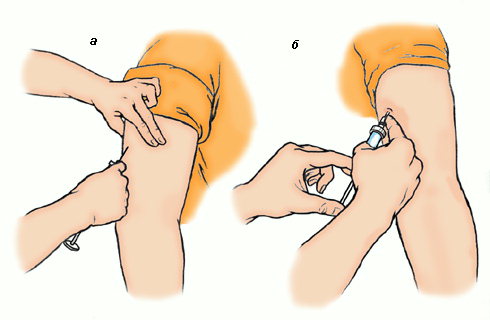
- Взять шприц в правую руку так, чтобы 2-й палец был на канюле иглы, остальные пальцы — на цилиндре шприца.
- Захватить кожу пациента в складку 1-м и 2-м пальцами левой руки таким образом, чтобы получился треугольник, обращенный основанием вниз.
- Быстрым движением ввести в складку иглу срезом вверх под углом 45º на 2/3 ее длины. Потянуть поршень на себя, чтобы убедиться, что игла не попала в кровеносный сосуд.
- Перенести левую руку на поршень шприца и медленно ввести препарат.
- Левой рукой прижать к месту инъекции салфетку с антисептиком и слегка помассировать место введения препарата, не сдвигая салфетку.
- Правой рукой, придерживая канюлю 2-м пальцем, извлечь иглу быстрым, но не резким движением.
- Наложить стерильную фиксирующую повязку на место инъекции на 5-10 минут.
- Справиться о самочувствии пациента.
При введении гепарина иглу следует вводить под углом 90°, не оттягивать поршень, не массировать место инъекции!
Окончание процедуры
- Использованные иглы поместить в контейнер для колющих отходов класса Б с помощью иглосъемника.
- Шприцы, перчатки, использованные салфетки поместить в контейнер для отходов класса Б.
- Вымыть руки гигиеническим способом, высушить одноразовым полотенцем.
- Через 10-20 минут после процедуры справиться о самочувствии пациента и его реакции на введение препарата. При наличии жалоб на самочувствие со стороны пациента сообщить лечащему врачу.
- Занести данные о процедуре «подкожная инъекция»в медицинскую документацию.
Подкожная инъекция: возможные осложнения
- Поломка иглы
- Медикаментозная эмболия
- Образование гематом, инфильтратов, абсцессов, флегмон
- Некроз мягких тканей
- Образование липодистрофии (при длительном и частом введении инсулина)
- Повреждения нервов с развитием параличей
- Аллергические реакции
Профилактика осложнений после подкожных инъекций:
- правильный выбор места инъекции
- чередование мест инъекции при инсулинотерапии
- четкое следование алгоритму проведения процедуры
- введение растворов не высокой и не низкой температуры
- строжайшее соблюдение правил асептики и антисептики
- исключение введения препарата в область имеющегося инфильтрата
- обязательная проверка отсутствия крови в шприце (кроме инъекций гепарина!)
Надеемся, у наших читателей подкожная инъекция будет выполняться четко и легко, по алгоритму и без осложнений!
Видео по теме подкожная инъекция
© 2021 Медицинская сестра · Копирование материалов сайта возможно ТОЛЬКО С АКТИВНОЙ ССЫЛКОЙ НА СТРАНИЦУ ИСТОЧНИКА
Политика конфиденциальности
Источник
Цель: лечебная – введение лекарственного средства в подкожно-жировую клетчатку, местное обезболивание.
Показания: назначение врача.
Противопоказания: аллергические реакции на лекарственные средства, поражение яки и подкожно-жировой клетчатки любого характера в месте инъекции.
Осложнения: инфильтрат, ошибочное введение лекарственных средств, вирусный Ирюит, СПИД, аллергическая реакция, анафилактический шок, сепсис.
Места введения: верхняя треть наружной поверхности плеча, средняя треть переднебоковой поверхности бедра, переднебоковая поверхность брюшной стенки, подлопаточная область (редко).
Приготовьте: стерильные: шприц однократного применения вместимостью от 1-2 Щ. игла длиной 20 мм, ватные шарики, перчатки, лекарственное средство, назначенное ЧР*чом; кожный антисептик, КБСУ.
Алгоритм действия:
1. Объясните пациенту цель и ход процедуры, сообщите необходимую информацию о лекарственном средстве.
2. Проведите деконтаминацию рук на гигиеническом уровне, обработайте их кожным антисептиком, наденьте перчатки.
3. Вскройте пакет и соберите шприи (см. стандарт).
4. Наберите лекарственное средство (см. стандарт).
5. Усадите или уложите пациента.
6. Обработайте перчатки кожным антисептиком.
7. Обработайте место инъекции последовательно двумя стерильными ватными шариками, смоченными кожным антисептиком: вначале большую зону, затем – непосредственно место инъекции.
8. Разместите третий ватный шарик с кожным антисептиком между IV и V пальцами левой руки.
9. Возьмите в правую руку шприц: II пальцем правой руки держите канюлю иглы: V пальцем – поршень шприца: III, IV. I пальцами держите цилиндр.
10. Соберите 1 и И пальцами левой руки кожу в месте инъекции в складку треугольной формы, основанием вниз.
11. Введите иглу в основание кожной складки под углом 45° на глубину 2/3 длины иглы, придерживайте указательным пальцем канюлю иглы.
12. Перенесите левую руку на поршень, захватив II и III пальцами ободок цилиндра, I пальцем надавите на поршень и введите лекарственное средство (не перекладывайте шприц из одной руки в другую).
13. Приложите ватный шарик с кожным антисептиком к месту инъекции.
14. Извлеките иглу быстрым движением, придерживая ее за канюлю.
15. Сделайте легкий массаж места инъекции, не отнимая ватный шарик от кожи.
16. Сбросьте шприц, не надевая колпачок, ватные шарики и перчатки в КБСУ.
17. Вымойте и осушите руки.
18. Спросите пациента о самочувствии
ПРАВИЛА ВВЕДЕНИЯ ИНСУЛИНА
Для лечения инсулинозависимого сахарного диабета применяют препараты инсулина (инсулин-гормон поджелудочной железы, оказывает влияние на углеводный обмен. Способствует усвоению глюкозы клетками тканей организма (мышечной, жировой), облегчает транспорт глюкозы через клеточные мембраны, стимулирует образование из глюкозы гликогена и отложение его в печени.
По продолжительности действия инсулины делятся на 3 группы:
короткого действия (6-8 часов) – моносуинсупин, инсулрапт. актрапид, инсулин- регуляр-илетин, Н-инсулин, простой инсулин:
– средней продолжительности действия (14-18 часов) – инсулин-семиленте, семилонг. инсулонг, илетин и др.
– длительного действия (20-24-36 часов) – инсулин ультралепте, ультралонг, ультратард и др.
Конкретная комбинация и частота введения каждого препарата могут быть различными.
Суточная доза инсулина рассчитывается эндокринологом с учетом гликемии. Коррекцию доз инсулина в течение суток проводят под контролем глюкозурического и гликемического профиля.
Препараты инсулина выпускаются в жидком виде во флаконах, содержащие в 1 мл – 40 ЕД, либо 100 ЕД инсулина. Расчет необходимой дозы инсулина (обычно кратной 4 ЕД) проводится с учетом показателей глюкозурии и гипергликемии, исходя из того, что 1 ЕД инсулина сберегает от 2 до 5 г глюкозы.
Для введения инсулина используют специальные инсулиновые шприцы:
– с градуировкой 40 ЕД для введения инсулина из флаконов, содержащих в 1 мл 40 ЕД инсулина. Каждое деление данного шприца соответствует 1 ЕД инсулина;
– с градуировкой 100 ЕД для введения инсулина, выпускаемого во флаконах, содержащих в 1 мл 100 ЕД инсулина. Каждое деление данного шприца соответствует 2 ЕД инсулина;
– для того, чтобы правильно набрать инсулин в неинсулиновый шприц емкостью 1.0- 2,0 мл, нужно рассчитать цену деления шприца. Необходимо подсчитать количество делений в 1 мл шприца. В 1 мл – 40 ЕД инсулина, разделите на чйсло полученных делений, в 1 мл шприца 40:10= 4 ЕД – цена одного деления, т.е. 0,1 мл = 4 ЕД.
– Разделите нужную Вам дозу инсулина на цену одного деления и Вы определите, сколько делений на шприце должны быть заполнены лекарством. Например: 36 ЕД: 4 ЕД = 0,9 мл. при наборе инсулина данным шприцем из флакона, содержащего в 1 мл 100 ЕД инсулина. Одно маленькое деление соответствует 1 ЕД инсулина. Следовательно, в 0,1 мл этого шприца содержится 10 ЕД, 0,2 мл – 20 ЕД, 0,3 мл – 30 ЕД инсулина и т.д.
– шприц-ручки и соответствующих им инсулинов в специальных флаконах – пенфиллах. Шприц-ручки оснащены специальными иглами, которые позволяют производить практически безболезненные инъекции и при соблюдении общегигиенических правил могут использоваться без стерилизации специальной обработки в течение одной недели. В настоящее время в мире используются несколько видов шприц-ручек, выпускаемых различными фирмами и отличающиеся друг от друга техническими особенностями.
ВВЕДЕНИЕ ИНСУЛИНА
Цель: введение точной дозы инсулина в определенное время для снижения уровня глюкозы в крови.
Показания: лечение ИЗСД, кетоацидоза, комы.
Противопоказания: гипогликемическая кома, аллергическая реакция на данный исулин.
Осложнения: аллергическая реакция, липодистрофия, отеки.
Места введения: верхняя треть наружной поверхности плеча, средняя треть днебоковой поверхности бедра, переднебоковая поверхность брюшной стенки,
Приготовьте: флакончик с раствором инсулина, кожный антисептик, стерильныеные шарики, инсулиновые шприцы однократного применения, перчатки, КБСУ, в дезрастворе.
Алгоритм действия:
1. Объясните пациенту цель и ход процедуры и получите его согласие на проведение.
2. Проведите деконтаминацию рук на гигиеническом уровне, обработайте их кожным антисептиком, наденьте перчатки.
3. Прочитайте надпись на флаконе: название (проверьте название и буквенные обозначения инсулина на коробке и этикетке флакона), дозу, срок годности, сверьте с листом врачебных назначений.
4. Проведите визуальный контроль качества флакончика с инсулином. Обратите ’ внимание на концентрацию препарата т.е. на число ЕД инсулина в 1 мл. Внимательно изучите маркировки инсулина и шприца. Рассчитайте сколько единиц инсулина содержится в одном делении шприца, исходя из концентрации.
5. Покатайте между ладонями флакон с инсулином продленного действия в течение 3-5 минут, чтобы раствор стал равномерно мутным (не встряхивать!). Инсулин короткого действия прозрачный, его перемешивать не нужно.
6. Подогрейте флакончик с инсулином до температуры тела 36°-37°С на водяной бане.
7. Возьмите инсулиновый шприц в упаковке. Проверьте срок годности и герметичность упаковки. Вскройте упаковку, соберите шприц.
8. Вскройте пинцетом металлическую обкатку флакона.
9. Обработайте резиновую пробку ватным шариком, смоченным кожным антисептиком двукратно, отставьте флакончик в сторону, дайте высохнуть кожному антисептику.
10. Возьмите в руки инсулиновый шприц, оттяните поршень шприца на столько, сколько ЕД необходимо набрать. При этом в шприц набирается воздух. Количество воздуха должно равно вводимой дозе инсулина.
11. Введите набранный Вами воздух во флакон с инсулином.
12. Предложите пациенту лечь или сесть.
13. Обработайте место инъекции последовательно двумя ватными шариками, смоченными кожным антисептиком: вначале большую зону, затем непосредственно место инъекции. Дайте коже высохнуть.
14. Снимите колпачок со шприца, перед введением его выпустите воздух и доведите количество инсулина до нужной дозы.
15. Возьмите шприц в правую руку.
16. Соберите 1 и II пальцами левой руки обработанный участок кожи в треугольную складку основанием вниз.
17. Введите быстрым движением иглу под углом 30°-45° в середину подкожножирового слоя на длину иглы в основание складки, держа ее срезом вверх.
18. Освободите левую руку, опустите складку.
19. Вводите инсулин медленно, проверив, не попала ли игла в кровеносный сосуд..
20. Быстрым движением извлеките иглу, приложите сухой стерильный ватный шарик к месту инъекции. Снимите перчатки.
21. Накормите пациента.
22. Поместите использованный шприц, ватные шарики, перчатки в КБСУ.
23. Вымойте и осушите руки.
Примечание: – доза инсулина измеряется в единицах. Существуют три
различные концентрации каждого вида инсулина: 40 ЕД/мл, 80 ЕД/мл, 100 ЕД/мл. Важно понимать маркировку на шприце, поскольку объем вводимого инсулина зависит от его концентрации, т.е. количества единиц в миллилитре. Поэтому необходимо всегда использовать шприц, размеченный для той концентрации инсулина, который используется в данной инъекции. Неправильный выбор шприца может привести к ошибке в дозировке, что создаст серьезные проблемы как слишком высокий (гипергликемия) или слишком низкий (гипогликемия) уровень сахара в крови;
иногда подкожное введение инсулина в одно и тоже место может вызвать липоатрофию (вдавление в коже) или липогипертрофию (разрастание или утолщение ткани);
для лучшего эффекта действия инсулина по утрам инсулин лучше вводить в область живота, поскольку оттуда он лучше всасывается, днем – в верхнюю треть наружной поверхности плеча, вечером – в подкожно-жировую клетчатку бедра или ягодицы.
Источник
Введение препарата в жировую прослойку организма называется подкожной инъекцией. Она может быть выполнена в плечо, бедро или брюшную стенку. Лучше чтобы процедуру делала медсестра или врач, но иногда возникает необходимость самостоятельно сделать укол, предварительно заполнив шприц.
Особенности подкожной инъекции
В отличие от внутривенного введения препарата, подкожные инъекции более равномерно и медленно распределяются по тканям. Это важно при таком заболевании как сахарный диабет, когда приходится вводить инсулин через каждые несколько ч. Чаще всего в рецепте лекарственных средств, вводимых подкожно, есть подробный рецепт, описывающий процедуру.
Все инструкции носят обучающий характер, поэтому, чтобы научиться без страха вводить препарат самостоятельно, лучше проконсультироваться с медработником.
Показания к введению препаратов под кожу
Чаще всего подкожно вводятся препараты, не оказывающие раздражающего действия, и хорошо всасывающиеся в подкожный слой. В особых случаях допускается использование внутривенных уколов.
Также такая процедура бывает вызвана необходимостью введения в мышечную ткань масляного лекарственного раствора или суспензии, объем которой не превышает 10 мл. Обычно так делаются противоинфекционные прививки.
Подкожная инъекция в плечо или бедро – распространенный способ введения лекарственных средств, благодаря:
- быстрому всасыванию действующего вещества;
- возможностью выполнения в домашних условиях;
- отсутствию необходимости иметь медицинское образование.
Главное иметь соответствующие навыки и небольшой опыт.
Данный способ подходит для:
- введения инсулина больным сахарным диабетом. Для этого обычно используется шприц-ручка, но техника от этого не меняется;
- лечения гормонами роста;
- ввода масляных составов и лекарственных суспензий, которые на должны попасть в кровеносную систему;
- введения препаратов, предназначенных для местной анестезии;
- ввода средства, когда необходимо создать запас препарата в подкожном слое или поддерживать его концентрацию в крови на определенном уровне в течение продолжительного времени. Ведь лекарства вводимые таким образом медленно всасываются в ткани. Как правило, это занимает не менее 20-30 мин.
Растворы гепарина и производных от него водятся внутримышечно, ведь уколы способствуют образованию в организме гематом.
При выполнении процедуры необходимо помнить: объем лекарственного препарата, вводимого подкожно должен быть небольшим. Специалисты рекомендуют использовать 5 мл одновременно или не превышать уровень 10 мл.
Несоблюдение этого условия вызывает чрезмерное растяжение тканей и образование скопление в них клеточных элементов, состоящих из смеси крови и лимфы. Препараты, которые могут вызвать некроз или абсцесс в месте прокола лучше не вводить подкожно.
Для проведения процедуры следует подготовить следующие стерильные приборы:
- шприц;
- салфетку;
- препарат в герметичном состоянии.
Если состояние больного сложное и требуется экстренная медикаментозная помощь, лучше не выполнять инъекцию самостоятельно.
Места для укола
Для лечения пациента при помощи подкожной инъекции могут быть выбраны следующие места:
- верхняя часть плеча;
- бедро в верхней части;
- область под лопаткой;
- брюшная стенка в передней части.
Противопоказаниями для процедуры может стать индивидуальная непереносимость больным составляющих лекарственного препарата.
Плечо
Подкожная инъекция в плечо вводится в боковой сегмент дельтовидной мышцы. Делать это нужно осторожно, ведь велика вероятность повреждения сосудов или нервов, располагающихся близко к поверхности. Не имея практического опыта постановки таких уколов, лучше выбирать другое место для введения лекарства. Самым безопасным в этом смысле является бедро.
Живот
Инъекция в область живота назначается пациенткам при подготовке к процедуре ЭКО для ведения гормональных препаратов. Делать уколы нужно по прилагаемой к лекарству инструкции. Все подкожные инъекции производят одноразовым шприцем, который обычно рассчитан на 2 мл водимой жидкости.
Для укола в область живота нужно выбрать самую тонкую и длинную иглу. Она должна достать до брюшной стенки, доставив лечебный раствор прямо в подкожную клетчатку брюшины.
Выбирая место укола, следует мысленно изобразить 8-ку, центр которой находится на пупке и делать прокол посередине одного из окружностей этой воображаемой картинки.
В последующем ставя укол нужно отступать от места 1-го прокола на 3-4 см. Перед процедурой кожу осматривают на предмет наличия ранок, бородавок или родимых пятен и стараются не колоть в такие места.
При введении иглы обе ладони рук кладутся сбоку от пупка с одной и другой стороны. Именно туда специалисты рекомендуют водить препараты подкожно. Не следует делать уколы непосредственно в область пупка или центральную линию живота. Там самый тонкий слой подкожной клетчатки и велика вероятность травмы.
Бедро
Для постановки укола в бедро нужно нащупать в верхней части бедра 2 больших костных выступа. Они будут располагаться немного сбоку ноги. Ладони накладываются так, чтобы основание легло непосредственно под выступами. В данном случае это место показывает, куда можно выполнять инъекции и за область расположения ладоней выходить не стоит.
Если нужно вводить смешанный инсулин, вечером следует выбрать для процедуры именно бедро или ягодицы. Это позволит лекарству всасываться медленно и значит, снижает риск приступа в ночное время.
Главным условием правильности выполнения процедуры и достижения нужной цели является выбор иглы нужной длины. Этот вопрос лучше обсудить с лечащим врачом, ведь нужно учитывать целый комплекс факторов, к которым относятся как физические и фармакологические аспекты, так и психологическое состояние больного.
Подлопаточная зона спины
Несмотря на то, что внутримышечные уколы можно делать в домашних условиях самостоятельно, поставить его в подлопаточной зоне спины без помощи другого человека невозможно. Лучше согласиться на посещение медкабинета и сделать процедуру там.
Техника выполнения подкожного укола медработником
Подкожно-жировой слой человеческого тела насыщен кровеносными сосудами, буквально прорезающими каждый см, поэтому для более эффективного воздействия лекарства используются подкожные инъекции, например, в плечо, бедро или брюшину.
Показания для такой процедуры служат необходимость ведения отдельных медикаментов или инфильтрационной анестезии. У медработника есть опыт постановки уколов и знание, в каком месте это лучше сделать. Чтобы процедура принесла пользу необходимо провести подготовку к ней.
Оснащение
Для работы медсестре или врачу нужно приготовить:
- антисептик;
- стерильные салфетки или ватный диск;
- шприц на 2-5 мл в вакуумной упаковке;
- водимый препарат;
- стерильные перчатки;
- медицинский спирт.
Кроме того понадобятся:
- ножницы;
- стул или кушетка, чтобы посадить пациента;
- кювет для дезинфекции медицинских приборов, если это необходимо;
- перевязочный материал.
Делать подкожные инъекции следует иглой самого малого диаметра. Она должна проникать на глубину до 15 мм. Одновременно водится минимальное количество лекарства. Оно должно быстро всосаться в клетчатку, имеющую достаточно рыхлую структуру. Это не позволит агрессивному составу оказать на нее негативного воздействия.
При введении иглы кожа слегка оттягивается и создается небольшая складка. Таким образом, можно избежать повреждения кровеносных сосудов, окончания нервов и костей.
Не следует делать инъекции если:
- наблюдается отек подкожно-жировой клетчатки;
- недавно в это место делался укол, и осталось уплотнение.
Подготовка пациента к манипуляции
Чтобы процедура была эффективной и безболезненной важно правильно подготовить к ней пациента:
- создать нормальный психологический микроклимат;
- объяснить смысл данной манипуляции;
- удобно усадить или уложить больного.
Забор лекарства в шприц
Способ забора в шприц вводимого больному препарата состоит из стандартных действий:
- Проверка соответствия назначенного врачом лекарства с назначением доктора.
- Проверка срока годности препарата.
- Уточнение дозировки.
- Перед открытием ампулы выполнение дезинфекции ее основания в самом узком месте.
- Создание надсечки на ампуле специальной пилочкой. Иногда ампула имеет специально обработанные места с ослабленным слоем защиты. Их делают при производстве для удобства распечатывания. Тогда на упаковке будет иметься специальная пометка в области сужения.
- После удаления верхней части ампулы помещение ее в кювет для отработанных материалов.
- Вскрытие ампулы. Это производится путем обхвата ее горлышка стерильным диском или тампоном и его перелома его в противоположную сторону открывающему.
- Вставление иглы в соответствующее отверстие после вскрытия шприца.
- Снятие футляра с иглы.
- Опускание иглы в открытую ампулу.
- Отведение поршневого конца назад для поступления в него лекарства.
- Поднимание шприца иглой вверх. Он готов для укола. Чтобы убедится в отсутствии воздуха, и вытеснить имеющийся внутри, по цилиндру нужно слегка постучать пальцем. Затем поджав поршнем, лекарство до самого верха, следует дождаться появления на конце иглы капельки.
Надев футляр на иглу можно считать подготовительный этап законченным.
Алгоритм действий при постановке укола
Подкожная инъекция в плечо, брюшину или бедро до введения потребует сначала обеззараживания места, где ставится укол. Для этого кожа протирается смоченным в спирте тампоном. Движения должны идти в любом направлении. Главное не допускать пропусков и полностью очистить нужное место. После этого спирт должен высохнуть полностью.
Дальнейшие манипуляции проводятся по следующей схеме:
- Взяв шприц в правую руку, указательный палец разместить на основание канюле. Мизинец отвести на поршень, оставшиеся пальцы расположить на цилиндре.
- Большим и указательным пальцами левой руки захватить кожу, из которой создается небольшая складка.
- Иглу приставить к месту укола под углом в 40-45°. Держать ее нужно срезом вверх. Прокол должен закончиться, когда игла вошла на 2/3 своей длины в складку.
- Поддерживая канюле указательным пальцем правой руки, перевести левую руку на поршень и начинать медленно вдавливать, выталкивая лекарство.
- Стерильным тампоном, смоченным в спирте, нажать на место ведения, чтобы закрыть прокол, когда игла будет извлечена. Для безопасности в процессе извлечения острого окончания иглы место крепления ее к шприцу придерживать пальцем.
- После окончания процедуры пациент должен некоторое время подержать вату на месте укола. Затем иглу отделить от использованного шприца и все выбросить в емкость для отходов. Важно при этом сломать иглу.
После этих процедур медработник может снять перчатки и заново продезинфицировать руки мылом или специальным антисептиком.
Подкожная инъекция. Техника выполнения
Если выполнить все действия в точном соответствии с требованиями, риск негативных последствий (инфицирования или образования уплотнений) будет минимальным.
Нюансы введения масляного лекарства
Масляные средства нельзя вводить внутривенно. Входящие в их состав действующие вещества закупорят сосуды, оставив ткани без питания и запустив процесс некроза, а небольшие частички могут дойти до легких и закупорить приток воздуха. Человек при этом будет ощущать сильной удушье, а затем если не помочь наступит смерть.
К тому же маслянистые препараты рассасываются долго и плохо, поэтому на месте укола можно наблюдать инфильтраты. Для предотвращения таких последствий, врачи рекомендуют прикладывать грелку на место инъекции. Перед введением масляный раствор прогревается до 38° С.
Прежде чем вводить препарат, нужно проколоть кожу больного и втянуть поршень на себя. Если внутри нет крови, значит, игла не попала в сосуд. Тогда процедуру можно продолжать. В противном случае придется извлечь иглу и повторить попытку в другом месте. При этом сама иголка становится нестерильной и ее нужно будет заменить.
Как самостоятельно сделать укол? Пошаговая инструкция
Чтобы знать, как самостоятельно сделать подкожную инъекцию, нужно предварительно изучить теорию этого процесса и только потом переходить к практике. Первый раз это лучше сделать в присутствии медработника, который будет контролировать все происходящее и в случае необходимости сможет подсказать, как правильно выполнить то или иное действие.
Хранение предварительно наполненного шприца
Способ хранения заполненных шприцов, но не используемых сразу, может быть разным. Он будет зависеть от находящихся в них лекарств. Большинство современных препаратов отлично хранится при комнатной температуре, однако есть те, которые не теряют лекарственных свойств только при определенной температуре, поэтому их кладут в холодильник.
Узнать информацию по сохранности конкретного вещества можно у медработника или из прилагаемой инструкции. Ни в коем случае не стоит хранить заполненные шприцы в морозильной камере или на открытом солнце.
Если лекарство было заморожено случайно или по инструкции, им можно пользоваться, но делать это нужно после того, как оно полностью растает в самом холодильнике. Но второй раз замораживать его уже нельзя: никакое лекарство не сохранит своих полезных свойств после вторичной разморозки.
Подготовка к уколу
Подкожная инъекция в плечо или другое место перед выполнением потребует подготовки.
Для этого потребуется:
- шприц, предварительно заполненный лекарством, закрытый защитным колпачком;
- стерильная спиртовая салфетка;
- емкость для утилизации отработанных медицинских приборов;
- ватный тампон;
- пластырь или бинт.
Следующие этапы будут такими:
- Если шприцы приготовлены и хранятся в холодильнике, то нужно чтобы тот, которым делается укол, прогрелся до комнатной температуры. Для этого понадобится минимум 30 мин.
- Все необходимое разложить на равной поверхности в доступной близости. При этом шприц нельзя встряхивать, чтобы лекарство не испортилось. Если внутри образовалась пена после неловкого резкого движения, препарат использовать нельзя.
- Проверить соответствие названия лекарства тому, что указано на упаковке и в выписанном врачом рецепте.
- Убедиться, что срок годности не истек и доза не совпадает с назначением врача.
- Обратить внимание на цвет жидкости. Если он изменился, помутнел или препарат начал кристаллизоваться, его следует выбросить.
Алгоритм действия
Последовательность выполнения обозначения места укола следующая:
- Перед уколом тщательно вымыть или протереть антисептиком руки.
- Выбрав места для инъекции наметить точку для укола. При этом она не должна совпадать с отметкой предыдущей инъекции. Если участок кожи в этом месте поврежден или на нем имеются следы шрамов, лучше выбрать новое место для укола.
- Если одежда мешает, ее снять или закатать.
- Для дезинфекции подготовить спиртовую салфетку.
Как сделать укол себе?
Порядок самостоятельной постановки подкожного укола таков: