Воз грудное вскармливание противопоказания
Ниже приведены некоторые официальные документы, содержащие информацию о противопоказаниях к грудному вскармливанию. Легко заметить, что эти рекомендации содержат противоречия. В документе ВОЗ очень мало противопоказаний, в российском документе – больше, от врачей вы услышите еще больше противопоказаний. Поэтому в каждом конкретном случае мама решает этот вопрос сама, оптимально – вместе с врачом, дружественным грудному вскармливанию, используя свежие данные доказательной медицины, возможно и с поддержкой консультанта по грудному вскармливанию или группы поддержки грудного вскармливания.
Международные источники – Всемирная Организация Здравоохранения, Академия Медицины ГВ (ABM)
Российские источники
Дополнительная информация по конкретным болезням – СПИД (ВИЧ), туберкулез, фенилкетонурия
Рекомендации Всемирной Организации Здравоохранения
“Acceptable medical reasons for use of breast-milk substitutes” 2009 г Информация о документе и ссылка для скачивания см. здесь. |
Причины, имеющие отношение к состоянию ребенка
Дети, которые не должны получать грудное молоко или любое другое молоко, кроме специализированной смеси.
- Дети с классической галактоземией: необходима специальная смесь без галактозы.
- Дети с болезнью «кленового сиропа» (валино-лейцинурия): необходима специальная смесь, не содержащая лейцина, изолейцина и валина.
- Дети с фенилкетонурией: необходима специальная смесь не содержащая фенилаланина (возможно частичное грудное вскармливание, при условии внимательного наблюдения).
Дети, для которых грудное молоко остается лучшей пищей, но которые могут нуждаться в другой еде в дополнение к грудному молоку в течение ограниченного отрезка времени
- Дети, рожденные с весом менее чем 1500 г (очень низкий вес при рождении).
- Дети, рожденные с гестационным возрастом менее 32 недель.
- Новорожденные, имеющие риск гипогликемии вследствие нарушений метаболической адаптации или повышенной потребности в глюкозе (например, недоношенные, маловесные или испытавшие значительный интранатальный стресс (гипоксия, анемия), больные новорожденные, дети матерей, имеющих диабет) (5), если их уровень сахара в крови не соответствует необходимому при кормлении грудью или грудным молоком.
Причины, имеющие отношение к состоянию матери
Матери, которые подпадают под одно из перечисленных ниже условий, должны получать лечение в соответствии со стандартной практикой.
Состояние матери, при котором оправдан полный отказ от грудного вскармливания
- Инфицированные ВИЧ: если другая пище для младенца приемлема, возможна, доступна, безопасна и может быть получена на постоянной основе (6).
Состояния матери, при которых оправдан временный отказ от кормления грудью
- Тяжелая болезнь, которая не позволяет матери заботиться о своем ребенке, например, сепсис.
- Вирус простого герпеса типа 1 (HSV-1): необходимо избегать прямого контакта между пораженным участком материнской груди и ртом ребенка, пока пораженный участок не будет залечен.
- Прием лекарств матерью
- седативные психотерапевтические (Психотропные? –М.С.) лекарства, анти-эпилептические лекарства и опиоиды, а также их комбинации могут вызвать такие побочные эффекты, как сонливость и угнетение дыхательной функции, лучше избежать кормления ребенка материнским молоком в период, когда мать принимает эти лекарства, если возможна более безопасная альтернатива (7);
- радиоактивный йод-131: лучше избежать кормления ребенка материнским молоком в период, когда мать принимает эти лекарства, если возможна более безопасная альтернатива; мать может возобновить кормление грудью через 2 месяца после окончания приема йода;
- местное применение больших доз йода или йодофоров (например, повидон-йода, в особенности на открытых ранах или слизистых оболочках, может привести к угнетению функции щитовидной железы или отклонению от нормы электролитов (??? – М.С.) у вскармливаемого грудью ребенка, поэтому грудного кормления в этой ситуации необходимо избежать;
- химиотерапия с применением цитотоксических препаратов: необходимо прекращение грудного вскармливания на время химиотерапии.
Состояние матери, при котором грудное вскармливание может продолжаться, однако возможно возникновение проблем со здоровьем
- Абсцесс груди: необходимо продолжать грудное вскармливание из незараженной груди; кормление пораженной грудью можно возобновить в случае, если лечение начато (8).
- Гепатит B: необходима прививка от гепатита B в течение первых 48 часов жизни ребенка, или сразу же, как это станет возможно, в более поздние сроки (9).
- Гепатит C.
- Мастит: если грудное вскармливание причиняет сильную боль, необходимо сцеживать молоко, чтобы не допустить ухудшения состояния матери (8).
- Туберкулез: мать и ребенок должны лечиться в соответствии с национальной программой лечения туберкулеза (10).
- Прием матерью различных веществ (11) (см. примечание):
- было показано, что прием матерью никотина, алкоголя, экстази, амфетаминов, кокаина и других подобных возбуждающих средств негативно отражается на вскармливаемом грудью ребенке;
- алкоголь, опиоиды, бензодиазепины и конопля могут иметь седативное воздействие на мать и ребенка.
Необходимо поощрять мать в стремлении не ипользовать эти вещества, предлагать другие варианты поддерживать ее в стремлении воздержаться от их приема.
Примечание
Матери, которые принимают решение не прекращать использование этих веществ, или не могут прекратить их использование, должны получить индивидуальную консультацию по поводу соотношения пользы и вреда в каждом конкретном случае. В случае, если мать использует данные вещества редко, возможно, имеет смысл временно не кормить ребенка грудью в эти моменты.
Академия медицины грудного вскармливания (the Academy of Breastfeeding Medicine)
Свежий протокол (2015) об употреблении алкоголя, наркотиков, курении, и кормлении грудью.
Росссийские источники
| Национальная программа оптимизации вскармливания детей первого года жизни в РФ. Издана организациями Союз педиатров России, Нациоанльная Ассоциация Диетологов и Нутрициологов, ГУ Научный центр Здоровья Детей РАМН, ГУ НИИ Питания РАМН. 2009 г ссылка на саму программу |
Цитаты о прикорме и ГВ
Возможными противопоказаниями к грудному вскармливанию со стороны матери являются:
эклампсия, сильные кровотечения во время родов и в послеродовом периоде, открытая форма туберкулеза, состояние выраженной декомпенсации при хронических заболеваниях сердца, легких, почек, печени, а также гипертиреоз, острые психические заболевания, особо опасные инфекции (тиф, холера и др.), герпетические высыпания на соске молочной железы (до их долечивания), ВИЧ-инфицирование.
В настоящее время установлено, что ВИЧ — инфицированная женщина с вероятностью в 15% заражает ребёнка через грудное молоко. В связи с этим в Российской Федерации детей рожденных от ВИЧ инфицированных матерей рекомендуется кормить адаптированными смесями.
При таких заболеваниях кормящей матери как краснуха, ветряная оспа, корь, эпидемический паротит, цитомегаловирусная инфекция, простой герпес, острые кишечные и острые респираторно-вирусные инфекции, если они протекают без выраженной интоксикации, кормление грудью при соблюдении правил общей гигиены не противопоказано. Наличие гепатита В и С у женщин в настоящее время не является противопоказанием к грудному вскармливанию, однако кормление осуществляют через специальные силиконовые накладки. При остром гепатите А у матери кормление грудью запрещается.
При маститах грудное вскармливание продолжается. Однако оно временно прекращается при обнаружении массивного роста в грудном молоке золотистого стафилококка в количестве 250 КОЕ и более в 1 мл и единичных колоний представителей семейства Enterobacteriacae или вида Pseudomonas aeruginosa (Методические рекомендации по бактериологическому контролю грудного молока, Москва, 1984). Абсцесс молочной железы является возможным осложнением мастита и наиболее вероятен при резком прерывании кормления грудью. Кормление из здоровой железы должно продолжаться, а молоко из инфицированной груди следует осторожно сцеживать и выливать.
ЛЕЧЕНИЕ МАТЕРИ
Прекращают кормление грудью в тех случаях, когда мать принимает цитостатики в терапевтических дозах, иммунносупрессивные препараты, антикоагулянты типа фениндиона, радиоизотопные контрастные вещества для лечения или обследования, препараты лития, большинство противовирусных препаратов (кроме ацикловира, зидовудина, занамивира, лимовудина, озельтамивира — с осторожностью), противогельминтные препараты, атакже некоторые антибиотики: макролиды (кларитромицин, мидекамицин, рокситромицин, спирамицин), тетрацик-лины, хинолоны и фторхинолоны, гликопептиды, нит-роимидазолы, хлора мфе ни кол, ко-тримоксазол. Однако препараты альтернативные перечисленным антибиотикам не противопоказаны для кормления грудью.
Обычно безопасны, используемые в средних дозах короткие курсы парацетамола, ацетилсалициловой кислоты, ибупрофена; большинство противокашлевых лекарств; антибиотики — ампициллин и другие пеницил-лины, эритромицин; противотуберкулезные препараты (кроме рифабутина и ПАСК); противогрибковые средства (кроме флуконазола, гризеофульвина, кетоконазола, интраконазола); антипротозойные препараты (кроме метронидазола, тинидазола, дигидроэметина, примахи-на); бронходилятаторы (сальбутамол); кортикостероиды; антигистаминные препараты; антациды; противодиабетические средства; большинство гипотензивных препаратов, дигоксин, а также разовые дозы морфина и других наркотических средств. Вместе с тем во время приёма медикаментозных препаратов матерью, необходимо внимательное наблюдение за ребенком с целью своевременного обнаружения их побочных эффектов.
Возможно угнетение лактации при приеме женщиной эстрогенов, включая эстрогенсодержащие контрацептивы, диуретиков тиазодового ряда, эргометрина.
Перевод ребенка грудного возраста, особенно новорожденного, на искусственное вскармливание из-за медикаментозного лечения матери лекарственными препаратами в терапевтической дозировке несёт в себе определенную угрозу для состояния его здоровья и качества жизни.
КУРЕНИЕ, АЛКОГОЛЬ И НАРКОТИКИ
Учитывая негативное воздействие табачного дыма, смолы и никотина на организм ребенка и на лактацию, курящим женщинам в период лактации рекомендуется отказаться от курения. Никотин может снижать обьём вырабатываемого молока и тормозить его выделение, а также вызывать у ребёнка раздражительность, кишечные колики и приводить к низким темпам нарастания массы тела в грудном возрасте. У курящих женщин ниже уровень пролактина, что может сократить период лактации, а также снижена концентрация витамина С в грудном молоке по сравнению с некурящими. Следует формировать у курящих женщин мотивацию на отказ от курения или, по крайней мере, значительное снижение числа выкуренных сигарет. Содержание вредных веществ в грудном молоке будет меньше, если женщина выкуривает сигарету после кормления грудью, а не до него.
Не должны кормить ребенка грудью матери, страдающие алкогольной и наркотической (героин, морфин, метадон или их производные) зависимостью.
Кормление грудью во время наступления новой беременности может продолжаться.
Противопоказания к раннему прикладыванию к груди матери
со стороны ребенка — оценка состояния новорожденного по шкале Апгар ниже 7 баллов при тяжелой асфиксии новорожденного, родовой травме, судорогах, синдроме дыхательных расстройств, а также глубокая недоношенность, тяжелые пороки развития (желудочно-кишечного тракта, челюстно-лицевого аппарата, сердца, и др.).
К числу противопоказаний к раннему прикладыванию ребенка к груди матери до самого последнего времени относилось также родоразрешение путем операции кесарево сечение. Однако если данная операция проводится под перидуральной анестезией прикладывание ребенка к груди в родовом зале возможно. Если родоразрешение проводилось под наркозом, то после окончания операции родильница переводится в палату интенсивной терапии роддома, а младенец — в детскую палату послеродового отделения. Через несколько часов (не более 4-х) после окончания действия наркоза детская сестра приносит новорожденного к матери и помогает ей приложить его к груди. В течение первых суток это повторяют несколько раз. На вторые сутки, при удовлетворительном состоянии матери и младенца, они воссоединяются в послеродовом отделении совместного пребывания матери и ребенка.
При ряде тяжелых врожденных пороков развития
(пороки сердца с декомпенсацией, волчья пасть, заячья губа и др.), когда прикладывание к груди невозможно, ребенок должен получать сцеженное материнское молоко.
Абсолютные противопоказания к грудному вскармливанию со стороны ребенка
на последующих этапах лактации очень ограничены — наследственные энзимо-патии (галактоземия и др.). При фенилкетонурии объем грудного молока в сочетании с лечебными продуктами устанавливается индивидуально.
Дополнительная информация по конкретным болезням
СПИД (ВИЧ) и ГВ https://www.gvinfo.ru/aids
Туберкулез и ГВ https://www.gvinfo.ru/tuberculosis
История кормления с фенилкетонурией (сайт Ла Лече Лиги).
Советы о кормлении грудью детей с фенилкетонурией (англ.)
Общение мам, имеющих личный опыт кормления детей с фенилкетонурией- форум “Вместе со всеми”
Общение людей, больных фенилкетонурией, и их родственников- группа вКонтакте.
Галактоземия: статья на сайте Ла Лече Лиги (английский) о кормлении грудью ребёнка с галактоземией Дюарта Breastfeeding and Galactozemia
Общение людей, больных фенилкетонурией, и их родственников- группа в ФБ.
Назад к подборке “Проблемы при кормлении грудью”
Источник
Кормление и питание грудных детей и детей раннего возраста. Рекомендации ВОЗ.
Абсолютных противопоказаний к грудному вскармливанию мало, хотя в прошлом таких
противопоказаний приводилось множество. В литературе, опубликованной в бывшем
Советском Союзе, к ним относились
почечная недостаточность,
сердечная недостаточность, рак,
психиатрические заболевания,
тиреотоксикоз, острая вирусная и
бактериальная инфекция, высокая температура неизвестного происхождения и
гемолитическая болезнь новорожденного, однако теперь все это больше не
считается противопоказаниями. Основными противопоказаниями являются
инфицирование матери некоторыми вирусами, особенно
ВИЧ, и некоторые лекарственные препараты,
которые принимаются женщинами в период грудного вскармливания.

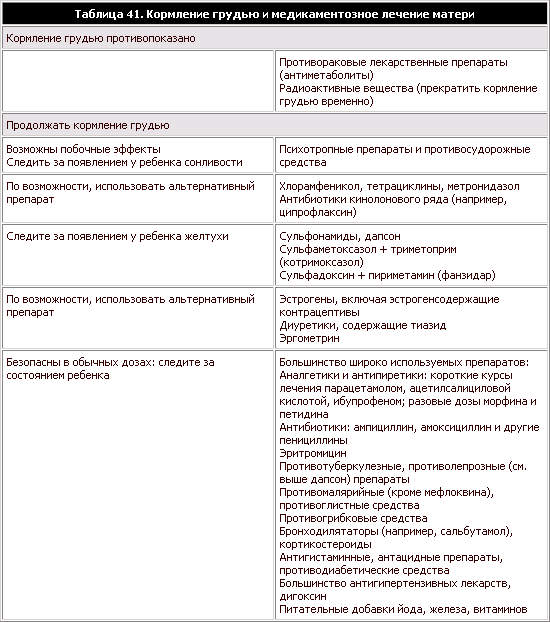
Таблица 41. Кормление грудью и медикаментозное лечение матери
ВИЧ-инфекция
В настоящее время признается, что, если ВИЧ-инфицированная женщина кормит
грудью, есть риск того, что ее ребенок будет инфицирован
ВИЧ через ее молоко. Поэтому чрезвычайно важно
выработать стратегические меры по снижению или устранению этого пути передачи
инфекции.
В странах, где имеются в наличии и доступны по ценам детские питательные смеси
промышленного производства и где санитарные условия таковы, что ребенок,
находящийся на искусственном вскармливании, не подвергается чрезмерному риску
бактериального заражения, ВИЧ-инфицированным матерям не рекомендуется кормить
грудью. Но во многих странах, и особенно в странах с высокой распространенностью
ВИЧ, ситуация совсем иная, и там необходимо срочно выработать
программно-стратегические меры по решению этой проблемы.
В сентябре 1999 г. ВОЗ, ЮНИСЕФ и Программа ООН по СПИДу (ЮНЭЙДС) опубликовали
совместное заявление о политике в отношении ВИЧ и кормления грудных детей
(Приложение 2), в котором принимаются во внимание имеющиеся научные данные,
подтверждающие передачу инфекции с грудным молоком, и поддерживается свобода
ВИЧ-инфицированных матерей самим выбирать на основе полной информации методы
кормления грудных детей. В 1998 г. эти три учреждения выпустили серию
методических рекомендаций (78), предназначенных для того, чтобы помочь
руководящим лицам, принимающим решения, определить, какие действия должны быть
предприняты в их странах или областях. В первую очередь, работники
здравоохранения должны добиваться, чтобы вырабатываемые программные меры
находились в соответствии с соглашениями о правах человека и прежде всего
предусматривали, что:
«Все мужчины и женщины, независимо от их ВИЧ-статуса, имеют право определять
ход изменений в своем репродуктивном здоровье и иметь доступ к информации и
услугам, которые позволяют им охранять свое здоровье и здоровье их семьи. Когда
речь идет о благополучии детей, должны приниматься решения, которые наилучшим
образом соответствуют интересам детей.»
Общая цель заключается в том, чтобы предупредить передачу ВИЧ-инфекции с грудным
молоком, но при этом продолжать защищать, пропагандировать и поддерживать
грудное вскармливание у женщин, не инфицированных ВИЧ, и женщин, чей ВИЧ-статус
неизвестен. Эти вопросы носят многоотраслевой характер и касаются лиц,
принимающих решения во многих областях деятельности, таких, как здравоохранение,
питание, планирование семьи, образование, социальное обеспечение. Более подробно
пути предупреждения передачи ВИЧ-инфекции от матери к ребенку, а также ключевые
элементы, необходимые для принятия политики в отношении ВИЧ-инфекции и кормления
грудных детей, рассматриваются в Приложении 2.
Заражение окружающей среды
Уже высказывалась озабоченность по поводу угрозы, которую создает для грудных
детей грудное молоко, зараженное загрязняющими веществами, находящимися в
окружающей среде. Однако риск постоянного воздействия какого-либо химического
вещества через грудное вскармливание должен сопоставляться с риском инфекции или
лишением возможности получать полноценное питание, который возникает при
ограничении или прекращении грудного вскармливания (79).
Таким образом, несмотря на присутствие в грудном молоке полихлорированных
дифенилов, диоксинов и фуранов, все равно нужно поощрять грудное вскармливание и
содействовать его распространению, так как имеются убедительные подтверждения
пользы грудного молока для общего здоровья и развития грудных детей (80). Более
того, ни в одном крупном исследовании не было продемонстрировано, что пестициды
в тех концентрациях, в которых они присутствуют в грудном молоке, ведут к
неблагоприятным исходам для здоровья у детей, подвергающихся их воздействию
черед грудное вскармливание (81).
Лекарственные препараты
Большинство лекарственных препаратов, которые даются кормящей матери, выделяются
в ее молоко. Лекарств вообще следует избегать, если в них нет необходимости, но
существует лишь несколько лекарств, при приеме которых необходимо прекратить или
отложить грудное вскармливание. Среди них противораковые препараты
(антиметаболиты) и радиоактивные вещества (таблица 41). Некоторые препараты,
такие, как эрготамин, могут быть токсичны для грудного ребенка, другие (такие,
как эстрогены) замедляют лактацию, третьи (такие, как фенобарбитон) тормозят
сосание. Часто бывает возможно применять какой-нибудь альтернативный препарат
или продолжать кормление грудью, наблюдая за тем, чтобы у ребенка не возникли
возможные побочные эффекты. Кроме того, вполне возможно, что лекарственные
препараты, попавшие в грудное молоко, могут вызывать аллергию у ребенка, даже
когда концентрации слишком низки, чтобы вызывать фармакологическое действие.
Применение незаконных препаратов
Когда матери принимают незаконные препараты, рекомендуется избегать кормление
грудью.
Туберкулез
Больные туберкулезом женщины, решившие кормить ребенка грудью, должны пройти
полный курс химиотерапии.
Своевременно и правильно проведенная химиотерапия является наилучшим способом
предупреждения передачи ребенку туберкулезных бацилл.
Все противотуберкулезные препараты совместимы с грудным вскармливанием, и
принимающая их женщина может без всякой опасности кормить своего ребенка грудью.
Исключение составляют женщины с вновь выявленной
активной туберкулезной инфекцией, которым следует порекомендовать прекратить
кормление грудью до тех пор, пока они не пройдут по меньшей мере двухнедельный
курс химиотерапии. Ребенок должен пройти профилактику изониазидом и получить
прививку БЦЖ (83).
Гепатит В и С
Грудное молоко может содержать поверхностный антиген
гепатита В (HBsAg), и высказывалось мнение о
том, что кормление грудью представляет собой путь возможного проникновения
вируса гепатита В в организм грудных детей. Однако нет никаких подтверждений
того, что кормление грудью увеличивает риск передачи ребенку инфекции (84).
Вакцина гепатита В существенно снижает перинатальную передачу и может
полностью устранить риск передачи путем грудного вскармливания. Даже когда в
грудном молоке обнаруживался вирус гепатита С, дети,
находящиеся на грудном вскармливании, не заражались, и матерям с положительной
пробой на РНК вируса гепатита С следует рекомендовать кормить грудью (85, 86).
Курение
Никотин может снизить объем вырабатываемого грудного молока и тормозить его
выделение, а также может вызывать у ребенка раздражительность и плохой набор
массы тела в грудном возрасте. У курящих женщин ниже уровни циркулирующего
пролактина, что может сократить период лактации и
уменьшить продолжительность лактационной аменореи. Кроме того,
концентрации витамина С в молоке курящих матерей обычно бывают ниже, чем в
молоке некурящих женщин (87). Следует поощрять кормящих грудью матерей к тому,
чтобы они бросили курить или уменьшили курение, но грудное вскармливание все
равно остается лучшим вариантом кормления детей, даже когда курение
продолжается. Содержание вредных веществ в грудном молоке будет ниже, если мать
курит после кормления грудью, а не до него.
Источник

