Желчный пузырь удаление показания и противопоказание

Желчный пузырь, составляющий с печенью билиарную систему, является важным органом нашего пищеварения. Он отвечает за накопление вырабатываемой печенью желчи, доведение её до нужной концентрации и подачу этого печеночного секрета в кишечник при попадании туда пищи. Желчь расщепляет тяжелые жиры, обладает антибактериальным действием и стимулирует секрецию поджелудочной железы.
Камни в желчном пузыре
Увы, как и остальные внутренние органы, желчный пузырь подвержен различным заболеваниям, некоторые из которых лечатся только хирургическим путем, который заключается в удалении всего органа целиком.
Такая операция носит название холецистэктомия. Выполняется она как традиционным полостным способом, так и с помощью лапароскопии (удаление органа через небольшие сантиметровые проколы в стенке брюшной полости).
Первая методика используется в экстренных случаях и тогда, когда лапароскопическое вмешательство по каким-либо причинам противопоказано. Плановые операции, как правило, проводятся лапароскопическим методом, поскольку он является менее травматичным и минимизирует риск послеоперационных осложнений, а срок реабилитации после такой операции значительно короче, чем после полостного вмешательства. Какие существуют показания к удалению желчного пузыря – тема нашей статьи.
В каких случаях назначается холецистэктомия?
Показания к операции холецистэктомии:
- желчнокаменная болезнь(наличие в полости пузыря конкрементов, которые естественным путем вывести невозможно);
- холедохолитиаз (камни в желчевыводящих путях);
- острый холецистит (воспаление стенок этого органа);
- хронический калькулезный холецистит;
- панкреатит (воспаления поджелудочной железы);
- иные патологии, которые чреваты возникновением серьезных осложнений.
Наиболее частой причиной проведения холецистэктомии является желчнокаменная болезнь. Суть этой патологии – формирование в полости пузыря камней (конкрементов), материалом для которых служит так называемый билиарный сладж (взвесь, состоящая из выпавших в осадок кристаллов холестерина или жёлчного пигмента (билирубина) с примесью кальциевых солей).
Основная опасность разрастания таких конкрементов заключается в том, что они способны мигрировать в желчные протоки, закупоривая их. Если просвет протока перекрывается полностью – необходима немедленная операция. Если размеры камней большие или их много – также рекомендуется плановая холецистэктомия, цель которой – предотвратить возможные серьезные осложнения.
Желчнокаменная болезнь (ЖКБ) – описание и признаки
На ранней стадии формирования конкрементов данная патология долгое время может никак себя не проявлять и не беспокоить пациента. Это затрудняет её диагностику и нередко камни в пузыре обнаруживаются случайно, при проведении УЗИ брюшной полости по совсем другим показаниям.
На поздней стадии своего развития ЖКБ проявляется болями в области правого подреберья, тяжестью в животе, горечью во рту, тошнотой и нарушениями стула. Интенсивность болевого синдрома может нарастать после употребления жирной пищи, при повышении физических нагрузок и в результате стресса.
Как правило, на фоне ЖКБ возникает воспалительный процесс (холецистит), который к уже перечисленным симптомам добавляет высокую температуру, озноб и лихорадку.
Самое серьезное последствие развития ЖКБ – это миграция камня в желчный проток и его закупорка. При этом возникает сильная резкая боль, отток желчи нарушается, давление внутри пузыря нарастает. Болевой приступ может длиться до нескольких часов и сопровождаться рвотой, в массах которой присутствует желчь.
Не менее опасными осложнениями ЖКБ на фоне холецистита являются абсцессы, некроз тканей и перфорация (нарушение целостности оболочки органа), которая приводит к желчному перитониту. Точная диагностика ЖКБ невозможна без инструментальных обследований, наиболее популярным из которых является УЗИ. Эта диагностическая методика позволяет не только обнаружить желчные камни, но и определить их размеры, количество и места локализации.
Для уточнения диагноза в сложных случаях дополнительно применяются следующие методы диагностики:
- рентген;
- внутривенная холецистохолангиография;
- МРТ (магнитно-резонансная томография);
- КТ (компьютерная томография).
Виды терапии желчнокаменной болезни
Как правило, при ранней диагностике этой патологии, если размеры и количество конкрементов не вызывают серьезных опасений, а больной не жалуется на какие-либо негативные симптомы, врачи начинают медикаментозное лечение и занимают выжидательную позицию, постоянно наблюдая за течением патологии. Обязательным условием такого консервативного лечения является соблюдение диеты, именуемой «Лечебный стол №5».
Если камни имеют холестериновую природу, а их размеры малы, то назначаются препараты на основе урсо- или хенодезоксихолевой кислоты («Урсофальк», «Хенофальк») и некоторые средства народной медицины, помогающие растворению камней с последующим их выведением естественным путем. Однако такая терапия применима только к холестериновым конкрементам и занимает длительное время (иногда – несколько лет), Кроме того, это лечение не устраняет причину камнеобразования, и риск рецидивов весьма велик.
Единичные конкременты небольшого размера дробят с помощью ультразвука. Эта методика называется ударно-волновая литотрипсия. Она применима только к холестериновым желчным камням небольших размеров.
Для дробления билирубиновых и смешанных (кальцинированных) камней используется лазер, однако и такой способ имеет ограничения по размеру и локализации желчных камней. Если никакие консервативные меры не приводят к желаемому результату – назначается хирургическая операция.
Основными показаниями к холецистэктомии при ЖКБ являются:
| № | Полезная информация |
|---|---|
| 1 | размеры камней больше 1 сантиметра |
| 2 | локализация этих конкрементов угрожает закупоркой желчевыводящего протока |
| 3 | ЖКБ сопровождается острым холециститом |
| 4 | в желчном пузыре, помимо камней, присутствуют полипы |
| 5 | иные причины, которые даже при бессимптомном течении патологии угрожают серьезными осложнениями в ближайшем будущем |
Хирургическая операция по удалению желчного пузыря
Противопоказания к лапароскопической операции по удалению желчного пузыря
Несмотря на то, что большинство подобных операций проводятся с помощью малоинвазивной лапароскопической методики, и у этого вмешательства есть ряд своих противопоказаний. Например, проводить лапароскопию нельзя, если пациент ранее перенес какую-либо хирургическую операцию на органах брюшной полости.
Также противопоказано проведение такой операции при:
- наличии патологий сердечно-сосудистой системы;
- заболеваниях органов дыхания;
- при механической желтухе;
- на поздних сроках беременности;
- при наличии разлитого перитонита;
- при наличии злокачественных процессов.
Также запрещено проведение оперативного вмешательства при нарушениях свертываемости крови, при атипичном расположении внутренних органов брюшной полости и при наличии у больного кардиостимулятора. Если лапароскопия больному противопоказана, а операция все равно необходима, прибегают к традиционной полостной холецистэктомии.
Жизнь после удаления желчного пузыря
В отсутствии этого органа организму нужно время, чтобы приспособиться к новым условиям существования. Поскольку желчи негде скапливаться, она постоянно поступает через желчные протоки в кишечник, раздражая его слизистые оболочки. Кроме того, не достигая нужной концентрации, печеночная желчь значительно хуже выполняет свою работу по расщеплению пищи. В связи с этим, организму необходима помощь в нормализации желчеоттока и процесса пищеварения.
Главное, что необходимо запомнить – после холецистэктомии обязательно необходимо соблюдение диеты №5.
Её основной принцип – дробное питание (частые (пять-шесть раз в день) приемы маленьких порций пищи через равные промежутки времени. Пища должна быть теплой, не горячей и не холодной. Готовить можно тремя способами – на пару, варкой и запеканием. Из рациона необходимо исключить жареные, острые и жирные блюда, консервы, копчености, соленья, маринады, соусы (кетчупы и майонезы), пряности и специи.
Лапароскопический метод удаления желчного пузыря
Также под запрет попадают алкоголь, газированные напитки, все виды грибов и бобовых культур, кислые фрукты и ягоды, овощи с большим содержанием эфирных масел (чеснок, редис, шпинат, щавель и т.п.), фаст-фуд, сладости, сдоба и прочие вредные для ЖКТ продукты. Рекомендуется употребление диетических видов мяса (телятина, крольчатина, курица, индейка), нежирных сортов рыбы, круп (в виде каш и супов), овощей, сладких фруктов и ягод, растительного масла, сухофруктов и прочих полезных видов пищи. Из сладкого можно мёд, пастилу и фруктовый мармелад.
Также необходимо ограничить физические нагрузки и заняться лечебной физкультурой. Сочетание всех перечисленных требований и постоянного врачебного контроля помогут вернуться к полноценной жизни.
YouTube responded with an error: The request cannot be completed because you have exceeded your <a href=”/youtube/v3/getting-started#quota”>quota</a>.
Источник

Удаление желчного пузыря проводят при диагностировании следующих заболеваний: если в органе камни, при воспалительных заболеваниях, при наличии полипов. Существует два способа удаления органа: лапароскопия и полостная операция.
Каждый метод имеет свои особенности проведения с учетом состояния больного и характера патологии. Лапароскопию выполняют малотравматичным методом, делая небольшие проколы в брюшной полости.
Это способствует быстрому заживлению и скорому восстановлению после операции. При полостном вмешательстве проводят разрез живота, в результате чего заживление более длительное, а восстановление может растянуться до месяца.
Выбор того или иного метода определяет специалист. Все хирургические вмешательства проводят под общим наркозом после тщательного осмотра пациента и проведения диагностических мероприятий.
Когда требуется операция

Хирургическое вмешательство показано больным в следующих случаях:
- если у пациента диагностирована ЖКБ: камни крупные и не поддаются растворению;
- если воспаление пузыря носит острое или хроническое течение;
- если диагностирован холестероз;
- если выявлены нарушения желчевыведения;
- если образовались полипы;
- если у человека тошнота или рвота, непроходящие боли из-за нарушений в функционировании желчного;
- желчные колики.
Если у пациента выявлены камни, удаляют орган обязательно, если конкременты нельзя растворить. Их наличие может спровоцировать серьезные последствия от перфорации до перитонита. Камни могут забить протоки, что может спровоцировать развитие панкреатита.
Возможно течение заболевания без наличия острой симптоматики. Но постоянная тяжесть в правом подреберье и различные диспепсические нарушения могут стать поводом для удаления органа. В противном случае есть риск появления серьезных осложнений, как гемолитическая анемия, воспаление стенок пузыря, кальциноз.
При наличии полипов операцию проводят в обязательном порядке, так как высок риск образования злокачественных опухолей.
Виды и особенности

Хирургическое вмешательство проводят открытым способом или с использованием малоинвазивных методик, к которым относится лапароскопия.
Лапароскопия
Это золотой стандарт хирургического вмешательства, который все чаще используют в медицине. Операцию проводят больным при различных острых воспалительных процессах, при наличии в органе камней, при хроническом холецистите.
Это наименее травматичный метод, который проводят под наркозом. Пациент после операции быстро восстанавливается, практически не испытывает болей, уже через 3 дня может покинуть стационар и вести привычный, здоровый образ жизни.
Операция подразделяется на несколько этапов.
- Больному проводят общий наркоз.
- Хирург делает три небольших прокола в области брюшной полости. Через них вводятся инструменты, которые позволяют быстро провести удаление. Это манипуляторы, микрокамера и троакары.
- Чтобы улучшить обзор, нагнетают в брюшную полость специальным аппаратом углекислый газ.
- Далее хирург проводит клипирование и отсекает все протоки и артерии больного пузыря.
- Орган удаляют, а затем отверстия ушивают.
Длительность операции составляет час. В тяжелых случаях она может продолжаться до 2 часов. После вмешательства пациенту устанавливают дренаж, чтобы через полость трубки проходил отток жидкости, образующаяся после удаления. Трубку снимают через 2 дня, и пациента выписывают домой.
Смотрите видео о лапароскопии:
Полостная операция
Этот метод представляет собой удаление органа с использованием разреза по средней части живота или при косых разрезах в области реберной дуги.
Этот метод позволяет хирургу получить полный доступ к органу и протокам, исследовать, качественно рассмотреть и прозондировать их. Операция показана в тех случаях, если выявлены серьезные воспалительные процессы, сложные поражения желчевыводящих путей, перитонит.
Недостатком данного метода является:
- сильное травмирование;
- длительный срок заживления раны;
- болезненные ощущения;
- более длительный срок восстановления.
Если хирургическое вмешательство прошло с осложнениями, возникает рис появления нарушений в работе внутренних органах и ЖКТ.
Операция включает в себя несколько этапов этапов:
- Пациенту разрезают стенку живота и проводят осмотр пораженного органа.
- Желчный, протоки и артерии, которые снабжают кровью орган клопируют или перевязывают.
- Затем отделяют и извлекают из брюшной области пузырь. Проводят обработку его ложа.
- Накладывают дренажи и проводят ушивание.
Есть ли отличия в подготовке к операциям

Независимо от метода удаления большое значение имеют подготовительные процедуры, которые не отличаются от выбора операции. Пациент должен пройти следующие диагностические процедуры:
- сдать анализ мочи;
- сдать биохимический и общий анализы крови;
- сдать анализы на выявление сифилиса и гепатита;
- сделать УЗИ брюшных органов;
- пройти флюорографическое обследование легких;
- сделать ЭКГ;
- если выявлены нарушения, пациенту назначают колоноскопию или фиброгастроскопию.
В последнюю очередь проходят терапевта, который изучив все обследования дает направление на проведение операции. Пациент в стационаре уточняет дату, когда можно ложиться на госпитализацию.
В больнице могут провести повторное обследование крови, направить на ЭКГ, при сложных патологиях проведут повторное УЗИ. Далее назначают дату проведения операции.
За 6 часов до хирургического вмешательства необходимо полностью отказать от любой еды и не употреблять жидкость. За несколько часов до операции пациенту назначают очистительную клизму.
Реабилитация

Если была проведена лапароскопия, пациента выписывают через 3-5 дней. После полостной операции срок прибывания в стационаре составляет до 2 недель. При правильном проведении всех реабилитационных мероприятий у больного полная трудоспособность восстанавливается через 1-2 месяца.
Медикаментозная реабилитация
Чтобы исключить развитие различных патологий после хирургического вмешательства назначают ряд лекарственных препаратов.
После удаления желчного в двенадцатиперстную кишку происходит неконтролируемый заброс желчи и содержимого желудка, есть риск развития дуодено-гастрального рефлюкса. Поэтому рекомендуется принимать трижды в сутки до приема пищи Мотилиум.
Если появились эрозии, боли, изжога, назначают прием анитсекреторных препаратов. Лучшим выбором будет Омепразол. При изжоге, боли и дискомфорте также показан прием антацидов: Ренни, Алмагеля, Маалокса.
Диета после операции
Важное место после хирургического вмешательства занимает диета. Больным назначают диетический стол No5. Из рациона питания необходимо исключить все жареные, соленые, жирные, маринованные и копченые продукты.
Едят отварную, тушеную и запеченную пищу. Исключают масло, сметану, майонеза, яйца, сдобу. Кушают до 5 раз в сутки каждые 3 часа небольшими порциями.
Дальнейшее питание
Постепенно можно вводить продукты более высокой жирности. Питаются также до 5-6 раз в сутки. Можно начать употребление рыбы и мяса курицы и индейки. Но их первое время необходимо отваривать, готовить на пару или запекать.
Постепенно рацион питания можно расширять. Чтобы пища хорошо переваривалась на протяжении 2-3 месяцев рекомендуется пропить курс ферментов: Панкреатин, Мезим, Фестал.
| Разрешено употреблять |
|
| Запрещено употреблять |
|
Смотрите видео о правильном питании после холецистэкомии:
Гимнастика
После хирургического вмешательства больному показана специальная гимнастика. Ежедневно делают упражнения, которые направлены на укрепление брюшного пресса. К таким упражнениям относится велосипед и ножницы.
Ежедневно необходимо совершать длительные прогулки. Каждое утро рекомендуется проводить дыхательную гимнастику.
Цены
Если операция назначена в плановом порядке, стоимость ее зависит от выбранного метода проведения.
В России лапароскопия стоит около 50-70 тысяч рублей. На Украине стоимость составляет 25-30 тысяч рублей.
Последствия операции

Не исключены осложнения. Они встречаются редко, но если у больного были патологии и серьезные поражения органа и желчевыводящих путей, есть риск возникновения таких патологий, как:
- повреждение после вмешательства желчных протоков;
- гастрит;
- проблемы с заживлением шва;
- абсцессы;
- истечение желчи;
- панкреатит.
Заключение
Лапароскопия имеет ряд преимуществ перед полостной операцией. Удаление желчного пузыря будет иметь благоприятный исход, если соблюдать все необходимые рекомендации. Важно правильно провести все подготовительные мероприятия.
После хирургического вмешательства пропить все назначенные врачом лекарственные препараты, строго следить за питанием, выполнять специальную гимнастику.
Комментарии для сайта Cackle
Источник
На сегодня удаление желчного пузыря остается основным методом лечения холецистита и желчнокаменной болезни. Операция проводится несколькими способами и имеет различия по оперативному доступу к пораженному органу. «Золотым стандартом» признана лапароскопическая холецистэктомия, выполняемая с помощью специального оборудования. При наличии противопоказаний резекция осуществляется традиционно (через большой разрез в брюшной стенке) или с использованием минидоступа.
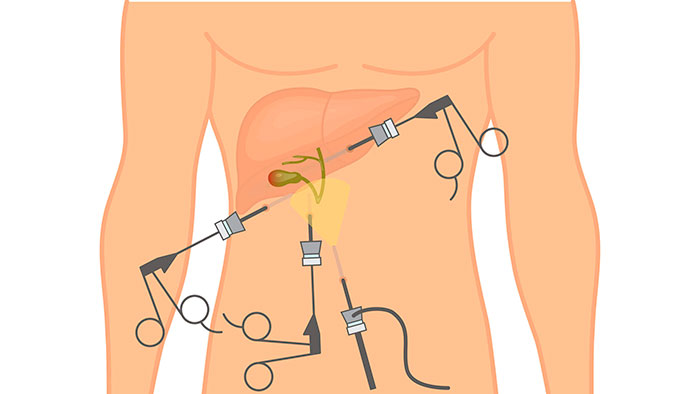
Что такое холецистэктомия
Пузырь служит хранилищем для желчи, которая выводит из организма излишки холестерина, токсины и билирубин. Он является важнейшей составляющей в пищеварительной цепочке. От слаженности работы желчного зависит качество расщепления и всасывания питательных веществ.
Нарушение функциональности полостного органа приводит к развитию патологических процессов. На определенном этапе помогает прием медикаментов и диетическое питание. Но в большинстве случаев требуется незамедлительное применение радикальных мер по удалению полостного органа.
Операция называется холецистэктомией и назначается, как планово, так и по экстренным показаниям. Предпочтительнее плановое проведение с предоперационной подготовкой пациента. Но существуют ситуации, при которых даже незначительное промедление грозит развитием тяжелых осложнений.
Почему проводится операция
Для лечения камней в органе используются различные методы. Это диета, литолитическая терапия или экстракорпоральное дробление камней ультразвуком. Каждый из них имеет свои недостатки и не является гарантией излечения.
Лекарственные средства для растворения камней токсичны, требуют длительного применения и плохо переносятся большинством пациентов. Экстракорпоральная литотрипсия разбивает крупные конкременты на мелкие фрагменты, но существует опасность перекрытия желчного протока крупным камнем и появления механической желтухи, а также других осложнений.
Эвакуация конкрементов из желчного не исключает повторного образования камней. Это означает, что после консервативного лечения сохраняются патологические изменения в органе и наличием факторов, которые ранее способствовали камнеобразованию.
Показания к проведению
Операция по удалению желчного пузыря требуется, если орган перестает функционировать и становится источником патологических процессов. Врач может назначить лапароскопическую или открытую холецистэктомию, если у больного:
- наличие камней в главном пузырном протоке;
- острый холецистит;
- обтурация (перекрытие) желчевыводящих путей;
- приступы печеночной колики;
- желчнокаменная болезнь с незначительными проявлениями или отсутствием признаков заболевания;
- отложение солей кальция в тканях желчного пузыря;
- холестероз – насыщение стенок органа холестерином на фоне ЖКБ;
- формирование полипов на слизистой органа;
- появление вторичного (желчного) панкреатита;
- новообразования различного генеза.
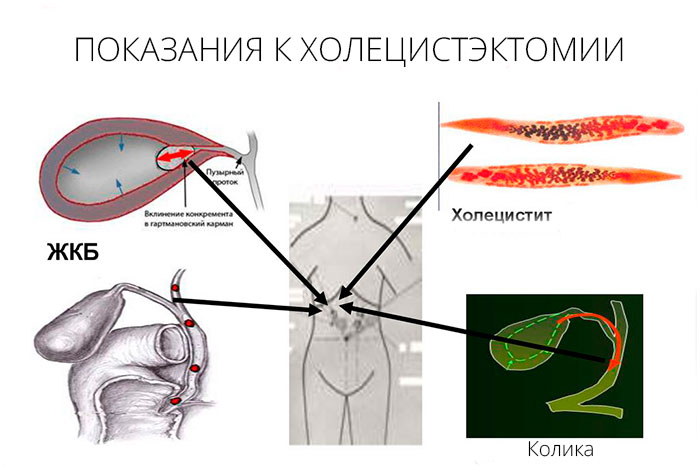
Все эти патологии представляют опасность для жизни пациента. Если операция холецистэктомия была проведена вовремя, это способствует выздоровлению больного и предупреждает развитие таких серьезных осложнений, как:
- абсцесс;
- механическая желтуха;
- воспаление желчных путей;
- нарушение моторики 12-перстной кишки (дуоденостаз);
- почечная и печеночная недостаточность.
При развитии гангренозного холецистита, появлении сквозного дефекта в стенке желчного пузыря (перфорации), это значит, что требуется срочное проведение операции.
Противопоказания
В каких случаях не проводится холецистэктомия:
- сердечная и дыхательная недостаточность в стадии декомпенсации;
- деструкция желчного пузыря;
- тяжелые хронические заболевания;
- низкие показатели свертываемости крови;
- онкология;
- острые инфекционные патологии;
- обширный перитонит;
- скопление лимфоидной жидкости или крови в передней брюшной стенке;
- 1 и 3 триместр беременности;
- врожденные дефекты желчного пузыря;
- выраженное воспаление в области шейки ЖП.
При появлении показаний к холецистэктомии у пожилых пациентов, лапароскопия или лапаротомия проводится независимо от возраста.
Операцию могут отменить из-за риска послеоперационных осложнений при наличии:
- сопутствующих соматических болезней;
- блокирование пузырного протока;
- гной в полости пузыря;
- наличие ранее проведенных операций в брюшной полости.
Операция по удалению желчного пузыря откладывается, если:
- человеку более 70 лет и он страдает хроническим заболеванием, протекающее в тяжелой форме;
- холангит – воспалительные процессы в желчных протоках;
- образование множества спаек в брюшной полости;
- механическая желтуха;
- цирроз;
- склероатрофический желчный пузырь;
- язвенное поражение стенок двенадцатиперстной кишки;
- ожирение 3-4 стадии;
- хронический панкреатит на фоне разрастания опухолевой ткани.
Острый холецистит в первые трое суток лечится лапароскопической холецистэктомией, если время упущено, значит, операция противопоказана.
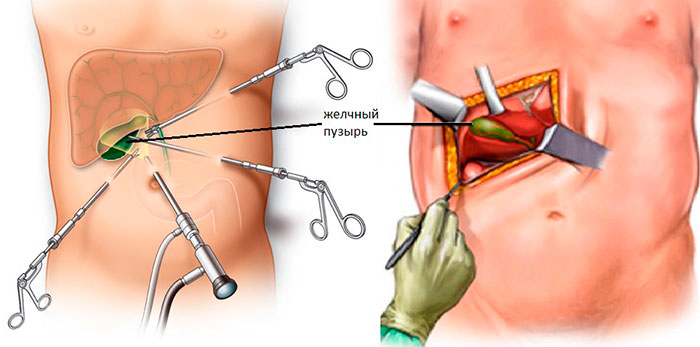
Типы оперативного вмешательства
В зависимости от показаний, операция может проводиться разными способами. В хирургии существует классификация, в основе которой лежит способ доступа к поврежденному органу в ходе операции.
Виды холецистэктомии и их описание:
- Лапаротомия – иссечение желчного открытым способом. Для этого делают большой разрез (15-20 см) на передней стенке живота.
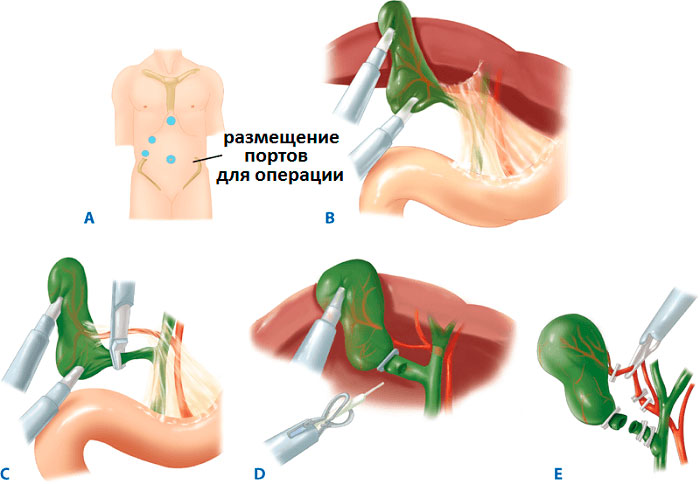
- Лапароскопия – операция проводится через 3 аккуратных минипрокола с помощью эндоскопического оборудования.
- Холецистэктомия минидоступом – миниинвазивная манипуляция с незначительным травмированием тканей. Для резекции достаточно вертикального разреза 3-7 в области правого подреберья.
Какой тип операции применим в конкретном случае, определяет врач после получения результатов полного обследования пациента. Если противопоказаний нет, предпочтение отдается лапароскопической холецистэктомии, у нее самые лучшие характеристики.
Подготовка к операции
Плановое хирургическое лечение предполагает проведение предоперационной диагностики. Это позволяет провести оценку общего функционального состояния, наличие инфекции, аллергии, воспаления и других противопоказаний. Успех оперативного вмешательства много значит от качества подготовки.
Перечень методов обследования перед резекцией желчного пузыря:
- общее и биохимическое исследование крови и мочи;
- реакция на RW;
- анализ на наличие гепатита В и С;
- гемостазиограмма;
- описание электрокардиограммы;
- определение группы крови и резус-фактора;
- УЗИ билиарной системы и органов брюшной полости;
- флюорография;
- ФГС или колоноскопия (по показаниям).
Дополнительно может понадобиться консультация кардиолога, аллерголога, гастроэнтеролога и эндокринолога. Подробная диагностика поможет определить оптимальный вид наркоза и предположить реакцию организма на ЛХЭ операцию.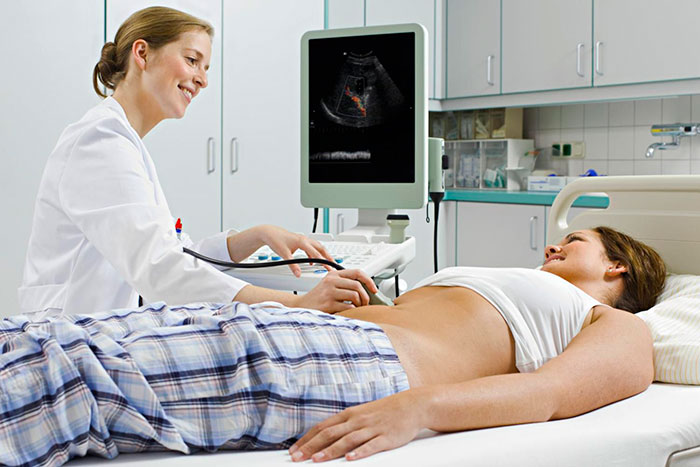
За 3 суток до плановой холецистэктомии рекомендуется перейти на щадящее питание, желательно не есть овощи, фрукты, хлебобулочные изделия. Накануне вечером можно поужинать йогуртом, кефиром или кашей, а также провести очищение кишечника с помощью клизмы. За 8 часов до оперативного вмешательства есть и пить запрещено.
Полостная холецистэктомия
Лапаротомия – это хирургическая манипуляция, которая проводится через обширное трепанационное окно. Проводится после неудачно проведенной лапароскопии или по специальным показаниям:
- воспаление брюшины (перитонит);
- гангренозный холецистит;
- рак или малигнизация доброкачественных образований;
- наличие большого количества камней (более 2/3 объема);
- абсцесс;
- водянка живота (скопление лимфоидной ткани);
- травмы пузыря.
Лапаротомия может стать продолжением ЛХЭ, если:
- поврежден печеночный проток;
- началось внутреннее кровотечение;
- образовались свищи.
В момент установки от вводимых троакаров могут повредиться внутренние органы, что также исправляется с помощью открытой операции.
Этапы лапаротомии
Техника хирургического вмешательства в открытом доступе включает следующие действия:
- Выполняется разрез (15-30 см) посреди живота или под правым ребром.
- Желчный пузырь освобождается от окружающих его жировых тканей.
- Перекрываются кровеносные сосуды и желчевыводящие протоки.
- Пузырь отсекают от печени и удаляют.
- Ложе в месте удаленного органа ушивается саморассасывающейся хирургической нитью или прижигается хирургическим лазером.
- Операционная рана постепенно ушивается по слоям.
Открытая (полостная) холецистэктомия проводится под общей анестезией и может продолжаться до 2 часов. К данной технике прибегают редко из-за обширной травматизации тканей живота, большого косметического дефекта в месте разреза и риска спаечного процесса. Дополнительным минусом является длительное восстановление.
Лапароскопическая операция
К самому распространенному методу хирургического лечения относят эндоскопическую холецистэктомию. Это малоинвазивная процедура удаления желчного пузыря с минимальным повреждением передней стенки живота.
Пораженный орган извлекается через один из 3-4 разрезов, размер которых не превышает 10 мм. Впоследствии места проколов срастаются с формированием едва заметных рубчиков. Длительность хирургического вмешательства лапароскопически варьируется в пределах 30-90 минут и зависит от веса больного, продолжительности наркоза и наличии камней в протоках.
Преимущества и недостатки
Плюсы в видеолапароскопической эндоскопии:
- лапароскоп позволяет хорошо «видеть» место операции;
- отсутствие боли в послеоперационный период;
- наименьшая травматичность в сравнении с другими техниками;
- короткий срок пребывания в стационаре (1-4 дня);
- низкий риск формирования спаек и грыжевых образований;
- быстрое восстановление трудоспособности.
Как и любой другой медицинской манипуляции, минусы у эндоскопической операции тоже есть:
- вероятность присоединения инфекции;
- кровотечение;
- нарушение целостности внутренних органов медицинскими инструментами;
- отсутствие возможности удаление камней из протоков.
Если во время операции выявляется осложнение (инфильтрат, спайки), лечение продолжают через широкий доступ с выполнением традиционной техники.
Ход операции
Хирургическое лечение проводится в стерильных условиях под общим наркозом. Описание этапов ЛХЭ:
- В рамках подготовки в желудок устанавливают зонд, в мочевой пузырь – катетер. Для профилактики образования тромбов, на ноги надевают противоэмболические чулки.
- В полость живота через прокол ниже пупка нагнетается окись азот или углекислый газ, чтобы улучшить доступ хирургам за счет поднятия живота.
- В 3-4 точках вводятся троакары с микроинструментами на конце. Процедура проводится под мониторингом с помощью лапароскопа.
- Пузырь отодвигается от тканей, печеночный проток и артерия пережимаются скобами.
- Орган иссекается и извлекается через пупочный разрез. Поврежденные участки тканей удаляются, сосуды купируются.
- Осуществляется промывка полостей раствором с антисептиком.
- Инструменты удаляются, на разрезы накладывают швы.
На всех этапах операции манипуляции контролируются визуализацией происходящего на экране монитора за счет микроскопической камеры, которая передает изображение, находясь в животе.
Операционные риски
Вероятность осложнений в ходе операции по поводу холецистэктомии ничтожно мала. По статистике, ситуации зафиксированы у 1 из 100 оперируемых. Иногда наблюдаются случаи травмирования троакарами внутренних органов. Но причиной чаще всего служат аномалии расположения органов. В редких случаях есть риск развития внутреннего кровотечения или нарушения целостности протока желчного пузыря.
Послеоперационный период
Непосредственно после операции, в первые 4 часа, необходимо соблюдение постельного режима. После лапароскопии вставать и начинать ходить рекомендуется уже через 6-8 часов. Пациент может жаловаться на тянущие болезненные ощущения в месте введения инструментов. Сильный болевой синдром отсутствует.
В большинстве случаев срок восстановления занимает не более 7-14 дней. В течение этого периода важно соблюдать режим двигательной активности – 1-2 месяца избегать тяжелых физических нагрузок, что способствует:
- предупреждению застойных явлений в легких;
- нормализации работы кишечника;
- уменьшения риска появления спаек.
При появлении болей, диспепсических расстройств, врач назначает лекарственные препараты, устраняющие негативную симптоматику.
Диета
После операции лапароскопической или открытой холецистэктомии у взрослых большое значение имеет правильное питание. После удаления желчного пузыря желчь небольшими порциями поступает в 12-перстную кишку напрямую. Поэтому следует избегать еды с большим содержанием жиров.
В первый день можно пить только воду, на 2 день – обезжиренный кефир и чай. В дальнейшем рацион составляют с учетом разрешенных продуктов:
| Разрешено | Запрещено |
|
|
| Каша из риса, овсянки, гречки на молоке. Крупа обязательно должна быть хорошо проварена. | Пшенная, перловая, кукурузная крупа |
| Жирное мясо: свинина, баранина |
| Вермишель мелкого размера, картофельное пюре | Консервы копченые блюда |
| Жареная, соленая рыба |
| Обезжиренный творог без сахара, кефир | Острый сыр, молочные продукты с высокой жирностью |
|
